Если после операции отправляют в реанимацию что это значит
Если после операции отправляют в реанимацию что это значит
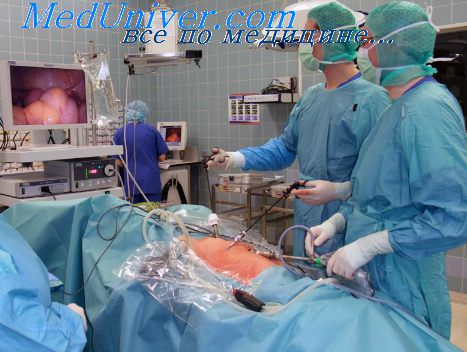
Опыт работы отечественных и зарубежных отделений интенсивной терапии наглядно показал преимущества специализированной службы в обеспечении ухода за больными после обширных хирургических вмешательств. Структура отделений определяется спецификой учреждения, объемом хирургической деятельности: это либо специализированное послеоперационное отделение реанимации в крупных центрах хирургии, либо многопрофильное отделение реанимации, куда поступают больные с разнообразной ургентной патологией (травматические повреждения, отравления, острая недостаточность кровообращения, дыхания, нарушения метаболизма и др.).
Организация специализированных отделений реанимации, концентрация усилий специалистов по уходу за тяжелобольными создали предпосылки для дальнейшего развития службы реанимации. Этот раздел медицины в настоящее время становится самостоятельной специальностью.
Клиническая оценка состояния больных является ведущей; надежность ее зависит от квалификации и опыта врачебного персонала. Вместе с тем все большее место занимают различного рода специальные методы исследования и контроля, уточняющие, расширяющие клиническое представление о состоянии больного, сигнализирующие о возникновении срыва в механизмах компенсации. Наблюдение за некоторыми физиологическими параметрами (ЭКГ, частота дыхания, пульса, артериальное, венозное давление) с помощью мониторов способствует ранней диагностике ряда осложнений и прежде всего нарушений сердечной деятельности.
Однако роль таких систем не следует переоценивать, особенно если учесть, что при использовании ЭВМ необходим специально подготовленный персонал.
Объем диагностических исследований в отделении реанимации может быть расширен за счет ряда спецнальных исследований. Это в первую очередь относится к диагностике различных форм недостаточности кровообращения. В раннем послсоперацнонном периоде недостаточность кровообращения по частоте и тяжести занимает одно из ведущих мест.
Клинические критерии различных видов недостаточности кровообращения (гиповолемия, сердечная недостаточность, сосудистая недостаточность) у наиболее тяжело больных могут носить стертый характер. Особенно затруднительными могут оказаться диагностика их и оценка степени тяжести в условиях искусственной вентиляции легких, гипотермии, искусственного кровообращения, при массивной медикаментозной терапии. Вместе с тем успех лечения во многом зависит от выявления наиболее ранних стадий нарушения кровообращения, предшествующих клиническим проявлениям. С этой целью при лечении наиболее тяжелой категории больных могут быть использованы различные специальные методы исследования.
Так, для определения сердечного выброса, объема циркулирующей крови (ОЦК) применяются методы разведения индикаторов (красочный, радиоизотопный), терморазведение. Сочетание этих методов оценки гемодинамики дает возможность диагностировать сердечную недостаточность при удовлетворительных значениях сердечного выброса, дифференцировать тотальную недостаточность миокарда, преимущественно право-или левожелудочковую форму сердечной недостаточности. Применение этих методов дает также представление о степени выраженности гиповолемии.
Для оценки состояния периферического кровообращения, тканевого кровотока применяются реографпя, радиоактивные индикаторы (в частности шХс). Последний может быть использован также для определения состояния мозгового кровотока. Электроэнцефалография служит важным тестом для выявления поражения головного мозга, степени выраженности повреждения. Это в первую очередь относится к гипокенческим состояниям.
Определение различных биохимических параметров имеет большое значение в практике отделений реанимации. В первую очередь это относится к исследованию газообмена, кислотно-щелочного и электролитного баланса крови. Так, рО2, и рСО2 артериальной крови отражают легочную альвеолярную вентиляцию. Парциальное напряжение кислорода венозной крови, артсриовенозная разность по кислороду в процентах по объему, степень утилизации кислорода тканями отражают состояние кровообращения, насосную функцию сердца.
Важными показателями являются рН, BE (избыток оснований) крови, содержание органических кислот, ионов калия, натрия. К числу важных тестов относится исследование свертывающих свойств крови, что обеспечивает контролированное лечение при возникновении геморрагии, тромбозов, эмболии. Для круглосуточного обеспечения потребности в этих исследованиях в реанимационных отделениях предусматриваются специальные экспресс-лаборатории.
Первые часы. Реанимация
Когда разговариваешь с больными, перенесшими операцию на сердце в раннем детстве, обнаруживается, что они, как правило, ничего не помнят. Им не было больно. Дети постарше обычно помнят момент пробуждения в палате реанимации.
Но вот прошли часы ожидания, операция закончена. К вам вышел хирург и подробно рассказал, как все прошло, чего надо ожидать в ближайшее время. Вам очень хочется зайти в реанимационную палату, чтобы взглянуть на ребенка хотя бы «одним глазком». Обычно туда не могут вас допустить из соображений стерильности. Но, если все же, это возможно, как в некоторых современных клиниках, то пройдите, но — не мешайте. Сейчас очень важный и ответственный период, и врачи и сестры реанимации выполняют свою работу.
Реакция родителей в этот период достаточно стандартна. Одни приходят в ужас от количества трубок, трубочек и проводков, которые, как паутина, связывают лежащее маленькое тельце с капельницами и аппаратами, от светящихся экранов и постоянного ритмичного писка кардиомониторов, от кажущейся суеты. Но эта суета — только кажущаяся. Все на своем месте. Это просто необходимая, сложная, ответственная работа. Времени, чтобы все вам объяснять, у сестер нет — обычно они работают с двумя или тремя больными одновременно. И, если вы пробудете в отделении некоторое время, вы постепенно поймете, что и зачем они делают. Не надо постоянно задавать вопросы, не надо делать бесполезных вещей, вроде — поправить простынь. Помочь сейчас ребенку вы не сможете. Он спокойно спит и ничего этого не вспомнит. После момента первоначального ужаса наступает период более глубокого знакомства с обстановкой, и вот тут люди могут вести себя по-разному. Одни требуют непрестанного внимания к своему ребенку, забывая о находящихся рядом больных, задают бессмысленные вопросы, иногда становятся агрессивны, делают замечания и даже дают советы. Мы понимаем, что вам тяжело, что у вас — стресс, но успокойтесь, пожалуйста. Сейчас происходит не только лечение ребенка, но и оценка того, что было сделано в операционной, выведение его из наркоза, поддержка жизненно важных функций его организма, их нормализация.
Так что или наблюдайте за всем спокойно, или уходите и останьтесь за дверью. К вам обязательно выйдет лечащий врач-реаниматолог и все подробно объяснит.
Но есть к вам одна просьба: никогда не слушайте никого, кроме этого врача. Ни рядом сидящих родителей других оперированных детей, ни проходящих мимо, ни даже знакомых вам сестер и санитарок. Они могут сказать вам то, что к вашему ребенку совершенно не относится, а вы, находясь в вашем теперешнем состоянии, начнете волноваться из-за несуществующих – в вашем случае — проблем. Только хирург, оперировавший ребенка, и врач-реаниматолог, непосредственно занимающийся им, дадут вам грамотные и исчерпывающие сведения. Это — их дело и их работа.
В реанимационной палате дети находятся обычно 1-2 суток, после чего возвращаются в отделение. Вот тогда ваша помощь абсолютно необходима. Вам подробно объяснят, как и что надо делать, а чего делать — нельзя. Вы снова — с вашим ребенком. Самое главное и страшное — позади. Спокойно делайте то, что вам разрешают врачи и сестры, и — до скорой выписки и возвращения домой.
Реанимация. Может ли она помочь?
Время чтения: 2 мин.
Перед тяжелобольным человеком и его близкими снова и снова будет вставать вопрос о реанимации. Трудно дышать, все болит, падает давление — может быть, в реанимации будет легче?
Мы считаем, что решение о реанимации лучше принять заранее, до наступления критического состояния. В момент кризиса страх перед ситуацией мешает действовать взвешенно и обдуманно.
Реанимация необходима, когда у пациента с относительно благоприятным прогнозом жизни, возникло резкое ухудшение состояния, не связанное с его основным заболеванием. Но когда человек долго болеет (онкологическим заболеванием или другой тяжелой болезнью), все его органы истощены — состояние ухудшается системно и неотвратимо. Нельзя повернуть эти перемены вспять путем проведения реанимационных действий. Часто мы слышим, что умирающего человека отказались госпитализировать в отделение интенсивной терапии, потому что врачи жестокие, не захотели связываться, потому что это невыгодно…
На самом деле отказы в реанимации для паллиативных больных связаны с тем, что не существует таких медицинских мероприятий, которые могли бы восстановить здоровье человека, привести его в чувство. В терминальной фазе ( последние дни и часы жизни ) реанимационные мероприятия становятся уже невозможными или ненужными. В реанимации больному могут дать большую дозу седативных (снотворных) препаратов. Седация не является обезболиванием, она не может снять боль или облегчить состояние, она может только притупить реакции, то есть лишить человека возможности сигнализировать о своей боли. Сама боль никуда не уходит.
В отделении интенсивной терапии больного могут подключить к аппарату искусственной вентиляции легких ( ИВЛ ). Но в последние дни и часы жизни это не будет облегчением, потому что больной бесконечно истощен, его организм бессилен, другие органы работают с большим трудом. Искусственное дыхание становится мукой для всего организма. ИВЛ — это прикованность к койке и аппарату, это трубка в горле и привязанные руки, невозможность нормально принимать пищу и пить. На ИВЛ человек страдает уже не от одышки, а от многих других факторов.
Такие же проблемы возникают и при попытке улучшить работу сердечной деятельности. Когда сердце и организм истощены, «завести» сердечную деятельность механически можно лишь на несколько часов или дней. И это время больной проведет в очень тяжелом общем состоянии.
В какой-то момент болезнь так сильно овладевает организмом человека, что справиться с этим, даже в отделении реанимации, врачи не в силах.
Изменить количество дней, оставшихся человеку, медицина на этом этапе не в состоянии. Для пациента становится гораздо важнее не лечение, а покой и поддержка близких. В реанимации у пациентов такой возможности часто нет.
В хосписе в последние часы жизни у близких есть возможность просто побыть рядом, подержать уходящего человека за руку. Эти последние часы жизни, проведенные вместе, для пациента и его семьи важнее, чем несколько одиноких дней жизни в реанимации.
ОБРАТИТЕ ВНИМАНИЕ!
Согласно законодательству РФ, врач имеет право не проводить реанимационные действия «при состоянии клинической смерти человека (остановке жизненно важных функций организма [кровообращения и дыхания] потенциально обратимого характера на фоне отсутствия признаков смерти мозга) на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью». «Достоверно установленных» значит — подтвержденных заключением консилиума врачей.
Если вы хотите проконсультироваться по поводу получения паллиативной помощи, не знаете, какое решение принять и куда обратиться в связи с состоянием близкого человека, позвоните на Горячую линию помощи неизлечимо больным людям: 8 (800) 700-84-36 (круглосуточно, бесплатно).
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Состояние после реанимации
Реанимация представляет собой комплекс мероприятий, которые направлены на оживление организма. Основной задачей реанимации является восстановление и дальнейшее поддержание дыхания, сердечной деятельности, а также обмена веществ. Наиболее эффективны реанимационные меры в случаях внезапной остановки сердца, когда у пациента сохраняются компенсаторные возможности организма. В противном случае эффективность реанимации снижается.
Реанимационные отделения – это узкоспециализированные подразделения стационаров. Здесь в основном находятся больные в критических состояниях, пациенты после сложных оперативных вмешательств, больные с тяжелыми заболеваниями, а также пациенты после анестезии. Весь комплекс реанимационных процедур направлен на стабилизацию состояния пациентов.
Одной из наиболее частых явлений в медицинское практике является ухудшение состояния после реанимации. Серьезные осложнения возникают в первую очередь потому, что многие пациенты не редко плохо понимают особенности лечебного режима реанимационных отделений. Осложнения, возникшие после реанимации, зачастую намного опаснее тех заболеваний и травм, которые были вначале. Лечение в реанимации нередко становится стрессом для большинства пациентов, что также может негативно сказаться на их состоянии. Очень важно снизить уровень беспокойства и тревожности пациентов, а также предупредить развитие тяжелых осложнений.
Требования к больным в реанимации
Поскольку в отделении реанимации находятся больные в критическом состоянии, за их жизнедеятельностью ведется постоянный контроль с целью предупредить возможные осложнения. В связи с этим к пациентам присоединяется огромное количество аппаратуры. Кроме того больным постоянно поступают лекарственные препараты через сосудистый доступ. Все эти меры являются необходимыми компонентами интенсивной терапии, которая проводится в реанимации. В связи с этим больные в реанимации должны строго соблюдать постельный режим. Именно соблюдение этого требования является основой для безопасного пребывания в отделении, а также скорейшего выздоровления.
Пациентам важно помнить, что медицинский персонал должен иметь возможность быстро оказать помощь в случае возникновения осложнений. Реаниматологи должны иметь возможность быстро и без препятствий начать проведение процедур, которые стабилизируют состояние больного. Именно по этой причине все пациенты реанимационного отделения находятся в палатах без нательного белья. Оно затрудняет проведение гигиенической кожной обработки, отсутствие которой может повысить риска развития различных инфекционных осложнений.
Несмотря на то, что особенности лечебного режима в отделениях реанимации не являются самыми комфортными и с физической, и с психологической точки зрения, они не должны стать поводом для беспокойства пациента. Все меры, которые предпринимаются в реанимации, направлены исключительно на скорейшее выздоровление пациентов.
Реанимация
Реанимация – комплекс мероприятий, направленных на восстановление жизненно важных функций человеческого организма. В переводе с латыни «реанимация» означает — «повторно дающий жизнь».
Совокупность реанимационных действий могут выполнять как медики, так и простые люди, которые оказались рядом с человеком, находящимся в состоянии клинической смерти. Часто термин «реанимация» применяется по отношению к отделению, где врачи проводят мероприятия интенсивной терапии. Также под этот термин попадает специализированная бригада неотложной помощи, выезжающая на вызовы к людям, находящимся в состоянии клинической смерти.
При каких состояниях нужна реанимация?
Процедура реанимации необходима при отсутствии у пациента:
Противопоказания к проведению реанимационных мероприятий
Процедура реанимации имеет несколько противопоказаний к проведению:
Тяжёлые и несовместимые с жизнью травмы также являются поводом к отказу от реанимационных мероприятий. К таким относятся, например, отрыв большой части туловища с массивным кровотечением, отрыв головы.
Реанимация взрослых, детей и новорожденных
Сердечно-лёгочная реанимация у взрослых пациентов проводится по единому алгоритму независимо от пола. Её главная задача — восстановить проходимость дыхательных путей и самостоятельное дыхание. Мероприятия по оживлению могут быть затруднены вследствие большой массы тела пациента. Соотношение частотности искусственного дыхания по отношению к непрямому массажу сердца должно составлять 2:30. Оптимальная частота нажимов на грудную клетку при реанимации — 80 раз в минуту.
Детская реанимация осуществляется специалистами-педиатрами и неонатологами. Перед её проведением важно проверить наличие посторонних предметов во рту, осмотрев видимую часть глотки. Искусственное дыхание ребёнку лучше делать «рот в нос», чередуя его с непрямым массажем сердца. Для детей возрастом до 10 лет частота нажатий на грудную клетку должна достигать 10 раз в минуту. Нажатия выполняют одной рукой. Амплитуда колебаний грудной клетки не должна превышать 3-4 см.
Восстановление жизнедеятельности организма новорожденных малышей находится в компетенции неонатологов и детских медсестёр. Комплекс реанимационных действий этих специалистов отработан до автоматизма и направлен на возобновление у младенца полноценного кровообращения.
Критерии оценки эффективности реанимационных мероприятий
Эффективность реанимационных мероприятий оценивается по таким признакам:
Больной даже после завершения реанимационных действий может находиться без сознания. Главные критерии жизнедеятельности его организма — это возобновление свободного дыхания и работы сердца. В некоторых случаях ритм сердца восстанавливается, а дыхание — нет. Тогда требуется проведение искусственного дыхания вплоть до приезда бригады скорой неотложной помощи.
Пациенты реанимационных отделений
В реанимационное отделение попадают пациенты следующих категорий:
После стабилизации состояния пациентов из реанимации обычно направляют в профильные отделения (терапия, гинекология, хирургия, онкология).