Если слезится глазик у новорожденного что делать
Если слезится глазик у новорожденного что делать
а) Анамнез при продолжении слезотечения из глаза у ребенка. Ребенок с чрезмерным слезотечением может вызвать беспокойство у родителей и врачей первичного звена. Увеличение доли слизи в слезной пленке вызывает «липкость», а постоянное слезотечение вызывает покраснение и раздражение кожи нижнего века. Веки могут быть склеены при пробуждении, что требует их частой очистки. Родители нередко жалуются, что такой внешний вид ребенка «портит» детские фотографии, а также заставляет их чувствовать себя плохими родителями.
Врач первичного приема может считать необходимым назначение повторных курсов местных антибиотиков из-за отсутствия стойкого эффекта. Попробуйте установить, возникло ли слезотечение сразу после рождения или позднее. Необходимо прицельно спросить про светобоязнь, так как она характерна для врожденной глаукомы. Типичным является внешний вид ребенка, который избегает открывания глаз при нормальном дневном свете, часто прикрывает глаза рукой или ладонью. Светобоязнь также является симптомом заболеваний роговицы (таких как цистиноз), увеита, и инородного тела в конъюнктивальном мешке.
Нельзя забывать про возможность травматического повреждения, так как у детей не всегда удается собрать детальный анамнез. У ребенка с обильным слезотечением, кроме случаев закупорки носослезного канала, будет отмечаться отделяемое из носа с той же стороны, что и слезотечение. Трение глаз, тыканье пальцами или сомнения в том, что ребенок может видеть, в анамнезе может указывать на дистрофию сетчатки, такую как врожденный амавроз Leber.
б) Наружный осмотр если слизиться глаз. Может наблюдаться слезотечение, красная, мацерированная кожа и липкость. При обструкции носослезного канала слезное озеро увеличивается, наполняя нижнее веко до края. В норме, слезная пленка практически не видна, при окрашивании флюоресцеином, ее толщина составляет менее 1 мм. При обструкции, ее толщина составляет 2 мм и более. Может присоединиться вторичный бактериальный конъюнктивит, вызывающий покраснение всей конъюнктивы, тогда как перилимбальная инъекция более специфична для кератита или увеита. Помутнение всей роговицы со вторичным отеком эпителия роговицы может быть признаком глаукомы.
Необходимое измерение горизонтального диаметра роговицы выполняется линейкой, удерживаемой возле века. Врожденная припухлость над носослезном мешком — признак возможного дакриоцистоцеле.
в) Осмотр на щелевой лампе. У маленьких детей это исследование часто удобнее выполнять с помощью портативных моделей. Осмотрите глаз на наличие точечной эктопии или эпиблефарона с загнутыми внутрь ресницами. Осмотрите нижний свод конъюнктивы на предмет диффузного покраснения и отека конъюнктивы, наличие которых предполагает хламидиозный конъюнктивит. Вывернуть верхнее веко вряд ли удастся у маленьких, бодрствующих детей, но возможно оттянуть верхнее веко пальцами и осмотреть тарзальную конъюнктиву и свод с помощью портативной щелевой лампы, заглядывая снизу вверх.
Кристаллы в роговице, абразии, рубцы, изъязвления и инородные тела могут быть исключены, когда отмечаются признаки увеита, например кератиновые преципитаты, гипопион, задние синехии или катаракта (также проверьте красный рефлекс). Необходимо исключить стрии Гааба и отек роговицы.
г) Тест с флюоресцеином. Это очень чувствительный тест для выявления каких-либо дефектов эпителия роговицы, а также флюоресцеин будет диффузно окрашивать роговицу с эпителиальным отеком. Тест с исчезновением флюоресцеинового красителя прекрасно подходит для подтверждения обструкции носослезного канала. Краситель также может появиться в носу, указывая на сохранение дренажа.
д) Внутриглазное давление. Его можно измерить у большинства бодрствующих младенцев и маленьких детей, используя тонометры «Топореп», Icare или тонометр с «воздушным выстрелом». При врожденной глаукоме для осмотра скорее всего потребуется анестезия или кетаминовая седация. Тактильное измерение является неточным и может ввести в заблуждение.
е) Циклоплегическая рефракция, исследование глазного дна. Исследование рефракции и глазного дна явно покажут одностороннюю миопию у детей с односторонней глаукомой, задними синехиями, экскавацией диска зрительного нерва или любыми патологиями заднего сегмента, такими как ретинобластома, которая может проявляться покраснением глаза и слезотечением с «псевдогипопионом».

У этого 8-летнего ребенка возникало периодическое слезотечение в течение девяти месяцев, не отвечающее на различные виды лечения.
Для ПТКТ характерно периодически рецидивирующее клинического течение на протяжении нескольких месяцев.
ж) Лечение слезотечения из глаза у ребенка. Спонтанное разрешение симптомов происходит к трехмесячному возрасту у 70% детей и более чем у 90% в течение первого года жизни. Самопроизвольное разрешение может произойти и позднее 12-месячного возраста, однако дети старше двух лет, симптомы у которых сохраняются, вероятно страдают более серьезными нарушениями слезного дренажа. Дети с белыми глазами (без проявлений вторичного конъюнктивита) не должны получать лечение каплями с антибиотиком. Антибиотики следует применять только в тех случаях, когда присутствуют клинические признаки инфекции.
Многие врачи высказываются за массаж слезного мешка, однако его эффективность не доказана. Очистка века может помочь предотвратить развитие вторичной инфекции и экскориаций кожи.
Существуют различные способы лечения; самым распространенным является зондирование, оно безопасно, но даже при самых благоприятных условиях могут развиться осложнения; в некоторых случаях оно травматично, в редких случаях может вызывать канальцевый стеноз.
1. Инородное тело/абразия роговицы. Наличие в анамнезе внезапной боли, эпифоры, покраснения конъюнктивы и чувства инородного тела, свидетельствует либо об абразии роговицы/конъюнктивы, либо об инородном теле в конъюнктивальном мешке/на роговице. Тщательный сбор анамнеза у ребенка и у родителей крайне важен для понимания вероятного повреждения и предположения о тяжести состояния. Флюоресцеин подчеркивает места абразии роговицы или конъюнктивы, окрасившиеся вертикальные царапины предполагают наличие субтарзального инородного тела сверху и вызваны перемещениями инородного тела по поверхности роговицы при моргании.
Если имеется сквозное повреждение роговицы, в некоторых случаях проба Зейделя (стекание флюоресцеина) будет положительной. Инородное тело на роговице часто заметно при проверке красного рефлекса с помощью прямого офтальмоскопа, но идеальным способом осмотра роговицы является портативная или стационарная щелевая лампа. Если осмотр на щелевой лампе невозможен, может использоваться лупа или линза +20 диоптрий при хорошем освещении. Ссадины на роговице обычно заживают быстро при применении мази с антибиотиком, без дополнительных манипуляций. Удаление у ребенка инородного тела, застрявшего в роговице, может потребовать общей анестезии. Свободно прилежащие инородные тела в конъюнктивальном мешке или на роговице могут быть удалены стерильным ватным тампоном.
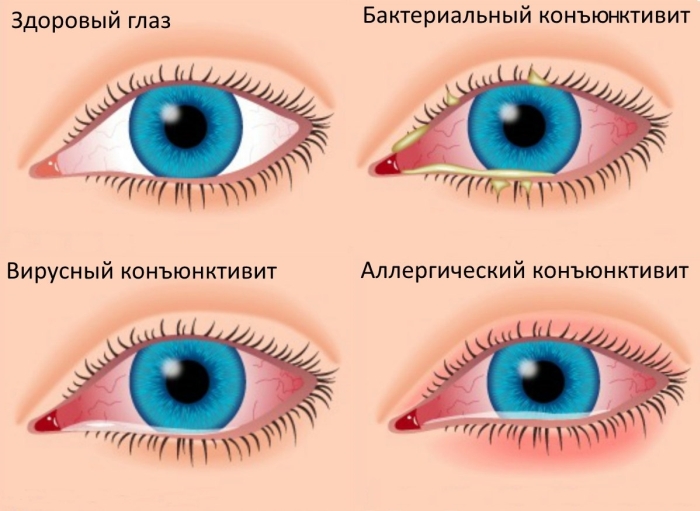
2. Кератит и конъюнктивит. Слезящийся глаз — обычный симптом при кератите. С ним часто ассоциированы светобоязнь, инъекция конъюнктивы, повышенная продукция слизи и чувство инородного тела. Острота зрения при кератите обычно снижается. Сам по себе конъюнктивит не вызывает светобоязни, если нет сопутствующего кератита. Конъюнктивит обычно инфекционный (вирусный, бактериальный), реже аллергический или травматический. Для аллергического конъюнктивита характерны зуд и слезотечение, и обычно он бывает двусторонним. В анамнезе могут быть аллергические заболевания в семье, а также описание весенних/осенних обострений или других аллергических заболеваний, таких как экзема, сенная лихорадка или астма.
«Экранирующие» язвы роговицы, вызванные гигантским субтарзальный конъюнктивальным сосочком приводят к характерной потере эпителия роговицы и могут быть легко обнаружены с помощью флюоресцеина и микроскопа щелевой лампы.
3. Слезотечение, связанное с ношением контактных линз. У детей старшего возраста или у афакичных младенцев с контактными линзами, эпифора может быть результатом большого числа причин. Неправильный подбор линз, изменение кривизны роговицы, накопление отложений на контактных линзах, обломки или разрывы краев контактной линзы — любая из этих причин может вызвать слезотечение как следствие травмы эпителия или высыхания глаза. Верхняя тарзальная конъюнктива должна быть осмотрена на предмет гигантского папиллярного конъюнктивита (GPC) улиц, длительно носящих контактные линзы.
Лечение должно включать пересмотр подхода к гигиене контактных линз, замену линз, повторный подбор линз, установку линз, изготовленных из другого материала или имеющих другую форму края, а также терапию самого гигантского папиллярного конъюнктивита соответствующими лекарственными средствами (см. главу 15). Обязательно следует исключить инфекционный кератит и абразию роговицы, а родителей нужно предупредить, чтобы они немедленно сняли ребенку линзы и обратились к офтальмологу в течение нескольких часов, если глаз ребенка покраснел, стал липким, появилось слезотечение или светобоязнь.
4. Врожденная глаукома. Слезотечение и светобоязнь могут указывать на врожденную глаукому. Также могут присутствовать буфтальм, помутнение роговицы, стрии Гааба, повышенное внутриглазное давление (по сравнению с нормальным для младенцев) и увеличенная экскавация диска зрительного нерва. Могут возникнуть анизометропия и косоглазие. Необходимо своевременное лечение, как правило, хирургическое, для предотвращения дальнейшего повреждения зрительного нерва.
5. «Крокодиловы» слезы. Слезотечение возникает только когда у пациента выделяется слюна, чаще всего во время еды, но возможно также, когда пациент думает о вкусной пище. Такое состояние обычно является врожденной проблемой и может служить симптомом ряда расстройств,известных как «врожденные нарушения иннервации лица и глазных мышц» (термин был предложен в 2002 году после открытия генов, детерминирующих нормальное развитие ствола головного мозга, черепных нервов и их аксонов; к этой группе относятся синдром Дуэйна, врожденный фиброз мышц глазного яблока, синдром Мебиуса и др.).
Крокодиловы слезы также могут возникать после травмы или хирургического вмешательства на ухе или как осложнение паралича Bell, являясь следствием абберантной иннервации, возникшей в процессе регенерации.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в содержание раздела «офтальмология» на сайте
Детская поликлиника №17
Космонавтов пр-кт, 5 Б
Космонавтов пр-кт, 5 Б
Сертификат системы менеджмента качества
Важная информация
Родителям о дакриоцистите новорожденного
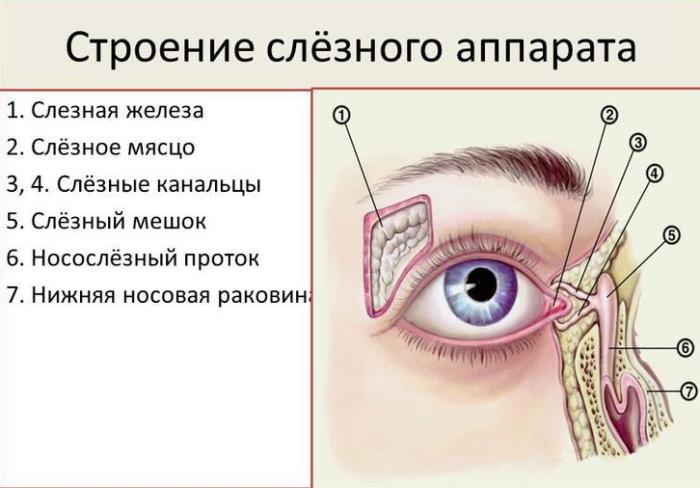
Дакриоцистит– это воспаление слёзного мешка. В период внутриутробного развития слезно-носовой канал закрыт плёнкой. Это нужно для его защиты от околоплодных вод. В момент рождения во время первого вдоха и крика эта плёнка прорывается и слезно-носовой канал становится проходимым и по нему уже слёзы вытекают наружу (в нос).
Но если по каким-то причинам этого не произошло, то слеза вместо того, чтобы оказаться снаружи застаивается внутри, в слёзном мешочке, и к этому застою очень часто присоединяется инфекция. Вот так и начинает развиваться острый дакриоцистит.
Симптомы дакриоцистита новорожденных:
Глаз красный, воспаленный. К 8-10-му дню жизни появляется гнойное отделяемое. При надавливании на область слезного мешка из слезной точки выделяется гной. Возможно слезотечение. Процесс, чаще односторонний, т.е. воспален один глазик. Это еще один признак, говорящий о том, что заболевание не банальный конъюнктивит. При конъюнктивите чаще воспалены оба глаза.
У части детей к 14-му дню жизни желатиновая пробка самостоятельно рассасывается, воспаление стихает. И собственно заболевание заканчивается без всяких последствий. Но в некоторых случаях этого не происходит, и тогда требуется помощь офтальмолога.
После того, как диагноз дакриоцистит будет установлен, необходимо начать лечение. Лечить заболевание у новорожденного ребёнка нужно по следующей схеме:
1. День начинаем с туалета глаз: промыть глаза стерильным раствором фурацилина в разведении 1:5000, купленным в аптеке или приготовленным самостоятельно – растворив 1таб. в стакане теплой кипяченой воды (если они закисшие), а затем, при помощи влажного ватного или матерчато-бинтового тампона очистить сам глаз от гноя, т. е снять все корочки с век и ресниц, в направлении от виска к носу
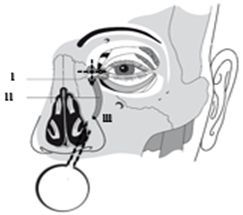
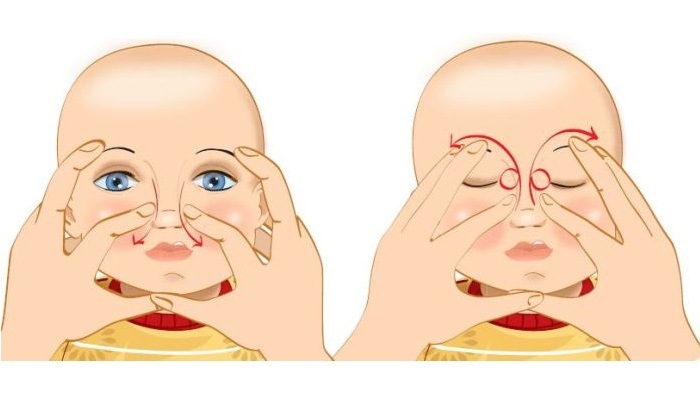
2. Провести массаж той области глаза, где расположен слёзный мешочек (I) путём надавливания на него указательным пальцем в сторону затылка (не бойтесь палец утопить в сторону глаза, вы упретесь в мышцу не навредив глазу, производя качественный массаж) и сверху вниз. Это нужно для того, чтобы выдавить желатиновую пробку (III) из носослезного канала (II).
3.Закапать дезинфицирующие капли,например: сульфацил-натрия (альбуцид); витабакт ; окомистин ; Проводить эти манипуляции стоит 4 – 5 раз в день, если вашему малышу нет 2–х месяцев. Полезно это делать перед кормлением, так как во время еды ребенок сам продолжает эффективность массажа из-за разности давления в носу и ротовой полости. Курс 2 недели.
При выраженном инфицировании глаз назначаются антибактериальные средства: флоксал 0.3% (4-6 раз в день); тобрекс 0.3% (4-6 раз в день); фуциталмик 1% густая суспензия ( 2 раза в день); их курс от 5 до 7 дней, дальнейшее лечение дезинфицирующими каплями. Не рекомендуется использовать глазные мази, так как они на основе вазелина, который создает дополнительную ненужную вязкость в слезном канале.
Перед тем, как проводить эти манипуляции нужно тщательно вымыть руки, подстричь ногти.
С 2-х месяцев у детей начинает функционировать слезная железа, и появляются полноценные слезы. Массаж у них можно проводить 2 – 3 раза в день курсом 2 недели. С 3-х месяцев массаж проводят курсом 1 неделю с рекомендацией записаться на «зондирование». Наиболее благоприятные сроки для проведения зондирования носослезного канала с 3 до 6 месяцев.
Если вашему ребенку поставили диагноз дакриоцистит, теперь вы знаете, как грамотно помочь малышу в домашних условиях на ранних сроках развития. Когда массаж боится делать мама, на помощь должен прийти другой взрослый человек (папа, бабушка, дедушка, тетя, дядя…). Давайте совместными усилиями стараться помочь ребенку без хирургических вмешательств. Однако не отчаивайтесь, те родители, чьим детям назначили «зондирование». Раз назначили, значит само не пройдет, и решить этот вопрос надо до 6 месяцев. Родители, не бойтесь поставленного диагноза, ведь неизвестность порождает страх. Когда вы знаете, с чем бороться и как, это вам придаст силы и уверенность в вашей помощи малышу.
Врач-офтальмолог Иванова Н. В.
Причины, по которым слезится глаз у новорожденного и грудничка
В первые недели после выписки из роддома родители не отходят от своего малыша почти ни на минуту. И они бывают крайне обеспокоены, если замечают, что у крохи неожиданно начинает «закисать» глаз, часто они обращаются к педиатру с вопросом, почему слезится глаз у грудничка. Причины могут быть разные. Порой это явление заканчивается самопроизвольно так же внезапно, как и начинается. Но иногда появление прозрачных выделений — симптом заболевания, которое требует диагностики и лечения.
Слезы – обычное явление для любого человека. Но только не для новорожденного ребенка. Ведь его слезные каналы еще не сформировались, это произойдет лишь на второй-третий месяц жизни. Почему же выступают слезы? Мамам и папам не стоит поддаваться панике, нужно просто прийти на осмотр к врачу.
Если в семье появился человек, больной респираторной инфекцией, а вслед за ним младенец начал кашлять, чихать и у него есть насморк, то причина слезотечения – простуда. Следует вызвать врача, он назначит лечение. Вместе с ОРВИ уйдут и выделения из глаз. Подробнее про ОРВИ у грудничков.
Аллергия
«Плаксивые» признаки могут быть результатом воздействия аллергена. В этом случае ребенок также испытывает зуд и раздражение. Он капризен и плачет по любому поводу. Появляется насморк с заложенностью носа и постоянно выделяются очень жидкие прозрачные сопли. Причиной могут стать факторы окружающей среды: домашняя пыль, клещи-сапрофиты в постельных принадлежностях, шерсть домашних животных, прямой контакт с продуктами питания. Современные представления в аллергологии не связывают аллергию у новорождённых с рационом питания матери и проникновением аллергенов через грудное молоко. Однако, в любом случае, это повод обратиться к специалисту и сдать анализы. Посмотрите так же наш более подробный Материал об аллергии у новорожденного.
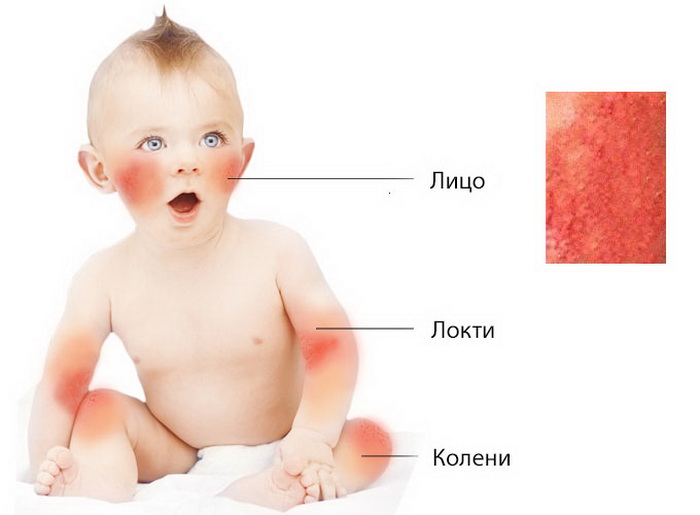
Экзема или атопический дерматит
Отдельное заболевание, которое в своей структуре может включать развитие слезотечения. В общих чертах, атопический дерматит — это генетическое нарушение кожного покрова, при котором кожа характеризуется выраженной сухостью и склонностью к экзематозным изменениям. Поражаются преимущественно конечности, однако при младенческой форме атопического дерматита процесс часто дебютирует с кожи щёк, с последующим вовлечением век глаз. Глаза при этом так же «закисают», ребенок нервничает и постоянно капризничает, а более старшем возрасте начинает чесать поражённые участки кожи и глаза в том числе. Лечение при этом состоянии назначает и контролирует аллерголог или дерматолог, совместно с педиатром. Применяются увлажняющие кремы, мази, лосьоны, которые называются эмолентами. На фоне их правильного применения зуд уходит, кожа восстанавливается, а вслед за этим прекратятся и болезненные слезные выделения.
Повреждения
Возможно, это механическое повреждение слезного канала. Такое может случиться в родах или мама может перестараться, промывая глазки ребенка. Обратитесь к доктору, он проведет диагностику и назначит необходимый курс лечения. Паниковать не стоит.
Инородное тело
В глаз новорожденного попала пыль, ресничка, крупинка грязи. В этом случае слезотечение развивается остро, а ребёнок никак не может полноценно открыть поражённый глаз. Всё это сопровождается беспокойством крохи, отказом от кормлений. Не рекомендуется самостоятельно пытаться вытащить посторонние частицы, ставшие причиной обильного слезотечения. Вы рискуете ухудшить ситуацию и занести инфекцию. Как можно раньше покажите малыша педиатру и офтальмологу.
Резкий перепад температур
Если месячный ребенок попал из теплого помещения в холод, срабатывает защитная функция. Глазки увлажняются. Это нормально, и не нужно ничего делать: глаз слезится, чтобы защитить себя.
Аномалия слезных каналов
Некоторые дети имеют врождённые аномалии развития носослёзных каналов и придаточного слёзного аппарата. Из-за этого значительно повышен риск развития воспаления при застое слезы.
К таким аномалиям относят фистулы, дивертикулы, а также дисплазию:
Конъюнктивит
Это воспаление слизистой оболочки глаза. Чаще всего — инфекционной природы. Причём именно у новорождённых в первые 2 недели жизни может встречаться специфический конъюнктивит от инфекции, полученной при прохождении через родовые пути матери (сифилитический, гонорейный, хламидийный, микоплазменный). Большая же часть случаев конъюнктивита — вирусная и проходит без последствий для здоровья глаз ребёнка. Конъюнктивит начинается со слезотечения, чаще всего — одного глаза. Затем присоединяется отек век, покраснение склеры. Ребенок беспокоен, плачет и стремится тереть глаза ручками. В зависимости от причинного фактора, выделения из глаз с течением времени становятся гнойными, характерного для инфекционного агента цвета. Слезотечение так же может сопровождаться водянистыми прозрачными соплями из носа.
Следует без промедлений показать карапуза педиатру и офтальмологу. Они дадут рекомендации и назначат лечение.
Используйте отдельные тампоны для каждого глаза! В противном случае вы можете перенести инфекцию на здоровый орган зрения и усугубить положение!
Смоченные промывной жидкостью тампон ведите от наружного угла глаза к внутреннему. Только так! Иначе инфекция останется в конъюнктивальном мешке глаза.
Одним ватным диском делайте только одно такое движение, не водите взад-вперёд несколько раз!
Промывка осуществляется на протяжении 10 дней два-три раза в сутки.
Если в доме кто-то заболел, максимально оградите кроху от инфицированных домочадцев. Особенно если они больны конъюнктивитом.
Нельзя самостоятельно ставить диагноз и лечить конъюнктивит. Его легко перепутать с другой болезнью, из-за которой у детей тоже слезятся глаза. Это заболевание носит название дакриоцистит.
Дакриоцистит
Это врожденный недуг. Внутренние уголки глаз снабжены микроскопическими отверстиями – каналами. Они закрыты мембраной, пока карапуз находится в утробе матери. В момент появления на свет канальцы открываются. В миг первого вдоха перепонка разрывается, освобождая путь. Если слезные каналы грудничка остались закрытыми, выход для слез оказывается перекрыт. Они застаиваются и приводят к болезни под названием дакриоцистит. Его легко перепутать с конъюнктивитом, но есть отличительные признаки: чаще всего при дакриоцистите слезится только один глаз, а белки глаз и конъюнктива не воспаляются и не краснеют.
Дакриоцистит обычно обнаруживается в первый — второй месяц жизни ребенка. Родители замечают застой слез и крупинки гноя.
Сначала врач назначает щадящую терапию, цель которой – добиться прорыва слезного канала без зондирования.
Под местной анестезией в слезный каналец вставляют зонд и протягивают его сквозь слезные пути. Затем пути обрабатываются обеззараживающим раствором. Как правило, такая манипуляция решает проблему. Она длится около 10 минут. Повторное вмешательство требуется в редких случаях.
Важно как можно раньше диагностировать дакриоцистит. Тогда зондирование может не понадобиться и простые промывания помогут слезным каналам открыться.
СЛЕЗКА ИЛИ ГНОЙ В ГЛАЗУ У МАЛЫША: БЬЕМ ТРЕВОГУ!
Появление гнойных выделений в глазах малыша всегда неприятно и указывает на проблемы со здоровьем. Однако стоит ли вести ребенка к врачу или это просто мелкая неприятность вроде простуды, которая «сама пройдет»? Игорь Азнаурян, офтальмохирург, доктор медицинских наук, профессор, основатель детских глазных клиник «Ясный взор», расскажет, что предлагает современная офтальмология для решения этой проблемы.
Нагноение глаз у младенцев: причины и симптомы
Непроходимость носослезного протока проявляется впервые у новорожденного. В нашем организме слезоотводящая система устроена так: слёзные канальцы переходят в слёзный мешок, затем в носослезный проток, который открывается в полость носа. То есть, в норме слеза по системе этих трубочек попадает в нос. В период внутриутробного развития этот проход закрыт мембраной, которая должна рассосаться примерно на 8-9 месяце беременности. Однако иногда она не рассасывается, проход у новорожденного остается закрытым, и, в итоге, слеза вместо того, чтобы омыть глаз и уйти в нос, остается в полости глаза и вытекает наружу.
В эту слезу попадают грязь и пыль, а с ними — микробы, начинающие активно размножаться. Всё, что должно смываться и уходить в нос, остаётся в глазу. Это приводит к воспалению, то есть конъюнктивиту, чаще всего бактериальному. Так и появляется нагноение глаз. При нормальной проходимости протока после закапывания антибактериальных или антисептических капель воспаление проходит. Однако в случае непроходимости, как только мама перестает капать капли, глаза снова начинают гноиться. Непроходимость носослезного протока из-за наличия нерассосавшейся мембраны и вызванное этим нагноение глаз называется дакриоциститом новорожденных.
Иногда заболевание возникает сразу после рождения, иногда через несколько месяцев, когда начинает более активно вырабатываться слеза. Но чаще всего у ребенка начинают гноиться глазки примерно через две недели после рождения.
Что делать родителям?
Правильнее всего сразу обратиться к детскому офтальмологу. Он назначит капли и покажет технику массажа, т.к иногда проходимость отсутствует не из-за наличия мембраны, а просто потому, что слёзные пути забиты слизистой пробкой, которая появилась там еще в период внутриутробного развития. В этом случае показан массаж. Он поможет вытолкнуть слизистую пробку, чтобы слёзные пути очистились, стали проходимы, и слёзка могла убегать в нос.
Однако в случае с мембраной массаж не уберет ее, он может только облегчить состояние ребенка в первые две недели. Но если после курса массажа оно не изменилось, значит, вы имеете дело именно с непроходимостью по вине мембраны. В таком случае бесполезный массаж следует прекратить и поддерживать глаз в чистом состоянии с помощью капель до проведения зондирования.
Зондирование: что это и для чего необходимо?
Оно выполняется в 3-4 месяца, т.к. до этого слизистая очень нежная и легко травмируемая. К этому возрасту становится окончательно ясно, что мы имеем дело с истинной непроходимостью носослезного протока, и заболевание само не пройдет.
Зондирование проводится в условиях медикаментозного сна, когда ребенок дышит через маску. Это безопасно, безболезненно и достаточно быстро (процедура длится около 10 минут). Сначала врач на консультации подтверждает непроходимость, дальше ребенка привозят в стационар, после того, как его посмотрели ЛОР, педиатр, кардиолог. ЛОР — ключевая фигура, потому что должен определить, нет ли преград для слез со стороны носа. Если их нет, то ребенка в стационаре погружают в сон, проводится зондирование, и уже через два часа малыш может отправляться домой.
Суть зондирования — врач проходит с помощью металлического зонда пути оттока слезы. То есть слёзные канальцы, слёзный мешок, слёзный проток, и завершает процедуру в носу. У маленького ребенка очень тонкая слизистая, эти каналы имеют сложное строение: много изгибов и клапанов, расширений и сужений. Вот почему принципиально важно делать это именно в медикаментозном сне, когда ребенок ничего не чувствует, не кричит и не мешает доктору. В современной медицине лечение детей насильно, в удержании, просто недопустимо — это огромный стресс, к тому же врач не может достаточно быстро и качественно провести процедуру, пока ребенок отчаянно вырывается. Медикаментозный сон помогает избежать осложнений, разрыва стенок каналов, перелома костных стенок, образования ложных ходов и свищей.
После процедуры ее эффективность проверяется с помощью контраста. Через слезные точки подается краситель, который должен попасть в нос. Краситель в носу показывает, что проходимость восстановлена.
Иногда бывает, что слёзный канал вообще не сформирован, его в принципе анатомически нет. В таком случае доктор не сможет с помощью зондирования помочь, но он после этой процедуры скажет родителям, что делать. Чаще всего при этом показано стентирование либо операция дакриоцисториностомия для формирования каналов. Ее можно проводить с 4-6 месяцев, эндскопически, т.е. без шрамов и рубцов.
Повторное зондирование и осложнения
Порой, когда зондирование проводится без медикаментозного сна, малыш проходит процедуру по 3-4 раза, а толку все равно нет. Это значит, что уже развились осложнения. Например, зонд ушёл не в нос, а в мягкие ткани щеки. В итоге получаются ложные ходы, карманы, где скапливается гной и бактерии, возможно формирование свищей.
На самом деле риски неудачного зондирования либо откладывания этой процедуры очень высокие — возникает постоянный гнойный процесс рядом с глазом на лице у ребенка. Инфекция может распространяться в прилежащие ткани и с током крови по всему организму.
Есть еще причина, почему нельзя откладывать процедуру восстановления проходимости. При дакриоцистите новорожденных гнойный процесс идет в слёзном мешке. Слезный мешок перерастягивается и теряет свою эластичность. Если процедуру зондирования долго откладывать, то слезные пути не будут выполнять свою «насосную функцию». То есть, даже при восстановлении проходимости, слеза будет плохо уходить в нос. Это будет проявляться слезотечением. Ребенок, даже став взрослым, будет мучиться с постоянно стоящей слезой.
И наконец, чем старше ребенок — тем выше риск осложнений, т.к. слизистые оболочки каналов уже повреждены постоянным воспалением и очень легко травмируются. Вот почему зондирование нужно выполнять вовремя и в условиях медикаментозного сна.