Если у гипотоника повышенное давление что делать
Высокое и низкое давление: причины, профилактика, лечение
Статья (doctor.kz)
Артериальное кровяное давление — это давление, которое кровь оказывает на стенки сосудов (артерий) при каждом ударе сердца. Максимальное давление возникает при сокращении сердца, что называется систолическим давлением (большая цифра). При расслаблении сердца давление минимально и является диастолическим (меньшая цифра).
Огромное количество проведённых исследований помогли выявить средние цифры артериального давления (АД). Но в последнее время стали учитываться и индивидуальные особенности человека. Поэтому Всемирная организация здравоохранения признаёт нормальными те показатели, которые находятся в рамках от 100–110 / 70 до 120–140 / 90. Причём давление должно быть стабильным в течение дня, в том числе и при различных физических и эмоциональных нагрузках. Давление может быть ниже нормы — если при этом человек хорошо себя чувствует, волноваться не стоит. Но если давление превышает 140/90, лучше обратиться к врачу — возможно, есть изменения, и нужно разбираться, надо ли их лечить.
Причины высокого и низкого давления
Если человек регулярно сталкивается с понижением артериального давления, это говорит о гипотонической болезни. Это хроническое состояние, которое часто возникает на фоне переутомления (у молодых людей), перемены погоды, стресса, у женщин во время менструального цикла. Гипотония связана со сниженным тонусом сосудов. Пониженное давление бывает и острым. Это некое разовое изменение давления, которое связано с передозировкой лекарственных препаратов, интоксикацией, отравлением или острым заболеванием.
Повышение давления может быть острым и хроническим. Острое повышение АД (криз) связано с приёмом препаратов, например гормональных, употреблением большого количества алкоголя, сильным эмоциональным потрясением или со стрессом. Хроническое повышение АД — гипертоническая болезнь, которая чаще всего связана с сосудистыми изменениями, то есть с уплотнениями стенок сосудов или пороками развития сердца (врождёнными или приобретёнными). Артериальное давление также может быть повышенным, если вы:
И гипотония и гипертония в равной степени опасны для человека. Гипотония приводит к ухудшению снабжения органов кислородом — гипоксии. При гипертонии повреждаются сосуды, в том числе мелкие, повышается риск развития атеросклероза. Но следует отметить: гипертония может закончиться серьёзными осложнениями — инсультом и инфарктом.
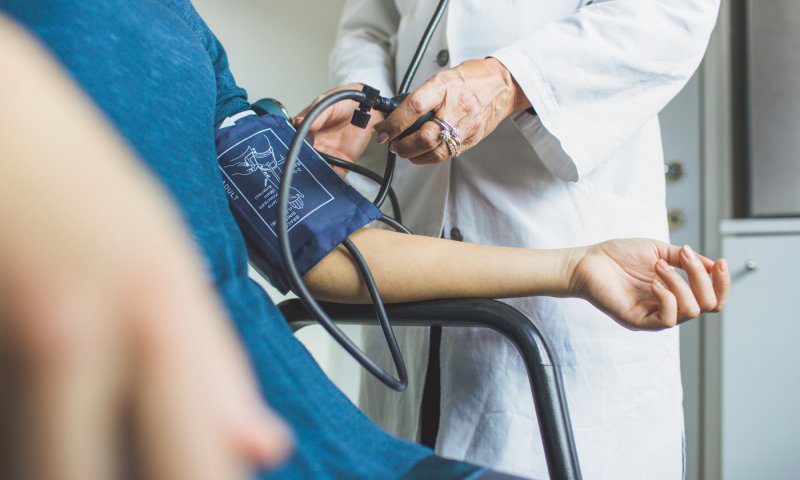
Кто склонен к высокому/низкому давлению
 |
| Кто склонен к высокому/низкому давлению? Источник: the-challenger.ru |
Визуально можно определить склонность человека к повышенному или пониженному давлению. Например, высокие, астеничные (худощавые, имеют длинные руки и ноги. — Прим. ред.) люди в молодом возрасте чаще сталкиваются с понижением давления, чем коренастые, среднего роста. В более старшем возрасте риск «встретиться» с повышением артериального давления в равной степени есть у людей разного телосложения. Безусловно, если у человека имеется наследственная предрасположенность, он курит, неправильно питается, имеет лишний вес, не занимается физическими нагрузками — он может узнать что такое гипертония и в 30, и в 40 лет. К гипотонии склонны люди с нарушенным режимом сна, которые ведут малоподвиженый образ жизни.
Точно сказать о склонности человека к высокому или низкому давлению можно после измерения АД в течение 10 дней. Лучше делать это утром, не вставая с постели, и вечером перед сном. При этом нужно записывать не только показатели АД, но и свои ощущения, самочувствие (болела ли голова, чувствовали ли слабость и прочее).
Что делать, если давление повысилось/понизилось
 |
| Что делать, если давление повысилось/понизилось? Источник: the-challenger.ru |
Если давление повысилось, нужно выяснить, сколько времени в течение суток длится такое состояние и с чем оно связано. Если при суммарном подсчёте подъёмы артериального давления длятся не более 5–6 часов в сутки и объясняются физиологическими причинами (волнение, двигательная активность, реакция на стресс), необходимости в специальном лечении нет.
Снизить артериальное давление помогут простые приёмы точечного массажа:
При гипотонии обычно рекомендуют ночной сон, отдых в дневное время, прогулки на свежем воздухе не менее двух часов в день, посильные физические нагрузки (лучше плавание) и обязательно употребление продуктов с достаточным количеством витаминов и минералов. Из специальных способов можно порекомендовать контрастные ванночки для ног. Эта процедура значительно улучшит периферическое кровообращение. В один таз налейте горячую воду (38–40 °С), в другой — холодную. Опускайте ноги попеременно то в одну, то в другую ёмкость (процедуру начинают и заканчивают горячей водой). Особо бесстрашные могут попробовать контрастный душ.
В случае пониженного давления можно воспользоваться классическим приёмом — выпить крепкого чая или сваренного кофе, съесть солёное, например солёный огурец или несколько кусочков рыбы. Натрий, содержащийся в поваренной соли, за несколько часов приведёт вас в норму. Также для повышения давления могут подойти средства с растительными экстрактами, например элеутерококка, радиолы, настойки лимонника.
Что можно сделать, чтобы не столкнуться с проблемами с давлением
 |
| Что можно сделать, чтобы не столкнуться с проблемами с давлением? Источник: the-challenger.ru |
Профилактикой высокого и низкого артериального давления является элементарное следование здоровому образу жизни — у человека должен быть нормальный режим дня, хороший сон, необходима физическая активность, благодаря которой удаётся переработать повышенное образование адреналина и справиться с повышенным количеством сахара в крови, важно правильно питаться.
Свести к минимуму случаи гипертонии можно с помощью специальной диеты. Уменьшите употребление соли (не больше 3–5 граммов в день) — натрий задерживает жидкость в организме. А лучше и вовсе откажитесь от неё, заменив на специи. Обеспечьте достаточное поступление кальция и магния в организм — их баланс участвует в регуляции артериального давления на клеточном уровне. Магний содержится в семенах подсолнечника, во всех бобовых, овощной зелени, моркови, морской капусте. Кальций можно получать из молочных продуктов, листовых овощей: брокколи, белокочанной и цветной капусты, спаржи, а также цитрусовых.
В случае хронизации процесса нужно обратить внимание на комплексное лечение. Следует соблюдать профилактические меры, а также принимать лекарственные препараты по предписанию врача. При лечении гипертонии доктора придерживаются международных рекомендаций, в которых указывается, какие именно лекарства нужно назначать разным группам людей при разных причинах повышения давления. Считается, что лучше подобрать препараты с 2–3 действующими веществами (комбинированные), но в минимальной дозировке — они максимально себя проявят эффекта синергизма. При гипертонии человек должен постоянно принимать препараты для профилактики осложнений — инфаркта, инсульта, слабоумия. При гипотонии, в случае регулярного понижения давления, необходим также постоянный приём лекарств для поддержки тонуса сосудистой стенки.
Хотите читать всё самое интересное о красоте и здоровье, подпишитесь на рассылку!
Понравился материал? Будем благодарны за репосты
Почему люди с низким артериальным давлением становятся гипертониками
Снизу вверх
Доктора назовут немало причин, из-за которых гипотоник превращается в гипертоника. Ведь в истории болезни 10 процентов гипертоников встречается и артериальная гипотензия, или пониженное давление. Нередко в эти ряды попадают люди с диагнозом: вегетативно-сосудистая дистония. То у них снижается частота сердечных сокращений до 60 и меньше в минуту (это у взрослого человека), то начинают донимать расстройства желудка и низкое давление.

Переход из гипотоников в гипертоники обычно происходит в возрасте 35—36 лет и часто на фоне или после стресса, разъясняет суть проблемы профессор кафедры кардиологии и ревматологии БелМАПО Тамара Тябут:
— Эмоциональное перенапряжение запускает развитие гипертонии. Стоит давлению подняться даже умеренно (130/90—145/95 мм рт. ст.), как такие пациенты чувствуют себя не в своей тарелке. При этом у большинства гипертоников от одного до нескольких факторов риска.
Что имеется в виду? Наследственность — повышенное давление было у отца, матери, бабушки, дедушки, родных братьев или сестер. Пол — мужчины чаще, чем женщины, пополняют ряды гипертоников. Но в период наступления менопаузы частота выявления артериальной гипертензии у тех и других практически одинакова. Возраст — чем старше человек, тем чаще его давление повышено. Стресс и психическое напряжение. Употребление алкоголя — если ежедневно не отказывать себе в крепком спиртном, то за год давление подрастет на 5—6 мм рт. ст. Атеросклеротическое поражение сосудов сердца, мозга и почек — в данном случае снижается эластичность сосудов, их стенка становится более жесткой, формируются атеросклеротические бляшки, которые суживают просвет сосудов. И это тоже приводит к повышению артериального давления. А гипертония, как известно, ускоряет развитие атеросклероза.
Следующая причина — курение. Еще одна — избыток поваренной соли в пище приводит к спазму артерий, задержке жидкости в организме и, как следствие, к развитию гипертонии. Малоподвижный образ жизни тоже вносит свою лепту, увеличивая риск развития гипертензии на 20—50 процентов. Вдобавок ко всему ожирение — каждый килограмм лишнего веса повышает давление на 2 мм рт. ст.
А возможно ли предупредить процесс перехода гипотоника в гипертоники? Нет, считает профессор Тамара Тябут, поскольку отсутствуют четкие временные рамки такой трансформации. Обычно учитываются общепринятые временные периоды возникновения гипертонической болезни. В частности, молодой возраст. Кстати, повышение давления и развитие болезни у подростков и юношей — одна из самых актуальных проблем современной медицины.
У детей, имевших повышенное артериальное давление в 11—12 лет, через 10 лет гипертония сохраняется в четверти случаев. И тут тоже важна наследственность.
Второй значимый период — 35—40 лет. В это время необходимо учитывать все факторы риска и регулярно измерять давление, что позволит не пропустить начального периода его повышения и начать лечиться, изменив образ жизни или применяя медикаментозное лечение.
И третий период — 55—60 лет, когда важными для развития гипертензии становятся и соответствующие факторы риска, и развитие атеросклероза, и гормональная перестройка у женщин.
Врачей часто спрашивают: что лучше — быть гипотоником или гипертоником? По мнению Тамары Тябут, в пожилом возрасте гипотония повышает риск развития ишемического инсульта, а в молодом ухудшает качество жизни и снижает трудоспособность. В целом же виновницей примерно двух третей всех инсультов является гипертония, которая ежегодно в мире лишает жизни 7 миллионов человек и приводит к инвалидности еще 64 миллиона пациентов. Вместе с тем развитие инсульта (инфаркта мозга) связано не только с наличием повышенного давления, но и с присутствием других факторов риска этого заболевания, в частности, с повышенным уровнем сахара и жира в крови.
Что делать, если гипертония внезапно пришла на смену гипотонии?
Чтобы такая смена не произошла, а если и произошла, но еще не принесла больших бед в виде поражения органов-мишеней — сердца, мозга, почек и сосудов, не развился инфаркт или инсульт, следует контролировать артериальное давление, рекомендует профессор Тамара Тябут. Надо принимать прописанные врачом препараты, чтобы удерживать давление на целевых уровнях, соответствующих возрасту и наличию сопутствующей патологии.
О профилактике стоит позаботиться и здоровым людям, у которых АД не превышает нормальных цифр. Без физической активности не обойтись — идеально заниматься понемногу (30 минут) каждый день, постепенно увеличивая нагрузку от слабой до умеренной. Полезны упражнения, направленные на тренировку выносливости, — общеразвивающие, дыхательные, а также занятия на тренажерах, плавание, ходьба, бег. Все они приводят к заметно снижающему давление эффекту. Важно также ограничить употребление поваренной соли до 5 граммов (это 1 чайная ложка) в день и животных жиров. Необходима психологическая разгрузка плюс отказ от вредных привычек — курения, употребления алкоголя.
Однако если вы все-таки попали в ряды гипертоников, необходимо соблюдать все принципы здорового образа жизни и постоянно принимать снижающие АД препараты. Цель такого лечения — предупреждение поражения органов-мишеней и удержание давления на целевых уровнях.
Неосложненный гипертонический криз
Поделиться:
Гипертоническая болезнь встречается так часто, что стала уже чем-то обыденным и привычным, от чего люди отмахиваются: ну подумаешь, поднялось давление, выпью привычную таблеточку, полежу и пройдет. Однако все не так просто, как кажется.
Неотложный случай
Как и многие хронические заболевания, гипертоническая болезнь чревата неотложными состояниями, а именно кризами. Криз — это повышение артериального давления (АД) выше привычных значений, сопровождающееся клиническими симптомами, и требующее немедленного контролируемого снижения.
«Выше привычных значений» — это важно. Бытует мнение, что у гипотоников гипертонических кризов быть не может, однако это не так. При повышении АД от привычных 90/60 до значений 130/80 (которые по общепринятой классификации считаются нормальными) у человека может возникнуть самый настоящий криз.
Читайте также:
Гипертонический кризис
«Контролируемое снижение» — тоже важный момент. Нельзя выпить все лекарства, до которых дотянулся, и на этом успокоиться. В общем случае в течение первых 2 часов терапии показатели должны снизиться не более чем на 25 %. Слишком быстрое снижение давления в такой ситуации чревато ишемическими осложнениями (транзиторной ишемической атакой и даже инсультом) и обмороками, поэтому динамику АД необходимо отслеживать.
Кризы бывают неосложненные и осложненные. Неосложненные, о которых речь в этой статье, по механизму возникновения делятся на гиперкинетические, гипокинетические и эукинетические.
Из чего «состоит» давление
Артериальное давление определяется двумя компонентами. Общее периферическое сосудистое сопротивление (ОПСС) — то, насколько «упруги» артериолы, венулы и капилляры. Это сопротивление сосудов давлению крови изнутри. Если жесткость сосудов повысилась, давление в системе возрастает.
Второй — минутный объем сердца, т. е. объем крови, выбрасываемый сердцем за одну минуту. Если сердце начинает работать в усиленном режиме, ему начинает «не хватать» крови, и организм выводит в основное сосудистое русло запасной объем — кровь, которая до поры до времени хранилась в специальных сосудах-депо. Давление снова увеличивается.
Гиперкинетический криз
Кризы этого типа встречаются чаще и более свойственны людям, которые болеют не очень давно (либо тем, у кого болезнь развивается медленно). Их еще называют сердечными или систолическими — потому что триггером для их возникновения является усиление работы сердца, при этом сильнее поднимается «верхнее» (систолическое) давление.
Такой криз возникает внезапно, без предвестников, с резкой сжимающей или пульсирующей головной болью; возможны тошнота, рвота, «мушки» перед глазами, покраснение лица, шеи, груди. В период повышения давления пациенты возбуждены, жалуются на прилив жара, иногда — на боли в области сердца. Пульс, как правило, учащен по сравнению с обычным.
Гипокинетический и эукинетический кризы
Гипокинетический криз обычно настигает людей с длительным гипертоническим стажем. Это сосудистый (диастолический) криз: он возникает в связи с ростом ОПСС и отличается тем, что в большей степени повышается «нижнее» АД.
В отличие от гиперкинетического этот вариант развивается постепенно, иногда в течение нескольких дней, и практически всегда имеет предвестники. Пациенты отмечают нарастающие вялость и сонливость, ухудшение слуха и зрения, нерезкую, но упорную и постепенно усиливающуюся головную боль. Пульс либо нормальный, либо замедлен.
Эукинетический криз занимает промежуточное положение, обладая чертами обоих типов. С точки зрения симптомов он больше напоминает нерезко выраженный гиперкинетический вариант.
«Две большие разницы»
Понятно, что сбои в работе разных структур лечить будут тоже по-разному — поэтому не стоит удивляться, если вызванная бригада СМП дает вам не те рекомендации, какие неделю назад давала вашему соседу или коллеге. При гиперкинетическом кризе основная задача терапии — немного «успокоить» сердце. Для этого часто используют знакомые многим бета-блокаторы (пропранолол, эсмолол). А вот при гипокинетическом варианте их применять не только бессмысленно, но и опасно. В этом случае врач скорее использует вазотропные антагонисты кальция — лекарства, которые расширяют периферические сосуды (нифедипин).
Отдельно нужно сказать про очень популярный в России клонидин (клофелин). На сегодняшний день его пытаются полностью вывести из оборота. Но у бригад СМП и в ряде больниц часто ничего другого просто нет в арсенале. Кроме того, он очень дешев, поэтому существуют пациенты, привыкшие к клофелину. У них при отмене возникает гипертонический криз, который можно быстро снять только клофелином же. Согласно современным клиническим рекомендациям, это единственное показание для применения данного препарата.
Всем остальным следует помнить, что клофелин для снижения давления/лечения гипертонической болезни/купирования кризов применять НЕЛЬЗЯ. У клофелина есть коварная особенность: в первые 10–20 минут после приема он… существенно повышает АД. При кризе, когда организм и так находится на грани своих возможностей к адаптации, это может оказаться фатальным. Поэтому если есть возможность заменить клофелин другим препаратом, пусть даже за свой счет, — заменяйте. Здоровье дороже.
Товары по теме: [product strict=»анаприлин»](пропранолол), [product strict=»нифедипин»](нифедипин)
Если у гипотоника повышенное давление что делать
Гипотонические кризы — явление более редкое, чем гипертонические. По нашим данным, они встречаются у 10—15% больных НЦД по гипотоническому типу. В типичных случаях кризы сопровождаются относительным (для данного больного) снижением артериального давления (в пределах 90—80/70—60 мм рт. ст.). Ниже критических показателей АД наступает коллаптоиднос состояние. При кризах снижается пульсовое давление, при котором максимально падает систолическое и сохраняется (а иногда и повышается) диастолическое.
Наиболее тяжелое состояние при кризах наблюдается в тех случаях, когда при определении АД выслушивается только один тон (на уровне 100—90 мм рт. ст.). Гипотонические кризы сопровождаются головной болью и болями в области сердца. Головные боли могут быть достаточно выражены, а боли в области сердца напоминают боли при стенокардии (совершенно не исключается, что при этом происходит истинное снижение мозгового и коронарного кровообращения). О нарушении мозгового кровообращения свидетельствуют данные реоэнцефалографических исследований: удлинение подфазы быстрого наполнения за счет укорочения подфазы замедленного наполнения (Н. М. Копадзе).
Гипотонические кризы сопровождаются повышенным тонусом парасимпатической нервной системы, что выражается в лотливости, наклонности к брадикардии.
Следует отметить, что гипотонические кризы не всегда четко сочетаются с критическим снижением АД. У отдельных больных нет параллелизма между величиной снижения АД и субъективной картиной болезни Давление может существенно не меняться, а клиническая картина вегетативно-сосудистого криза может быть выражена. Возникает и другая ситуация, когда под влиянием лечения АД повышается, а сосояние продолжает оставаться неудовлетворительным, и кризы возобновляются на более высоком уровне давления.
Заинтересовавшись этим, мы предприняли попытку понять природу этого явления. Во-первых, у некоторых больных существенное изменение претерпевает венозное давление как в сторону повышения, так и снижения. Наиболее типичным было умеренное снижение артериального и значительное падение венозного давления. В таких случаях мы говорим о «венозном коллапсе» или «венозном обмороке». Явление это достаточно распространено, но очень редко диагностируется.
Снижение венозного давления нарушает приток крови к сердцу, и мы в данном варианте встречаемся с вторичной гипотонией. Во-вторых, кризы по гипотоническому типу могут сопровождаться значительным повышением тонуса мозговых сосудов с резким повышением височного давления («спазмом височных артерий»). Повышение тонуса мозговых сосудов можно регистрировать и по данным РЗГ п пальпаторному состоянию височных артерий, которые могут быть резко сужены и даже болезненны.
Характерной особенностью гипотонического криза является значительная частота респираторного синдрома: чувство нехватки воздуха, страха, тревоги. Развитие этого синдрома нередко идет по линии учащения дыхания, а это в свою очередь приводит к гиперкапническому синдрому, при котором падает уровень СО2. По закону причинно-следственных отношений при гиперкапнии снижается возбудимость дыхательного центра, что ведет к урежению дыхания и снижению капиллярного кровотока (стазу кровотока), так как С02 является мощным стимулятором микроциркуляторного русла.
Это обусловливает появление многих симптомов: снижение мышечного тонуса, слабость, нарушение возбудимости сердечной мышцы. Гипотонические кризы нередко сопровождаются реакцией перерегулирования, при которой после снижения АД наступает его повышение. Как правило, повышается преимущественно систолическое и в меньшей степени диастолическое давление.
Заповеди для комфортной жизни гипотоников
Распространено мнение, что низкое артериальное давление, в отличие от повышенного, неопасно для здоровья и не угрожает жизни. Это заблуждение. Гипотоникам живется несладко даже при отсутствии других серьезных патологий. А в ряде случаев низкие показатели тонуса сигнализируют о развитии сердечной недостаточности и других грозных заболеваний.
Специальных медикаментов, повышающих давление для постоянного применения не существует. Но страдания гипотоников можно облегчить, если соблюдать правила поддержания сосудистого тонуса.
Признаки низкого давления
Четкой границы, отделяющей нормальные показатели от недостаточных, нет. В случае с гипертонией ясно: выше 139/90 — уже патология со всеми ее негативными последствиями. А гипотонией считается не все, что ниже 120/90. Для многих людей постоянное «рабочее» давление несколько ниже идеала. Это подростки, женщины астенического сложения, жители высокогорных районов. Если при сниженных показателях отсутствуют нарушения самочувствия и сохраняется нормальная трудоспособность, беспокоиться не о чем. Обычно это диапазон 110–95 для верхнего (систолического) и 65 — для нижнего (диастолического). Говорить о гипотонии можно, если регулярно или постоянно отмечаются показатели: от 95/65 и ниже с одновременным ухудшением физического состояния.
Низкое давление приводит к уменьшению кровоснабжения тканей, замедляет поступление кислорода в клетки. Обычные симптомы сниженного тонуса связаны именно с гипоксией: сонливость, рассеянность, головокружение, мышечная слабость. Такие люди долго не могут раскачаться, встав с постели, быстро устают, очень чувствительны к ненастной дождливой погоде. Самые неприятные признаки гипотонии:
приступы дурноты с тошнотой и головной болью;
«шторм» тела при резких движениях: вставании из положения лежа, приседаниях;
продолжительные мигрени: после напряженной работы, стрессов или волнений.
У одних людей признаки гипотонии возникают время от времени, другие страдают ими постоянно. В тяжелых случаях низкое давление свидетельствует о нарушениях работы сердца, дыхательной или эндокринной системы. Иногда гипотония бывает обусловлена генетически. Свести ее проявления к минимуму помогает правильный образ жизни. Для обладателей низкого давления он особый.
Борьба с сонливостью
Чтобы не засыпать на ходу весь день, рекомендуется пить кофе: в умеренном объеме, по 2–3 чашки. Гипотоники без вреда для здоровья могут позволить себе этот напиток по вечерам. Он не вызывает бессонницу, напротив: возвращает комфортное физическое состояние, облегчает засыпание. Наутро после кофе такие люди тоже чувствуют себя бодрее.
А вот с зеленым чаем нужно быть осторожнее. Хотя кофеин в нем есть, другие активные вещества напитка расширяют сосуды, снижая давление еще больше. При гипотонии полезнее крепкий черный.
При сильном утомлении среди дня рекомендуется устраивать короткий отдых: сон около 1–1,5 ч. Он позволит нервной системе перезагрузиться и придаст сил для второй половины суток. Если это невозможно, желательно иметь под рукой сборы из бодрящих растений: лимонника, элеутерококка, корня жень-шеня. В крайних случаях подойдет банка энерготоника. Но пить его можно не чаще двух раз в месяц. В противном случае наступит обратный эффект — тонус сосудов будет снижаться.
Как можно больше воздуха
Ясная прохладная или морозная погода с высоким атмосферным давлением для гипотоника — лучшее время. Воздух максимально насыщен кислородом, поэтому гулять нужно по несколько часов подряд ежедневно. Еще лучше — заниматься на улице спортом, например, бегать кросс или ходить на лыжах.
В пасмурную погоду тоже не рекомендуется сидеть в четырех стенах. Душный воздух помещений — худшая обстановка при низком давлении. Жилье и рабочее место проветривать желательно как можно чаще.
Одежда по погоде
Гипотоники больше остальных мерзнут из-за медленного кровообращения. В холодное время года им желательно всегда иметь под рукой несколько пар носков, перчаток, плотное белье и одежду из натуральных материалов. Вороты свитеров, воротники и пояса не должны быть чрезмерно тесными, чтобы не пережимать кровоток.
Не надо расстройств по пустякам
Склонность к переживаниям часто провоцирует гипотонические симптомы, но обычные седативные препараты страдальцам не подходят. Большинство из них обладают сосудорасширяющим действием. Поэтому следует получить у лечащего врача рецепт на мягкие транквилизаторы, не влияющие на общий тонус. Они эффективнее и безопаснее. Одновременно нужно освоить методы самоуспокоения, научиться управлять своими эмоциями. Помогут интересные занятия, хобби, получение новых знаний.
Полезно много пить
Вода и другие жидкости гипотоникам необходимы в большем объеме, чем остальным людям. Горячие сладкие напитки предпочтительнее. Они помогают восстановить сосудистый тонус при резких приступах патологии. Можно также пить минералку, в том числе соленую, если нет противопоказаний.
Исключение из правил — алкоголь. У людей со сниженным давлением он провоцирует негативную реакцию почти моментально: резкие приступы дурноты, нарушение зрения, слабость и трудности с дыханием. Риск коллапса велик даже после небольших доз.
Долой голод
Гипотония часто мучает на голодный желудок, поэтому такого состояния нужно избегать. При низком давлении людям нет необходимости отказываться от употребления соленых продуктов: сыров, консервов, фастфуда, копченой рыбы, мясных деликатесов. Натрий задерживает воду, поддерживая тонус сосудов в норме. Разумеется, составлять рацион требуется с учетом общего здоровья.
Предотвращать неприятные симптомы помогает размеренный режим питания. Есть дробно — по 5–6 раз умеренными порциями полезнее, чем делать длительные перерывы. Если планируется много дел, желательно брать с собой термосы или контейнеры с готовыми блюдами, иметь «сухой паек»: бутерброды, йогурты, сухофрукты.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.



 Читайте также:
Читайте также: 


