Если у плода водянка что делать
Гидроцефалия головного мозга у детей: причины, симптомы и лечение
Когда в желудочках головного мозга скапливается слишком много спинномозговой жидкости (ликвора), а ее перемещение в кровеносную систему затруднено – развивается патология, называемая гидроцефалией. Дословно с латинского «гидроцефалия» переводится как «вода в головном мозге». В народе эту болезнь часто называют водянкой. Гидроцефалия головного мозга является одной из наиболее частых родовых патологий у детей.
Как развивается заболевание и каковы последствия?
Деятельность желез внутренней секреции, которые вырабатывают ликвор, нарушается. В результате спинномозговой жидкости становится слишком много, и маленький организм не в силах обеспечить ее нормальный отток. Слева на схеме изображен нормальный головной мозг, а справа – пораженный гидроцефалией.
Младенцев-гидроцефалов легко узнать по непропорционально большой голове. Вода не может сжиматься и увеличивает объем черепа, а поскольку у детей до года еще не успели сформироваться жесткие связи между черепными костями, увеличение головы в объеме происходит беспрепятственно.
Когда гидроцефалия головного мозга развивается у ребенка старшего возраста, избыток жидкости проявляется исключительно в виде поражения центральной нервной системы.
Заболевание достаточно опасно: ликвор не уходит из головы начинает давить на нервную ткань, разрушая нейронные связи. Без должного лечения это обычно приводит к отеку мозга и в конечном итоге – к смерти ребенка.
Классификация болезни
У детей различают четыре основных типа гидроцефалии головного мозга:
Открытая форма детской гидроцефалии может быть как наружной, так и внутренней. А вот окклюзионная в 99% случаев является внутренней.
Кроме того, водянку делят и по форме течения:
Причины патологии
Как правило, это врожденная болезнь. Существуют и приобретенные формы, но они довольно редки.
Причинами возникновения гидроцефалии головного мозга у детей являются внутриутробные инфекции, родовые травмы, генетические нарушения, пороки ЦНС.
В зависимости от того, на каком этапе сформировалась болезнь, разнятся и ее причины:
Эти обобщенные причины также имеют свою классификацию.
Так, среди инфекций, вызывающих болезнь, распространены:
Пороки, отвечающие за формирование водянки:
Также среди заболеваний онкологической направленности гидроцефалию могут вызывать:
Факторы риска
Есть сопутствующие условия, которые способствуют развитию гидроцефалии головного мозга у ребенка:
Большинство факторов риска развития водянки связаны со здоровьем матери.
Даже косвенные причины, такие как недоношенный малыш с малым весом, говорят о ненормальном протекании беременности. Каждая проблема со здоровьем женщины во время вынашивания плода ослабляет организм эмбриона.
Как проявляется гидроцефалия
В зависимости от формы развития патологии и возраста ребенка внешние признаки заболевания меняются.
Для детей до двух лет, у которых в 95% случаях гидроцефалия является врожденной патологией, характерны следующие симптомы:
Ряд менее характерных признаков может спутать начальную диагностику гидроцефалию головного мозга у детей и затруднить лечение. Например, плаксивость, плохой аппетит, медленный набор веса, частые срыгивания, сонливость, ноги, постоянно согнутые в коленях, запрокидывание головы – все эти симптомы свойственны гидроцефалии. Но вместе с тем они могут наблюдаться у десятков других детских диагнозов.
При острой форме водянки, когда болезнь быстро прогрессирует, можно наблюдать другие признаки:
Для детей от двух лет и старше свойственны иные проявления гидроцефалии головного мозга:
Лечение гидроцефалии у детей
Из-за сложности заболевания и его опасности лечение ребенку-гидроцефалу назначают не только нейрохирург, но и невропатолог.
Лечение может быть консервативным (то есть без хирургического вмешательства, только с помощью медикаментов) или же оперативным.
При медикаментозном лечении первым делом снижают внутричерепное давление с помощью препарата «Диакарб». Он снижает выработку спинномозговой жидкости и способствует выводу калия из организма.
В стационаре назначают сильные осмотические мочегонные средства – пероральный «Глицерин» и «Маннит». Также прописывают солевые мочегонные лекарства, например, «Фуросемид». Он, как и «Диакарб», должен приниматься в паре с препаратами, поддерживающими нормальный уровень калия – «Панангином» или «Аспаркамом».
Любые медикаментозные формы лечения при острой гидроцефалии должны обязательно проводиться под строгим надзором врачей, а промежуточные результаты проверяться посредством компьютерной томографии и нейросонографии.
Вместе с мочегонными ферментными блокираторами назначаются лекарства, стимулирующие работу нейронов мозга. Например, «Энцефабол».
Что касается хирургического вмешательства, то наиболее результативным методом оперативного лечения головного мозга у детей является шунтирование. Зачастую это единственный способ спасти жизнь ребенка.
Шунтирование – это создание пути движения (шунта) для ликвора в обход существующего затора. При закрытой гидроцефалии его применяют, когда опухоли уже проросли в мозг.
При открытой форме болезни предусмотрено три вида шунтирования:
Кроме шунтирования, возможен и другой тип оперативного вмешательства при закрытой форме водянки – рассечение арахноидальных спаек. Этот метод включает всасывание спинномозговой жидкости.
О причинах и лечении гидроцефалии смотрите в видеоролике:
Срок и качество жизни ребенка-гидроцефала, его шансы на выздоровление зависят от множества факторов: причин, вызвавших развитие болезни, скорости постановки диагноза, качества лечения. Но даже здоровый малыш может стать жертвой болезни.
Не забывайте о профилактике. Всячески уберегайте ребенка от травм головы, обязательно используйте защитные средства при активном отдыхе. Если младенец родился недоношенным, в обязательном порядке проходите плановые осмотры у невролога, делайте УЗИ и МРТ.
Женщинам, которые готовятся вот-вот стать матерью или планирующим зачать ребенка, следует помнить о своем здоровье. Избавьтесь за несколько месяцев до беременности от вредных привычек. Обследуйтесь на наличие инфекций. Если случилось заболеть во время вынашивания плода – проконсультируйтесь с генетиком и пройдите дополнительное УЗИ.
Ваш будущий малыш чувствителен буквально ко всему, поэтому берегите его еще до рождения.
Врожденная гидроцефалия
Врожденная гидроцефалия – это скопление излишней спинномозговой жидкости в мозгу с самого рождения. Накапливаемая жидкость может увеличивать давление на мозг ребенка, что в свою очередь может привести к повреждению мозга и к развитию умственных и физических недостатков. Очень огромное значение имеет быстрая постановка диагноза и своевременное лечение – это очень важно, чтоб помочь ограничить серьезные долгосрочные осложнения. Но долгосрочные осложнения врожденной гидроцефалии в большинстве случаев зависят от того, чем вызвано заболевание, как оно развивается и как ребенок реагирует на предлагаемое лечение.
Исследования показывают, что примерно 1 ребенок из 1 000 рождается с данным заболеванием. Это означает, что у 999 детей из 1 000 этого заболевания нет. Заболевание также часто встречается у детей, рожденных с врожденным дефектом открытой мозговой трубки.
Другой вид гидроцефалии называют приобретенной гидроцефалией и это заболевание может развиться в любой момент после рождения. В данном разделе рассматривается только врожденная гидроцефалия.
Что провоцирует / Причины Врожденной гидроцефалии:
Врожденная гидроцефалия вызвана несбалансированностью между уровнем вырабатываемой мозгом цереброспинальной жидкости и способностью тела впитывать и распределять эту жидкость.
Обычно, цереброспинальная жидкость втекает и вытекает из камер в мозгу, которые еще называют желудочками мозга, а затем обтекает вокруг спинного хребта, обеспечивая питание и защитную оболочку. Затем жидкость поглощается тонкими тканями, окружающими мозг и спинной мозг. При гидроцефалии жидкость не двигается, как это необходимо и не поглощается должным образом. В редких случаях мозг вырабатывает слишком много спинномозговой жидкости.
Врожденная гидроцефалия может стать результатом генетической наследственности либо же развивается в результате других проблем со здоровьем, например, кровоизлияния во время беременности (кровоизлияния в плоде до рождения) или инфекционные заболевания, например, токсоплазмоз, сифилис, цитомегаловирус, краснуха или свинка. Заболевание часто ассоциируется с врожденными дефектами, например, расщелина позвоночника.
Патогенез (что происходит?) во время Врожденной гидроцефалии:
Черепно-мозговая жидкость первично продуцируется сосудистым сплетением бокового, третьего и четвертого желудочков мозга, Дополнительно примерно 25% жидкости имеет внесосудистое происхождение из эндотелия капилляров паренхимы мозга. Общий объем черепно-мозговой жидкости у новорожденных составляет около 50 мл (у вэрослых-150 мл), Традиционно модель гидроцефалии трактуется как дисбаланс между продуцированием и абсорбцией черепно-мозговой жидкости. Современные исследования показывают, что основная роль определяется абсорбцией капиллярами мозга. Гемодинамический патогенез гидроцефалии (первичная и вторичная) определяется нарушением венозного оттока (обструктивная гидроцефалия) и уменьшением артериальной пульсации (сообщающаяся гидроцефалия),
Симптомы Врожденной гидроцефалии:
Диагностика Врожденной гидроцефалии:
В большинстве случаев врожденная гидроцефалия выявляется во время медицинских осмотров незадолго после рождения. Диагноз ставиться на основании того, что голова ребенка больше, чем положено. В редких случаях диагноз ставиться в более позднем возрасте. Могут быть и другие причины, по которым у ребенка голова, больше, чем надо. Обычно проводится сканирование мозга, чтоб выявить развивается ли у ребенка гидроцефалия. Для того чтоб подтвердить диагноз или получить более детальное изображение мозга могут проводить компьютерную томографию, магнитно-резонансное исследование или ультразвук.
Иногда ультразвуковое изображение плода может выявить врожденную гидроцефалию еще до рождения ребенка.
Лечение Врожденной гидроцефалии:
Лечение врожденной гидроцефалии фокусируется на уменьшении количества спинномозговой жидкости в мозгу для того, чтоб снизить давление. Для ограничения или предотвращения повреждений мозга большое значение имеет лечение заболевания на ранней стадии – в первые 3-4 месяца жизни ребенка. Но долгосрочные осложнения врожденной гидроцефалии в большинстве случаев зависят от того, чем вызвано заболевание, как оно развивается и как ребенок реагирует на предлагаемое лечение. Другие заболевания мозга также могут повлиять на развитие ребенка.
Первоначальное лечение
Когда новорожденному ставят диагноз врожденная гидроцефалия, то обычно с помощью хирургического вмешательства ребенку в мозг устанавливают шунт, чтоб слить лишнюю спинномозговую жидкость. Обычно, конец шунта устанавливают в желудочек мозга, и он выступает из мозга прямо под кожей скальпа. Продолжаясь под кожей, шунт проходит позади уха, вниз по шее, в другую часть тела – обычно в брюшную полость, где спинномозговая жидкость всасывается в ткани. Удаление излишней жидкости снижает давление в мозге, что помогает предотвратить или минимизировать повреждение тканей мозга.
Иногда необходимо принять экстренные меры, чтоб снизить количество жидкости до установки шунта. Сюда могут относить:
— Применение медикаментов с содержанием фонурита, диакарба, фуросемида или лазикса, чтоб замедлить вырабатывание мозгом спинномозговой жидкости. Однако безопасность и эффективность применения этих медикаментов остаются под вопросом.
— Иногда могут сделать поясничную пункцию, благодаря чему можно вывести из мозга лишнюю спинномозговую жидкость.
— Слив спинномозговой жидкости из черепа, при этом жидкость скапливается в специальном контейнере за пределами тела. Обычно это делают в том случае, когда ребенку не могут установить постоянный шунт.
В случае закрытой гидроцефалии (вызванная закупориванием тканей), то вместо установки шунта могут применять эндоскопическую третью вентрикулостомию (ЭТВ). ЭТВ – вид хирургической операции при которой в желудочке мозга делают небольшое отверстие, через которое свободно стекает цереброспинальная жидкость. И хотя ЭТВ могут использовать в ходе текущего лечения, с целью предотвращения установки шунта, но этот способ обычно не используют для лечения новорожденных. Если в ходе текущего лечения применение ЭТВ не принесло нужных результатов, то позднее ребенку могут установить шунт. Не зависимо от того, используете ли Вы ЭТВ или шунт, за ребенком необходимо будет внимательно наблюдать, чтоб убедиться, что спинномозговая жидкость правильно стекает.
Лечение при гидроцефалии
Лечение при гидроцефалии обычно требует установки шунта и наблюдения медиков, включая, невролога, нейрохирурга, семейного доктора, педиатра и педиатра по развитию.
В ходе медицинских осмотров доктор обычно измеряет размер головы ребенка и проверяет глаза ребенка на признаки давления. Доктор также будет следить за неврологическим развитием ребенка, чтоб выяснить, достиг ли он того же самого уровня развития, что и другие дети такого же возраста. Например, если Вашему ребенку примерно 12 месяцев, доктор может спросить Вас, может ли ребенок произносить некоторые слова. На некоторых осмотрах доктор может попросить Вас провести компьютерную томографию или магнитно-резонансное исследование головы и спинного мозга, чтоб убедиться, что спинномозговая жидкость правильно циркулирует.
Смотрите, нет ли признаков неправильной работы или инфицирования шунта.
Чрезмерное скопление спинномозговой жидкости может привести к повреждению мозга.
— Примерно 40% шунтов начинают плохо работать в первые 2 года после установки. Неисправная работа шунта приводит к скоплению жидкости вокруг мозга, в результате чего возникают определенные симптомы, например, раздражительность, чрезмерная сонливость, плохой аппетит, частная тошнота, проблемы с глазами, громкий плач. Со временем могут проявиться дополнительные симптомы, например, проблемы со зрением; боли в шее; замешательство и изменения в поведении; проблемы с походкой; припадки; недержание мочи.
— Если шунт вызывает развитие инфекции, то вышеперечисленные симптомы проявляются вместе с температурой. Вероятность инфицирования шунта составляет 3%-15%. Инфекция может развиться в любой момент, но чаще всего развивается в первые 3 месяца после установки шунта.
— Необходимо выяснить причины неисправности или инфицирования шунта, чтоб устранить проблему. Например, для подтверждения вероятности развития инфекции и для того, чтоб определить, какая именно бактерия вызывает развитие инфекции, могут исследовать кран шунта, сделать поясничную пункцию, сделать анализ спинномозговой жидкости. Эта информация позволяет доктору выписать наиболее эффективные антибиотики
В случае закрытой гидроцефалии (вызванная закупориванием тканей), могут применять эндоскопическую третью вентрикулостомию (ЭТВ). И хотя эту процедуру нельзя проводить детям, ее могут использовать позднее вместо вторичной установки шунта. При ЭТВ, через небольшое отверстие вводится эндоскоп, благодаря чему можно открыть желудочки мозга, тогда спинномозговая жидкость циркулирует по заблокированным тканям и впитывается за пределами мозга, и нет необходимости в установке шунта. Раньше ЭТВ считалось единственным приемлемым способом лечения в случае закрытой гидроцефалии, но даже этот метод со временем может стать неэффективным. Очень важно следить за человеком и выявлять признаки скопления спинномозговой жидкости в мозгу.
Не зависимо от способов лечения, внимательно следите за повреждениями мозга, которые могут повлиять на жизнедеятельность, например, отставание при обучении, отставания в развитии, потеря умственных и физических навыков. Проблемы и отставания в развитии устраняются в зависимости от специфики каждой ситуации (например, речевая терапия в случае проблем с речью).
Доктор решит, нуждается ли ребенок в специальном лечении или же ему необходим специальный уход, а также определенные ограничения жизнедеятельности. Если в результате травмирования мозга развиваются определенные проблемы, то ребенок должен будет пройти определенный курс лечения или программу.
Лечение, если состояние ухудшается
Не существует постоянного лечения для врожденной гидроцефалии. Даже если первоначальное лечение было успешным, спинномозговая жидкость может снова начать скапливаться вокруг мозга, в результате чего симптомы возобновяться. Обычно, при неправильной работе шунта его заменяют или ремонтируют.
Спинномозговая жидкость снова может начать скапливаться в мозгу и тогда необходимо будет провести ЭТВ. Если жидкость продолжает скапливаться, то может понадобиться повторная процедура ЭТВ, либо же будет необходимо установить шунт.
Если скапливается спинномозговая жидкость, то возникает чрезвычайная ситуация, которую необходимо устранить с помощью внутреннего проникновения в череп или скальп, до тех пор, пока ребенок не подрастет, и не будет готов к дальнейшему лечению.
В случае повреждения мозга из-за излишнего количества спинномозговой жидкости может возникнуть необходимость в лечении, которое фокусируется на устранении отставаний в развитии. Например, если повреждения мозга приводят к осложнениям с когнитивным развитием (умственная отсталость), то может понадобиться широкий курс лечения, которое бы фокусировалось на развитии речевых и двигательных навыков.
Доктор решит, нуждается ли ребенок в специальном лечении или же ему необходим специальный уход, а также определенные ограничения жизнедеятельности. Вам также объяснят, как распознать отставание в развитии или другие признаки повреждения мозга. Если в результате травмирования мозга развиваются определенные проблемы, то ребенок должен будет пройти определенный курс лечения или программу.
Домашнее лечение врожденной гидроцефалии состоит в наблюдении за ребенком, чтоб вовремя заметить какие-либо изменения в его поведении, сто может свидетельствовать об увеличении давления на мозг или о неисправности шунта.
— Следите за признаками скопления в мозге жидкости. Время от времени необходимо будет мерить окружность головы и внимательно следить за симптомами, например, раздражительность, чрезмерная сонливость, плохой аппетит, частная тошнота, проблемы с глазами, громкий плач. Если у ребенка установлен шунт, то появление вышеперечисленных симптомов может говорить о том, что шунт неправильно функционирует.
— В более позднем возрасте внимательно следите за признаками накопления спинномозговой жидкости. К дополнительным симптомам, которые могут развиться, относят: головные боли, которые со временем ухудшаются; проблемы со зрением; боли в шее; замешательство; нечленораздельная речь; изменения в поведении; проблемы с походкой; припадки; недержание мочи.
В дополнение к вышеперечисленным симптомам, в случае инфицирования шунта может подняться температура, а вдоль шунтового канала или клапана образуется покраснение.
Если Вы заметили любые из вышеперечисленных проблем, немедленно свяжитесь с доктором.
Родителям
Очень трудно быть родителями ребенка, страдающего от врожденно йгидроцефалии. И хотя многие дети, которым был рано поставлен диагноз, избежали развития многих долгосрочных проблем благодаря правильному лечению, с психологической точки зрения может быть очень трудно справиться с вероятностью того, что симптомы могут возобновиться. Также, врожденная гидроцефалия иногда повреждает мозг, в результате чего страдают физические и умственные способности ребенка. Необходимо заботиться о себе, тогда вы сможете заботиться о своем ребенке и получать удовольствие от общения с ними.
И хотя не существует ограничений относительно детей, у которых установлены шунты, некоторые доктора могут потребовать ограничить спортивную активность ребенка.
Вы можете поинтересоваться у доктора группами поддержки, а также организациями, которые могут помочь Вам справиться со специальными потребностями Вашего ребенка.
Профилактика Врожденной гидроцефалии:
К каким докторам следует обращаться если у Вас Врожденная гидроцефалия:
Неиммунная водянка плода: современные принципы диагностики и лечения
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова» Минздрава России, Москва, Россия
Проведен систематический анализ данных литературы о современных методах диагностики и лечения неиммунной водянки плода (НИВП). Проанализированы основные этиологические факторы, приводящие к развитию НИВП, и их патогенез. Выявлены особенности манифестации НИВП и исходов в зависимости от основной этиологии. Описаны основные принципы диагностики и внутриутробного лечения НИВП, однако комплексного подхода к данной проблеме до сих пор нет, что и диктует необходимость дальнейших исследований.
В последнее десятилетие во всем мире особое внимание уделяется развитию и улучшению перинатальной помощи. Плод рассматривается как пациент в связи с возможностью внутриутробной коррекции тяжелых патологических состояний. Одним из таких антенатальных состояний является неиммунная водянка плода (НИВП).
НИВП определяется как скопление экстраваскулярной жидкости в двух и более серозных полостях и тканях плода, возникающее на различных сроках беременности при отсутствии циркулирующих антител к антигенам мембраны эритроцитов. Скопление жидкости может быть в подкожном пространстве (более 5 мм), перикардиальной, плевральной и брюшной полостях [1–4].
НИВП впервые описана в 1892 г. J. Ballantyne [5]. Ранее преобладала иммунная форма водянки, однако после разработки и внедрения в клиническую практику антирезусного иммуноглобулина в настоящее время в мире 85–90% случаев водянки носят неиммунный характер [6–7].
Зарегистрированная частота НИВП составляет около 3 на 10 000 родов, однако заболеваемость значительно выше в связи с самопроизвольным или искусственным прерыванием беременности в I и II триместрах [8].
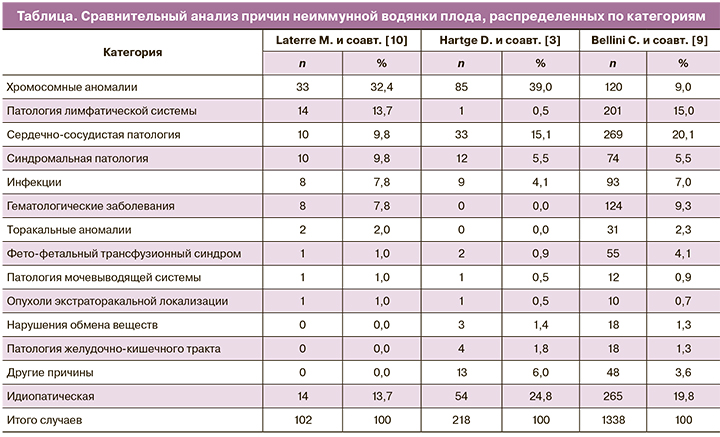
В основе НИВП лежат различные причины (более 150 нозологий), которые, по результатам проведенного крупномасштабного исследования Bellini C. и соавт. [9], распределены на 14 категорий. На территории Российской Федерации структура причин НИВП не определена ввиду отсутствия крупных исследований по данной проблеме.
Laterre M. и соавт. [10] провели сравнительный анализ причин НИВП (таблица). В исследованиях, проведенных Hartge D. и соавт. [3] и Laterre M. и соавт. [10], наиболее распространенной причиной НИВП были хромосомные аномалии (32% и 39% соответственно), тогда как у Bellini C. и соавт. [9] – сердечно-сосудистые аномалии (20,1%). Второй наиболее распространенной причиной у Bellini C. и соавт. [9] и Laterre M. и соавт. [10] были заболевания лимфатической системы (13,7 и 15% соответственно). В эту категорию были включены случаи, связанные с кистозной гигромой, кишечной лимфангиэктазией и хилезными расстройствами. В исследованиях Hartge D. и соавт. [3] заболевания лимфатической системы составляли лишь 0,5%, хотя следует отметить, что в 4 из 54 случаев в идиопатической категории выявили кистозную гигрому. Это говорит о том, что в связи с отсутствием крупномасштабных исследований до конца не отработаны критерии распределения причин НИВП по категориям.
Этиология НИВП играет важную роль в определении сроков манифестации и исходов [2, 7, 9, 11–15]. Так, Ota S. и соавт. [2] показали, что НИВП, манифестирующая до 22-й недели беременности, ассоциирована с высоким риском хромосомных аномалий и неблагоприятными исходами, тогда как после 22-й недели в основе НИВП лежат другие причины, а прогноз при этом является более благоприятным. Данную тенденцию подтвердили исследования, проведенные Ota S. и соавт. [2] в Японии с 2000 по 2012 гг., где средний срок беременности при постановке диагноза НИВП из-за трисомии, структурной аномалии сердца и синдрома Нунана (тернероидный синдром с нормальным кариотипом) были 18 недель (диапазон 11–31 неделя), 30 недель (диапазон 22–36 недель) и 30 недель (диапазон 22–33 недели) соответственно. При этом НИВП, вызванная трисомией или синдромом Тернера, ассоциировалась с высокой частотой прерывания беременности. Исследователи также отметили, что выживаемость при НИВП, диагностированной до 22 недели, между 22 и 25 неделями, между 26 и 29 неделями и после 30 недели составляли 12, 5, 23 и 26% соответственно. Таким образом, данные результаты показывают, что не только этиология, но также и срок беременности при манифестации НИВП влияют на исходы.
Причины развития водянок могут отличаться среди различных популяций. Так, например, в Юго-Восточной Азии и на Тайване наиболее распространенной причиной НИВП являются гемоглобинопатии, в то время как в западных странах – хромосомные аномалии или инфекционные заболевания [11–14, 16, 17].
Выявление причины НИВП является сложной диагностической задачей, и успех во многом зависит от лабораторной и инструментальной оснащенности учреждений. В Российской Федерации крупномасштабных исследований по НИВП не проводилось, и, соответственно, алгоритма обследования женщин с данной патологией плода до сих пор нет.
В клинических рекомендациях Канадского общества акушеров-гинекологов (SOGC) представлен алгоритм обследования беременных женщин с НИВП, который, помимо экспертного ультразвукового исследования плода, эхокардиографии плода, также включает инвазивную диагностику посредством амниоцентеза. При этом, в зависимости от лабораторной оснащенности учреждений, проводится обследование на хромосомную патологию, инфекции и заболевания из группы нарушений обмена веществ. Обследование обязательно включает оценку скорости кровотока в средней мозговой артерии плода, усиление которого является специфичным симптомом внутриутробной анемии [18, 19].
Однако и после проведения всех предложенных исследовани.