Если затемнение в легких что это может быть
Если затемнение в легких что это может быть
Рак легких представляет собой наиболее распространенное первичное новообразование легких и является основной причиной смерти от злокачественных опухолей среди мужчин и женщин в США. У больных могут быть обнаружены различные симптомы и признаки, обусловленные первичной опухолью, метастазами или паранеопластическими синдромами. Также рак легких может протекать бессимптомно и выявляться случайно методами лучевой диагностики в случае выполнения исследования по другим показаниям.
Лучевая картина рака легких изменчива и включает в себя непосредственные проявления первичной опухоли, косвенные признаки наличия центрального новообразования, обусловленные обструкцией бронха, и патологические изменения, связанные с распространением опухоли. Знание разнообразных и часто едва заметных проявлений рака легких позволяет врачу лучевой диагностики поставить диагноз как можно раньше, хотя во многих случаях пациент поступает с заболеванием уже на поздних стадиях.
Постановка диагноза на ранних этапах требует тщательного изучения данных исследования и систематического подхода к оценке анатомических структур грудной клетки. Однако с учетом высокой распространенности рака легких исследование грудной клетки следует проводить при обнаружении у пациентов метастазов и за пределами грудной клетки.
К обнаружению рентгенографических признаков патологических изменений в грудной клетке следует относиться с особым вниманием и соотносить их с демографическими данными, сведениями о воздействии канцерогенных веществ в анамнезе и клиническими проявлениями. При необходимости врачу лучевой диагностики следует рекомендовать проведение дополнительного обследования грудной клетки с помощью КТ для дальнейшей оценки подозрительных изменений или динамического их контроля.
Узелки в легочной ткани, выявленные случайно при КТ, следует подробно описывать и в дальнейшем оценивать в соответствии с опубликованными методическими рекомендациями. Рекомендации по динамическому контролю узелков различаются в зависимости от их морфологических особенностей (размера, солидного или субсолидного типа), показаний к выполнению КТ грудной клетки (с целью диагностики или скрининга), а также анамнеза (динамический контроль у пациентов со злокачественными новообразованиями осуществляется в соответствии с клиническими протоколами и схемами лечения, соответствующими конкретной первичной опухоли).
а) Непосредственные проявления. При раке легких может визуализироваться непосредственно сама опухоль. Патологические изменения обычно представлены узелками, объемными образованиями или консолидацией легочной ткани. Центральный рак легких может проявляться также небольшими узелками в просвете дыхательных путей или стенозом последних с наличием консолидации легочной ткани или объемного уменьшения легкого.
б) Узелок в легочной ткани. Узелок в легочной ткани представляет собой затемнение округлой формы с достаточно четким контуром диаметром 7 мм. Однако при ПЭТ/КТ в случае медленно растущих злокачественных опухолей легких (обычно аденокарцином) могут быть получены ложноотрицательные результаты, а в случае локализованных инфекционных и неинфекционных воспалительных процессов, характеризующихся интенсивным поглощением ФДГ, — ложноположительные результаты.
в) Объемное образование в легком. Объемное образование в легком представляет собой затемнение округлой формы диаметром > 3 см. Отсутствие симптомов легочной инфекции у пациента с объемным образованием в легком обычно указывает на первичный рак легких. Злокачественное объемное образование в легком часто характеризуется спикулообразным или дольчатым контуром, наличием полости с толстыми или узловато утолщенными стенками, а также признаками местнодеструирующего роста. Помимо данных симптомов, указывать на наличие злокачественной опухоли могут увеличение лимфатических узлов корней легких и средостения, а также плевральный выпот.
Обнаружение объемного образования в легком при рентгенографии или КТ грудной клетки, как правило, служит показанием для проведения биопсии, которая во многих случаях может быть выполнена под визуализационным контролем.
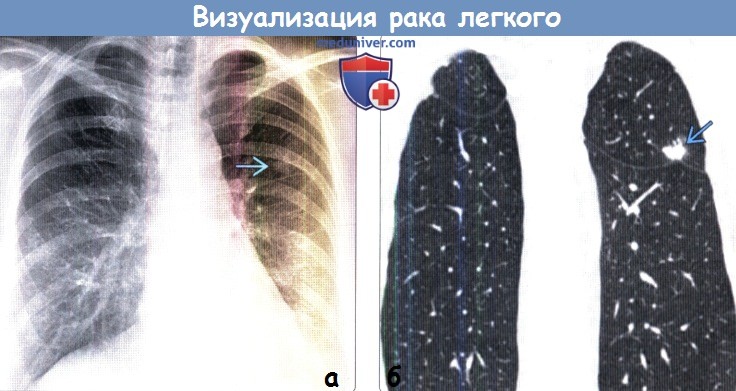
(б) У той же пациентки при нативной КТ на реконструкции в коронарной плоскости данный узелок визуализируется в верхней доле левого легкого и характеризуется мягкотканной плотностью, неровным контуром, эксцентрически расположенными кальцификатами и ретракцией прилежащей плевры. При операции была выявлена высокодифференцированная аденокарцинома. 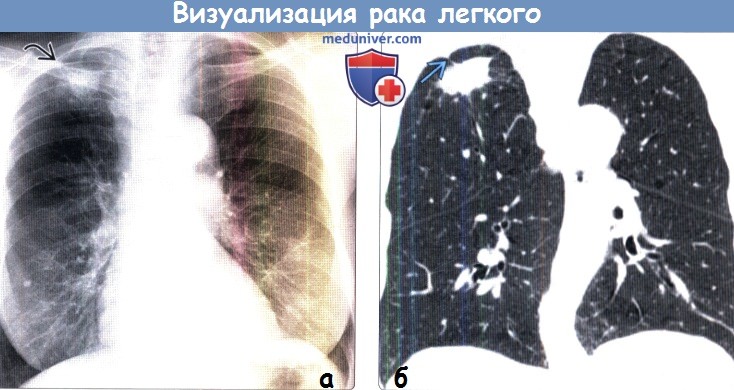
(б) У этой же пациентки при нативной КТ на реконструкции в коронарной плоскости в верхней доле правого легкого визуализируется объемное образование с наибольшим размером 3,5 см. Патологический участок характеризуется спикулообразным контуром и наличием тяжей к плевре. При операции была выявлена высокодифференцированная аденокарцинома. 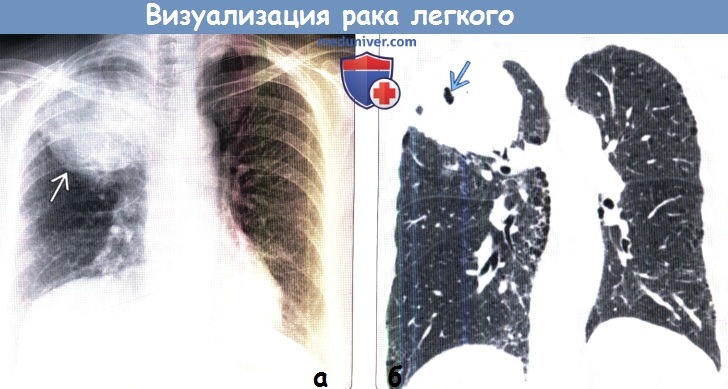
(б) У этого же пациента при нативной КТ на реконструкции в коронарной плоскости визуализируются умеренно выраженная эмфизема и крупное объемное образование верхней доли правого легкого с наличием полости. Образование примыкает к верхушечной плевре, при этом признаки инвазии грудной стенки не выявляются. При операции был выявлен плоскоклеточный рак, прорастающий париетальный листок плевры.
г) Консолидация легочной ткани. Первичный рак легких может проявляться консолидацией легочной ткани. Она характерна для инвазивных аденокарцином легких, в частности опухолей с ростом опухолевых клеток вдоль стенок альвеол. Рак легких может проявляться одним участком консолидации или несколькими участками, а также сопровождаться лимфаденопатией и плевральным выпотом. В таких случаях окончательный диагноз может быть поставлен на основании результатов бронхоскопической биопсии.
д) Косвенные признаки. Центральный рак легких может привести к обструкции дыхательных путей и развитию ателектаза или пневмонии. В этих случаях основные патологические изменения, выявляемые на изображении, будут соответствовать данным процессам, а само первичное новообразование, обусловившее развитие обструкции, при рентгенографии может не визуализироваться. Кроме того, опухолевый очаг может быть не виден на фоне консолидации легочной ткани, что отложит постановку верного диагноза. С учетом высокого уровня заболеваемости раком легких врачам лучевой диагностики следует с особым вниманием подходить к оценке патологических изменений грудной клетки у взрослых, особенно при отсутствии симптомов распространенных заболеваний, например пневмонии.
е) Ателектаз. Объемное уменьшение легкого представляет собой весьма распространенный рентгенографический симптом, выявляемый у взрослых пациентов в стационаре, особенно тех, кому проводится искусственная вентиляция легких в условиях отделения интенсивной терапии. Однако к интерпретации ателектаза доли или всего легкого у взрослых амбулаторных пациентов следует подходить с особым вниманием, с тем чтобы исключить наличие центральной опухоли, вызывающей бронхиальную обструкцию. Выявление симптома Голдена, указывающего на опухолевую природу ателектаза, позволяет врачу лучевой диагностики поставить правильный диагноз и рекомендовать оптимальную тактику дальнейшего обследования.
Оптимальным методом диагностики пациентов с ателектазом неустановленной этиологии является КТ с контрастным усилением. Она позволяет детально оценить центральные отделы трахеобронхиального дерева для исключения их обструкции и стеноза. Кроме того, поскольку паренхима ателектазированного участка легкого интенсивно накапливает контрастное вещество, КТ с контрастным усилением позволяет дифференцировать коллапс легкого и центральную опухоль, характеризующуюся менее выраженным контрастным усилением. Также с помощью КТ выявляют патологические изменения, сопутствующие злокачественным новообразованиям, в том числе дополнительные патологические участки, признаки местнодеструирующего роста, лимфаденопатию и плевральный выпот.
з) Проявления внелегочного, или распространенного, рака легких. Большинство пациентов с первичным раком легких обращаются за медицинской помощью на поздних стадиях заболевания. Распространенный рак легких может проявляться признаками инвазии внелегочных структур, метастазами в увеличенных внутригрудных лимфатических узлах, контралатеральном легком, плевре или грудной стенке, а также поражением органов и лимфатических узлов вне грудной клетки. Таким образом, у пациентов могут наблюдаться симптомы, связанные с местнодеструирующим ростом первичной опухоли или формированием метастазов за пределами грудной клетки.
Достаточно быстро выявить инвазию внелегочных структур при раке легких можно с помощью КТ. При этом обнаружению опухолевой инвазии средостения, в особенности сердца и крупных сосудов, способствует проведение исследования с контрастным усилением. КТ также позволяет определить прорастание опухолью структур грудной стенки. Благодаря высокой тканевой контрастности важную роль в оценке инвазивного характера роста опухоли в средостении и грудной стенке играет МРТ. Она позволяет выявлять прорастание опухолью сосудов у пациентов, которым введение контрастного вещества противопоказано. Методом выбора для стадирования и рестадирования рака легких является ФДГ-ПЭТ/КТ.
Во многих случаях с ее помощью впервые выявляют вовлечение в опухолевый процесс лимфатических узлов или органов, что позволяет провести биопсию, своевременно поставить диагноз и осуществить стадирование злокачественного новообразования.
и) Внелегочное новообразование. Рак легких часто характеризуется местнодеструирующим ростом. При центральных опухолях может наблюдаться инвазия лимфатических узлов корней легких и средостения. Кроме того, рак легких может прорастать прилежащие структуры средостения, в том числе центральные дыхательные пути, легочные артерии и вены, аорту, сердце и перикард. Так, инвазия верхней полой вены является частым проявлением местнодеструирующего роста при некоторых типах центрального рака легких, например при мелкоклеточном раке. У пациентов может обнаруживаться синдром верхней полой вены, характеризующийся отеком лица и верхних конечностей, а также расширением поверхностной сети вен передней стенки грудной клетки.
При центральном раке легких также может определяться инвазия диафрагмального нерва, приводящая к параличу диафрагмы и одышке, что проявляется высоким стоянием купола диафрагмы на стороне поражения. При инвазии возвратного гортанного нерва пациенты могут предъявлять жалобу лишь на охриплость.
Периферический рак легких может прорастать плевру, грудную стенку и диафрагму. При опухоли Панкоста, представляющей собой рак верхушки легкого, определяется инвазия прилежащих мягких тканей и костей грудной клетки. Для синдрома Панкоста характерны боль в верхней конечности, ее слабость и атрофия мышц вследствие вовлечения в опухолевый процесс плечевого сплетения. При инвазии симпатического ствола и звездчатого ганглия может возникнуть синдром Горнера.
к) Лимфаденопатия. У пациентов с низкодифференцированными злокачественными опухолями, например мелкоклеточным раком легких и другими нейроэндокринными новообразованиями, заболевание часто обнаруживают уже при наличии метастазов. Мелкоклеточный рак легких характеризуется местнодеструирующим ростом и ранним метастазированием в лимфатические узлы. По этой причине увеличение лимфатических узлов корней легких и средостения вследствие формирования метастазов может быть основным проявлением данных новообразований, характеризующихся агрессивным характером роста.
С учетом объема поражения лимфатических узлов первичная злокачественная опухоль в этих случаях может не визуализироваться. Вовлечение в опухолевый процесс гомолатеральных лимфатических узлов корня легкого, средостения, шейных и надключичных лимфатических узлов соответствует стадии N3 и как минимум стадии IIIB заболевания, при которых опухоль обычно считается неоперабельной.
л) Метастазирование. Рак легких может манифестировать метастатическим поражением костей, структур центральной нервной системы, печени или других органов. При исследовании пораженной области лучевыми методами диагностики могут быть выявлены признаки наличия метастазов, что требует дальнейшего обследования пациента с целью обнаружения первичной злокачественной опухоли.
1. Внутригрудные метастазы могут поражать легкие (множественные узелки или объемные образования), плевру (злокачественный плевральный выпот или солидные метастазы) и грудную стенку (литические или бластические метастазы в костях или метастазы в мягких тканях).
2. Мультицентрический рост может наблюдаться в случае аденокарциномы легких. Так, первичная аденокарцинома легких может проявляться наличием гомолатеральных и контралатеральных множественных злокачественные опухолей с медленным ростом, а также преинвазивных опухолей.
м) Интерпретация изображений. Обследование пациентов при подозрении на наличие заболевания легких обычно начинают с проведения рентгенографии органов грудной клетки. С особым вниманием следует изучать неопределенные узелки в легочной ткани у пожилых лиц, в анамнезе которых имеются сведения о курении или воздействии канцерогенных веществ. При объемных образованиях в легких всегда следует исключать рак легких. При ателектазе неустановленной этиологии взрослых пациентов следует дообследовать, с тем чтобы исключить центральную опухоль, вызывающую бронхиальную обструкцию.
Целью КТ в таких случаях будут являться обнаружение потенциально злокачественной опухоли, связанных с ней патологических изменений, а также определение оптимального метода проведения биопсии. Знание разнообразных клинических проявлений и лучевых симптомов рака легких позволяет врачу лучевой диагностики поставить диагноз и рекомендовать тактику дальнейшего обследования пациента.
н) Список литературы:
1. Carter BW et al: Small cell lung carcinoma: staging, imaging, and treatment considerations. Radiographics. 34(6):1 707-21, 2014
2. Naidich DP et al: Recommendations for the management of subsolid pulmonary nodules detected at CT: a statement from the Fleischner Society. Radiology. 266( 1 ):304-17, 2013
3. Hodnett PA et al: Evaluation and management of indeterminate pulmonary nodules. Radiol Clin North Am. 50(5):895-914, 2012
4. Lee HJ et al: IASLC/ATS/ERS International Multidisciplinary Classification of Lung Adenocarcinoma: novel concepts and radiologic implications. J Thorac Imaging. 27(6):340-53, 2012
5. MacMahon H et al: Guidelines for management of small pulmonary nodules detected on CT scans: a statement from the Fleischner Society. Radiology. 237(2):395-400, 2005
Редактор: Искандер Милевски. Дата публикации: 24.1.2019
Если затемнение в легких что это может быть
У ранее здоровой женщины после вакцинации против гриппа появился сухой кашель. В связи с тем что на фоне антибактериальной терапии кашель не изменился, терапевтом была назначена рентгенография грудной клетки. Какие патологические изменения обнаруживаются на снимке, и с какими заболеваниями в данном случае необходимо провести дифференциальную диагностику?
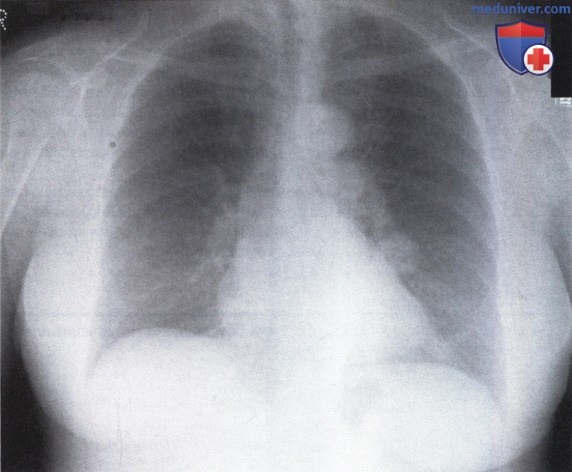
а) Исходная картина. Участок затемнения в левом легком.
б) Интерпретация. На рентгенограмме определяется участок затемнения в левом легочном поле, расположенный рядом с границей сердца. Это округлое образование с четкими границами и однородной структурой. Расположение образования рядом с границей сердца позволяет предположить его локализацию в одном из язычковых сегментов. Одиночные округлые образования в легких, подобные этому, называются «монетовидными образованиями». Дифференциальный диагноз проводится между многими заболеваниями.
Чаще всего такая тень выявляется при первичном раке легкого или вторичной форме (метастазе) при локализации первичной опухоли в другом органе. Другими возможными заболеваниями являются доброкачественные опухоли (такие как гамартома), ревматоидный узелок или инфекционный очаг. При обнаружении «монетовидного образования» в легких, необходимо выявить наличие участков обызвествления, поскольку в этом случае образование, вероятнее всего, является доброкачественным. Важно также внимательно рассмотреть структуру самой тени.
Наличие воздушной бронхограммы (т.е. просветов бронхов) заставляет думать об инфекционной природе очага, а обнаружение участка просветления на фоне тени позволяет предположить образование полости (каверны). В данном случае на фоне тени не определяется ни просветления, ни воздушных бронхограмм.
К сожалению, у этой больной был выявлен единичный метастаз аденокарциномы в легком. При подробном расспросе было установлено, что в течение некоторого времени у нее отмечалось нарушение функции кишечника. Первичная опухоль была обнаружена в толстой кишке.
в) Заключение. «Монетовидное образование» в легком обусловлено метастазом аденокарциномы толстой кишки.
Редактор: Искандер Милевски. Дата публикации: 29.8.2021
Затемнения в легких на рентгене
8 минут Автор: Любовь Добрецова 1794
Анатомическое строение легких, их способность наполняться воздухом, беспрепятственно пропускающим рентгеновское излучение, позволяет получить при проведении рентгеноскопии, снимок, в деталях отражающий все структурные элементы легких. Однако, затемнение в легких на рентгене, далеко не всегда отображает изменения в тканях самого легкого, поскольку на уровне легких находятся другие органы грудной клетки и, следовательно, пучок излучения, проходя сквозь тело, проецирует на пленке наложенное друг на друга изображение всех органов и тканей, попадающих в его диапазон.
В связи с этим, при обнаружении любого затемненного образования на снимке, перед тем как ответить на вопрос, что это может быть, необходимо провести четкую дифференцировку локализации патологического очага (в тканях грудной клетки, диафрагме, плевральной полости или, непосредственно, в легких).
Основные синдромы на рентгенограмме
На рентгенографическом снимке, выполненном в передней проекции, контуры легких образуют легочные поля, по всей площади, пересекаемые симметричными тенями ребер. Крупная тень, между легочными полями образуется совокупным наложением проекции сердца и магистральных артерий. В пределах контура легочных полей, можно увидеть корни легких, расположенные на одном уровне с передними концами 2 и 4 ребер и незначительное затемнение площади, вызываемое богатой сосудистой сетью, располагающейся в ткани легких.
Все патологические изменения, отражаемые на рентгене можно разделить на три группы.
Затемнения
Появляются на снимке, в тех случаях, когда здоровая часть легкого замещается патологическим образованием или веществом, вызывая вытеснение воздушной части более плотными массами. Как правило, наблюдается при следующих заболеваниях:
Изменение легочного рисунка
Эту группу изменений можно считать наиболее распространенной. Несмотря на огромный перечень патологий легких, все возможные изменения рентгенологической картины можно отнести к одному из 5 синдромов:
Просветления
Просветления на снимке отражают уменьшение плотности и объема мягких тканей. Как правило, подобное явление имеет место при образовании в легком воздушной полости (пневмоторакс). В связи со специфическим отражением результатов рентгенографии на фотобумаге, участки, легко пропускающие излучение, отражаются более темным цветом вследствие более интенсивного воздействия рентгена на ионы серебра, содержащиеся в фотобумаге, участки более плотной структуры имеют светлую окраску. Формулировка «затемнение» на снимке фактически отражается в виде светлого участка или очага.
Синдром тотального затемнения
Тотальное затемнение легкого на рентгеновском снимке представляет собой полное или частичное затемнение (не менее 2/3 легочного поля). При этом возможны просветы в верхней или нижней части легкого. Основными физиологическими причинами проявления такого синдрома являются отсутствие воздуха в полости легкого, увеличение плотности ткани всей поверхности легкого, содержание в плевральной полости жидкости или какого-либо патологического содержимого.
К болезням, способным вызвать подобный синдром можно отнести:
Для осуществления дифференциальной диагностики заболеваний, опираться необходимо на два основных признака. Первый признак заключается в оценке расположения органов средостения. Оно может быть правильным или со смещением, обычно в сторону противоположную очагу затемнения. Основным ориентиром при выявлении оси смещения является тень сердца, находящаяся большей частью левее средней линии груди, а меньшей правее, и желудок, наиболее информативной частью которого, является воздушный пузырь, всегда четко просматриваемый на снимках.
Второй признак, позволяющий идентифицировать патологическое состояние – это оценка однородности затемнения. Так, при однородном затемнении, с высокой долей вероятности можно диагностировать ателектаз, а при неоднородном – цирроз. Расшифровка результатов, полученных при помощи рентгенографического метода, заключается в комплексной оценке всех визуально обнаруженных патологических элементов в сопоставлении с анатомическими особенностями каждого конкретного пациента.
Синдром ограниченного затемнения
Для выявления причин появления ограниченного затемнения легочного поля, необходимо выполнить снимок в двух направлениях – в прямой проекции и боковой. По результатам полученных изображений, важно оценить какова локализация очага затемнения. Если тень на всех снимках находится внутри легочного поля, и сходится размерами с его контурами или имеет меньший объем, логично предположить поражение легкого.
При затемнении, примыкающем широким основанием к диафрагме или органам средостения можно диагностировать внелегочные патологии (жидкостные включения в плевральной полости). Другой критерий оценки ограниченных затемнений – это размер. В этом случае следует рассматривать два возможных варианта:
Особо следует выделить случаи, при которых имеется затемнение нормальных размеров, в структуре которых прослеживаются светлые очаги (полости). В первую очередь, в этом случае, необходимо уточнить, содержится ли в полости жидкость. Для этого выполняют серию снимков в различных положениях больного (стоя, лежа или при наклоне) и оценивают изменения в уровне, предполагаемой верхней границы жидкостного содержимого. Если жидкость присутствует, диагностируют абсцесс легкого, а если ее нет, то вероятный диагноз – туберкулез.
Синдром круглой тени
Синдром круглой тени констатирую тогда, когда пятно на легких имеет круглую или овальную форму на двух выполненных перпендикулярно друг другу снимках, то есть спереди и сбоку. Для расшифровки результатов рентгенографии при обнаружении круглой тени опираются на 4 признака:
Поскольку тень, отраженная на снимке, в пределах легочного поля, может в действительности находиться за его пределами, оценка формы затемнения может существенно облегчить диагностику. Так, округлая форма характерна для внутрилегочных образований (опухоль, киста, инфильтрат, наполненный воспалительным содержимым). Овальная тень в большинстве случаев является результатом сдавливания круглого образования, стенками легкого.
Высокую информативность имеет, и структура внутреннего поля тени. Если при анализе результатов, очевидна неоднородность тени, например, более светлые очаги, то с высокой степенью вероятности, можно диагностировать распад некрозированной ткани (при распадающемся раке или распаде туберкулезного инфильтрата) или формирование полости. Более темные участки, могут говорить о частичной кальцинации туберкуломы.
Четкий и плотный контур, свидетельствует о наличии фиброзной капсулы, характерной для эхинококковой кисты. К синдрому круглой тени относят только те тени, которые имеют в диаметре более 1 см, тени меньшего диаметра считаются очагами.
Синдром кольцевидной тени
Кольцевидное пятно на легком на рентгене, является наиболее простым для выполнения анализа синдромом. Как правило, кольцевидная тень появляется на рентгене в результате формирования полости, наполненной воздухом. Обязательным условием, при котором обнаруженное затемнение относят к синдрому кольцевидной тени – это сохранение замкнутого кольца при выполнении снимков во всех проекциях и в различных положениях тела пациента. Если хотя бы на одном из серии снимков кольцо не будет иметь замкнутое строение, тень можно считать оптической иллюзией.
При обнаружении полости в легком следует оценить равномерность и толщину ее стенок. Так, при большой и равномерной толщине контура, можно предполагать воспалительное происхождение полости, например, туберкулезная каверна. Аналогичная картина наблюдается при абсцессе, когда происходит гнойное расплавление тканей с удаление содержимого через бронхи. Однако при абсцессе, остатки гноя, чаще всего, продолжают находиться в полости и их полное удаление довольно редкое явление, поэтому обычно такая полость – это туберкулезная каверна.
Неравномерно широкие стенки кольца свидетельствуют о процессе распада рака легкого. Некротические процессы в опухолевой ткани, могут вызвать образование полости, но поскольку некроз развивается неравномерно, опухолевые массы остаются на внутренних стенках полости, создавая эффект «неравномерности» кольца.
Синдром очагового затемнения
Пятна на легких размером более 1 мм и менее 1 см считаются очагами. На рентгеновском снимке можно увидеть от 1 до нескольких очагов, расположенных на значительном расстоянии друг от друга или группой. Если площадь распределения очагов не превышает по площади 2 межреберных пространства, поражение (диссеминация) считается ограниченным, а при распределении очагов на большей площади – диффузным.
Основными критериями оценки очаговых затемнений считаются:
При расположении одного или нескольких затемнений в верхних отделах легкого – однозначный признак туберкулеза. Множество очагов при ограниченном распространении является признаком очаговой пневмонии или результатом распада туберкулезной каверны, расположенной, как правило, несколько выше обнаруженных очагов. В последнем случае, на снимке может наблюдаться еще и круглая или кольцевидная тень.
В качестве причины появления одиночного затемнения в любой части легкого, в первую очередь, рассматривают вероятность развития рака или метастаза опухоли. Об этом же свидетельствуют четкие контуры тени. Нечеткие контуры свидетельствуют о воспалительном происхождении затемнений.
Для оценки интенсивности затемнений, их сравнивают с изображением сосудов, визуализирующихся на снимке. Если выраженность очага уступает тени сосуда – это малоинтенсивное затемнение, характерное для очаговой пневмонии или инфильтрированного туберкулеза. При среднем и сильном затемнении очага, когда выраженность равна или темнее сосудистого рисунка, можно судить о затухании туберкулезного процесса.
Поскольку обширная диссеминация очагов может свидетельствовать о более 100 заболеваниях, для разграничения причин, следует оценивать размеры затемнений. Так, мельчайшие очаги, покрывающие всю площадь легкого, могут означать пневмокониоз, милиарный туберкулез или очаговую пневмонию.
Важно! Независимо от того, какие изменения наблюдаются на рентгеновском снимке легких, при анализе результатов следует учитывать присутствие нормального легочного рисунка, для которого характерно присутствие теней сосудистой системы.
В подавляющем большинстве случаев на основании рентгенографии легких нельзя поставить окончательный диагноз, так как анализ полученного снимка позволяет выявить лишь синдром, характерный для того или иного заболевания. Если рентген показал затемнение какого-либо участка, то для уточнения диагноза и оценки динамики развития болезни, необходимо провести комплекс лабораторных исследований и дополнительную диагностику с помощью МСКТ, бронхографии, биопсии и т. д.