За счет чего происходит увеличение скорости клубочковой фильтрации с возрастом у детей
За счет чего происходит увеличение скорости клубочковой фильтрации с возрастом у детей
При подозрении на заболевания почек всегда следует оценить их функцию. Периодическая оценка почечной функции важна при наблюдении за детьми с уже установленной болезнью почек. Она позволяет следить за результатами лечения и определить момент перехода к гемодиализу или трансплантации почки при почечной недостаточности.
Функцию почек оценивают также перед применением нефротоксичных средств (например, противоопухолевых средств и некоторых антибиотиков) и после него, а иногда при назначении лекарственных средств, выводимых с мочой, для коррекции их дозы. Однако рутинная оценка функции почек у здоровых детей с точки зрения соотношения стоимости и эффективности нецелесообразна.
Приблизительно оценить скорость клубочковой фильтрации (СКФ) можно простым определением уровней мочевины и креатинина в сыворотке, точные же измерения трудны и отнимают много времени. Интерпретация полученных данных осложнена тем, что в здоровых почках скорость клубочковой фильтрации (СКФ) меняется в зависимости от нагрузки — так же, как, например, показатели работы легких и сердца.
При белковой нагрузке СКФ в норме может повышаться на 50—100%. На ранних стадиях сахарного диабета и при серповидноклеточной анемии СКФ увеличена. При гибели части нефронов в здоровых нефронах СКФ компенсаторно повышается, что позволяет сохранить общую СКФ на близком к норме уровне вплоть до гибели значительной части нефронов. Это маскирует тяжесть заболевания почек на ранних стадиях.
АМК (не совсем точный термин, так как на самом деле измеряется концентрация азота мочевины не в цельной крови, а в сыворотке) отражает СКФ, хотя на величину AMК влияют и многие другие факторы. АМК определяется балансом между катаболизмом белков (эндогенных и экзогенных), клубочковой фильтрацией и реабсорбцией в дистальном отделе нефрона. Если катаболизм белков растет — например, при большой физической нагрузке или под действием некоторых лекарственных средств (глюкокортикоидов, тетрациклина), — АМК вне зависимости от функции почек повышается.
Мочевина легко проходит через клубочковый барьер и далее в значительной степени реабсорбируется, причем скорость реабсорбции зависит от скорости потока канальцевой жидкости. Таким образом, АМК — не лучший показатель СКФ. Более того, изменение объема внеклеточной жидкости может влиять на реабсорбцию мочевины и, следовательно, на АМК без существенных сдвигов СКФ. Чтобы повысить АМК, достаточно обезвоживания. Так как на сывороточную концентрацию мочевины влияет потребление белка, у детей с почечной недостаточностью при переводе на низкобелковую диету АМК снижается, хотя почечная функция при этом и не меняется.
При снижении СКФ АМК растет нелинейно: пока СКФ не упала на 50—60%, изменения АМК незначительны, а затем АМК резко повышается. Преимущества АМК как показателя функции почек в том, что это несложное и доступное измерение, дающее воспроизводимые результаты в разных лабораториях. Однако из-за всех упомянутых особенностей АМК в лучшем случае лишь приблизительно характеризует почечную функцию.
Креатинин — неферментативно образующийся конечный продукт метаболизма креатина. Он свободно фильтруется в клубочках и, кроме того, секретируется в канальцах. Секреция креатинина зависит от его сывороточной концентрации: в норме канальцы секретируют около 5% выводимого с мочой креатинина, но при сывороточной концентрации 10 мг% — до 50%. На сывороточную концентрацию креатинина практически не влияет состав пищи, и в этом его большое преимущество перед АМК как показателя СКФ. Однако креатинин образуется из креатина мышц, и потому его уровень зависит от безжировой массы тела.
При атрофии мышц сывороточная концентрация креатинина падает независимо от состояния почек. Напротив, в процессе роста в связи с увеличением мышечной массы сывороточная концентрация креатинина повышается. У мальчиков старше 4 лет она больше, чем у девочек, хотя до окончания периода полового созревания разница невелика. Сывороточную концентрацию креатинина обычно определяют по реакции Яффе с пикриновой кислотой. К сожалению, пикриновая кислота взаимодействует с целым рядом веществ (белками, глюкозой, ацетоном и др.) с образованием хромогенов, поглощающих в той же области спектра, что и пикрат креатинина, и это приводит к завышению результатов анализа.
Результаты реакции искажаются также под действием ряда других веществ, нередко появляющихся в моче: так, билирубин занижает результат реакции. Появившиеся недавно методы ферментативного определения уровня креатинина не зависят от содержания других веществ.
У новорожденных, особенно недоношенных, уровень креатинина выше, чем у детей постарше, он обратно пропорционален возрасту, включая гестационный. В течение первых недель жизни сывороточная концентрация креатинина в связи с ростом СКФ быстро падает.
Подобно изменению уровня AMК, сывороточная концентрация креатинина при снижении СКФ возрастает экспоненциально, а не линейно и до тех пор, пока СКФ не снизится на 50—60%, меняется мало. Тем не менее в целом при уменьшении СКФ вдвое сывороточная концентрация креатинина удваивается; так, ее увеличение с 0,8 до 1,6 мг% означает, что СКФ снизилась на 50%.
Недавно в качестве лучшего, чем креатинин, маркера заболеваний почек была предложена сывороточная концентрация цистатина С — низкомолекулярного белка, который вырабатывают все ядросодержащие клетки. Пока, однако, в большинстве лабораторий этот белок не определяют.
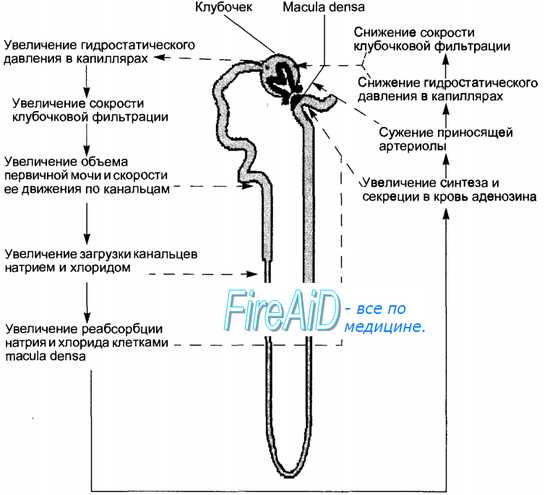
Сплошные стрелки указывают последовательность реакций, штриховые стрелки — участки нефрона, где происходит соответствующий процесс. В качестве примера приведен случай первичного повышения гидростатического давления в капиллярах клубочка при расширении приносящей артериолы. В результате повышенного гидростатического давления растут скорость клубочковой фильтрации, объем образующейся первичной мочи и скорость ее продвижения по канальцам. При повышенной скорости тока мочи в проксимальных канальцах не успевает реабсорбироваться должная часть профильтровавшихся натрия и хлорида, соответственно, увеличивается загрузка дистальных отделов канальцев натрием и хлоридом и их реабсорбция клетками macula densa. Последние увеличивают синтез и секрецию в кровь аденозина, побуждают юкстагломерулярные клетки к активации синтеза и секреции ренина. Поступающий в кровь аденозин, равно как и образующийся в ней под влиянием ренина ангиотензин, вызывают сужение приносящей артериолы клубочка, снижение гидростатического давления и восстановление скорости клубочковой фильтрации.
Клиренс — классический показатель функции почек. По определению, клиренс — это объем плазмы, полностью очищаемый от какого-либо вещества в единицу времени. Он равен скорости экскреции вещества, деленной на его концентрацию в плазме (или сыворотке):
Kx=([X]мxД)/[X]п,
где Кх — клиренс вещества х; [Х]м — концентрация вещества х в моче; Д — диурез; [Х]п — концентрация вещества х в плазме.
Для определения СКФ годятся вещества, которые свободно фильтруются, но не реабсорбируются и не секретируются. Эталонным показателем СКФ считается клиренс инулина — полимера фруктозы. Однако измерять клиренс инулина сложно, и это измерение проводят лишь в специализированных урологических отделениях.
Шире всего для оценки СКФ используют клиренс креатинина. Поскольку креатинин не только фильтруется, но и секретируется, при измерении его клиренса получают завышенные значения СКФ, причем тем в большей степени, чем меньше СКФ. В норме клиренс креатинина выше СКФ примерно на 10—20%, но при СКФ 2 ) = (k x P (см)) / [Kp] (мг%),
где Ккр — клиренс креатинина; [Кр] — сывороточная концентрация креатинина; Р — рост ребенка; к = 0,55 для детей и девочек-подростков, 0,7 — для мальчиков-подростков, 0,45 — для доношенных новорожденных и 0,33 — для недоношенных новорожденных с малым весом.
Такие формулы просты и дают примерное представление о величине СКФ, хотя получаемые при их использовании результаты завышены, особенно при низкой СКФ. Тем не менее для слежения за динамикой СКФ у одного и того же больного они удобны и полезны.
СКФ определяют также методами непрерывной инфузии. Они основаны на том, что по достижении постоянной сывороточной концентрации некоего вводимого вещества х его экскреция с мочой (то есть значение [Х]м х Д; см. выше) равна скорости инфузии. Так определяют клиренс 125I-иоталамата. Это точный, но малодоступный метод. Для определения СКФ без сбора мочи разработаны и методы однократной инъекции. Если вводимое вещество не метаболизируется и выводится лишь путем клубочковой фильтрации, его удаление из плазмы отражает СКФ. Этим требованиям почти полностью удовлетворяет 99mТс-диэтилентриаминопентаацетат, кроме того, он доступен, а измерения его концентрации просты.
В первый год жизни СКФ быстро и нелинейно растет, а затем, до периода полового созревания, увеличивается медленнее. С двух лет СКФ и клиренс креатинина на единицу площади поверхности тела (обычно на 1,73 м2) примерно постоянны. У детей до двух лет нужно знать величину СКФ для каждого возраста, включая гестационный.
Гуморальные влияния на процессы мочеобразования
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Особенности органов мочеобразования, мочевыделения у детей.
У новорожденного ребенка морфологическое и функциональное созревание почек еще не закончено. Почки у детей раннего возраста относительно больше, чем у взрослых (1/100 массы тела, у взрослых — 1/200), располагаются ниже гребешка подвздошной кости (до 2 лет), строение их в первые годы дольчатое, а жировая капсула выражена слабо.
Корковый слой почек развит недостаточно, поэтому пирамиды мозгового вещества доходят почти до капсулы. Число нефронов у детей раннего возраста такое же, как у взрослых (по 1 млн. в каждой почке), но они меньше по величине.
Эпителий базальной мембраны клубочка высокий, цилиндрический, что ведет к уменьшению поверхности фильтрации и более высокому сопротивлению.
Канальцы у детей раннего возраста, особенно у новорожденных, узкие, короткие, петля Генле также короче, а расстояние между нисходящим и восходящим коленами ее больше. Дифференцировка эпителия канальцев, петли Генле и собирательных трубок еще не завершена.
Морфологическое созревание почки в целом заканчивается к школьному возрасту (к 3-6 годам). Почечные лоханки развиты относительно хорошо, у детей раннего возраста они располагаются преимущественно внутрипочечно, а мышечная и эластическая ткань в них развита слабо. Особенностью является тесная связь лимфатических сосудов почек с аналогичными сосудами кишечника, чем объясняются легкость перехода инфекции из кишечника в почечные лоханки и развития пиелонефрита.
Почки являются важнейшим органом поддержания гомеостаза у детей
Почки являются важнейшим органом поддержания равновесия и относительного постоянства внутренней среды организма (гомеостаза). Достигается это фильтрацией остаточных продуктов азотистого обмена, электролитов, активным транспортом ряда веществ в канальцах.
Почки выполняют важную внутрисекреторную функцию у детей
Почки выполняют, кроме того, важную внутрисекреторную функцию, вырабатывая эритропоэтин, ренин, урокиназу и местные тканевые гормоны (простагландины, кинины), а также осуществляют преобразование витамина D в его активную форму. Хотя мочеточники у детей раннего возраста относительно шире, чем у взрослых, они более извилисты, гипотоничны из-за слабого развития мышечных и эластических волокон, что предрасполагает к застою мочи и развитию микробно-воспалительного процесса в почках.
Мочевой пузырь у детей раннего возраста расположен выше, чем у взрослых
Мочевой пузырь у детей раннего возраста расположен выше, чем у взрослых, поэтому его можно легко прощупать над лобком, что при длительном отсутствии мочеиспускания дает возможность дифференцировать рефлекторную его задержку от прекращения мочеобразования. В мочевом пузыре хорошо развита слизистая оболочка, слабо — эластическая и мышечная ткань. Емкость мочевого пузыря новорожденного — до 50 мл, у годовалого ребенка — до 100-150 мл.
Мочеиспускательный канал у ребенка, детей
Мочеиспускательный канал у новорожденных мальчиков по длине равен 5-6 см. Рост его идет неравномерно: несколько замедляется в раннем детском возрасте и значительно ускоряется в период полового созревания (увеличивается до 14-18 см). У новорожденных девочек длина его равна 1-1,5 см, в 16 лет – 3-3,3 см, диаметр его шире, чем у мальчиков.
У девочек вследствие этих особенностей мочеиспускательного канала и близости к заднему проходу возможно более легкое инфицирование, что необходимо учитывать при организации ухода за ними (обтирать и подмывать девочку надо спереди назад во избежание заноса инфекции из заднего прохода в уретру). Слизистая оболочка уретры у детей тонкая, нежная, легкоранимая, складчатость ее слабо выражена.
Мочеиспускание является рефлекторным актом
Мочеиспускание является рефлекторным актом, который осуществляется врожденными спинальными рефлексами. Формирование условного рефлекса и навыков опрятности нужно начинать с 5-6-месячного возраста, а к году ребенок уже должен проситься на горшок. Однако у детей до 3-летнего возраста можно наблюдать непроизвольное мочеиспускание во время сна, увлекательных игр, волнений. Число мочеиспусканий у детей в период новорожденности – 20-25, у грудных детей — не менее 15 в сутки.
Функциональные особенности мочеобразования у ребенка, детей
Мочеобразование в настоящее время рассматривается как совокупность процессов фильтрации, реабсорбции и секреции, которые происходят в нефроне. Фильтрация плазмы в клубочке и образование первичной мочи происходят под влиянием эффективного фильтрационного давления, которое представляет собой разность между гидростатическим давлением крови в капиллярах клубочка (65-45 мм рт. ст.) и суммой величин давления плазмы крови (24 мм рт. ст.) и гидростатического давления в клубочковой капсуле (15 мм рт. ст.). Величина эффективного фильтрационного давления может колебаться от 6 до 26 мм рт. ст.
Первичная моча является фильтратом плазмы, содержащим небольшое количество белка
Первичная моча является фильтратом плазмы, содержащим небольшое количество белка. Объем клубочкового фильтрата у новорожденных детей первых месяцев жизни уменьшен вследствие меньшей величины фильтрационной поверхности клубочка и большей толщины ее, низкого фильтрационного давления (низкое системное давление).
Процессы реабсорбции и секреции
Процессы реабсорбции и секреции происходят в дистальном отделе нефрона, который состоит из проксимального канальца, петли Генле, дистального канальца. В проксимальном канальце происходит обратное всасывание из первичного фильтрата почти 100 % глюкозы, фосфатов, калия, аминокислот, белка, около 80-85 % воды, натрия, хлора. В этом отделе происходит активная секреция высокомолекулярных чужеродных веществ (диотраст и др.).
Петля Генле играет существенную роль в создании в мозговом слое почек среды с высокой осмотической активностью за счет поворотно-противоточной множительной системы. В ней происходит реабсорбция воды и натрия.
В дистальном канальце реабсорбируется около 14 % профильтровавшейся воды, реабсорбируются натрий, бикарбонаты. В этом отделе осуществляются секреция ионов Н+ и К+, экскреция чужеродных веществ (красителей, антибиотиков и др.).
Окончательная концентрация мочи происходит в собирательных трубках.
Функциональная зрелость почек в детском возрасте наступает относительно рано
Функциональная зрелость почек в детском возрасте наступает относительно рано. Способность к осмотическому концентрированию мочи в условиях повышенной нагрузки становится близкой к таковой у взрослых к году. Канальцевая секреция и реабсорбция приближаются к уровню взрослых в возрасте 1 — 1,5 года.
Для выведения равного количества шлаков детям первого года жизни, следовательно, требуется больше воды, чем взрослым (снижена концентрационная функция). В то же время почки детей первых месяцев жизни не способны освободить организм от избытка воды.
Дети, вскармливаемые материнским молоком, не нуждаются в образовании концентрированной мочи, ибо вследствие преобладания у них анаболических процессов многие вещества, вводимые с пищей, не превращаются в окончательные продукты, подлежащие удалению через почки, а полностью усваиваются организмом.
При искусственном вскармливании почки работают с большим напряжением, так как резко возрастает белковая нагрузка и увеличивается количество продуктов, подлежащих удалению, рН крови поэтому легко сдвигается в сторону ацидоза.
У детей раннего возраста эффективность почек в регуляции кислотно-щелочного состояния ниже, чем у взрослых. За одно и то же время почка ребенка выделяет в два раза меньше кислотных радикалов, чем почка взрослого, что предрасполагает к более быстрому развитию ацидоза при различных заболеваниях. Это обусловлено тем, что в канальцах почек детей раннего возраста недостаточно эффективно идет превращение щелочных фосфатов почечного фильтра в кислые, ограничены продукция аммиака и реабсорбция натрия бикарбоната, то есть слабо функционирует механизм экономии оснований (канальцевый ацидоз).
Кроме того, ряд конечных продуктов обмена веществ не выводится из организма (метаболический ацидоз) из-за низкой величины клубочковой фильтрации. Недостаточная реабсорбционная функция канальцевого аппарата у новорожденных и детей первых месяцев жизни связана с незрелостью эпителия дистального нефрона и слабой реакцией его на введение антидиуретического гормона и альдостерона. Из-за этого моча у этих детей имеет низкую плотность.
Скорость клубочковой фильтрации, как способ оценки состояния почек
Врач лабораторной диагностики
(заведующий клинико-
диагностической лабораторией)
Лавицкая Т.В.
Почка состоит из миллиона единиц – нефронов, которые представляют собой клубочек сосудов и канальцы для прохождения жидкости. Нефроны с мочой удаляют продукты обмена из крови. За сутки через них проходит до 120 литров жидкости. Очищенная вода всасывается в кровь для осуществления процессов обмена. Вредные вещества выводятся из организма в виде концентрированной мочи. Из капилляра под давлением, образующимся работой сердца, в капсулу клубочка проталкивается жидкая плазма. Белок и другие крупные молекулы остаются в капиллярах. Если почки больны, нефроны погибают, а новые не образуются, почки плохо выполняют свою очистительную миссию. От повышенной нагрузки здоровые нефроны выходят из строя в ускоренном темпе.
Методы, позволяющие оценить работу почек
Фильтрация жидкости проходит через гломерулярный фильтр. Он представляет собой капилляры, базальную мембрану и капсулу.
Через капиллярный индотелий, точнее, через его отверстия поступает вода с растворенными веществами. Базальная мембрана не дает проникнуть белкам в почечную жидкость. Фильтрация быстро изнашивает мембрану. Ее клетки постоянно обновляются.
Очищенная через базальную мембрану жидкость поступает в полость капсулы. Процесс отсорбирования осуществляется за счет отрицательно заряда фильтра и давления. Под давлением происходит продвижение жидкости с содержащимися в ней веществами из крови в капсулу клубочка. СКФ – основной показатель работы почек, а значит, и их состояния. Она показывает объем образования первичной мочи за единицу времени. Скорость клубочковой фильтрации зависит от: количества плазмы, проникающей в почки. Нормой этого показателя является 600 мл в минуту у здорового человека средней комплекции; фильтрационного давления; площади фильтрующей поверхности. В нормальном состоянии СКФ находится на постоянном уровне.
Расчет скорости клубочковой фильтрации возможен по нескольким методикам и формулам. Процесс определения сводится к сравнению содержания контрольного вещества в плазме и моче больного.
Нормальные показатели СКФ показывает работоспособность нефронов и общее состояние почек.
Скорость клубочковой фильтрации почек в норме составляет 125 мл/мин у мужчин, а у женщин — 11о мл/мин.
Для клинических исследований измерения производят по клиренсу креатинина. Образование и удаление его постоянны и находятся в прямой зависимости от объема мышечной массы тела.У мужчин, ведущих активную жизнь, выработка креатинина выше, чем у детей и женщин.
В основном это вещество выводится методом клубочковой фильтрации. Но 5-10% его проходит через проксимальные канальцы. Поэтому получается некоторая погрешность показателей. При замедлении фильтрации содержание вещества резко увеличивается. По сравнению с СКФ он составляет до 70%. Это признаки почечной недостаточности.
Картину показаний может исказить содержание в крови лекарственных препаратов. И все же клиренс креатинина – более доступный и общепринятый анализ.
Для исследования берется вся суточная моча за исключением первой утренней порции. Содержание вещества в моче у мужчин должно составить 18-21 мг/кг, у женщин – на 3 единицы меньше. Меньшие показания говорят о болезни почек или неправильном сборе мочи.
Простейший способ оценки работы почек – определение уровня креатинина в сыворотке. Насколько повышен этот показатель, настолько снижена СКФ. То есть, чем выше скорость фильтрации, тем меньше содержание креатинина в моче. Анализ клубочковой фильтрации делается при подозрении на почечную недостаточность.
Какие болезни позволяет выявить.
СКФ может помочь диагностировать различные формы заболевания почек. При уменьшении скорость фильтрации это может быть сигналом к проявлению хронической формы недостаточности. При этом растет концентрация мочевины и креатинина в моче. Почки не успевают очищать кровь от вредных веществ. При пиелонефрите поражаются канальцы нефронов. Уменьшение скорости клубочковой фильтрации наступает позднее. Определить данное заболевание поможет проба по Зимницкому.
Величина фильтрации повышается при сахарном диабете, гипертензии, красной волчанке и некоторых других заболеваниях. Снижение СКФ происходит при патологических изменениях, при массовой потере нефронов. Причиной могут стать снижение артериального давления, шок, сердечная недостаточность. Внутричерепное давление поднимается при плохом оттоке мочи. Из-за усиления венозного давления в почке процесс фильтрации замедляется.
При болях в спине, нарушении мочеиспускания следует обратиться к врачам специалистам — урологу и нефрологу.
Почки – важнейший очистительный орган нашего организма. При нарушении их функционирования происходит сбой в работе многих органов, кровь несет вредные вещества, происходит частичное отравление всех тканей. Поэтому при малейшем беспокойстве в области почек, следует сдать анализы, проконсультироваться с врачом, пройти необходимые обследования и начать своевременное лечение.
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК У ДЕТЕЙ И ПОДРОСТКОВ (лекция)
Поступила 02.02.2013 г.
И.Е. ИВАНОВА
ХРОНИЧЕСКАЯ БОЛЕЗНЬ ПОЧЕК У ДЕТЕЙ И ПОДРОСТКОВ
(лекция)
Институт усовершенствования врачей, Чебоксары
Рассмотрены современные данные о хронической болезни почек у детей, представлены ее классификация по стадиям и скорости клубочковой фильтрации, факторы риска, методы диагностики, лечения и профилактики.
Ключевые слова: хроническая болезнь почек, дети, подростки, диагностика, лечение, профилактика.
Болезни почек входят в число основных 16 причин болезней и смертей, занимая среди них 14-е место. Распространенность хронической болезни почек (ХБП) сопоставима с такими социально значимыми заболеваниями, как эссенциальная гипертензия и сахарный диабет. В среднем, признаки повреждения почек или умеренное/выраженное снижение скорости клубочковой фильтрации (СКФ) ожидаются у каждого десятого в общей популяции. В мире нет достоверных данных о частоте встречаемости ХБП у детей. В связи с различными темпами прогрессирования и переходом из одной стадии в другую оценка распространенности на ранних стадиях ХБП затруднена. Считается, что средняя заболеваемость терминальной хронической почечной недостаточностью (тХПН) до возраста 16 лет составляет 1-3 новых случая в год на 1 млн общего населения. Сравнительно редко нефропатия у ребенка имеет циклическое течение, заболевание не склонно к прогрессированию. Даже острый постстрептококковый нефрит далеко не всегда заканчивается выздоровлением. Многие нефропатии, имея начало в детском возрасте, продолжают прогрессировать в подростковом и взрослом состоянии. Основной задачей нефролога является раннее обнаружение почечного заболевания и осуществление мер по предотвращению или замедлению ее прогрессирования, а также коррекция всевозможных нарушений (остеодистрофия, анемия, биохимические изменения) еще до развития клинической симптоматики.
Под ХБП следует понимать наличие любых маркеров повреждения почек, персистирующих в течение более трех месяцев вне зависимости от нозологического диагноза. Понятие ХБП не подразумевает наличие конкретного заболевания, а лишь отражает стадию почечного поражения независимо от варианта нефропатии и ее этиологии. Наличие ХБП должно устанавливаться независимо от первичного диагноза, базируясь на признаках повреждения почек и/или СКФ.
Под маркерами повреждения почек следует понимать любые изменения, выявляющиеся при клинико-лабораторном обследовании, которые связаны с наличием патологического процесса в почечной ткани (табл. 1).
Основные маркеры повреждения почек, позволяющие предполагать наличие хронической болезни почек
| Маркер | Замечания |
| Альбуминурия/протеинурия | Стойкое повышение экскреции альбумина с мочой более 10 мг/сут (10 мг альбумина/г креатинина) |
| Стойкие изменения в осадке мочи | Эритроцитурия (гематурия), цилиндрурия, лейкоцитурия (пиурия) |
| Изменения почек при визуализирующих методах исследования | Аномалии развития почек, кисты, гидронефроз, изменение размеров почек и др. |
| Изменения состава крови и мочи | Изменения сывороточной и мочевой концентрации электролитов, нарушения КОС и др. (в том числе, характерные для «синдрома канальцевой дисфункции» (синдром Фанкони, почечные тубулярные ацидозы, синдромы Барттера и Гительмана, нефрогенный несахарный диабет и др.) |
| Стойкое снижение скорости клубочковой фильтрации менее 60 мл/мин/1,73 кв. м | При отсутствии других маркеров повреждения почек |
| Патоморфологические изменения в ткани почек, выявленные при прижизненной нефробиопсии | Должны приниматься во внимание изменения, несомненно, указывающие на «хронизацию» процесса (склеротические изменения почек, изменения мембран и др.) |
Трехмесячное ограничение (критерий «стойкости») в качестве временного параметра определения ХБП было выбрано потому, что в данные сроки острые варианты развития дисфункции почек, как правило, завершаются выздоровлением или приводят к очевидным клинико-морфологическим признакам хронизации процесса.
СКФ менее 60 мл/мин свидетельствует о возможности развития ХПН без клинико-лабораторных признаков почечного заболевания. Это значение СКФ выбрано ввиду соответствия гибели более 50% нефронов. При этом креатинин крови может находиться в пределах верхней границы нормы. В связи с этим для выявления ХБП применяются формулы расчета СКФ, например, в педиатрической практике Шварца и Конегена.
У мальчиков старше 13 лет используется коэффициент 61,6, Нормальная скорость СКФ у детей и подростков представлена в табл. 2.
Нормальная СКФ у детей и подростков
| Возраст | СКФ, мл/мин/ 1,73 м2, М±2σ |
| Новорожденные ( 34 нед. гестации) | |
| 2-8 дней | 39 ± 17-60 |
| 4-28 дней | 47 ± 26-68 |
| 30-90 дней | 58 ± 30-86 |
| 1-6 мес. | 77 ± 39-114 |
| 6-12 мес. | 103 ± 49-157 |
| 12-19 мес. | 127 ±62-191 |
| 2-12 лет | 127 ± 89-165 |
Использование только концентрации креатинина в сыворотке крови с целью оценки функции почек недопустимо. Это определяется тем, что взаимосвязь концентрации креатинина и СКФ нелинейная, поэтому на ранних стадиях ХБП при очень близких значениях уровней сывороточного креатинина величины СКФ могут различаться почти в 2 раза. В связи с этим СКФ является гораздо более чувствительным показателем функционального состояния почек.
Ситуации, в которых использование расчетных методов оценки СКФ не приемлемо:
· нестандартные размеры тела (пациенты с ампутацией конечностей);
· выраженные истощение и ожирение (ИМТ 40 кг/м2);
· заболевания скелетной мускулатуры (миодистрофии);
· параплегия и квадриплегия;
· быстрое снижение функции почек (острый и быстропрогрессирующий нефритические синдромы);
· перед назначением нефротоксичных препаратов;
· при решении вопроса о начале заместительной почечной терапии;
· больные с почечным трансплантатом.
При таких обстоятельствах необходимо воспользоваться стандартным измерением клиренса эндогенного креатинина (проба Реберга-Тареева) или другими клиренсовыми методами.
До 30 лет СКФ составляет в среднем 125 мл/1,73 м2/мин, затем начинает снижаться на 1 мл/мин ежегодно. При наличии артериальной гипертензии, ХПН потеря СКФ может достигать 4-6, а развитие диабетической болезни почек сопровождается уменьшением СКФ до 12 мл/мин/год.
Стадии ХБП у детей представлены в табл. 3.
Стадии ХБП и ХПН у детей

