Желтые сопли чем лечить при простуде
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
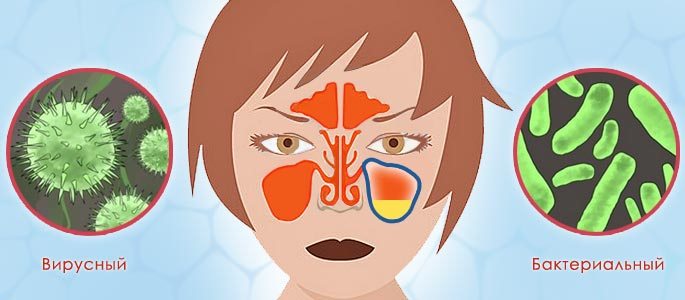
Как отличить вирусный насморк от бактериального
Причины вирусного и бактериального насморка
Причиной ринита чаще всего становятся вирусные и бактериальные инфекции, вызывающие респираторные заболевания.
Абсолютное большинство ринитов, около 90% от общего количества, имеют вирусную природу. Возбудителями простудного заболевания являются разные типы вирусов гриппа и парагриппа, адено- и риновирусы.
Вирусы довольно активны в период холодного сезона – осенью и зимой. Однако «подхватить» инфекцию можно в ситуации, если рядом находится носитель, так как она передается воздушно-капельным путем. Развитию вирусного насморка способствует сниженный иммунитет.
При этом импульсом к развитию бактериального ринита тоже в большинстве случаев является вирусная инфекция. Вирус проникает в клетки и вызывает патологический процесс, на фоне которого снижается иммунитет, и организм становятся более уязвимым перед патогенными микробами. В отдельных случаях бактериальная инфекция является первичной, и ринит возникает без участия вирусов.
Развитию бактериального ринита способствуют:
Чем отличаются симптомы
Помогут определить, вирусный это или бактериальный насморк, симптомы. Признаками бактериальной природы заболевания являются:
При правильном подборе лечения бактериальный ринит проходит через 7-10 дней.
Вирусный ринит также имеет свою характерную симптоматику:
Как правило, заболевание проходит в течение 5 дней.
Отличия вирусного и бактериального насморка у детей и взрослых одинаковы. При этом ребенок переносит насморк, независимо от его природы, тяжелее, чем взрослые. Особенно это характерно для малышей младенческого возраста, которые находятся на грудном вскармливании. Из-за нарушения носового дыхания им тяжелее брать грудь, из-за чего могут возникать расстройства пищеварения.
Как самостоятельно понять, какой насморк

Если же у человека ухудшается самочувствие, температура поднимается до высоких показателей, болезнь продолжает прогрессировать, не проходит через 10 дней и более, необходимо обратиться к врачу. Специалист назначит общий анализ крови, риноскопию, лабораторное исследование мазка из носовых каналов.
Особенности лечения вирусного и бактериального ринита
Для правильного выбора терапии нужно знать, чем отличается вирусный насморк от бактериального.
В период лечения пациенту рекомендуется обильное питье, которое поможет вывести продукты распада и избежать обезвоживания при высокой температуре.
Вирусный насморк нельзя лечить антибиотиками. Вирусы не погибают от веществ, предназначенных бактериям, а бесконтрольный прием таких лекарств может серьезно навредить организму. Кроме того, он становится более уязвимым перед патогенными микробами, так как снижается их восприимчивость к антибиотикотерапии.
Для лечения вирусного ринита назначают противовирусные препараты, промывания носовой полости средствами на основе морской воды, физиотерапевтические процедуры.
Какие сопли указывают на выздоровление
Вдыхаемый воздух попадает сразу на слизистую носа, которая бурно реагирует, если появляются аллергены, бактерии или вирусы. Отек, заложенность и сопли сопровождаются нарушением обоняния и вкуса, ухудшением общего состояния. Цвет и характер выделений укажут на природу болезни.
Кратко о причинах ринита
Среди других причин – влияние внешней среды. Это может быть воздействие аллергенов, появление новообразований (полипы, аденоиды). К воспалению приводят переохлаждения, травмы носа, иногда последствия хирургического вмешательства.
Раздражать слизистую могут мелкие инородные частицы, такое часто происходит у маленьких детей. Сухой воздух в помещении пересушивает ее, нарушается кровообращение внутри носовой полости. Контакт с химическими или токсическими выбросами на вредных производствах вызывает сильную реакцию. Так же сильно она реагирует и на длительное применение сосудосуживающих препаратов.
Стадии насморка
Выделяют три стадии насморка:
Нельзя пренебрегать лечением

Если заболевание перешло во вторую или третью стадии, необходимо обращение к специалисту. Лечение будет зависеть от вида ринита, который диагностирует врач.
Острый инфекционный насморк, имеющий вирусное или бактериальное происхождение, приводит к повышению температуры, зуду и болям в носу, головной боли и проблемам со слухом.
Использование сосудосуживающих препаратов поможет облегчить дыхание. Промывание полостей носа солевыми растворами позволяет обезвредить раздражителей на поверхности слизистой. Чтобы избежать осложнений при сильном недомогании, иногда, требуется применение антибиотиков. Хороший результат дает назначение препаратов на растительной основе.
Главная задача – не допустить переход острого ринита в хронический!
О чем может говорить цвет соплей
Также слизь на внутренней оболочке носа необходима для увлажнения, особенно в отопительный сезон. С ее помощью выводятся загрязнения, попадающие в нос. Нормальная слизь прозрачная и не имеет цвета.
Появление соплей желтого или желто – зеленого цвета говорит о том, что лейкоциты в борьбе с бактериями погибли и окрасили выделения из носа.
Хронические воспаления пазух носа – синуситы – также определяются по желтым соплям. В такой же цвет окрашивают сопли аденоиды у детей и курение у взрослых.
Сопли желтого цвета с прожилками красного цвета – сигнал того, что при высмаркивании повреждены мелкие кровеносные сосуды. При полипах количество крови в выделениях будет существенным. В этом случае поможет обращение к хирургу.
Какие сопли указывают на выздоровление
Когда человек идет на поправку, цвет соплей меняется с желтого на зеленый. В этот период ускорить выздоровление помогут капли и спреи от насморка с ионами серебра.
Однако зеленые сопли у взрослых и детей не всегда говорят о выздоровлении, если в выделениях можно наблюдать желтую примесь. В этом случае нужно обратиться к специалисту.
Рациональная антибактериальная терапия острой инфекции верхних дыхательных путей (риносинусит)
Инфекции верхних дыхательных путей (ИВДП) включают поражение слизистой оболочки респираторного тракта от полости носа до трахеобронхиального дерева, за исключением терминальных бронхиол и альвеол. В связи с тем, что большинство
Инфекции верхних дыхательных путей (ИВДП) включают поражение слизистой оболочки респираторного тракта от полости носа до трахеобронхиального дерева, за исключением терминальных бронхиол и альвеол. В связи с тем, что большинство ИВДП изначально имеют вирусную природу, потенциал применения антибактериальных препаратов (АП) ограничен. Каждый случай назначения АП должен рассматриваться индивидуально. Подобный подход предполагает выделение случаев заболевания, при которых эффект антибактериальной терапии (АТ) преобладает над еe неблагоприятными последствиями.
Острый синусит — частое осложнение острой респираторной вирусной инфекции (ОРВИ). Обследование пациентов с симптомами острого респираторного заболевания длительностью > 48 ч показало наличие рентгенологических признаков синусита в 87% случаев. Неизменно сопутствующий ринит делает предпочтительным использование термина «риносинусит». ОРВИ осложняются бактериальным риносинуситом в 0,5–2% случаев у взрослых и в 5–10% случаев у детей. В России, по расчетным данным, острый риносинусит ежегодно переносят около 10 млн человек, в то время как в США — около 31 млн.
Диагностика
Большинство пациентов с острым риносинуситом проходит лечение в амбулаторных условиях (исключение составляют случаи воспаления сфеноидальных пазух, поскольку возможен тромбоз кавернозных синусов). Отличительным диагностическим признаком бактериальных риносинуситов от ОРВИ, сопровождающейся экссудацией в синусах, является длительность симптоматики > 10 сут (но 10 мм/ч. При наличии трех из четырех симптомов специфичность теста составила 81% при чувствительности 66%. В то же время для такого признака, как перимаксиллярный отeк, характерна специфичность 99%. Большинство же других симптомов, выявляемых при осмотре, характеризуются низкой прогностической ценностью.
Диагностика риносинусита строится преимущественно на клинических, анамнестических и лабораторных данных. В то же время частое выявление рентгенологических признаков риносинусита при ОРВИ ограничивает возможности лучевых методов исследования. Именно поэтому рентгенография исключена из перечня рутинных методов диагностики неосложнeнных форм риносинусита. Применение лучевых методов исследования в подавляющем большинстве нецелесообразно и по причине необоснованного повышения стоимости лечения.
Классификация
Согласно методическим рекомендациям, утверждeнным комиссией по антибиотической политике при Министерстве здравоохранения РФ и Российской академией медицинских наук, Межрегиональной ассоциацией по клинической микробиологии и антимикробной химиотерапии, принята классификация, выделяющая:
В целях оптимизации лечебной тактики можно также предложить выделение следующих форм риносинуситов:
Вышеприведенные замечания к классификации были представлены в согласительных рекомендациях Американской академии оториноларингологии, Фонда хирургии головы и шеи, а также некоторых других обществ. Синусит подразделяется на четыре категории: острый (бактериальный) риносинусит, хронический риносинусит без полипов, хронический риносинусит с полипами и аллергический грибковый синусит. По мнению зарубежных специалистов, обновлeнная классификация позволяет более прицельно осуществлять лечение заболевания, однако обсуждение еe преимуществ выходит за рамки настоящей статьи.
Тактика АТ риносинусита, как и других инфекций респираторного тракта, зависит от тяжести течения заболевания и осложнений. Степень тяжести оценивается по совокупности симптомов. Например, при подозрении на орбитальные или внутричерепные осложнения течение всегда расценивается как тяжeлое, независимо от выраженности других симптомов.
По тяжести течения выделяют:
Стандартом этиологической диагностики риносинусита является бактериологическое исследование аспирата, полученного при пункции синуса. Диагностически значимый титр составляет 10 5 КОЕ/мл. Возбудителя удаeтся выделить в 60% случаев; по некоторым данным, в 20–30% случаев определяется полимикробная этиология. Последняя более свойственна подострому и хроническому течению заболевания.
Имеется тесная зависимость роли возбудителей от варианта течения заболевания: при остром риносинусите и обострении хронического риносинусита основное значение имеют Streptococcus (Str.) pneumoniae (20–35%) и aemophilus (H.) influenzae (нетипируемые штаммы, 6–26%). Более тяжeлые случаи заболевания чаще связаны со Str. pneumoniae. Гораздо реже причиной риносинусита являются Moraxella (M.) catarrhalis (и другие грамотрицательные бациллы, 0–24%), Str. pyogenes (1–3%; до 20% у детей), Staphylococcus (S.) аureus (0–8%), анаэробы (0–10%). Роль грамотрицательных бактерий (Pseudomonas aeruginosa, Klebsiella pneumoniae, Escherichia coli, Proteus spp., Enterobacter spp., Citrobacter) при остром синусите минимальна, но возрастает при нозокомиальном инфицировании, а также у лиц с иммуносупрессией (нейтропения, СПИД) и лиц, получавших повторные курсы антибактериальной терапии. Возбудителями одонтогенного (5–10% от всех случаев гайморита) верхнечелюстного синусита являются: H. influenzae, реже Str. pneumoniae, энтеробактерии и неспорообразующие анаэробы.
Терапия
АП в сочетании с назальными и/или системными противоотeчными средствами, в том числе и интраназальными стероидами и орошением слизистой носа физиологическим раствором, занимают основное место в терапии острого, а также при обострении хронического, риносинусита. Применяются антихолинергические препараты: ипратропия бромид; местные деконгестанты: оксиметазолина гидрохлорид; системные деконгестанты: фенилпропаноламина гидрохлорид; комбинация псевдоэфедрина гидрохлорид + ацетаминофен. По показаниям (например, в целях этиологической диагностики, особенно при неэффективности терапии на 3-и сутки, подозрении на микоз; при выраженном болевом синдроме, требующем декомпрессии синуса и т. д.) применяются пункция синусов и другие методы лечения.
Заблуждением является назначение (при отсутствии явных признаков аллергического риносинусита) антигистаминных препаратов, способствующих увеличению вязкости секрета и затруднению дренажа пазух. Ещe одна ошибка заключается в профилактическом назначении АП пациентам с ОРВИ в первые сутки манифестации риносинусита. Попытка предотвращения бактериальных осложнений, в том числе и со стороны синусов, лишена смысла.
Антибактериальная терапия. Главная цель АТ состоит:
В первые дни болезни, когда наиболее вероятной причиной заболевания являются вирусы, в частности респираторно-синцитиальный вирус, назначения АП не требуется. При сохранении симптомов риносинусита > 7–10 сут, у 60% пациентов можно предполагать наличие бактериальной инфекции. Именно в пределах данной группы целесообразно проведение АТ. Последняя может начинаться и раньше. Основанием для этого служит лихорадка и цефалгия, плохо поддающиеся действию анальгетиков.
При лeгком и среднетяжeлом течении острого риносинусита терапия одинаковая. Препаратом выбора является амоксициллин. Учитывая вариабельность всасывания препарата, для обеспечения качественного лечения представляется целесообразным применение микроионизированной формы, обеспечивающей постоянство абсорбции на уровне 93% (солютаб). Длительность терапии — 7–14 сут. В случае эпидемиологической значимости (предлагается > 5% от выделяемых штаммов) пенициллиноустойчивых Str. pneumoniae минимальная подавляющая концентрация (МПК) пенициллина — 0,12–2,0 мг/л, доза амоксициллина составляет 3 г/сут. В этом случае преимущество высокоадсорбируемой растворимой формы очевидно.
Если в большинстве случаев амоксициллин является адекватным средством терапии острого риносинусита, то в случае подострого течения, как и при наличии нижеперечисленных признаков, требуется применение ингибиторозащищeнных аминопенициллинов (амоксициллин/клавуланат).
К факторам, требующим применения ингибиторозащищeнных аминопенициллинов, относятся:
К альтернативным, не менее эффективным препаратам, применяемым при непереносимости аминопенициллинов, относят:
Относительно роли цефалоспоринов необходимо отметить следующее. Накапливается всe больше данных о взаимосвязи между уровнем потребления АП и уровнем резистентности микроорганизмов. В аналитическом обзоре J. Granizo продемонстрировано неблагоприятное влияние оральных цефалоспоринов на распространение резистентных к пенициллину штаммов Str. pneumoniae. Поэтому их применение, при наличии амоксициллина (амоксициллина/клавуланата) и современных макролидов, следует ограничивать случаями неэффективности АТ макролидами и непереносимости амоксициллина.
Особого внимания при планировании АТ острого риносинусита заслуживают макролиды, в частности азитромицин. Если учитывать сниженную комплаентность пациентов к препаратам, применяемым более 1 раза в сутки и сроком более 5 сут, а также относительно высокую частоту нежелательных реакций при применении ингибиторозащищeнных аминопенициллинов, препарат является средством выбора при респираторных инфекциях. Эффективность и безопасноть АТ большинства случаев «амбулаторного» риносинусита как у детей, так и у взрослых подтверждена клинической практикой. В частности, продемонстрирована одинаковая эффективность однократного (!) приема микросферической формы препарата (2,0 г) и 10-дневного курса АТ левофлоксацином. Сравнима и эффективность 3-дневного курса АТ азитромицином (500 мг/сут) и 10-дневного приeма амоксициллина/клавуланата (625 мг 3 раза в сутки). В ряде исследований показано, что азитромицин способствовал более раннему наступлению клинического улучшения и снижению стоимости лечения, что неудивительно, если учитывать наличие противовоспалительного эффекта у макролидов.
Препараты, применяемые при тяжелом течении риносинусита, вводятся внутривенно. При появлении признаков улучшения, наблюдаемого на 3–5-е сутки, практикуется переход на пероральную форму того же препарата (или амоксициллина/клавуланата при применении цефалоспоринов III поколения). Ступенчатая терапия эффективна, безопасна и позволяет сократить стоимость лечения.
Основными препаратами для лечения тяжeлых форм риносинусита являются:
При развитии осложнений со стороны центральной нервной системы (ЦНС) следует отдавать предпочтение цефтриаксону (2–4 г/сут в 2 приема) или цефотаксиму (12 г/сут в 4 приема). При развитии менингита, вызванного резистентными Str. pneumoniae (МПК ≥ 0,12 мкг/мл), дополнительно вводится ванкомицин (2 г/сут в 4 приема). Не исключено применение моксифлоксацина, однако данных, подтверждающих безопасность его применения, недостаточно.
Препараты, применяемые при неэффективности АТ
В последнее время большие надежды в лечении синуситов, вызванных пенициллиноустойчивыми (МПК > 4 мг/л) пневмококками, возлагаются на респираторные фторхинолоны (гемифлоксацин, моксифлоксацин). Активность препаратов распространяется на пенициллиноустойчивые штаммы Str. pneumoniae, β-лактамазопродуцирующие штаммы H. influenzae, M. catarrhalis, а также на атипичные и анаэробные микроорганизмы.
Как видно, спектр применяемых в лечении синуситов АП представлен весьма широко, и достаточно сложно найти ту грань, когда оправдано применение аминопенициллинов, а когда следует выбрать их ингибиторозащищeнные формы, цефалоспорины или фторхинолоны. Существенную помощь в разрешении этой проблемы могут оказать выводы контролируемых исследований и метаанализов.
По вопросам литературы обращайтесь в редакцию.
И. А. Гучев, кандидат медицинских наук
А. А. Колосов
421-й военный госпиталь МВО МО РФ, Смоленск