Жидкость в полости перикарда что это значит
Перикардит
Перикардит представляет собой воспаление сердечной сумки, или перикарда – это оболочка, покрывающая снаружи сердечную мышцу.
Почему возникает перикардит?
Выделяют следующие основные причины, вызывающие перикардит:
Какие различают перикардиты?
По патофизиологическому механизму перикардит подразделяют на:
Такое разделение весьма условно, потому что на различных этапах патологического процесса вид воспаления может трансформироваться. А формирование участков обызвествления является исходом любого перикардита при отсутствии адекватной терапии.
Симптомы перикардита
Начало перикардита, симптомы и первые признаки довольно характерны. Главным поводом для обращения к врачу является боль в грудной клетке. Болевой синдром при этом заболевании может быть достаточно выраженным и стойким. Но бывают случаи, когда на первое место по выраженности выходит лихорадка. Ее сочетание с одышкой и болью в груди часто ошибочно принимают за пневмонию.
Болевой синдром при этой кардиальной патологии может иметь иррадиацию, как при стенокардии напряжения – в левую руку и лопатку. Но отличительными признаками боли при перикардите служит отсутствие связи с физической нагрузкой. Болезненность практически постоянная и усиливается при перемене положения тела, глубоком вдохе.
Помимо боли перикардит всегда сопровождается дополнительными симптомами: общая слабость, повышение температуры тела, одышка при небольшой физической нагрузке, наличие перебоев в работе сердца, снижение АД. В отличие от стенокардии лекарственные препараты на основе нитратов не приносят облегчения.
Если вы заметили подобные симптомы у себя или у своих близких, нужно срочно обратиться к врачу, ведь ценой промедления может стать человеческая жизнь. Только профессиональный кардиолог, осмотрев пациента и назначив незамедлительно инструментальное обследование, сможет точно поставить диагноз и порекомендовать адекватное лечение.
В противном случае, если своевременно не назначаются лекарственные препараты, неминуемо возникает грозное осложнение – тампонада сердца. При тампонаде происходит скопление большого количества экссудата в полости перикарда. Следствием служит то, что сердечная мышца буквально сдавливается и не может полноценно сокращаться.
Причины и лечение перикардита
Не все случаи перикардита требуют активного медикаментозного вмешательства. В некоторых ситуациях достаточно наблюдения.
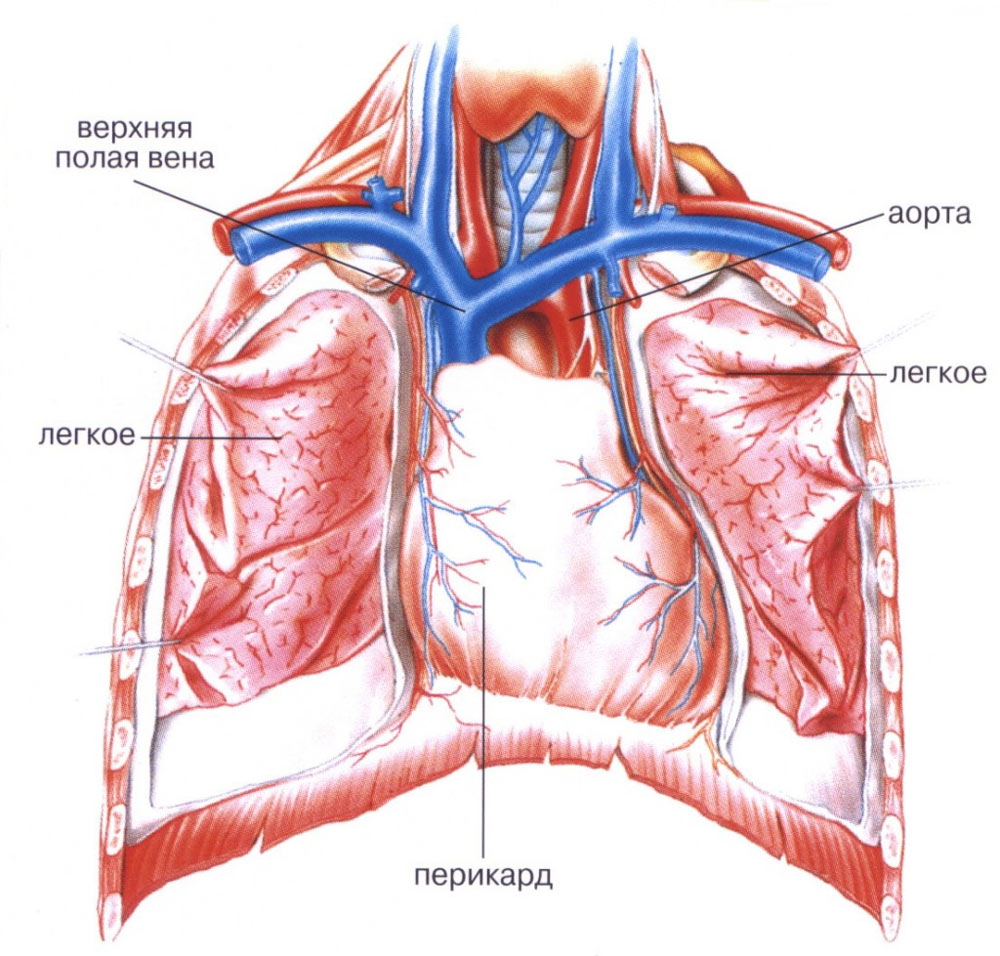
Перикард (в переводе с греческого – «вокруг сердца») – двустенная сумка, окружающая сердце и его крупные сосуды.
Перикардиальная жидкость вырабатывается внутренним перикардиальным листком. Любое воздействие на перикард сопровождается усилением продукции жидкости, которая не успевает эвакуироваться из полости и накапливается в ней, что также является проявлением перикардита.
Функция перикарда и перикардиальной полости велика.
Болезни перикарда (перикардиты) встречаются не только в практике кардиолога. С симптомами перикардитов могут столкнуться врачи любых специальностей, поскольку чаще всего поражение листков перикарда является симптомом и даже осложнением других заболеваний.
Мужчины до 65 лет больше женщин подвержены развитию перикардитов.
Основные причины перикардитов можно разделить на 2 большие группы: инфекционные и неинфекционные.
Воздействие специфических агентов зачастую могут спровоцировать чрезмерную выработку перикардиальной жидкости и её избыточное накопление в полости перикарда с различной скоростью. Чем интенсивнее и быстрее происходит увеличение объёма жидкости, тем быстрее развивается ситуация, которая может быть опасна для жизни.
Инфекционные перикардиты могут быть спровоцированы любым вирусным или бактериальным агентом, паразитами или грибками.
Неинфекционные (так называемые «асептические») перикардиты могут развиваться на фоне ревматических и онкологических заболеваний, при хронической почечной и сердечной недостаточности, при гипотиреозе, после лучевой терапии и воздействия радиации, после перенесённого инфаркта миокарда и после открытых операций на сердце, при травмах рядом расположенных органов, при приёме определённых лекарственных средств (особенно, противоопухолевых).
Перикардиты могут быть острыми, хроническими и рецидивирующими, в зависимости от сроков развития и длительности сохранения симптоматики. Отдельная группа заболеваний перикарда – экссудативный перикардит (он же отёчный, выпотной), который характеризуется чрезмерным накоплением жидкости между листками перикарда.
Симптомы перикардита также можно разделить на 2 группы: симптомы основного заболевания и симптомы поражения перикарда.
В зависимости от специфической причины, спровоцировавшей развитие перикардита, симптомы основного заболевания могут варьироваться: от признаков вирусного и бактериального воспаления до эндокринологического дефицита при патологии щитовидной железы.
Всегда нужно выяснять возможную причину перикардита, поскольку симптоматическая терапия оказывает лишь временный эффект, а добиться полного разрешения заболевания можно только, воздействуя на его причину.
Симптомы поражения листков перикарда могут быть следующими.
Как распознать перикардит?
В стандарт обследования пациентов при подозрении на перикардит входят следующие методы диагностики:
Как лечить перикардит?
Не все случаи перикардита требуют активного медикаментозного вмешательства. В некоторых ситуациях достаточно наблюдения. Если же речь идёт о тяжелых острых клинических проявлениях, сопровождающихся системной воспалительной реакцией, выраженным накоплением жидкости в перикардиальной полости, недостаточной эффективностью от приёма противовоспалительных средств и некоторыми другими неблагоприятными признаками, то в таких ситуациях может потребоваться госпитализация.
Как мы уже обсуждали выше, в таких случаях следует искать причину и воздействовать на неё.
Помимо причинно-связанной терапии, используется неспецифическая терапия, эффективная в большинстве случаев перикардитов.
Если речь идёт о наличии большого количества жидкости в перикардиальной полости, то может потребоваться пункция перикарда для её эвакуации. Если же количество жидкости небольшое, то ограничиваются активным наблюдением и лечением основного заболевания.
Иногда в исходе перикардита, особенно при повторяющихся эпизодах воспаления и отсутствии лечения, может происходить «слипание» листков перикарда и их утолщение с формированием так называемого «панцирного сердца». Это тяжелейшая патология с развитием выраженной сердечной недостаточности. Единственным эффективным способом лечения в таком случае является только хирургическое удаление перикарда.
Будьте внимательны к своему сердцу! Берегите его!
Жидкость в полости перикарда что это значит
а) Клиническая картина. Если у больного, у которого при ЭхоКГ выявлена жидкость в полости перикарда, имеются также клинические симптомы, в частности повышение системного венозного давления, тахикардия, затрудненное учащенное дыхание, олигурия, артериальная гипотензия и парадоксальный пульс, которые трудно объяснить, то следует заподозрить тампонаду сердца. В отличие от остро развившегося кровотечения в полость перикарда, например при травме сердца или разрыве аорты либо коронарной артерии, тампонада сердца при заболеваниях внутренних органов развивается медленно. У больных с тампонадой сердца на рентгенограммах грудной клетки отмечается расширение границ сердца, а АД может быть как нормальным, так и повышенным или пониженным. Чувствительность парадоксального пульса, этого классического признака тампонады сердца, низкая.
Это обусловлено тем, что парадоксальный пульс отсутствует при таких заболеваниях и состояниях, как дисфункция левого желудочка со стойким повышением давления в левом предсердии, региональная тампонада правого предсердия, искусственная вентиляция легких с положительным давлением в конце выдоха, дефект межпредсердной перегородки, обструктивные заболевания легких и тяжелая аортальная недостаточность. Поэтому в клинической практике показания к дренированию полости перикарда зависят от клинической картины, этиологии заболевания и результатов ЭхоКГ.
б) Локализация и эхогенность выпота. Если жидкости в полости перикарда скапливается немного, то она локализуется в заднем и заднебоковом ее отделе, но по мере увеличения ее объема она занимает все пространство вокруг сердца. Поскольку перикард, охватывая устья легочных вен, образует переходную складку на них, выпячивание его в области левого предсердия происходит лишь при значительном скоплении жидкости в полости перикарда. При остром скоплении жидкость в полости перикарда анэхогенна или имеет сниженную эхогенность; эхогенная жидкость говорит о том, что в ней происходит процесс организации и отложения фибрина. После частичного рассасывания жидкости можно выявить утолщение эпи- и перикарда, их фиброз и появление в них очагов обызвествления.
в) Объем скопившейся жидкости. Наружный, или париетальный, листок перикарда от внутреннего, или висцерального, листка (эпикарда) отделен щелевидным пространством, содержащим серозную жидкость. Объем серозной жидкости 25 мл обеспечивает возможность систолической сепарации обоих листков перикарда, при большем объеме жидкости анэхогенное пространство между листками визуализируется в течение всего сердечного цикла, причем подвижность париетального листка перикарда по мере увеличения объема жидкости в нем уменьшается. Абсолютное количество жидкости, скапливающееся в полости перикарда, для развития тампонады сердца не столь существенно, более важное значение имеет скорость, с которой скапливается жидкость. Кроме того, играет роль также исходная функция миокарда: если жидкость в полости перикарда скапливается у больного с недостаточной функцией левого желудочка, то симптомы тампонады сердца проявятся раньше.
г) Гемоперикард. При остром нарушении кровообращения, например после пункции печени, зондирования полостей сердца или интервенционного хирургического вмешательства по поводу расслаивающей аневризмы восходящей аорты, разрыва стенки желудочка при инфаркте миокарда или в результате травмы грудной клетки, а также после кардиохирургических операций, включая шунтирование коронарных артерий и имплантацию электрокардиостимулятора, следует исключить тампонаду сердца, особенно если больной получает антикоагулянтную терапию. Наличие сгустков крови и фибрина в полости перикарда говорит о гемоперикарде. Готовясь к пункции перикарда, следует выполнить ЭхоКГ из субкостальной позиции датчика.
Из редких причин скопления жидкости в полости перикарда следует упомянуть гипотиреоз, локальное облучение грудной полости по поводу рака молочной железы, бронхогенного рака легкого и лимфомы грудной клетки.
е) Лабораторное исследование. Лабораторное исследование больных при скоплении жидкости в полости перикарда включает анализ крови на гемоглобин, триглицериды, глюкозу, белки, в частности альбумин, а также оценку гемограммы. Помимо этих анализов, необходимо бактериологическое, цитологическое, а у отдельных больных и вирусологическое исследование.
Поэтому рекомендуется больным с идиопатическим скоплением жидкости в полости перикарда регулярно выполнять ЭхоКГ и при увеличении количества жидкости удалять ее путем пункции, так как при такой тактике у 41% больных удается достичь длительной ремиссии. С другой стороны, поскольку рецидивы наблюдаются редко, то повторное значительное скопление жидкости в полости перикарда рассматривается как показание к хирургическому вмешательству (перикардэктомии).
з) Определение объема жидкости. Возможности количественной оценки объема жидкости в полости перикарда ограничены (например, при осумкованном или локальном скоплении). В тех случаях, когда необходимо судить о количестве жидкости в полости перикарда в динамике, ЭхоКГ следует выполнять, исследуя больного каждый раз в одном и том же положении тела с учетом фазы дыхания. При исследовании в динамике обращают внимание на то, возросло или уменьшилось количество жидкости. Наиболее простой способ количественной оценки состоит в градации объема скопившейся жидкости на небольшой [скопление жидкости исключительно в задней части полости перикарда в объеме менее 100 мл (расстояние между листками перикарда менее 1 см)], умеренный [жидкость имеется вокруг всего сердца, что соответствует объему 100-500 мл (расстояние между листками перикарда менее 1 см)], большой [объем жидкости превышает 500 мл, расстояние между листками перикарда больше 1 см)].
и) Эхокардиографические критерии тампонады сердца. Предложенные в настоящее время эхокардиографические критерии развития угрожающей жизни тампонады сердца имеют сравнительно небольшую предсказательную ценность. Раннедиастолический коллапс правого желудочка, по данным Merce и соавт., основанным на наблюдении 110 больных в течение 2 лет, характеризовался чувствительностью 60% и специфичностью 90%. Для такого показателя, как компрессия правого предсердия, эти показатели не превышают соответственно 68 и 66%. По данным других авторов, чувствительность компрессии правого предсердия приближалась к 100%, но специфичность была меньше и составила лишь 33%. Эти показатели зависят от объема циркулирующей крови, так что при гиповолемии диастолический коллапс правого желудочка проявляется при более низком давлении в полости перикарда.
Кроме того, признаками угрозы развития тампонады являются также парадоксальные движения межжелудочковой перегородки, разнонаправленные колебания объема желудочков и увеличение кровенаполнения нижней полой вены и уменьшение амплитуды колебаний ее диаметра при дыхательных движениях. При значительном объеме жидкости, скапливающейся в полости перикарда, независимо от степени угрозы развития тампонады сердца движения его приобретают маятникообразный характер («качающееся» сердце). Этот феномен лежит в основе феномена «электрической альтернации», выявляемого при регистрации ЭКГ. «Электрическая альтернация» и низкий вольтаж комплексов QRS наблюдаются далеко не всегда. По данным одного исследования, проведенного на больных, у которых развилась тампонада сердца, высокую диагностическую чувствительность имели такие электрокардиографические признаки, как уплощение зубца Р и динамические изменения высоты зубца Т.
к) Гемодинамические параметры при допплеровском исследовании. Характерные изменения внутригрудной и внутрисердечной гемодинамики обусловливают появление парадоксального пульса. Если в норме при глубоком вдохе давление в полости перикарда снижается в такой же мере, как внутригрудное давление, то при тампонаде сердца в соответствии с моделью Sharp и соавт. давление в полости перикарда снижается в меньшей степени, чем внутригрудное (50). Указанные гемодинамические сдвиги подтверждаются при ЭхоКГ: при вдохе, с одной стороны, снижение внутригрудного давления передается на сосуды малого круга кровообращения, с другой стороны, при значительном скоплении жидкости в полости перикарда передача такого снижения на левый желудочек становится невозможной. В результате давление заклинивания легочных капилляров снижается, в то время как диастолическое давление в левом желудочке остается неизменным.
Дыхательные колебания скорости кровотока отмечаются не только на митральном и трехстворчатом клапанах, но и легочных и печеночных венах. При вдохе происходит уменьшение, а при выдохе увеличение диастолического антероградного кровотока в легочных венах. В печеночных венах, наоборот, при выдохе происходит уменьшение антероградного и одновременное увеличение ретроградного кровотока.
л) Дифференциальный диагноз. Следует помнить о том, что специфичность указанных изменений скорости кровотока, связанных с дыхательными движениями, невысокая, так как подобные изменения наблюдаются и у больных с повышенным давлением в правом предсердии и желудочке. У больных с хроническими обструктивными заболеваниями легких, тромбоэмболией легочной артерии, констриктивным перикардитом, инфарктом миокарда с вовлечением стенки правого желудочка, а также у больных, которым проводится длительная ИВЛ с положительным давлением в конце выдоха, давление наполнения правого желудочка и соответственно давление в полости перикарда повышено, что препятствует наполнению левого желудочка.
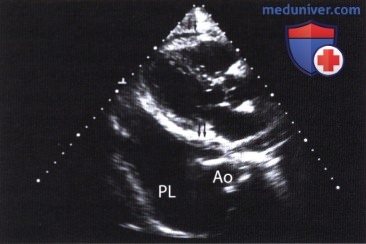
м) Дифференциальная диагностика скопления жидкости в полости перикарда и в плевральной полости. Обычно жидкость в полости перикарда окружает все сердце. Если при ЭхоКГ выявляют узкое анэхогенное пространство, расположенное только в переднем отделе полости перикарда, то его следует дифференцировать от эпикардиальной жировой ткани (для нее характерна минимальная систолодиастолическая компрессия при ЭхоКГ в М-режиме).
Скопление жидкости в задней части полости перикарда при ЭхоКГ выявляют кпереди от нисходящей аорты. Скопление жидкости в плевральной полости по отношению к аорте бывает расположено кзади. В дифференциальный диагноз включают также заболевания, проявляющиеся атипичным расположением скопившейся жидкости. Кроме того, УЗИ выполняют и для определения оптимального места пункции перикарда. Отдифференцировать скопление жидкости в полости перикарда от асцита можно с помощью УЗИ из субкостальной позиции датчика.
н) Пункция перикарда. При тампонаде сердца наиболее эффективно дренирование полости перикарда под мечевидным отростком. При дренировании под ультразвуковым или рентгеноскопическим контролем выпота, локализующегося кпереди от правого желудочка, осложнения наблюдаются редко. Эти осложнения включают в себя пневмоторакс, повреждение коронарной артерии, перфорацию желудка или толстой кишки, рефлекторное падение АД, фибрилляцию желудочков, а также перфорацию правого предсердия или желудочка. Летальность, связанная с пункцией перикарда, составляет 0,8%. Зависимость между объемом выпота в полости перикарда перед аспирацией и количеством больных, умирающих в течение года после процедуры, отсутствует; прогностическое значение имеет лишь основное заболевание, которое привело к скоплению жидкости в полости перикарда.
Многократные пункции перикарда. Не всегда полное дренирование массивного выпота в полости перикарда приводит к улучшению гемодинамики. При длительном скоплении выпота рекомендуется постепенное (ступенчатое) или многократное дренирование полости перикарда во избежание развития острого отека легких. При хронической тампонаде недостаточное наполнение сердца вследствие повышенного давления в полости перикарда вызывает увеличение объема циркулирующей крови. Активация адренергических рецепторов, связанная со снижением минутного объема сердца, приводит к повышению периферического сосудистого сопротивления. Быстрое дренирование массивного скопления жидкости из полости перикарда ведет к устранению сдавления правых отделов сердца и внезапному увеличению притока венозной крови к ним. Возрастает преднагрузка, а поскольку повышенное периферическое сосудистое сопротивление нормализуется не сразу, то возрастает и постнагрузка левого желудочка.
В результате возникает несоответствие между пред- и постнагрузкой, которое может стать причиной развития отека легких, особенно у больных со сниженной функцией левого желудочка. Внезапно возросшая преднагрузка левого желудочка вызывает острое повышение напряжения его стенки (в соответствии с законом Лапласа). Особенно значительную угрозу такое состояние представляет для больных с предшествующей митральной недостаточностью, так как расширение митрального клапанного кольца и снижение контрактильности сосочковых мышц и миокарда левого желудочка усугубляет нарушенное смыкание створок митрального клапана в систолу, и митральная недостаточность усиливается. В связи с этим рекомендуется аспирацию жидкости из полости перикарда осуществлять под эхокардиографическим контролем.
— Вернуться в оглавление раздела «Кардиология.»
Редактор: Искандер Милевски. Дата публикации: 10.1.2020
Перикардит
Наши специалисты свяжутся с вами в ближайшее время
Перикардит – это воспалительное заболевание тканевой оболочки сердца (перикарда), инфекционной или неинфекционной природы.
Перикард состоит из наружного и внутреннего листков, между которыми в норме содержится небольшое количество жидкости. Жидкость нужна для облегчения трения при сокращении сердечной мышцы.
Перикардит способен выступать самостоятельным изолированным заболеванием или быть осложнением заболеваний других органов и систем.
Причины развития перикардита
Встречаются идиопатические перикардиты (случаи заболевания перикардитом, когда причину воспаления установить невозможно).
В развитии перикардита играет большую роль изменение состава или количества перикардиальной жидкости под влиянием вышеперечисленных факторов.
Симптомы перикардита
Симптомы перикардита бывают сердечными и общими, степень и выраженность симптомов зависят от формы и стадии заболевания.
Основной сердечный симптом – боль в сердце, ощущается в 90% случаев. Боль обычно локализуется за грудиной или в левой половине грудной клетки, может отдавать в левую руку. Интенсивность боли различна: от почти незаметной до крайне острой, инфарктоподобной. Характер и интенсивность боли меняется в зависимости от положения тела. Боль уменьшается в положении лежа на правом боку с подтянутыми к груди ногами, при наклоне вперед. Происходит это потому, что в таком положении при сокращениях сердца воспаленные стенки сердечной сумки меньше соприкасаются. Боль усиливается при кашле, глубоком вдохе, лежа на спине. При некоторых видах перикардита боли может не быть совсем. Другой частый симптом – появление недостаточности кровообращения (одышка при напряжении и в покое, отеки )
К общим симптомам относят:
Если перикардит развился как осложнение другого заболевания, на первом плане могут присутствовать симптомы поражения других органов и систем.
Виды и формы перикардита
Фибринозный перикардит.
В перикардиальной полости образуется жидкость (воспалительный выпот), содержащая фибриноген. Часть жидкости отсасывается через лимфатические сосуды, но волокна фибрина оседают на листках сердечной сумки, ограничивая их движение.
Адгезивный перикардит.
При адгезивном перикардите в результате воспалительного процесса на листках перикарда разрастается соединительная ткань, образующая спайки.
Констриктивный перикардит.
При констриктивном перикардите в результате воспалительного процесса вся полость сердечной сумки заполняется рубцовой тканью, вызывая сдавление сердечных камер и нарушая функцию сердца.
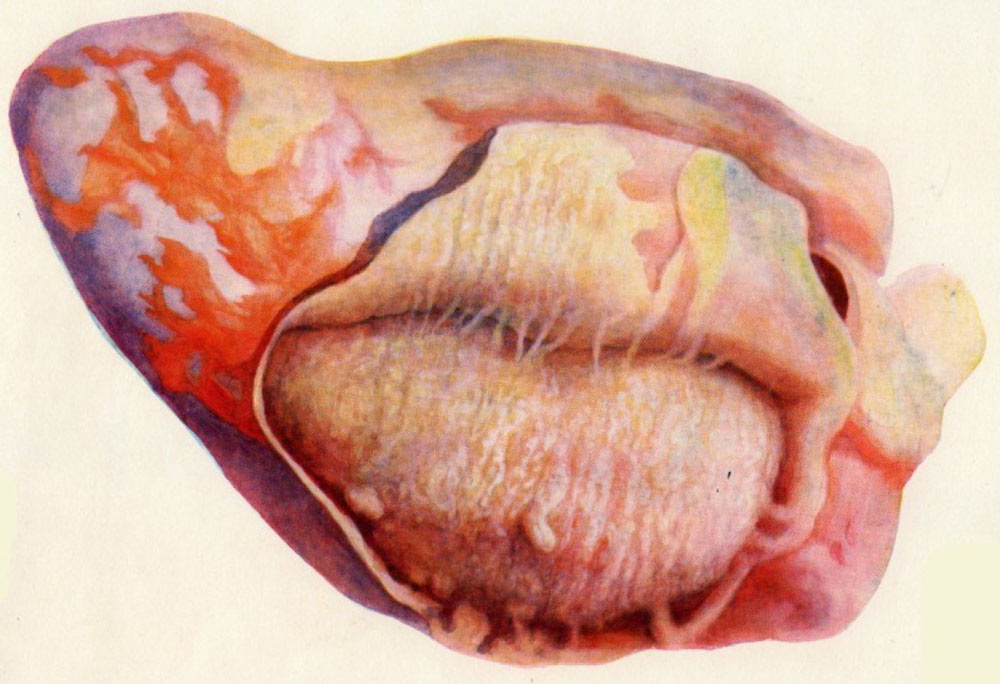
Сдавливающий перикардит с кальцификацией («панцирное сердце»).
При «панцирном» сердце в результате воспалительного процесса листки перикарда уплотняются, спаиваются между собой, в них откладывается кальций. Жесткая и малоподвижная сердечная сумка нарушает работу сердца.
Диагностика и лечение перикардитов
Перикардит – заболевание очень «хитрое», в силу своих неспецифичных, на взгляд непрофессионала, симптомов и «маскировки» под некоторые другие заболевания. При подозрении на перикардит обязательна консультация кардиолога. При бессимптомном или малосимптомном течении перикардита диагностика заболевания затруднена. Залог корректного и эффективного лечения – качественная диагностика.
Очень важно, провести все необходимые исследования в максимально быстрые сроки. Может понадобиться:
Часто назначаются дополнительные исследования для уточнения причин перикардита.
Правильно интерпретировать результаты обследования и выработать схему лечения может только опытный врач. При грамотном, своевременном лечении прогноз, как правило, благоприятный. Методы лечения перикардита очень разные и зависят от его природы, течения, сопутствующих заболеваний. Лечение может быть как медикаментозное, так и хирургическое (пункция перикарда, биопсия перикарда, хирургическое лечение рубцов).