Жировая инфильтрация поджелудочной железы что это такое как лечить
Стеатопанкреатит. Что такое, причина, диагностика и лечение стеатопанкреатита
1. Что такое стеатопанкреатит
Стеатопанкреатит – заболевание, вызванное заменой жировыми клетками тканей поджелудочной железы. Данная патология относится к гастроэнтерологическому профилю, однако является одним из немногих заболеваний, связанных по большей мере с образом жизни человека. В отличие от обусловленных наследственностью, инфекциями и иными неотвратимыми факторами болезней, стеатоза поджелудочной железы можно избежать, если отказаться от вредных привычек, переедания, малоподвижного образа жизни и жиросодержащей диеты.
Коварство стеатопанкреатита в том, что он длительное время может протекать бессимптомно, а в конечном итоге привести к внезапному обострению – дисфункции поджелудочной железы.
В группе наибольшего риска по стеатопанкреатиту мужчины в зрелом и пожилом возрасте, поскольку к этому моменту многие из них длительное время употребляли никотин и алкоголь, имели погрешности в диете, переедали. Действие панкреатогенных факторов у женщин ниже, однако, после 60 лет риск развития у них стеатоза также возрастает.
2. Причины стеатопанкреатита
Потенциально опасные факторы, угрожающие липоматозом поджелудочной железы, условно делятся на две группы: токсические и метаболистические.
Токсическое воздействие, особенно длительное, приводит к разрушению здоровых клеток поджелудочной железы. Для сохранения объема и поддержания геометрии органа включается механизм замещения их на жировую ткань. Разрастание жировых прослоек в толще способных нормально функционировать клеток отражается на деятельности всего органа, который постепенно утрачивает функциональную состоятельность.
Наиболее распространённые факторы токсического воздействия на панкреас:
Метаболистические факторы в своём большинстве могут быть контролируемы и корректируемы. Это избыточный вес, диета, режим приёма пищи, сбалансированность питания, физическая активность. К разряду не зависящих от человека факторов, связанных с метаболизмом, можно отнести хронические заболевания ЖКТ и печени, сахарный диабет. Стеатопанкреатит может развиться вторично на их фоне.
В последнее время к факторам риска также стали относить увлечение голоданием и экстремальными диетами. Резкие перепады объёмов поступающей пищи стимулируют процессы жиронакопления в органах и тканях при наступлении благоприятных для этого условий.
Некоторые типы медицинской помощи также могут спровоцировать стеатоз (например, перентеральное питание), однако в большинстве случаев, когда назначается внутривенное питание, альтернативы ему не существует.
3. Симптомы стеатоза поджелудочной железы и диагностика
Признаки начавшегося стеатопанкреатического процесса могут быть весьма смазанными и выражаться нерегулярными расстройствами пищеварительного процесса. В какой-то момент без видимых причин у человека возникают ранее не наблюдавшиеся явления:
Исследования уже на этом этапе позволяют выявить признаки тканевых изменений и функциональную недостаточность панкреаса: наличие жировых прослоек, метаболистический синдром, гиперамилаземию, снижение денситометрических показателей.
Диагностика при подозрении на стеатопанкреатит начинается со сбора анамнеза. Больной должен подробно изложить свои жалобы, желательно с указанием частоты, регулярности и тяжести тех или иных клинических проявлений недуга. Желательно описать характер болей, консистенцию стула, приносит ли облегчение рвота при наличии тошноты, как связана симптоматика с периодами приёма пищи и голодания. Лабораторные исследования позволяют уточнить предполагаемый диагноз. Они могут включать:
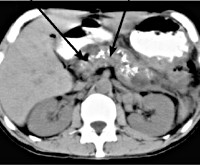
Инструментальные методы диагностики (УЗИ поджелудочной железы, лапароскопия и биопсия) выявляют структурные изменения тканей, объём и локализацию накопленного жира.
4. Лечение стеатопанкреатита
При своевременном обращении за медицинской помощью терапия стеатоза поджелудочной железы проводится консервативно. Прежде всего, разрабатывается строгая диета, проводится коррекция образа жизни, вносятся изменения в режим питания, физическую активность. Рекомендуется дробный приём через каждые 3-4 часа продуктов, исключающее жирное, острое, жареное. Липотропные продукты, напротив, нужно вводить в большем объёме. Это рыба, говядина, нежирный творог, соя.
Когда липоматозные узлы имеют большие объёмы и препятствуют оттоку поджелудочного секрета, не обойтись без хирургического вмешательства. Стоит, однако, понимать, что оперативная помощь может оказаться временной мерой, если в дальнейшем человек продолжит злоупотреблять алкоголем, курить, принимать жирную пищу. Очень быстро нездоровый образ жизни запускает механизмы, создающие липоидное депо во всех тканях и органах, в том числе и панкреасе.
Ожирение поджелудочной железы: лечение липоматоза
Липоматоз поджелудочной железы – патология, при которой нормальные клетки заменяются жировыми. Такие изменения негативно сказываются на работоспособности органа. Ситуация усугубляется из-за длительного бессимптомного периода.
По сути, человек начинает лечение тогда, когда уже невозможно что-то изменить в лучшую сторону консервативными способами. В этой статье приводятся советы специалистов, которые помогут своевременно диагностировать болезнь и принять адекватные ответные меры.
Факторы риска
Липоматоз поджелудочной железы — ожирение поджелудочной железы.
Почему у одних людей развивается липоматоз, а других нет, доподлинно неизвестно.
Однако проводимые статистические исследования позволяют выделить некоторые факторы риска, при наличии которых возможно образование нежелательных жировых клеток в поджелудочной железе.
Самые распространенные ситуации, спровоцировавшие развитие липоматоза, приведены ниже:
То, что названные выше факторы, могут провоцировать развитие липоматоза, не значит, что у тех, кому присущи эти состояния, обязательно разовьется ожирение поджелудочной железы. Однако при отсутствии всех перечисленных факторов болезнь практически никогда не развивается.
Симптомы жировой дистрофии поджелудочной
УЗИ поможет выявить заболевание.
Главная патология данного заболевания – в замещении паренхимы жировыми клетками. Данный процесс идет крайне медленно, может в целом занять как несколько лет, так и десятилетий.
Обнаружить его можно случайно при проведении узи-диагностики данного органа. Первые негативные ощущения появляются только тогда, когда уже треть органа становится видоизмененной.
Дальше они начинают усиливаться, вызывая множественную симптоматику. Но при всей многогранности проявления симптомов все они являются следствием 2-х глобальных нарушений:
Признаки сбоев работы поджелудочной железы
Из-за уменьшения процентного соотношения здоровых, нормально функционирующих тканей по отношении к пораженным, нарушается пищеварение. Особенно тяжело воспринимается белковая пища и все жирное. У человека наблюдаются такие симптомы:
Из-за болезни происходят сбои в выработке гормонов. В результате развиваются комплексные эндокринологические нарушения. В большей мере это касается углеводного обмена. При этом резко увеличивается уровень глюкозы.
Если не остановить такое патологическое течение, то со временем человек заболевает сахарным диабетом.
Сдавливание окружающих тканей
Боли в животе — признак нарушения работы ЖКТ.
Жировые клетки могут развиваться, заполняя большое пространство. В итоге происходит разрастание жировой ткани, которая занимает гораздо больше места, чем предшествующие ей здоровые клетки.
Если жировые клетки распространены по поджелудочной равномерно, то проблем это не вызовет. Хуже ситуация, когда клетки собирают группами.
Тогда начинают говорить о липоме – доброкачественной опухоли. В ней нет ничего слишком страшного, ведь метастазы она не даст, значит, вреда соседним органам не принесет.
Неприятности наступят тогда, когда опухоль разовьется до таких размеров, что начнет давить на сосуды, протоки поджелудочной железы, нервные окончания. Такое воздействие приведет к болям, тошноте, метеоризму и прочим неприятным симптомам.
О риске развития сахарного диабета и ожирения смотрите в видео:
Питание при липоматозе
В быту живет мнение, что уменьшение количества жиров в рационе поможет остановить липоматоз. Это в корне неверное утверждение.
Даже полное прекращение приема жиров не остановит перерождение здоровых клеток в жировые. Развитие липоматоза никак не связано с питанием. Однако все же лучше жиры исключить. Это окажет благоприятное влияние на организм:
Уменьшение количества поступающих жиров помогает облегчить состояние, многие признаки заболевания отступают, становятся менее выраженными. При отсутствии внешних проявлений заболевания можно говорить о сохраненной работоспособности поджелудочной.
Значит, все протоки функционируют нормально, они не передавлены жировой тканью. При нормальном функционировании поджелудочной ограничение жиров в пище поможет сбросить вес, а на дальнейшее развитие болезни не повлияет.
Лечение липоматоза
Ибупрофен — препарат для устранения болей в животе.
Избавиться от липоматоза практически невозможно. Существующая сегодня методика лечения идет в 3-х направлениях:
Изменение образа жизни в нужном направлении поможет улучшить ситуацию в целом. При настойчивости и упорстве можно добиться многого.
Состояние пациентов, стремящихся к выздоровлению, улучшается даже без дополнительного приема лекарств. Основы избавления от патологии – в отказе от алкоголя, других вредных привычек, в нормализации рациона, избавлении от избыточного веса.
Чтобы добиться хороших результатов, надо вести более активный образ. Второй важный фактор – диета. Следование изложенным ниже принципам питания поможет избавиться от многих проблем. Принципы таковы:
Лекарствами урегулировать ситуацию почти нереально. Прием медикаментов помогает только избавиться от неприятной симптоматики. Для устранения тяжелых последствий ожирения поджелудочной принимают такие препараты:
Увлекаться приемом этих лекарств нельзя. Ведь все они оказывают негативное побочное действие на организм. Самолечение крайне нежелательно. Ведь ситуация может быть критической, и устранение симптоматики никак не поможет остановить процесс перерождения тканей.
Скопление жировых клеток может стать критически опасным. Степень угрозы может определить только специалист и при необходимости отправить на оперативное лечение.
Профилактические мероприятия
Правильное питание — отличная профилактика ожирения.
Жировую дистрофию поджелудочной железы предупредить можно, а излечить нет.
Поэтому надо выполнять ряд несложных действий, чтобы сохранить здоровье и не столкнуться с необходимостью лечить липоматоз. Советы специалистов по профилактике этого заболевания таковы:
Ослабляет функцию поджелудочной и курение, поэтому от него тоже лучше отказаться. Ведь панкреатит является следствием курения, а из панкреатита развивается липоматоз. Для предотвращения развития ожирения поджелудочной надо держать в нормальном состоянии печень, почки и прочие внутренние органы. Особенно важно сохранить нормальное функционирование печени, желчевыводящих путей.
Ожирение поджелудочной
Ожирение поджелудочной железы
Вообще ожирение поджелудочной железы (липоматоз ПЖ)— достаточно распространенная патология. Зачастую она выявляется в результате УЗИ органов ЖКТ, что становится для пациентов полной неожиданностью. Понятно желание этих людей узнать, опасно ли ожирение поджелудочной, и как жить с таким диагнозом. Эти вопросы мы и постараемся осветить в этой статье.
Что представляет собой ожирение поджелудочной железы?
Как понятно из названия, ожирение ПЖ характеризуется отложением в ней жира. Самое неприятное, что этот жир откладывается не в дополнение к массе рабочих клеток железы (паренхимы), а вместо клеток, утративших свои функции. Таким образом происходит перерождение части железистой ткани в жировую. При этом объем органа остается прежним, но его функциональность снижается за счет нерабочих клеток жировой ткани. Скопления жировых клеток могут распределяться равномерно по всей паренхиме, а могут носить локальный характер. Встречаются также случаи сочетания липоматоза с диффузными изменениями паренхимы — разрастаний в ее толще вкраплений соединительной ткани. Симптоматика ожирения поджелудочной железы зависит от степени выраженности патологии.
Каковы причины ожирения поджелудочной?
Точные причины возникновения этой патологии наука пока назвать не может. Выявлены только факторы риска, к которым относятся:
Опасно ли ожирение поджелудочной?
К сожалению, эту патологию безопасной не назовешь. Ее вред — не только в снижении выработки поджелудочной железой необходимых организму пищеварительных ферментов и инсулина. На основании последних исследований получены данные о том, что эта липоматоз ПЖ играет не последнюю роль в развитии таких тяжелых недугов, как сахарный диабет II типа, острый панкреатит, рак поджелудочной железы, в возникновении свищей ПЖ после хирургических операций.
Лечение ожирения поджелудочной
Липоматоз ПЖ необратим, но если начать лечение на ранних стадиях, то его последствия можно свести к минимуму. Терапевтическое лечение ожирения поджелудочной включает в себя 3 важных направления:
Когда липоматоз ПЖ носит локальный, островковый характер, может наблюдаться сдавливание протоков железы жировыми узлами, нарушающее отток секрета. В таких случаях показано хирургическое удаление этих жировых скоплений. Одним из основных составляющих в лечении липоматоза поджелудочной железы является правильное питание, которое, с одной стороны, должно помочь в избавлении от лишнего веса, а с другой – быть максимально щадящим для поджелудочной железы. Исходя из этих соображений, рекомендуется полностью исключить из рациона все животные жиры, сдобу и кондитерские изделия. Самую весомую часть рациона должны составлять овощи, крупы, нежирные молочные продукты. Допускается небольшое количество мяса и рыбы нежирных сортов. Соленое, острое, жареное, копченое, а также сахар – под запретом. А о такой «мусорной» пище, как чипсы, кетчупы, майонезы, сладкие газированные напитки, и другие изделия химической промышленности не может даже идти речи. Как и о напитках, содержащих алкоголь. Не меньшее значение, чем правильное питание, в лечении ожирения ПЖ имеет физическая активность. Разумная, дозированная физическая нагрузка, вкупе с правильным питанием, поможет избавиться от лишнего веса, нормализовать артериальное давление, улучшить состояние сосудов. Все это благотворно отразится как на общем состоянии здоровья, так и на здоровье поджелудочной железы в частности. Ожирение поджелудочной железы – это не приговор, но очень неприятный звонок, который должен побудить вас незамедлительно действовать в направлении изменения своего образа жизни.
Фиброз поджелудочной железы
Фиброз поджелудочной железы – это диффузное пери- и интралобулярное замещение здоровой функционирующей ткани поджелудочной железы соединительнотканными очагами. Основными симптомами являются выраженная экзокринная (нарушение пищеварения, снижение веса, диарея) и эндокринная недостаточность органа (нарушение углеводного обмена). Диагностика включает проведение лабораторных исследований, УЗИ поджелудочной железы, КТ, биопсии. Лечение направлено на коррекцию внешнесекреторной недостаточности (ферментные препараты), гипергликемии. Прогноз неблагоприятный: полное излечение невозможно, при адекватной терапии достижима компенсация панкреатической недостаточности.
МКБ-10
Общие сведения
Фиброз поджелудочной железы – клинико-морфологическая форма хронического воспалительного процесса панкреас, являющаяся исходом, завершающим этапом течения основного заболевания. Распространенность фиброза поджелудочной железы неуклонно растет в связи с увеличивающейся частотой острых и хронических панкреатитов; данная патология диагностируется более чем у 40% пациентов с заболеваниями панкреас.
При злоупотреблении спиртными напитками полное замещение паренхимы поджелудочной железы фиброзной тканью развивается в течение 15-20 лет, что приводит к инвалидизации и летальному исходу. Росту заболеваемости способствует неэффективное лечение основной патологии, несоблюдение пациентами рекомендаций, зачастую – продолжение алкоголизации. Лечением фиброза поджелудочной железы занимаются специалисты в области клинической гастроэнтерологии, терапии, хирургии.
Причины
Основной причиной развития фиброза поджелудочной железы является хронический панкреатит. Специалистами доказано, что очаги замещения функционирующих элементов соединительной тканью формируются в периоды обострения воспаления, и их распространенность зависит от стажа заболевания.
Фиброз поджелудочной железы также может развиваться при заболеваниях, сопровождающихся повышением давления в протоковой системе панкреас (при патологии желчевыводящих путей и желчного пузыря): панкреатическая гипертензия приводит к нарушению целостности протоков, повреждению паренхимы, воспалению. К редким причинам фиброза поджелудочной железы относят гиперлипидемию, муковисцидоз, воздействие токсических веществ (в том числе лекарственных препаратов: гипотиазида, ацетилсалициловой кислоты и других), травмы.
Факторы риска
К рецидивированию основной патологии и прогрессированию фиброза поджелудочной железы чаще всего приводит:
Патогенез
Независимо от провоцирующих факторов, фиброз поджелудочной железы является следствием аутолиза ее паренхимы при активации протеолитических ферментов, отека, некроза и инфильтрации. Патогенез заболевания при воздействии алкоголя имеет особенности: в результате алкогольного повреждения снижается содержание в панкреатическом соке бикарбонатов и повышается уровень белка, вследствие чего белковые преципитаты в виде пробок обтурируют мелкие протоки, создавая условия для формирования фиброза поджелудочной железы.
Симптомы
Клиническая картина фиброза поджелудочной железы определяется внешнесекреторной недостаточностью (снижением секреции ферментов, бикарбонатов и уменьшением объема панкреатического сока) и нарушением углеводного обмена. Объем продуцируемых ферментов снижается на 80-90% и более, поэтому симптомы экзокринной недостаточности при фиброзе поджелудочной железы выражены существенно: снижается масса тела, имеет место диарея до восьми раз в сутки (при приеме ферментных препаратов и соблюдении пациентом диеты данный признак может быть менее выраженным или даже отсутствовать), стеаторея.
Вследствие нарушения секреции бикарбонатов снижается интрадуоденальный уровень рН, что приводит к активации цАМФ клеток кишечной стенки и секреторной диарее: наблюдается водянистый стул. Снижение массы тела вызвано не только нарушением переваривания пищи и ее всасывания в кишечнике, но и ограничением ее объема при болевом синдроме.
Осложнения
Длительная стеаторея при фиброзе поджелудочной железы приводит к дефициту жирорастворимых витаминов (К, А, Е, D), что проявляется нарушением адаптации зрения в условиях темноты, повышенной кровоточивостью, развитием остеопороза. У подавляющего большинства пациентов имеет место нарушение углеводного обмена, а у двух третей – признаки сахарного диабета (сухость во рту, жажда, общая слабость, кожный зуд, сонливость). Поскольку фиброзные изменения затрагивают все клетки островкового аппарата железы, снижается секреция и инсулина, и глюкагона. Диабет при фиброзе поджелудочной железы редко сопровождается гипогликемическими состояниями, кетоацидозом, ангиопатией.
Диагностика
Консультация гастроэнтеролога при фиброзе поджелудочной железы позволяет выявить некоторые объективные признаки патологии: дистрофические изменения (вплоть до кахексии), сухость кожи, языка, цианоз, покраснение лица, атрофию подкожной клетчатки в области проекции панкреас. Поджелудочная железа пальпируется в виде плотного тяжа. Лабораторно-инструментальная диагностика:
Лечение фиброза поджелудочной железы
Лечение фиброза поджелудочной железы направлено на восполнение внешне- и внутрисекреторной недостаточности. Назначается диета № 5п, включающая стимулирующие секрецию ферментов блюда, продукты с высоким содержанием белка. Ограничиваются легкоусвояемые углеводы. При выраженной кахексии питание парентеральное. Этиотропное лечение заключается в устранении причин патологии (исключение употребления алкоголя, проведение холецистэктомии при желчнокаменной болезни, хирургическое лечение папиллостеноза и т. д.).
С целью замещения экзокринной недостаточности назначаются ферментные препараты: панкреатин, липаза и другие. При абсолютной недостаточности поджелудочной железы данные препараты применяются постоянно в максимальных дозировках. Критериями эффективности заместительной терапии являются прекращение снижения массы тела, снижение диспепсических явлений, устранение диареи. Коррекция нарушений углеводного обмена проводится пероральными сахароснижающими препаратами; крайне редко требуется инсулинотерапия. Вне эпизодов обострения основного заболевания показано санаторно-курортное лечение.
При выраженном болевом синдроме, неэффективности консервативной терапии, стремительном снижении веса, частых рецидивах панкреатита проводится хирургическое лечение фиброза (резекция поджелудочной железы в различных объемах).
Прогноз и профилактика
Прогноз при фиброзе поджелудочной железы определяется объемом функционирующей ткани, а также соблюдением пациентом рекомендованного лечения. При полном пожизненном отказе от алкоголя, правильном применении ферментных препаратов возможно длительное течение заболевания без существенного прогрессирования. Однако не существует методов, позволяющих устранить фиброз.
Профилактика патологии заключается в отказе от алкоголя, своевременном лечении заболеваний, которые могут стать причиной фиброза поджелудочной железы. Пациенты с диагностированным фиброзом подлежат диспансеризации. Дважды в год необходимо профилактическое обследование с оценкой наличия или отсутствия прогрессирования и проведением коррекции терапии (при необходимости).
Лечение стеатоза
Основные причины возникновения стеатоза – алкоголизм, наркомания, нарушение обмена жиров и углеводов, хронические заболевания пищеварительной системы с нарушением всасывания, отравление медикаментозными препаратами, недостаточно сбалансированное питание, пищевое отравление, сахарный диабет, ожирение, наследственная предрасположенность.
Если заболевание не связано с влиянием алкоголя и других токсических веществ, то болезнь определяют как неалкогольный или первичный стеатоз, но это никак не влияет на применяемые методы в лечении стеатоза.
Выделяют несколько видов стеатоза:
Симптомы стеатоза печени и поджелудочной железы
Обычно наблюдаются следующие симптомы стеатоза:
Бывают случаи, когда симптомы стеатоза поджелудочной железы не проявляются. При выраженном заболевании первыми проявлениями являются: понос, изжога и вздутие живота.
При признаках заболевания нужно обратиться к специалисту за медицинской помощью. Стеатоз может стать причиной развития тяжелых заболеваний, например, цирроза печени.
Диагностика стеатоза
Для диагностирования заболевания требуется комплексное обследование, так как только лабораторных исследований не достаточно. Специалист-гепатолог проводит осмотр и назначает: общеклинические и биохимические анализы, УЗИ печени, селезенки, поджелудочной железы, а также компьютерную (КТ) и магниторезонансную томографию (МРТ), биопсию, все это позволяет определить верный диагноз, и не перепутать стеатоз, например, с фиброзом печени.
Лечение стеатоза печени и поджелудочной железы
Подход к терапии может быть хирургическим и консервативным. Это касается как лечения стеатоза поджелудочной железы, так и печени.
Лечение стеатоза печени довольно длительное и требует выполнения всех рекомендаций врача. При консервативном лечении назначается медикаментозная терапия, диета и физиотерапия. Медикаментозная терапия заключается в применении препаратов, расщепляющих жир. Главное в терапии устранить причину его возникновения.
Диагностика и лечение проводятся в центрах и отделениях гепатологии. В Центре гепатологии и вирусных инфекций Вы можете пройти обследование и лечение стеатоза в СПб у квалифицированных и опытных специалистов.
Подробная информация и запись на приём по телефону:








.jpg)
.jpg)
.jpg)
.jpg)
.jpg)