Демодекоз чем вылечить быстро
Клещ демодекс (demodex) на глазах (веках) и лице
Автор:
Демодекоз является довольно распространенным патологическим состоянием, которое диагностируют у взрослых и детей. Особенно часто его выявляют у подростков во время полового созревания.
Заболевание имеет резистентное к лечению хроническое течение с частыми рецидивами.
Причины появления демодекса
Размножение клеща не имеет связи с какой-либо конкретной климатической зоной, но связано с сезонными пиками, что обусловлено биологическими особенностями возбудителя. При этом, появление клинических симптомов демодекоза зачастую приводит к нарушениям в центральной нервной системе с возникновением невротических расстройств.
Клещ, возбудитель заболевания, является акариформным паразитом, обитающим в протоках сальных желез, а также волосяных мешочках. Преимущественно он поражает человека, но иногда выявляется и у животных, как правило, живущих дома. При закупорке железы или фолликула, для внутрикожного размножения паразита создаются наиболее благоприятные условия. В местах его большого скопления образуется воспалительный процесс, заканчивающийся образованием угрей и мелких абсцессов.
На коже человека, способны паразитировать два типа клещей: короткий и фолликулярный. Стоит знать, что иногда, у одного человека могут выявлять сразу оба этих типа. Подобная ситуация наблюдается приблизительно в 10-27% случаев. В 20-80% случаев, качестве самостоятельного паразита обнаруживается фолликулярный клещ, а короткий значительно реже – в 7-13%. Оба типа клещей имеют излюбленные места для проживания. В начале своего развития, они оба могут выявляться в коже лица (лоб, подбородок, веки и носогубные складки). Крайне редко, они выявляются в толще кожи живота, спины, груди, лобка и ушных раковин.
И фолликулярный, и короткий типы клещей имеют различные области обитания, поэтому не конкурируют. Областью поражения фолликулярным демодексом, преимущественно являются волосяные фолликулы, при этом, размножение его происходит в полости мешочка. Именно там обнаруживаются наибольшие по численности его группы. Короткий демодекс, обычно выявляется в протоках сальных желез и самих железах либо в железах хрящевой пластинки век. В процессе спаривания и размножения колонии клещей могут мигрировать.
При возникновении клинических симптомов, в волосяных фолликулах выявляются особые структуры – гнезда паразитов. По форме они отдаленно напоминают кокон, который крепится к волосу. В этих структурах определяются яйца клеща и незначительное количество тканей самого паразита, которые остаются при смене их поверхностных покровов.
В зависимости от типа, также различается и питание клещей. Так фолликулярный демодекс, питается клетками эпителиального слоя либо содержимым фолликулов. Короткий клещ, предпочитает потреблять продукты выделения сальных и хрящевых желез, содержимое клеток.
Процесс питания паразита, тоже представляет определенный интерес. Так сначала клещ проникает в ткани, используя колющесосущий аппарат. После этого, он впрыскивает специфический секрет слюнных желе, под воздействием которого происходит разложение продуктов. Помимо ферментов, эта субстанция содержит антигены, вызывающие аллергические реакции на теле носителя.
Сезонная активность клещей, объясняется биологическим циклом паразитов. Зачастую они выявляются в летний период. В это время, их количество на поверхности кожи почти в 10 раз выше их численности зимой. Причем летом, на коже, как правило, паразитирует большое количество юных особей обоих полов, в то время, как зимой преимущественно обнаруживаются только самцы.
Особенно подвержены поражению клещом люди в возрастной группе 30-50 лет. У лиц до 20 лет, случаи инфицирования демодексом достаточно редки. Случаи инфицирования младенцев не описаны. Поражаемость паразитом женского населения почти вдвое выше, что связано с особенностями возрастных физиологических и биохимических процессов, которые происходят в организме.
В случае заболеваний глаз, демодекс выявляется примерно в 62-70%. Как правило, это эписклерит, блефароконъюнктивит, кератит, иридоциклит, периорбикулярный дерматит. Демодекозом чаще поражены пациенты с гастроэнтерологическими проблемами (язвами желудка или 12-перстной кишки, энтеритом, гастритом, холециститом), а также с сахарным диабетом, заболеваниями желез внутренней секреции, тонзиллитом, очаговой инфекцией, ревматизмом.
Стоит упомянуть, что и при обследовании абсолютно здоровых людей, наличие клеща обнаруживается практически в 100% случаев. В этой связи, некоторые специалисты склонны полагать, что демодекоз, это оппортунистическая инвазия. Кроме того, имеются данные исследований, указывающие на роль клеща демодекс в удалении излишков биоматериала из протоков сальных желез человека.
Симптомы демодекоза лица и век
Патогенез демодекоза имеет неопределенную продолжительность. Вначале отмечается период сенсибилизации, с минимальным механическим повреждением тканей и токсическим воздействием паразита. Субклиническое течение заболевания нередко бывает довольно продолжительным, после чего, весьма бурно проявляются аллергические реакции, влекущие за собой поражение кожных покровов лица и блефарит.
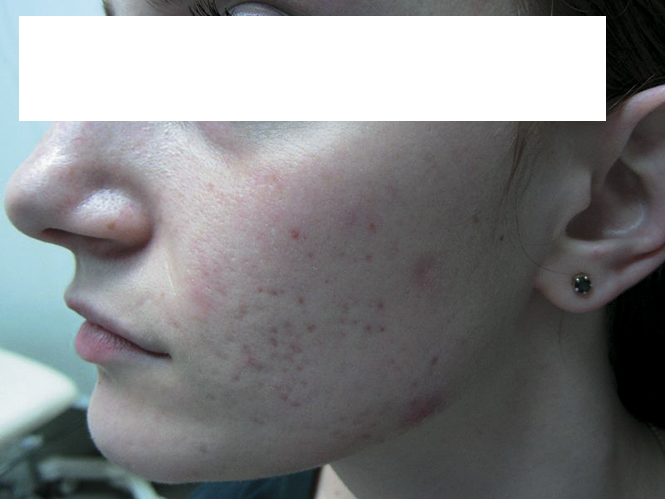
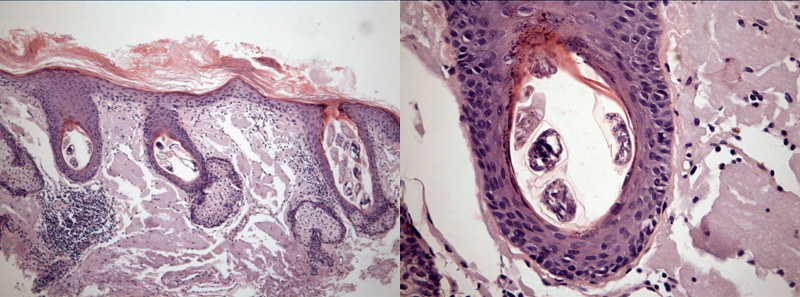
Наиболее часто, демодекоз проявляется поражением лица (кожи в области носа, век, лба, подбородка, носогубных складок). Для клинических стигм заболевания, характерны эритематозные пятна, очаговая или диффузная инфильтрация, телеангиэктазии, шелушение, папулезные высыпания. При гистологическом исследовании поражения кожи, выявляются расширенные сосуды, инфильтрация лимфоплазматческими клетками и нейтрофилами, эозинофилами. Обнаруживается утолщение сосудистой стенки. Кроме того, нередка гиперплазия сальных желез.
Среди субъективных ощущений больных, стоит выделить зуд пораженной кожи, который сопровождается расчесами с присоединением вторичной пиококковой инфекции. Некоторые пациенты отмечают ощущение ползания под кожей паразита. Правда, подобное характерно для людей, уже знающих о наличии клещевой инвазии.
Эти ощущения больных демодекозом, связаны со следующими причинами:
По преобладающему симптому, заболевание принято подразделять на несколько форм:
В офтальмологической практике, обычно встречаются все вышеперечисленные варианты течения заболевания, вследствие того, что поражение лица и кожи параорбитальной области, обычно, протекают параллельно. Изолированное поражение глаз, встречается очень редко. Симптоматика может изменяться в зависимости от присоединившейся вирусной или бактериальной инфекции.
Офтальмологические проявления в течении демодекоза, как правило бывают малосимптомными или бессимптомными. Среди заболеваний вызываемых демодексом, отмечаются:
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные врачи, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Угревая сыпь, осложненная демодекозом. Часть 2
Автор: д.м.н., профессор кафедры кожных и венерических болезней ИПО Первого МГМУ им. И. М. Сеченова В. И. Альбанова. С содержанием первой части статьи можно познакомиться здесь.
ВЕРА АЛЬБАНОВА
профессор кафедры кожных и венерических
болезней ММА им. И. М. Сеченова (г. Москва)
Назначенное 4.03.14 лечение:
■ внутрь: специальное драже «Мерц» (Merz, Германия) 1 драже 2 раза в день после еды до 2 мес;
■ наружно:
– гель «Базирон АС» (содержит бензоилпероксид 5%; Laboratoires Galderma, Франция) — для подавления роста пропионибактерий, только на гнойнички и участки воспаления утром;
– ретиноевая мазь 0,05% (содержит изотретиноин 0,05%; ФНПП «Ретиноиды», Россия) — для нормализации себосекреции и кератинизации, на все лицо (кроме зоны вокруг глаз и уголков рта) на ночь;
■ к домашнему уходу добавлены следующие средства Christina (Израиль):
– тоник Unstress Stabilizing, содержит экстракты огурца, арники, пантенол, гликолевую и молочную кислоты) — для протирания кожи утром, освежает кожу, стягивает поры, снимает воспаление;
– маска Unstress Replenishing Mask (содержит витамины гр. В, масло зародышей пшеницы, экстракты зверобоя и листьев плюмерии, пантенол, гиалуроновую кислоту) — вечером через день, успокаивает и питает кожу.
Лечение проводилось полтора месяца. За это время комедоны, папулы и пустулы стали единичными, заметны нерезко выраженные пятна и рубчики на местах разрешившихся высыпаний, кожа местами оставалась сухой, но шелушения не было.
Назначенное 29.04.14 лечение:
■ внутрь: пищевая добавка «Омегатрин» (содержит омега 3-6-9 жирные кислоты; Newman Nutrients, Швейцария) — для укрепления барьерных структур рогового слоя и уменьшения воспалительных проявлений, 1 капсула 2–3 раза в день в течение 2 мес;
■ наружно:
– локальный маскирующий корректор при появлении новых высыпаний (не более суток);
– гель «Базирон АС» (Laboratoires GALDERMA, Франция) — только на гнойнички и участки воспаления утром;
– ретиноевая мазь 0,05% (ФНПП «Ретиноиды», Россия) — на область высыпаний ежедневно, на все лицо (кроме зоны вокруг глаз и уголков рта) вечером через день;
■ к домашнему уходу рекомендовано присоединить профессиональный. Цель профессионального ухода —устранить явления постакне (рубцы и пятна на щеках), провести более интенсивное увлажнение.
Косметологическая процедура (19.07.14) и рекомендации косметолога
К косметологу (уже к третьему) пациентка обратилась спустя два с половиной месяца.
Первая проведенная им косметическая процедура заключалась в следующем: очищение кожи, ультразвуковая чистка, поросуживающая маска, осветляющая маска, сыворотка с a-гидроксикислотами и гиалуроновой кислотой.
Из пищевого рациона косметолог порекомендовал исключить морепродукты и соль.
В лечение косметолог предложил внести изменения:
■ внутрь: ретинола пальмитат по 8 капель 1 раз в день во время еды в течение месяца;
■ наружно: вместо ретиноевой мази 0,05% через день назначен крем с адапаленом ежедневно, а также гель с метронидазолом по 2 нед каждые 3 мес;
■ косметические процедуры:
– плазмолифтинг — в сентябре;
– желтый пилинг Retises CT-Yellow peel (саше — ретинол 4%, ретинилпропионат 1%; ампульный раствор — аскоробилглюкозид 10%, ниацинамид 5%, рН 5,0; Mediderma/SesDerma, Испания) — в октябре;
– пилинг Comodex Alpha Beta Peel (содержит гликолевую, молочную, салициловую кислоты, экстракты зеленого чая и томата, рН 2,5; Christina, Израиль) — каждые 2–3 нед;
■ усиление домашнего ухода фарфоровыми масками Christina (Израиль) на основе каолина:
– маска Porcelan Mask Astringent (содержит каолин, камфору, триклозан, масло листьев эвкалипта) — для сужения пор;
– маска Porcelan Mask Moisture (содержит каолин, морской коллаген, гиалуроновую кислоту, комплекс аминокислот, мочевину, экстракт чабреца) — для увлажнения кожи.
Нередко первый специалист, к которому обращаются пациенты с угревыми высыпаниями — косметолог. Так произошло и в данном случае.
Несмотря на очевидный диагноз и активное воспаление, первый косметолог прибегнул не к медикаментозному лечению, а к косметическим механическим чисткам и пилингам, причем видя недостаточный клинический эффект, усилил интенсивность пилинга, что и завершилось ожогом кожи. В летний период в поврежденной коже с усиленным салоотделением размножились клещи рода демодекс, что дало симптоматику ухудшения состояния кожи и зуд.
Вторым косметологом исследований на демодекс проведено не было, но судя по назначенному лечению, мысль о наличии демодекоза у него все же возникла. Назначались препарат метронидазола и настойка календулы, обладающие акарицидными свойствами, но лечение было кратковременным и недостаточным для эрадикации клещей. Для снижения зуда был назначен антиаллергический препарат цетрин (со слов больной, причиной зуда предполагалась аллергическая реакция на косметические средства). Зуд при демодекозе не требует назначения антигистаминных средств, он устраняется эрадикацией возбудителя. Поэтому вполне объяснимо, почему антигистаминный препарат оказался неэффективным. Судя по множеству назначенных косметических процедур, основная надежда возлагалась именно на них, хотя проведение инъекционной мезотерапии и биоревитализации, сопряженных с травмированием кожи, не просто сомнительна, а недопустима на фоне активного воспаления. Проведение гигиенической чистки 2 раза в неделю в данном случае, на наш взгляд, слишком частое, вполне достаточно было проводить чистку 1 раз в неделю. Что касается лазеротерапии, то поросуживающим эффектом она не обладает, зато успокаивает воспаленную кожу. Однако на фоне постоянного травмирования кожи инъекционными процедурами и частыми чистками противовоспалительное действие не было выраженным, как того хотелось бы.
После лабораторного подтверждения наличия демодекоза назначено наружное лечение мазью, близкой по составу к известной прописи мази «Ям» (Unguentum Yam). Это лечение оказалось вполне эффективным, и после эрадикации клещей назначены наружно противоугревые средства — бензоилпероксид (гель «Базирон АС») и изотретиноин (ретиноевая мазь 0,05%). Бензоилпероксид обладает бактерицидным эффектом, изотретиноин уменьшает выработку кожного сала и устраняет гиперкератоз. Оба средства при длительном применении ослабляют барьерные свойства кожи и вызывают ее сухость, поэтому необходима дополнительная защита кожи от потери воды и солнечного облучения. С этой целью необходимо регулярно применять специальные косметические средства. После существенного улучшения состояния кожи пациентка постепенно переводится на поддерживающую терапию — бензоилпероксид применяется только на единичные воспалительные элементы, а ретиноевая мазь 0,05% применяется все реже (оптимально в период ремиссии 2 раза в неделю).
Рекомендации третьего косметолога существенно меняют проводимое лечение, а некоторые представляются весьма спорными, например, ограничение в диете морепродуктов и соли. Ретинола пальмитат в назначенной дозе (25 000 МЕ/сут) никакого влияния на сальные железы и кератинизацию не оказывает, противоугревой активности не проявляет, но требует одновременно проведения серьезной двойной контрацепции. Препарат назначают при тяжелых формах угрей в дозе 300 000 МЕ/сут 1 раз в день на ночь (см. инструкцию по медицинскому применению). В состоянии неполной ремиссии в назначении ретинола пальмитата нет необходимости. Также нецелесообразно менять изотретиноин на адапален наружно, поскольку мазь с изотретиноином хорошо переносится и достаточно эффективна. Проведение коротких курсов терапии гелем с метронидазолом как противоугревого лечения инструкцией и клиническими рекомендациями не предусмотрено. Эффективность плазмолифтинга в лечении угрей не доказана, а проводить его в 23 года с целью лифтинга вряд ли целесообразно. Назначение легких пилингов возражений не вызывает.
На всех стадиях болезни желательна регулярная мануальная чистка лица для удаления комедонов. Важнейшим элементом профилактики и терапии является правильное очищение кожи с использованием специальных средств на безмыльной основе с рН порядка 5,5. Противопоказано применение средств, содержащих органические растворители (спирт, ацетон), поскольку они разрушают гидролипидную пленку и еще больше ослабляют кожный барьер.
Хорошим вспомогательным средством для скорейшего восстановления барьера являются полиненасыщенные жирные кислоты — омега-3/омега-6 (внутрь и наружно). При выраженном воспалительном процессе назначают лекарственные препараты с ретиноидами (ретиноевыми кислотами или адапаленом). Однако в стадии ремиссии и для коррекции постакне переходят на косметические препараты с ретинолом и его эфира-ми. Их можно использовать курсом или же регулярно в невысокой концентрации.
Надо отметить, что пациентка поставила дерматолога в известность о назначениях третьего косметолога, и дальнейшая схема ведения согласовывалась уже двумя
специалистами. Пациентка остается под наблюдением у дерматолога, и в последний визит, который был 23.08.14, было зафиксировано дельнейшее улучшение состояния
кожи — отсутствие комедонов, единичные папулы, постакне в виде расширенных пор и небольшой пигментации (фото 2 от 23.08.14). В результате отменено утреннее лечение и оставлена только ретиноевая мазь 0,05% 2 раза в неделю и косметика.
Таким образом, косметические средства и методы целесообразно использовать на всех этапах лечения. Поэтому контакт двух специалистов для обмена опытом и выработки общей стратегии необходим.
В начале лечения ведущая роль принадлежит дерматологу, назначающему обследование, медикаментозную терапию и обязательное косметологическое сопровождение. По мере улучшения все большее значение придается косметологическим процедурам и косметическому уходу.
И уже от косметолога зависит, насколько хорошо будет закреплен результат лечения.
Демодекоз чем вылечить быстро
Различные методы диагностики клещей рода Demodex, преимущества и недостатки
Анализ сразу большой площади поражения.
Невозможно добраться до клещей внутри сальных желез.
Выдавливание содержимого сальных желез
Извлекаются клещи, в том числе, находящиеся в сальной железе.
Травмируется эпидермис, захватываются небольшие участки поражения.
Эпиляция ресниц и/или бровей
Единственный метод определения клещей в волосяных фолликулах.
Процедура довольно болезненна и вызывает дискомфорт после эпиляции.
Поверхностная биопсия / «скотч-проба»
На обезжиренное покровное стекло наносят каплю клея цианокрилата (БФ-6, сульфакрилат), приклеивают к пораженной области на 1 минуту. После снятия наносится р-р щелочи, закрывается стеклом и смотрится на малом увеличении.
Можно взять пробы с различных участков, простота применения. При снятии на покровном стекле/ кусочке скотча остается поверхностный слой эпидермиса, содержимое сальных желез и содержащиеся в них клещи.
Сложно взять материал с крыльев носа. В некоторых случаях травматизация при снятии.
На кожу приклеивается кусок скотча размером 1см², после снятия он клеится к покровному стеклу на р-р щелочи, закрывается стеклом и смотрится на малом увеличении.
Могут быть проблемы со стерильностью.
Кожная биопсия с последующей гистологией
Проводится взятие небольшого кусочка кожи либо пункционным (панч) или эксцизионным (скальпельная) методом. После чего фиксируется в течении суток и более 10% нейтральным формалином, уплотняется парафином, окраска обычно гематоксилин и эозин.
Полностью можно посмотреть сальную железу и окружающиеся участки.
Травмируется кожный покров лица, который и так воспален. Трудно охватить большую поверхность.
Значение акарограмм при дерматозах, наиболее часто сопровождаемых активностью клещей рода Demodex
С видимым поражением глаз
Розацеа эритематозная ст.
Акбулатова Л.Х. Патогенная роль клеща Demodex и клинические формы демодикоза у человека. // Вестник дерматологии, 1996, 2, с.57-61.
Бобров В.М. Розовые угри носа, осложненные демодекозом. Вестник дерматологии и венерологии 1994; 4: 43—44
Вартапетов А.Я. Фолликулярный демодекс в патологии кожи. // Тезисный доклад на научно-практической конференции, Московский НИИ косметологии МЗ РСФСР. М.,1972, с.38-39
Васильева М.С., Ланге А.Б. Популяции клещей-железниц при периоральном дерматите и розацеа. М: 2006; 135
Васильева М.С., Шиф Л.В., Вардоянц С.А., Канбарова Л.И. О некоторых клинических проявлениях демодикоза: Новые косметические препараты и лечение заболеваний и косметических недостатков. Сб. науч. трудов больницы им. Я.М.Свердлова. Л 1970; 45-48
Клинические рекомендации, Дерматовенерология /под редакцией А.А.Кубановой// М.: ДЭКС-Пресс, 2010.-206-209, 230-233
Коган Б.Г., Горголь В.Т. Специфичность клещей Demodex folliculorum и Demodex brevis — возбудителей демодикоза человека. // Украинский журнал дерматологии, венерологии, косметологии, 2001, 21, с.37-41.
Коган, Б.Г., Горголь В.Т.Диагностика демодикоза // Дерматология. Косметология. Сексопатология,- 2008. №1-2 (11).- С. 286-287
Петросян Э.А., Петросян В.А. Лечение розовых угрей, осложненных демодикозом, кровью, экстракорпорально модифицированной гипохлоритом натрия. Вестн дерматол 1996;2:42-44.
Полунин Г.С., Каспарова Е.А., Полунина Е.Г.: Клиническая эффективность блефарогелей в профилактике и лечении блефаритов. Новое в офтальмологии №1, 2004, стр. 44-47
Akilov O.E., Mumcuoglu K.Y. Immune response in demodicosis. //J Eur Acad Dermatol Venereol., 2004, v.18, N4, p.440-444
Aylesworth R., Vance J. C. Demodex foliculorum and Demodex brevis in cutaneous biopsies. //J.American Academy of Dermatology, 1982, v. 7, n. 5, p. 583-589
Ayres J, Ayres S (1961) Demodecidosis in the human. Arch Dermatol 83:816–27
Bassiouni S.O, Ahmed J.A., Younis A.L., Ismail M.A., Saadawi A.N., Bassiouni S.O. A study on Demodex folliculorum mite density and immune response in patients facial dermatoses. // J. Egypt Soc. Parasitol., 2005, v.35, N3, p.899-910
Forton F., Cermaux M.A.,Brasser T. Et al. Demadecosis and rosacea : epidermiology and significance in daily dermatologie practice. J Am Acad Dermatol 2005; 1:74-87
Forton F., Seys B. Density of Demodex follicolorum in rosacea:a case-control study using standardized skin-surface biopsy. // British J. of Dermotology, 1993, v.128, p.650-659
Kligman A.M., Christensen M.S. Demodex folliculorum: Requirements for Understanding Its Role in Human Skin Disease. Journal of Investigative Dermatology. 2011; 131: 8–10
Kogan B.G., Stepanenko V.I., Gorgol V.T., Pavlyshin A.V. Role of Demodex mites and Helicobacter infection in etiopathogenesis of rosacea,demodicoses, perioral dermatitis and acne disease. Eur Acad Dermatol Venerol 2003; 15(3): 165.
Lacey N, Kavanagh K, Tseng SC. Under the lash: Demodex mites in human diseases. Biochem (Lond). 2009; 31(4): 2-6
Nutting W.B. Pathogenesis associated with hair follicle mites (Acari:Demodicidae) // Acarologia, 1975, V.17, p.493-507
Rodriguez A.E., Ferer C., Alio J.L. Chronic blepharitis and Demodex. //Arch. Soc. Esp. Oftalmol, 2005, v; 80, N11, p. 635-42
Rufli T., Mumcuogly Y. Tile hair follicle mites Demodex folliculorum and Demodex brevis: biology and medical importance // Dermatolog., 1981, p.162
Пациенты, которые заразились клещом Демодекс, могут испытывать неприятные симптомы. Иногда это заболевание приводит к серьезным осложнениям.
Когда клещ проникает в область глаз, то он приводит к повышению слезоточивости, выпадению ресниц, воспалению. Этот паразит размножается в сальных и мейбомиевых железах, а также в волосяных фолликулах пациента. Нередко заражение клещом протекает бессимптомно, то есть он не причиняет носителю никакого дискомфорта. Однако активность клеща может повышаться при нарушении работы внутренних органов человека, включая иммунную, нервную и эндокринную системы.
Размеры клеща Демодекса варьируют от 0,16 до 0,48 мм. В одном волосяном фолликуле может обитать около 25 особей. В четверти случаев выявления клеща на коже лица возникает поражение сальных желез и меймобиевых протоков. В основе ряда офтальмологических проблем также лежит заражение этим паразитом. Так, он является одной из ведущих причин блефарита, халязиона, блефароконъюнктивита, эписклерита, кератита.
Симптомы демодекоза глаз
При демодекозе век возникают характерные для этого заболевания симптомы. Часто пациент жалуется на то, что даже после минимальной нагрузки глаза его устают. Кроме того, появляется светочувствительность, жжение и раздражение глаз, зуд, тяжесть век.
Проявления демодекоза приносят большой дискомфорт пациенту. При этом край века обычно краснеет, воспаляется, присоединяется припухлость, вязкие и пенные выделения, которые локализуются в уголках глаз. Внешне между ресницами можно различить чешуйчатые образования.
Если на фоне демодекоза век возникли осложнения, то нарушается рост ресничных волос, возникает их атрофия. Иногда ресницы попросту выпадают, а рост их нарушается. Кроме того, при этом заболевании по краю век формируются язвочки, гнойники, налет, папилломы. Сами ресница покрыты слипшимися корочками.
Диагностика
Чтобы диагностировать демодекоз глаз достаточно обратиться в одну из лабораторий в офтальмологической клинике. Продолжительность анализа ресничных проб не высока. Для этого достаточно взять 3-4 ресницы с каждого века и изучить их под микроскопом. Если количество клещей составляет 1-2 на каждый волос, то специфическое лечение не требуется. В том случае, когда количество паразитов превышает этот показатель, следует провести терапевтическое лечение.
Лечение
Чтобы вылечить демодекс ресниц, нужно провести необходимое исследование, которое покажет возможные осложнения. Начать терапию необходимо с соблюдения правил личной гигиены. Это позволит в дальнейшем свести к минимуму риск рецидива заболевания. В результате эффективность лечения значительно повысится.
Комплексный подход к терапии заболевания является залогом успешного лечения демодекса. Использование антибиотиков, иммуномодуляторов и антигистаминных препаратов сочетают с приемом акарацидных средств и местных лекарств. Продолжительность лечения обычно составляет около месяца, но может достигать и года. Это зависит от различных осложнений и отягощающих факторов.
Очень важно регулярно очищать веко от образованных чешуек. Для этого можно использовать спиртовой настой на эвкалипте или календуле. Также нужно наносить мазь, которая содержит деготь, серу, ихтиол, желтую ртуть, бензилбензоат или цинкихтиол. Эти акарицидные вещества атакуют клеща, что приводит к уменьшению численности паразита. Перорально применяют препараты с содержанием метронидазола.
Высокой эффективностью обладает Demodex Complex, который помогает справиться с клещом различными путями. Также в ряде случаев используют антихолинэстеразные препараты, которые парализуют паразита за счет влияния на мышечную и нервную ткань. Одновременно стоит уделить внимание нормализации обмена веществ. Для этого нужно скорректировать работу органов желудочно-кишечного тракта и иммунной системы.