Депакин или депакин хроно чем отличаются
Сравнительная оценка эффективности различных вальпроатов при эпилепсии у детей
Опубликовано в журнале:
Медицинские новости »» №9, 2001, с.57-61
Шанько Г.Г. Ивашина Е.Н., Чарухина Н.М.
Белорусская медицинская академия последипломного образования
В литературе обычно приводится общая характеристика вальпроатов (J. Aicardi, 1994, W.Frősher et al; 1996), не уделяя должного внимания особенностям эффективности различных солей вальпроевой кислоты. Здесь необходимо учитывать известное положение о том, что существует выраженная зависимость между структурой и функцией (действием) антиэпилептических препаратов, что достаточно детально обсуждалось В.А.Карловым (1990).
В клинической практике, особенно в странах СНГ (Россия, Украина и др.), преимущественно используется натриевая соль вальпроевой кислоты в виде таких препаратов, как депакин (в т.ч. депакин-хроно), орфирил. Лишь в единичных работах имеются указания о высокой эффективности конвульсофина при абсансах, миоклонических припадках и других формах идиопатической эпилепсии у больных различных возрастных групп (С.А. Громов с соавт; 1995; Н.Н.Яхно с соавт.,1995; Л.В.Калинина и С.В.Пилия, 2001). По данным С.А. Громова с соавт. конвульсофин по своей эффективности не уступает вальпроатам натрия, а в ряде случаев показывает более высокие результаты при лечении миоклонических приступов и типичных абсансов.
Целью настоящей работы явилось изучение сравнительной эффективности конвульсофина и депакина. Нами обследовано 140 больных в возрасте от 1 года до 15 лет, мальчиков 78, девочек 62. Длительность болезни колебалась от 3 месяцев до 12 лет.
Наследственная отягощенность по эпилепсии установлена у 24 детей с идиопатическими припадками. Патология перинатального периода имела место более чем в половине случаев (у 82 обследованных). Она проявлялась в виде гестозов первой или второй половины беременности, угрозы выкидыша, генитальных и экстрагенитальных заболеваний матери, недоношенности, асфиксии плода и родовой черепно-мозговой травмы.
В настоящее исследование мы не включили синдром Уэста, так как лечение этой тяжелой формы эпилепсии требует особого подхода в выборе медикаментов и их дозировки (эти данные опубликованы в отдельной работе).
Частота припадков варьировала от 1-3 раз в месяц, до 20-30 (в основном абсансы) в сутки. В неврологическом статусе у 60 детей патологии не выявлено, у 54 отмечалась двусторонняя неврологическая микросимптоматика и у 26 легкие парезы, нарушения координации, задержка психоречевого развития.
Для лечения эпилепсии были использованы конвульсофин немецкой фирмы AWD, 333 мг в таблетке (действующего вещества 300 мг) и депакин французской фирмы Sanofi-Synthelabo, 300 или 500 мг в таблетке. Больные преимущественно получали обычную форму депакина и лишь 18 человек депакин-хроно. Статистически достоверных различий в эффективности обычной и ретардированной формы депакина нами не обнаружено, последняя была более удобная для больных, так как уменьшалось количество приемов в сутки.
Лечение эпилепсии вальпроатами в соответствии с существующими рекомендациями мы в прошлом начинали с первоначальной суточной дозы при монотерапии 8-10 мг/кг, а при сочетании с другими противоэпилептическими средствами по 5 мг/кг в сутки. В течение последних 4-х лет в соответствии с разработанными нами этапами лечения эпилепсии (Н.Г.Барановская,1996; Г.Г.Шанько и Н.Г.Барановская, 1997-2000) мы стали выделять период адаптации к антиконвульсантам продолжительностью 3-4 недели, а лечение начинали с 2-2,5 мг/кг в сутки, через 3-4 дня дозировка повышалась в 2 раза и в дальнейшем наращивание дозы проводилось по 5 мг/кг в сутки один раз в 5 дней. Оптимальная дозировка конвульсофина и депакина находилась в пределах 15-40 мг/кг в сутки, в терапевтически резистентных случаях дозировка повышалась до 60-90 мг/кг. Об эффективности среднетерапевтических доз мы делали окончательное заключение через 4-6 недель лечения.
Эффективность терапии изучалось нами в зависимости от используемого препарата (конвульсофин или депакин), характера припадков, предполагаемой причины их возникновения (идиопатические, криптогенные, симптоматические), использования моно- или политерапии, а также в терапевтически резистентных случаях.
Нами отмечены некоторые различия в эффективности лечения различных клинических форм эпилепсии в зависимости от причины их возникновения. Так, конвульсофин в плане купирования припадков был наиболее эффективным при криптогенной форме эпилепсии (81,3%), при идиопатической и симптоматической формах прекращение припадков наблюдалось соответственно у 60,2% и 50,1% обследованных.
Таблица 1
Эффективность конвульсофина при лечении эпилепсии у детей
Форма эпилепсии и характер припадков
Выбор препаратов вальпроевой кислоты в терапии эпилепсии: оригинальный препарат или генерик?
Эпилепсия является одним из наиболее распространенных заболеваний центральной нервной системы (ЦНС). Ежегодный рост заболеваемости эпилепсией составляет от 40 до 70 человек на 100 тыс. населения, при этом приблизите
Эпилепсия является одним из наиболее распространенных заболеваний центральной нервной системы (ЦНС). Ежегодный рост заболеваемости эпилепсией составляет от 40 до 70 человек на 100 тыс. населения, при этом приблизительно у 1/3 пациентов заболевание является пожизненным. По данным ВОЗ, более 75% из 40 млн больных эпилепсией в мире не получают адекватного лечения. Длительность фармакотерапии эпилепсии составляет в среднем от двух до пяти лет, однако около 40% больных вынуждены получать лечение пожизненно. В России 8,65% больных эпилепсией находятся в состоянии ремиссии, у 48,1% пациентов регистрируется более 12 приступов в год. Политерапию получают 41,18% пациентов; 18,05% не получают лекарственной терапии, остальным же проводится лечение одним препаратом. Сплошные популяционные исследования по разным регионам России показывают, что доля пациентов без припадков от общего числа больных, получавших антиконвульсантную терапию, составляет 13–28%, в то время как при правильной тактике лечения она должна составлять 50–80% [2].
На протяжении последних лет наблюдается увеличение количества новых противоэпилептических препаратов (ПЭП), из которых многие уже широко применяются на практике. ПЭП уделяется большое внимание со стороны компаний-производителей, учитывая их большой удельный вес среди других препаратов на фармацевтическом рынке. Этому есть несколько причин:
Фармакоэкономические аспекты терапии эпилепсии
Эпилепсия является серьезной социально-экономической проблемой, приводящей к значительным экономическим потерям в обществе. Цена лекарства является действительно важным фактором в подборе лечения для определенных групп населения. Стоимость лекарств и расходы на лечение становятся все более важными факторами для врачей первичной медико-санитарной помощи при лечении эпилепсии. Независимое исследование, выполненное в нескольких европейских странах, определило, что прямые и непрямые расходы на лечение индивидуальных больных эпилепсией возрастают прямо пропорционально частоте припадков у них [1].
Именно пациенты с рецидивами приступов берут на себя большую часть прямых медицинских расходов. Больные, не восприимчивые к лечению, требующие постоянной терапии, частых посещений врача и непрерывного медицинского ухода, составляют примерно 75% всех прямых расходов, относящихся к эпилепсии. В популяции больных, резистентных к лечению, прямые расходы еще выше у пациентов, страдающих эпилепсией и имеющих сопутствующие болезни, такие как олигофрения, церебральный инсульт, депрессия [1].
Основой хорошей клинической эффективности является оптимальный контроль эпилептических приступов соответствующим ПЭП, используемым в дозе, максимально контролирующей приступы, но не приводящей к появлению побочных эффектов. Эти две характеристики — оптимальный контроль приступов и отсутствие побочных эффектов — определяют ценность препарата и являются критерием правильности лечения. Обе характеристики связаны с биодоступностью, из которой вытекают биоэквивалентность и терапевтическая эквивалентность ПЭП [5]. Это совпадает с фармакоэкономической эффективностью: увеличившийся процент ремиссий позволяет сэкономить дополнительные средства за счет меньшего количества амбулаторных визитов к специалистам и снижения койко-дней [1].
Терапия эпилепсии: оригинальные препараты и генерики
В настоящее время широко обсуждается проблема назначения оригинальных и генериковых препаратов в терапии эпилепсии. При регистрации препаратов-генериков допускаются отклонения в биодоступности ±20%, по сравнению с оригинальными препаратами. Однако в отношении ПЭП даже незначительное изменение биодоступности может привести не только к возобновлению, но и к повышению частоты и тяжести приступов [2, 3, 5, 6, 7].
Предыдущие клинические наблюдения указывают, что замена оригинального препарата генериком, содержащим ту же лекарственную субстанцию, может в некоторых случаях приводить к возобновлению эпилептических припадков или развитию токсических эффектов препарата. Это возникает вследствие того, что биодоступность и связанная с ней биоэквивалентность генериков отличаются от оригинальных препаратов и/или их оценка произведена недостаточно полно или правильно [5, 8, 9, 17].
В настоящее время во всем мире для контроля над судорожными и бессудорожными припадками у детей и взрослых наиболее широко применяются препараты вальпроевой кислоты (ПВК). Вальпроевая кислота используется в клинической практике для коррекции и парциальных, и генерализованных (эпилептических) приступов [3, 4]. Эффективность вальпроатов является 100% подтвержденной при контроле за абсансами, миоклоническими и тонико-клоническими судорогами при первично генерализованных формах эпилепсии, а также при парциальных приступах с вторичной генерализацией [4].
На данное время в России ПВК зарегистрированы под следующими торговыми наименованиями: оригинальный препарат Депакин (производитель — Sanofi-Winthrop Industrie, Франция) и его пролонгированные формы Депакин Хроно и Депакин Хроносфера; генерики Конвулекс (производитель Gerot Pharmazeutika GmbH, Австрия), Апилепсин (производитель KRKA d.d., Словения), Конвульсофин (владелец регистрационного удостоверения AWD.pharma GmbH & Co.KG, Германия) и ряд генериков, произведенных в Индии: Энкорат (производитель Sun Pharmaceutical Industries Ltd, Индия) и Вальпарин ХР (производитель Torrent Pharmaceuticals Ltd, Индия).
Данные исследований
Мы проанализировали доступные данные исследований зарубежных и отечественных авторов, посвященные проблеме замены ПВК в терапии эпилепсии.
Данные зарубежных авторов оказались достаточно противоречивыми. С одной стороны, в открытых рандомизированных исследованиях, проведенных у 64 больных, которые в течение 4 недель принимали оригинальный препарат ПВК, а в дальнейшем в течение 4 недель генерик, не было выявлено разницы в частоте приступов, концентрации препарата в плазме при использовании обоих препаратов [5, 18]. С другой стороны, исследования FDA в 1998 году продемонстрировали разность в биодоступности препаратов ПВК [5]. В исследованиях Mattson (2002) генерик ПВК вызывал больше побочных эффектов со стороны желудочно-кишечного тракта в сравнении с оригинальным препаратом пролонгированного действия [5, 16]. Замена оригинального препарата ПВК генериком вызвала снижение концентрации препарата в крови и появление приступов после 3-летнего бесприступного периода [5, 14].
Исследование П. Н. Власова с соавт. (2007) показало повышение обращаемости пациентов к окружному эпилептологу после перевода с оригинального препарата ПВК (Депакина Хроно) на генерики препарата (Конвулекс, Вальпарин ХР, Энкорат) в связи с неблагоприятными побочными действиями генериков (крапивница, диспептические явления, учащение приступов) [2].
Интерес представляет исследование динамики пароксизмального синдрома, ЭЭГ-параметров и показателей фармакокинетики у больных эпилепсией на фоне замены лекарственных форм пролонгированного высвобождения с Депакина Хроно на Конвулекс ретардированной формы (Т. А. Рогачева, Т. С. Мельникова, А. С. Петрухин с соавт.) [6]. В исследовании принял участие 21 пациент с различными формами эпилепсии, в возрасте от 18 до 46 лет. По результатам исследования, замена лекарственных форм пролонгированного высвобождения вальпроата натрия Депакина Хроно на Конвулекс (ретард) вызывает неблагоприятные изменения в течении пароксизмального синдрома. При этом изменения показателей биоэлектрической активности головного мозга регистрировались уже после трех дней приема Конвулекса в ретардированной форме и проявлялись усилением медленноволнового спектра дельта-, тета- и альфа-диапазонов, трансформацией медленноволновой активности в разрядную (к 14 дню терапии) с дальнейшим увеличением дизритмии и нарастанием разрядной активности. У всех больных после смены препаратов обнаруживались изменения максимальной концентрации их в сыворотке крови, которые имеют прямую зависимость с изменениями ЭЭГ-показателей. По мнению авторов, результаты проведенного исследования подтверждают существенные отличия в биоэквивалентности между исследуемыми препаратами, которые проявляются выраженными изменениями на ЭЭГ у большинства пациентов и утяжелением течения пароксизмального синдрома. Данные авторов свидетельствуют об отсутствии клинической эквивалентности между препаратами Депакин Хроно и Конвулекс (ретард), что может иметь существенное клиническое значение.
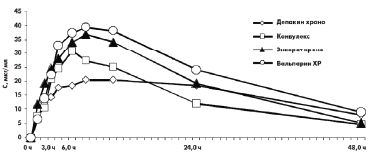
В исследовании А. В. Соколова и соавт. (2006) убедительно доказаны достоверные отличия фармакокинетических показателей различных форм ПВК с контролируемым высвобождением активного вещества [7]. Согласно полученным данным, наиболее адекватным по фармакокинетическим характеристикам оказался Депакин Хроно, динамика концентрации и режим дозирования которого полностью соответствовали заявленным фирмой-производителем. Фармакокинетические параметры других препаратов — Конвулекс, Вальпарин ХР и Энкорат Хроно — существенно отличались: они быстрее всасывались, скорость достижения максимальной концентрации в плазме крови (Сmax) была более высокой, препарат быстрее выводился из организма. Проведение терапевтического лекарственного мониторинга выявило их неэквивалентность Депакину Хроно, и, как следствие, были даны рекомендации по уменьшению разовой/суточной дозы и более частому приему ПЭП. При этом для Конвулекса разовая доза должна составлять 410 мг вместо 500 мг, а очередная доза препарата должна быть принята через 8,23 ч, а не через 12 ч, как заявлено в аннотации. Концентрации различных вальпроатов после приема однократной дозы представлены на рис.
Соответственно, в наблюдениях реально повышенная разовая доза препарата и высокий уровень Сmax приводили к развитию побочных явлений, а быстрое падение концентрации и выведение препарата обусловливало срыв медикаментозной ремиссии [2, 7].
Ретроспективное исследование Ю. Б. Белоусова и А. Б. Гехт с соавт. показало фармакоэкономические преимущества при применении Депакина Хроно [1]. Общее количество припадков снижалось в среднем с 48 до 1,5 в год, что было самым низким показателем среди всех исследуемых ПЭП. Высокую эффективность авторы связывают, в первую очередь, с фармакоэкономическими свойствами: если больной забывает принять таблетку, при приеме Депакина Хроно его пролонгированное 12-часовое действие позволяет избежать пикового снижения концентрации и, соответственно, эпилептических приступов, чего невозможно добиться от ретардированной формы карбамазепинов. Это позволяет снизить количество визитов к специалистам и госпитализаций минимум в 2 раза, что значительно экономит средства.
Таким образом, данные отечественных исследований свидетельствуют о более высокой частоте возникновения неблагоприятных побочных реакций при переводе с оригинального ПВК на генерик.
Диагноз: эпилепсия. Что назначить: оригинальный препарат или генерик?
В случае назначения лечения пациенту с впервые диагностированной эпилепсией необходимо принять решение: назначить оригинальный препарат или генерик? У больных с впервые диагностированной эпилепсией лечение можно начинать с использования оригинального препарата или генерика, подобранного в соответствии с общими принципами адекватного контроля приступов без проявления побочных эффектов. В большинстве случаев контроль над приступами достигается при использовании средних дозировок препарата [5, 10, 13, 16] и вероятность колебаний концентрации ПЭП в крови не имеет такого большого значения, как, например, в случае значения концентрации препарата в плазме на уровне верхней или нижней терапевтической. То же характерно и в случае длительно текущей эпилепсии с хорошим контролем приступов при помощи средних дозировок препарата. Учитывая то, что результат лечения оценивается клинически на основании уровня концентрации препарата в крови, правильно воспроизведенный генерик — это препарат, концентрация которого в крови соответствует терапевтической, принятой и для больных с впервые выявленной эпилепсией, и для больных с хронической эпилепсией. В таких ситуациях врач может руководствоваться при назначении препарата экономическими принципами, основываясь на том, что генерик отвечает всем установленным требованиям для регистрации [5].
Однако существуют ситуации, когда генерик назначать нежелательно, так как имеется риск ухудшения клинической картины, например, при выборе препарата для больных с высоким риском ухудшения состояния. Это следующие категории пациентов:
Заключение
Результаты анализа затрат на лечение эпилепсии указывают на то, что существует следующая зависимость: стоимость лечения тем ниже, чем лучше контроль приступов. Следовательно, оптимальный контроль над приступами (с минимальным количеством побочных проявлений) — самый важный элемент, снижающий стоимость терапии. Замена одного препарата другим (оригинального генериком и наоборот или одного генерика другим) может иметь опасные последствия для течения эпилепсии (рост частоты приступов и/или побочных проявлений). Эти последствия влекут за собой непредвиденные прямые затраты, связанные с дополнительными визитами к врачу, лабораторными исследованиями, госпитализацией.
Необходимо помнить о следующих категориях пациентов с риском ухудшения клинической картины при замене оригинального ПЭП на генерик. Это больные с резистентной эпилепсией с оптимально контролируемыми приступами без побочных проявлений при приеме ПЭП; пациенты с длительной ремиссией приступов на фоне приема низких доз препарата или в период снижения принимаемой дозы; пациенты с измененной фармакокинетикой ПЭП [5].
Фармацевты не должны заменять один препарат другим без разрешения врача, а врач, в свою очередь, должен сообщить больному о возможных последствиях замены.
По вопросам литературы обращайтесь в редакцию.
Д. В. Марушкин, кандидат медицинских наук, доцент
Л. Г. Раевская
ВолГМУ, Волгоград
Вальпроевая кислота: клинико-экономический анализ реальной практики лечения эпилепсии подростков
Полный текст:
Аннотация
Актуальность. Специалисты предупреждают об опасности подхода переключения с оригинальных на генерические противоэпилептические препараты только на основании утилитарных (упаковка за упаковку) представлений об их стоимости. Не все генерики демонстрируют равную эффективность, особенно при их назначении вместо оригинальных средств после стабилизации состояния и прекращения припадков. Особенно это актуально для вальпроевой кислоты, когда в 20% случаев после перевода с оригинального препарата на генерик больные вынуждены снова получать оригинальный препарат, поскольку его эффективность выше. Причина столь частого возврата к оригиналу кроется, по-видимому, в том, что препараты-копии отличаются худшей фармакокинетикой. Отсюда и неадекватность дозирования, клинически визуализируемая более чем скромными результатами лечения, ухудшением качества жизни и прогрессированием эпилепсии. При применении генериков следует быть готовым к максимальной индивидуализации лечения, повышении врачебного контроля и более тщательного наблюдения за нежелательными лекарственными реакциями. Цель. Клинико-экономическое сравнение оригинальной и генериковой пролонгированных форм вальпроевой кислоты у подростков с фокальной эпилепсией. Методология. Проанализированы амбулаторные карты 200 подростков с подтвержденной фокальной эпилепсией, состоящих на учете в лечебных учреждениях в Санкт-Петербурге, Волгограде, Краснодаре и Ставрополе, получавших оригинальный вальпроат Депакин хроно или генерик Конвулекс. Оценивались монотерапия и комбинированное лечение, дозировки препаратов, динамика возникновения приступов на фоне фармакотерапии, частота и длительность госпитализаций, периодичность амбулаторного наблюдения и количество вызовов скорой и неотложной помощи в связи с судорожным синдромом за последний год, продолжительность межприступного периода. В качестве критерия эффективности было определено отсутствие приступов в течение полугода, предшествующего анализу. Определялись следующие экономические показатели – прямые расходы, включавшие стоимость противоэпилептической фармакотерапии, госпитализаций, вызовов скорой и неотложной помощи, амбулаторных визитов. Произведён анализ эффективности затрат. Результаты. Клинико-экономический анализ оригинального вальпроата и его генерика свидетельствует об отсутствии экономических преимуществ замены Депакина хроно на Конвулекс в лечении эпилепсии у подростков. Вследствие меньшей эффективности по предупреждению приступов, что подтверждается, в том числе, необходимостью в большей суточной дозировке, потребностью в комбинированной фармакотерапии, более частыми амбулаторными посещениями больных, их госпитализацией, проанализированный генерический вальпроат менее экономически оправдан к применению при эпилепсии подростков, чем оригинальный препарат. Расчётное число подростков, больных эпилепсией, которых можно эффективно лечить на одни и те же средства, больше при выборе стратегии с применением оригинального вальпроата в сравнении с генериком. Вывод. Фармакоэкономический анализ должен быть учтен при принятии решения о планировании расходов общественного здравоохранения для лечения эпилепсии подростков.
Ключевые слова
##article.ConflictsofInterestDisclosure##:
##article.articleInfo##:
Депонировано (дата): 06.06.2018
##article.reviewInfo##:
##article.editorialComment##:
Для цитирования:
Зырянов С.К., Болдырева С.Р. Вальпроевая кислота: клинико-экономический анализ реальной практики лечения эпилепсии подростков. Качественная Клиническая Практика. 2011;(1):66-71.
Эпилепсия для нашей страны представляет собой большую медицинскую проблему с отчетливой социально-экономической компонентой, требующую не менее 14 млрд. руб. в год затрат общественного здравоохранения [1]. Существенная роль в стоимости болезни принадлежит современным противоэпилептическим средствам, являющимся, по сути, фармакологическим протезом для больного. Понятно желание снизить расходы, удешевив лечение за счет воспроизведенных (генерических) форм препаратов, хорошо зарекомендовавших себя по эффективности и переносимости. Одним из таких средств является вальпроевая кислота (вальпроат), которая на протяжении многих лет по праву считается одним из первых лекарственных препаратов, которые назначаются больным с разными формами эпилепсии, как во взрослой, так и в педиатрической практике [2, 3]. За более чем 40-летнюю историю применения вальпроевой кислоты создано большое количество генериков, что с одной стороны обеспечило доступность этого препарата, но породило и достаточно много вопросов – с другой. Одной из острых проблем является проблема терапевтической эквивалентности генериков оригиналу. Во взрослой практике прямое сравнение пролонгированных форм оригинального препарата и его генериков, представленных на отечественном фармацевтическом рынке, показало худшую эффективность некоторых воспроизведенных средств, потребовавшую увеличения дозировки, что вызывало ухудшение переносимости [4]. Подобный подход к изучению генерических препаратов не реализован в детской и подростковой практике. Именно эти категории больных наиболее чувствительны к увеличению дозы и к возникающим нежелательным лекарственным реакциям [5].
Специалисты предупреждают об опасности подхода переключения с оригинальных на генерические противоэпилептические препараты только на основании утилитарных (упаковка за упаковку) представлений об их стоимости. Не все генерики демонстрируют равную эффективность, особенно при их назначении вместо оригинальных средств после стабилизации состояния и прекращения припадков [6]. Особенно это актуально для вальпроевой кислоты, когда в 20% случаев после перевода с оригинального препарата на генерик больные вынуждены снова получать оригинальный препарат, поскольку его эффективность выше [7]. Причина столь частого возврата к оригиналу кроется, по-видимому, в том, что препараты-копии отличаются худшей фармакокинетикой [8]. Отсюда и неадекватность дозирования, клинически визуализируемая более чем скромными результатами лечения, ухудшением качества жизни и прогрессированием эпилепсии. При применении генериков следует быть готовым к максимальной индивидуализации лечения, повышении врачебного контроля и более тщательного наблюдения за нежелательными лекарственными реакциями.
Первые клинические сопоставления оригинальной и генерических форм вальпроата, проведенные отечественными специалистами у взрослых, подтвердили, что препараты с разной фармакокинетикой клинически не могут быть тождественны. Так, в частности, при замене оригинального вальпроата на генерик возникали неблагоприятные изменения в течении судорожного синдрома, доказанные в том числе и с помощью инструментальных методов наблюдения [9]. Подобные исследования противоэпилептических препаратов у детей и подростков не проводились, тем не менее, они актуальны для процесса принятия решения о государственном возмещении за лекарства. По сути, речь должна идти о том, что оплате подлежит экономически оправданный результат лечения, а не стоимость пусть и менее дорогих, но и менее эффективных препаратов. Особенно в тех случаях, когда речь идет о таких декретированных и уязвимых группах больных, как дети и подростки.
Поэтому целью нашего ретроспективного исследования было клинико-экономическое сопоставление оригинальной и генериковой пролонгированных форм вальпроевой кислоты у подростков с фокальной эпилепсией.
Материалы и методы
Эффективность вложений рассчитана как ПР у пациентов, у которых был достигнут эффект к ПР у больных без эффекта. В качестве альтернативного сценария искусственно смоделирована ситуация, когда эффективность сравниваемых препаратов одинакова, с определением ПР и их сравнения. Для верификации полученных клинических данных использовано соотношение шансов (Odds Ratio), снижение абсолютного и относительного рисков (Absolute Risk Reduction – ARR, Relative Risk Reduction – RRR) [12]. Статистическая обработка произведена с помощью пакета прикладных программ Microsoft Excel 7.0.
Результаты
Группы были сопоставимы по половозрастным характеристикам, продолжительности заболевания, что позволило провести корректный анализ (табл. 1). Количество переводов на соответствующий препарат вследствие неэффективности предшествующей терапии было осуществлено с одинаковой частотой, однако, комбинированное лечение в группе Конвулекса проводилось достоверно чаще (больше, чем в группе Депакина в 2,1 раза), в том числе в 2,4 раза чаще вальпроат добавлялся вторым компонентом к ранее назначенному средству. Косвенно эти обстоятельства могут характеризовать большую клиническую эффективность оригинального вальпроата. При этом среднесуточная дозировка Конвулекса была выше, чем Депакина на 10,3%. По сравнению с периодом до назначения вальпроата частота приступов к моменту фиксации данных существенно уменьшилась, что подтверждает высокую эффективность вальпроата.
Таблица 1. Характеристика групп
Параметр
Депакин хроно (n=100)
Конвулекс таблетки пролонгированного действия (n=100)