Диабетическая ангиопатия что это такое признаки лечение и причины
Диабетическая ангиопатия сетчатки
Сетчатка глаза, или совокупность светочувствительных рецепторов на глазном дне, является одной из самых специфических тканей человеческого организма. Принимая сфокусированные роговицей и хрусталиком световые лучи, сетчатка транслирует его через особый проводниковый нерв в аналитический центр мозговой коры, где и создается привычный нам зрительный образ. Как и любой другой ткани, сетчатке для нормального функционирования необходимы питательные вещества и кислород, которые в норме поступают с током крови. Снижение пропускной способности кровеносных сосудов, повышенная проницаемость стенок, воспалительные процессы, закупорки и другие аномалии сосудов становятся причиной голодания тканей, результатом чего являются дистрофические и атрофические процессы, функциональная недостаточность или полная несостоятельность.
В свою очередь, патология кровеносных сосудов (диагноз «ангиопатия» служит собирательным термином для обозначения сосудистых аномалий) не возникает беспричинно. Одним из основных факторов поражения сосудов является сахарный диабет – тяжелое хроническое эндокринное расстройство, которое в той или иной степени затрагивает все системы организма. Гормональный дисбаланс и обменные нарушения, особенно если они годами остаются без лечения и терапевтического контроля, приводят к грубой дисфункции как жизненно важных органов (печень, сердце, почки, магистральные кровеносные сосуды), так и мелких артериальных, венозных и капиллярных систем, в том числе обеспечивающих кровоснабжение сетчатки глаза. Чтобы подчеркнуть различие в масштабах вовлекаемой сосудистой системы, отдельно рассматривают макро- и микроангиопатию.
Таким образом, термин «диабетическая ангиопатия сетчатки» обозначает группу патологических состояний светочувствительной ткани глаза, развивающихся вследствие поражения питающих ее кровеносных сосудов на фоне сахарного диабета – как правило, запущенного и длительно протекающего.
Диабетическая микроангиопатия сетчатки относится к числу серьезных и острых проблем современной офтальмологии. Это обусловлено, во-первых, системным характером первичной эндокринной патологии; во-вторых, недостаточной изученностью сложных биохимических, нейроциркуляторных, метаболических сдвигов, приводящих к нарушению именно ретинальной, сетчаточной гемодинамики; в-третьих, наблюдающейся в последние годы тенденцией к ювенилизации, то есть «омоложению» сахарного диабета, к увеличению доли тяжелых и атипичных его форм.
Постоянная гипоксия и дефицит необходимых микроэлементов в сетчатке, какими бы первичными причинами ни была обусловлена патология ретинальных кровеносных сосудов, проявляется сходным симптомокомплексом. Поэтому клиническая картина при диабетической ангиопатии с незначительными нюансами повторяет симптоматику ангиопатии травматической, гипо- или гипертонической, и включает следующие проявления:
При объективном офтальмологическом обследовании (которое при необходимости включает современные рентгеновские, ультразвуковые, томографические и др. методы диагностики) в структурах глазного дна наблюдаются дистрофические изменения, выраженность и прогностическая опасность которых определяется длительностью течения сахарного диабета, качеством терапевтического контроля, а также степенью соблюдения пациентом ряда неизбежных при диабете ограничений и рекомендаций относительно рациона питания, образа жизни и пр. Наиболее тяжелым вариантом развития диабетической ретинальной микроангиопатии является атрофия, отслоение сетчатки и, как следствие, необратимая слепота.
Основные методы лечения заболевания
При диабетической ангиопатии сетчатки, как правило, показаны препараты, которые улучают локальную циркуляцию крови в зрительной системе (трентал, эмоксипин, солкосерил и др.). В некоторых случаях необходимы препараты кальция, нормализующие вязкость крови и проницаемость сосудистых стенок. На ранних стадиях эффективны методы физиотерапии. Очень важно всерьез отнестись к рекомендациям врача-офтальмолога относительно физических нагрузок и специальных упражнений для глаз – постоянная тренировка помогает сохранять необходимый тонус сосудов, приостанавливая или, по крайней мере, замедляя функциональную деградацию сетчатки.
Совершенно особое, если не решающее значение при сахарном диабете (и при диабетической ангиопатии, в частности) имеет диета. Из рациона должны быть исключены продукты, насыщенные углеводами, а также алкогольные напитки и табакокурение.
Очевидно, что сахарный диабет в значительной степени снижает общее качество жизни, требуя от больного ответственности, постоянного наблюдения и поддерживающего лечения. На фоне диабетических нарушений в различных системах и органах многим пациентам ангиопатия сетчатки кажется незначительным, пренебрежимо малым побочным эффектом, не нуждающемся в особом внимании и лечении. Вместе с тем, необходимо знать, что при правильном подходе и адекватной офтальмологической помощи прогноз в большинстве случаев достаточно благоприятен: дистрофические изменения в сетчатке удается замедлить или остановить, сохранив зрение на долгие годы.
Симптомы, стадии и лечение диабетической ангиопатии
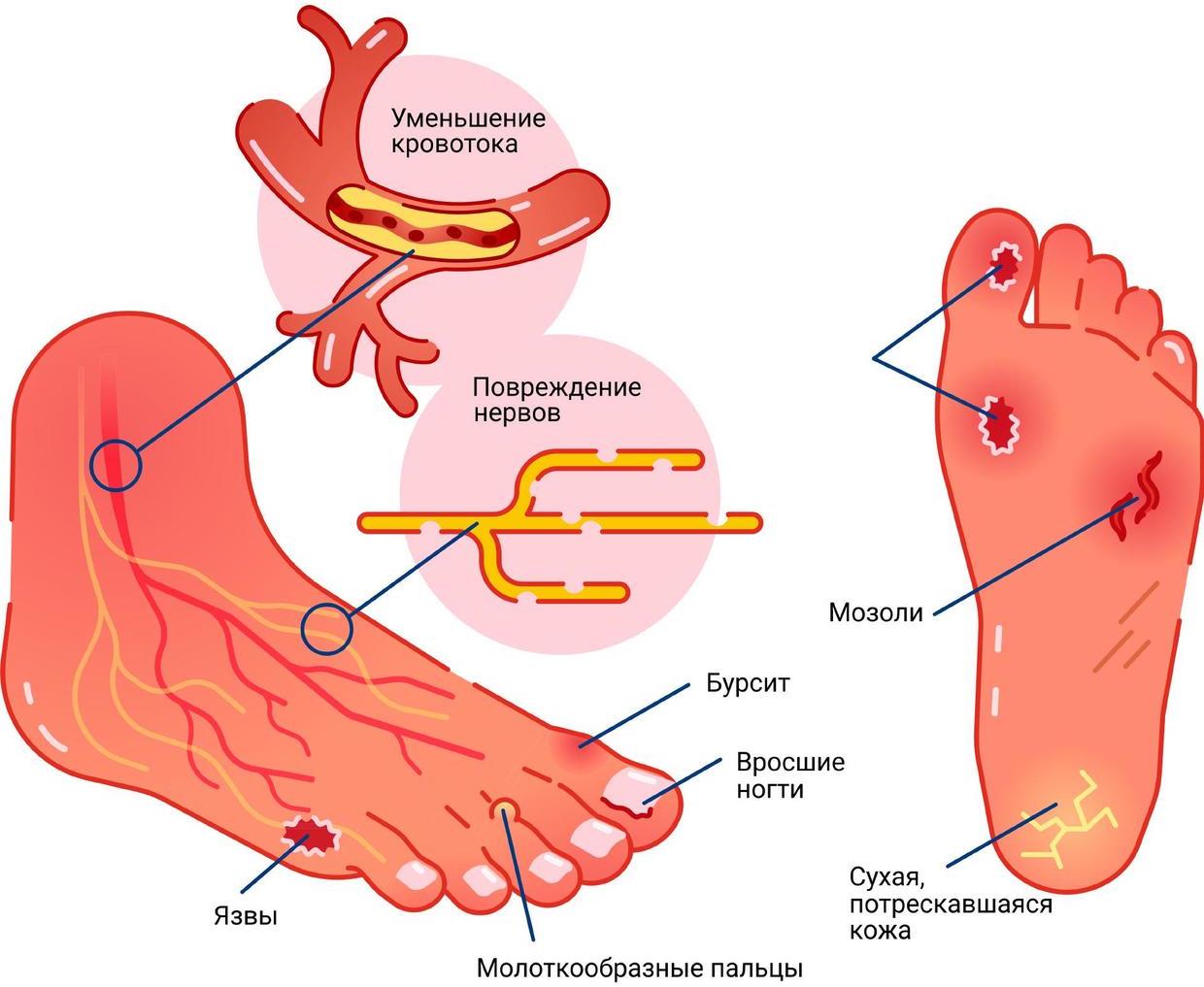
Диабетическая ангиопатия нижних конечностей – одно из самых сложных и неприятных осложнений диабета. Но гораздо важнее, что на протяжении долгого периода времени оно остается наиболее распространенным последствием болезни.
Практически каждый диабетик на планете встречается с ангиопатией уже через 10-15 лет после постановки первичного диагноза. При этом патологический процесс развивается настолько быстро и агрессивно, что влечет за собой смертельные последствия в виде инфаркта миокарда, острой ишемии и других сердечно-сосудистых проблем.
Что такое диабетическая ангиопатия: особенности заболевания
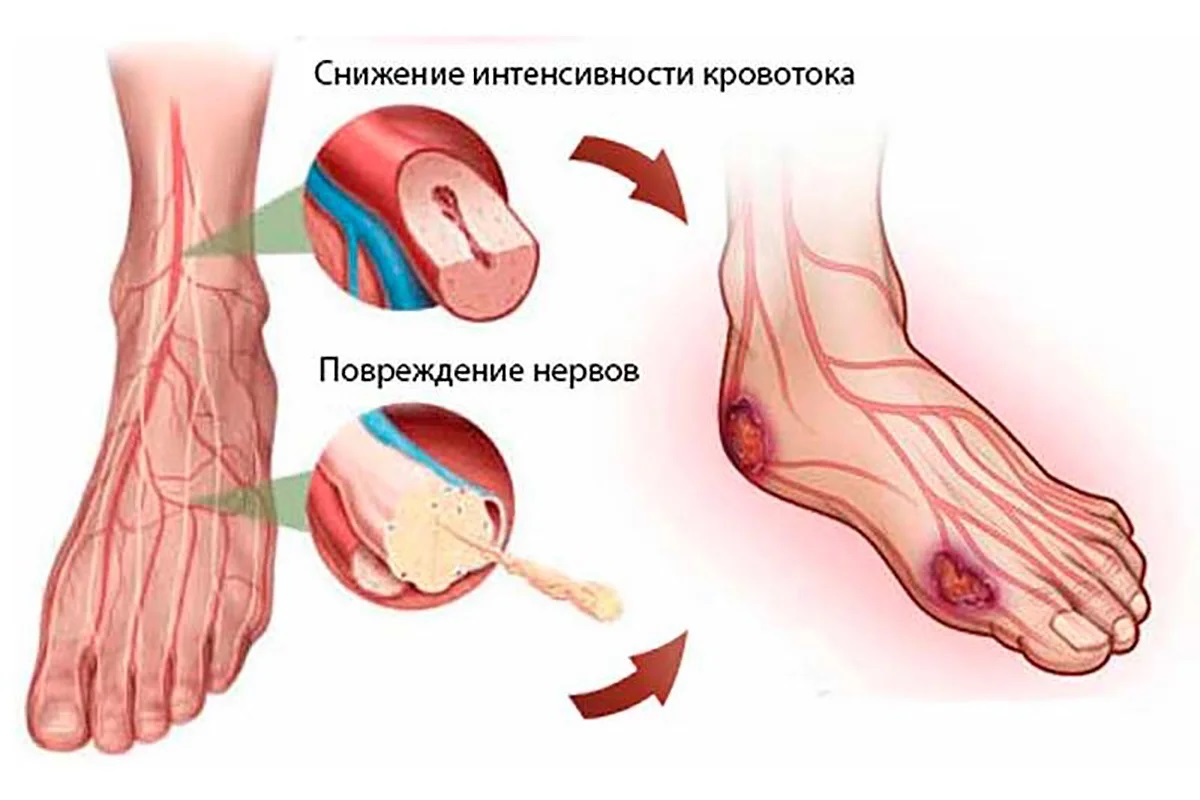
Если говорить простым языком, ангиопатия при сахарном диабете возникает из-за невозможности кровеносных сосудов пропускать кровь в том же объеме, как это было до появления диабета. Проблемы с сахаром ухудшают их эластичность, после чего развивается закупорка. В результате кровообращение ног настолько ухудшается, что страдает двигательная функция:
В конечном итоге ткани нижних конечностей отмирают, развивается некроз, а значит, возникает необходимость ампутации. Но даже на этом ухудшение состояния из-за ангиопатии не заканчивается. Кровообращение в организме – процесс целостный и единый. Так что постепенно нарушения затрагивают глаза, почки, сердце.
Как появляется ангиопатия
Механизм зарождения и развития диабетической ангиопатии изучен не до конца. Всеми виной сложность сахарного диабета как первичного заболевания. Слишком много факторов и рисков к нему могут привести и слишком по-разному он протекает. Достоверно известно только, что толчком к появлению симптомов нарушения становится атеросклероз сосудов. Развитие болезни происходит постепенно и на первых стадиях остается незамеченным для диабетика.
Сначала от длительного хождения появляется боль в нижних конечностях и легкое онемение. Затем пациент начинает замечать, что температура ног заметно снижена, по сравнению с остальными частями тела. И наконец, появляется бледность и синюшность тканей, часто дают знать о себе судороги. Вина в происходящем лежит на холестериновых бляшках, которые буквально заполняют мелкие и крупные сосуды, снижая кровообращение.
Почему развивается ангиопатия
Как уже говорилось ранее, первоначальная проблема всех диабетиков – атеросклероз, то есть истончение сосудов. Постоянное воздействие на организм сахара и инсулина в больших количествах делает их хрупкими, а неправильное питание – способствует нарастанию бляшек.
Но это не единственная причина, дающая толчок развитию диабетической ангиопатии нижних конечностей. Среди факторов, которые способствуют появлению заболевания, можно выделить:
Вместе с атеросклерозом эти нарушения ускоряют процесс разрушения сосудов, проявления ангиопатии становятся очевидными быстрее.
Главные симптомы заболевания
Проявления болезни разнятся и зависят в первую очередь от ее стадии. В первую очередь большинство пациентов отмечают у себя боль. Сначала она дает о себе знать только после длительных прогулок, но позднее – достаточно встать на ноги совершить несколько шагов, чтобы ощутить болезненность. Затем список симптомов пополняется неделя за неделей:
На тяжелой стадии болезни развиваются появляются опасные для жизни симптомы, такие как омертвение тканей нижних конечностей, гангрена, сердечная недостаточность и слепота.
Как развивается болезнь
Специалисты выделяют две главные степени, следующие друг за другом. Первая – микроангиопатия. При ней страдают только мелкие симптомы, не влияющие на появление явных признаков болезни. Обнаружить ангиопатию на этой стадии можно только во время медицинского обследования, так что своевременное лечение пациенты практически никогда не получают.
Вторая степень – макроангиопатия. С ней болезнь затрагивает важные крупные сосуды и постепенно появляются все те симптомы, о которых сказано выше. Опасность для общего самочувствия возрастает, страдают не только нижние конечности, но и другие важные органы тела: почки, сердце и так далее. дополнительно стоит отметить, что микроангиопатия без последующего развития макроангиопатии практически не встречается.
Лечение и профилактика диабетической ангиопатии аппаратами «Солнышко»
Лечение ангиопатии нижних конечностей при сахарном диабете зависит не только от степени развития вторичного осложнения, но и от того, как протекает первичное заболевание (диабет). Обычно оно состоит из трех составляющих:
Магнитотерапевтический аппарат АМНП-02 «Солнышко» решает ряд задач, с которыми сталкивается пациент с ангиопатией: оказывает противовоспалительное действие, обезболивает, снимает отечность, ускоряет регенерацию поврежденных тканей. Достижение такого эффекта возможно благодаря воздействию низкочастотного переменного магнитного поля на пострадавшие участки ног.
Метод отличается простотой использования и безопасностью, что позволяет применять прибор даже для лечения детей. Но полностью заменить собой медикаментозное лечение он не в силах. Соблюдайте рекомендации врача и одновременно с этим восстанавливайте состояние сосудов с помощью «Солнышка», чтобы достичь максимального лечебного и профилактического эффекта.
Диабетическая нейропатия и ангиопатия
Используйте навигацию по текущей странице
Диабетическая ангиопатия
Диабетическая ангиопатия делится на два основных типа: микроангиопатия (поражение мелких сосудов) и макроангиопатия (поражение крупных магистральных артерий), нередко бывает их сочетание.
Макроангиопатия развивается в сосудах сердца и нижних конечностей, являясь по сути злокачественным атеросклерозом их.
Диабетическая нейропатия
Диабетическая нейропатия является одним из видов повреждения нервов, которое может произойти, если поражаются сосуды нервных стволов. Диабетическая нейропатия чаще всего развивается в нервах ног и ступней.
В зависимости от пораженных нервов, симптомы диабетической нейропатии могут варьироваться от боли и онемения в конечностях до полной потери чувствительности стоп и кистей, с развитием повреждений и гнойных осложнений.
Диабетическая невропатия является очень распространенным осложнением сахарного диабета. Однако часто можно предотвратить диабетическую невропатию или замедлить ее прогрессирование с помощью строго контроля сахара в крови и здорового образа жизни.
Причины диабетической ангиопатии и нейропатии
Известно, что сахарный диабет вызывает гормональные и метаболитных нарушения, которые являются причиной отложения холестериновых бляшек и воспалительных измений в стенках сосудов, что приводит к развитию и клиническим проявлениям диабетической ангиопатии. Однако не все диабетики жалуются на проявления ангиопатии. Это осложнение диабета зависит не только от гормонального фона конкретного пациента, но и от его генетических особенностей.
У диабетиков с высоким артериальным давлением, курильщиков, злоупотребляющих алкоголем отмечаются более выраженные и злокачественные проявления диабетической ангиопатии.
Длительное воздействие высокого уровня сахара в крови может повредить тонкие нервные волокна, вызывая диабетическую нейропатию. Основной причиной поражения нервов при диабете считается микроангипатия сосудов, кровоснабжающих нервы. Их блокада при диабетической ангиопатии приводит дефициту кислорода и питальных веществ в нервной ткани и к гибели нервных волокон.
Виды диабетической ангиопатии
Диабетическая нефропатия развивается при поражении мелких артерий почек и приводит к нарушению их функции, вплоть до развития тяжелой почечной недостаточности. Диабетическая нефропатия проявляетя появлением белка в моче, тяжелой артериальной гипертензией, повышением уровня креатинина и мочевины в крови.
Диабетическая ретинопатия развивается при поражении артерий сетчатки глаз.Характеризуется изменением сосудов глазного дна, кровоизлияниями в сетчатку. Может привести к отслойке сетчатки и полной слепоте.
Ангиопатия нижних конечностей при сахарном диабете развивается через четыре стадии:
Виды диабетической нейропатии
Существует четыре основных вида диабетической нейропатии. Большинство развивается постепенно, поэтому можно не заметить это осложнение до появления серьезных проблем.
Периферическая полинейропатия
Периферическая нейропатия является наиболее распространенной формой диабетической нейропатии. Сначала развиваются проблемы с чувствительностью в ногах, затем признаки нейропатии могут проявиться и на руках. Симптомы периферической невропатии нередко усиливаются по ночам, и могут включать:
Вегетативная нейропатия
Вегетативная нервная система контролирует сердце, мочевой пузырь, легкие, желудок, кишечник, половые органы и глаза. Сахарный диабет может повлиять на нервы в любом из этих органов, что может вызвать:
Диабетическая амиотрофия
Диабетическая амиотрофия поражает крупные нервы конечностей, такие как бедренный и седалищный нерв. Другое название этого состояния проксимальная нейропатия, которая чаще развивается у пожилых людей с сахарным диабетом II типа.
Симптомы отмечаются, как правило, на одной стороне тела и включают в себя:
Мононейропатия
Мононейропатия подразумевает повреждение определенного нерва. Нерв может быть на лице, туловище или ноге. Мононейропатию, также называют очаговой нейропатией. Чаще всего встречаются у пожилых людей.
Хотя мононейропатия может вызвать сильную боль, но обычно не вызывает никаких долгосрочных проблем. Симптомы постепенно уменьшаются и исчезают самостоятельно через несколько недель или месяцев. Признаки и симптомы зависят от конкретного пораженного нерва и могут включать:
Диагностика нейропатии и ангиопатии
Диагноз диабетической нейропатии основывается на симптомах, анамнезе и клинических исследованиях. Во время осмотра врач может проверить вашу мышечную силу и тонус, сухожильные рефлексы и чувствительность к прикосновению, температуре и вибрации.
Дополнительные диагностические тесты:
Лечение диабетической ангиопатии
При выявлении объективных признаков поражения артерий (сужения, кальциноз) желательно постоянно принимать ангиопротекторы (Vessel Due F), антитромботические препараты (аспирин, плавикс), витамины.
Признаки выраженной ангиопатии, с нарушениями кровообращения в органах и конечностей должны стать поводом к активному хирургическому лечению. При поражении артерий голени, сердца и почек желательно восстановить кровообращение методами эндоваскулярной хирургии (ангиопластикой и стентированием). Это позволит предотвратить развитие тяжелых осложнений в виде гангрены, инфаркта миокарда, почечной недостаточности.
Диабетическая ангиопатия является очень опасной болезнью, которая может привести к летальному исходу. При появлении первых симптомов ангиопатии пациент с сахарным диабетом должен сразу же посетить опытного врача, специализирующегося на этой проблеме.
Как проводится лечение диабетической ангиопатии нижних конечностей
Причины
У пациентов с сахарным диабетом атеросклероз артерий конечностей развивается гораздо быстрее. Часто о его прогрессировании узнают на этапе полной закупорки, т.е. окклюзии сосудов. Это связано с тем, что начальные стадии многих заболеваний при диабете проходят бессимптомно. Диабетическая ангиопатия поражает мелкие артериальные сосуды, которые питают работающие клетки. Непроходимость артерий малого и среднего калибра чревата отмиранием тканей.
Симптомы
Диагностика
На первых этапах болезнь выявляют с помощью комплексной диагностики. Диагностика включает в себя исследование крови и мочи, обследование с применением современного оборудования. Инструментальное исследование сосудов конечностей предполагает ультразвуковую допплерографию, ангиографию с контрастным веществом.
Методы лечения
Лечение диабетическая ангиопатия нижних конечностей подразумевает комплексное. Его задачи:
Улучшение циркуляции крови и повышение прочности сосудов.
Стабилизация артериального давления.
Снижение уровня холестерина. Назначаются препараты, которые используются для профилактики атеросклероза и его лечения. Они позволяют остановить рост холестериновых бляшек.
Разжижение крови, предотвращение тромбообразования. Пациенту прописывают кардиомагнил, аспирин и т.д.
Если показана операция,в зависимости от стадии заболевания пациенту назначают такие методы лечения сосудов ног:
Поясничная симпатэктомия. Операция проводится с целью блокирования нервного импульса на каком-либо участке нервных волокон.
Внутрисосудистые операции. Если болезнь не слишком запущена, назначается эндоваскулярное лечение. Оно выполняется, чтобы с минимальным дискомфортом для пациента улучшить проходимость сосудов. При диабетической ангиопатии конечностей проводится ангиопластика и стентирование сосудов ног.
Ампутация. Такая радикальная мера показана при развитии гангрены.
Диабетическая макроангиопатия
Диабетическая макроангиопатия – генерализованные атеросклеротические изменения, развивающиеся в артериях среднего и крупного калибра на фоне длительного течения сахарного диабета. Диабетическая макроангиопатия приводит к возникновению ИБС, артериальной гипертензии, нарушений мозгового кровообращения, окклюзионных поражений периферических артерий. Диагностика диабетической макроангиопатии включает исследование липидного обмена, проведение УЗДГ артерий конечностей, сосудов головного мозга, почек, ЭКГ, ЭхоКГ и др. Основными принципами лечения диабетической макроангиопатии являются коррекция гипергликемии, дислипидемии, контроль АД, улучшение реологических свойств крови.
Общие сведения
Диабетическая макроангиопатия – осложнение сахарного диабета, приводящее к преимущественному поражению церебральных, коронарных, почечных и периферических артерий. Клинически диабетическая макроангиопатия выражается в развитии стенокардии, инфаркта миокарда, ишемических инсультов, реноваскулярной гипертензии, диабетической гангрены. Диффузное поражение сосудов имеет определяющее значение в прогнозе сахарного диабета, увеличивая риск развития инсульта и ИБС в 2-3 раза; гангрены конечностей – в 20 раз.
Атеросклероз сосудов, развивающийся при сахарном диабете, имеет ряд специфических особенностей. У диабетиков он возникает на 10-15 лет раньше, чем у лиц, не страдающих нарушением углеводного обмена, и прогрессирует быстрее. Для диабетической макроангиопатии типично генерализованное поражение большинства артерий (венечных, мозговых, висцеральных, периферических). В связи с этим профилактика и коррекция диабетической макроангиопатии приобретает в эндокринологии первостепенное значение.
Причины
При диабетической макроангиопатии происходит утолщение базальной мембраны артерий среднего и крупного калибра с образованием на ней атеросклеротических бляшек. Их последующая кальцификация, изъязвление и некроз способствуют локальному образованию тромбов и окклюзии просвета сосудов, что приводит к нарушению кровообращения в определенных областях.
Традиционными факторами риска атеросклероза являются курение, профессиональные интоксикации, гиподинамия, возраст (у мужчин старше 45 лет, у женщин – старше 55 лет), наследственность. К специфическим факторам риска развития диабетической макроангиопатии при сахарном диабете относят:
Классификация
Диабетическая макроангиопатия может проявляться рядом синдромов: атеросклерозом коронарных артерий и аорты, атеросклерозом церебральных артерий и атеросклерозом периферических артерий. Диабетическая микроангиопатия может включать ретинопатию, нефропатию, микроангиопатию нижних конечностей. Также поражение сосудов может протекать в форме универсальной ангиопатии, сочетающей в себе макро- и микроангаопатию. В свою очередь, эндоневральная микроангиопатия способствует нарушению функции периферических нервов, т. е. развитию диабетической нейропатии.
Симптомы диабетической макроангиопатии
Атеросклероз коронарных артерий и аорты при диабетической макроангиопатии проявляется развитием ишемической болезни сердца с ее острыми (инфаркт миокарда) и хроническими (кардиосклероз, стенокардия) формами. ИБС при сахарном диабете может протекать атипично (по аритмическому или безболевому варианту), повышая тем самым риск внезапной коронарной смерти. Диабетическая макроангиопатия часто сопровождается различными постинфарктными осложнениями: аневризмами, аритмией, тромбоэмболиями, кардиогенным шоком, сердечной недостаточностью. При диабетической макроангиопатии крайне высока вероятность развития повторных инфарктов миокарда. Риск смертности от инфаркта у больных с сахарным диабетом в 2 раза выше, чем у лиц, не страдающих диабетом.
Атеросклероз церебральных артерий, обусловленный диабетической макроангиопатией, встречается у 8 % пациентов. Он может проявляться хронической ишемией головного мозга или ишемическим инсультом. Вероятность сосудисто-мозговых осложнений сахарного диабета повышается в 2−3 раза при наличии артериальной гипертензии.
Облитерирующим атеросклеротическим поражением периферических сосудов (облитерирующий атеросклероз) страдает 10% пациентов с сахарным диабетом. Клинические проявления диабетической макроангиопатии в данном случае включают онемение и зябкость стоп, перемежающуюся хромоту, гипостатический отек конечностей, сильную боль в мышцах голени, бедер, иногда ягодиц, которая усиливается при любой физической нагрузке.
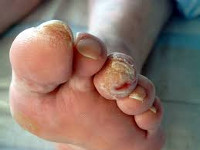
При резком нарушении кровотока в дистальных отделах конечности развивается критическая ишемия, вследствие чего может наступить некроз тканей голени и стопы (гангрена). Некроз кожи и подкожной клетчатки может возникнуть без дополнительных механических повреждающих воздействий, однако чаще происходит на фоне предшествующего нарушения целостности кожи (при педикюре, трещинах стопы, грибковом поражении кожи и ногтей и др.). При менее выраженных нарушениях кровотока при диабетической макроангиопатии развиваются хронические трофические язвы.
Диагностика
Диагностика диабетической макроангиопатии призвана выяснить степень поражения коронарных, церебральных и периферических сосудов. Для определения алгоритма обследования организуются консультации эндокринолога, диабетолога, кардиолога, сосудистого хирурга, кардиохирурга, невролога. Исследование биохимического профиля крови включает определение уровня гликемии (глюкозы крови), показателей липидного спектра (холестерина, триглицеридов, липопротеидов), тромбоцитов, коагулограммы.
Обследование сердечно-сосудистой системы при диабетической макроангиопатии предусматривает регистрацию ЭКГ, суточное мониторирование ЭКГ и АД, нагрузочные тесты (тредмил-тест, велоэргометрию), ЭхоКГ, УЗДГ аорты, перфузионную сцинтиграфию миокарда (для выявления скрытой ишемии), коронарографию, КТ-ангиографию.
Уточнение неврологического статуса проводится с помощью УЗДГ и дуплексного сканирования церебральных сосудов, ангиографии головного мозга. Для оценки состояния периферического сосудистого русла при диабетической макроангиопатии проводится УЗДГ и дуплексное сканирование сосудов конечностей, периферическая артериография, реовазография, капилляроскопия, артериальная осциллография.
Лечение диабетической макроангиопатии
Лечение направлено на замедление прогрессирования опасных сосудистых осложнений, грозящих больному инвалидизацией или гибелью. Основными принципами терапии диабетической макроангиопатии являются коррекция синдромов гипергликемии, дислипидемии, гиперкоагуляции, артериальной гипертонии.
С целью достижения компенсации углеводного обмена пациентам с диабетической макроангиопатией показана инсулинотерапия под контролем уровня глюкозы крови. Коррекция нарушений углеводного обмена достигается за счет назначения гиполипидемических препаратов (статинов, антиоксидантов, фибратов), а также диеты, ограничивающей поступление животных жиров.
Лечение трофических язв конечностей осуществляется под наблюдением хирурга. При острых сосудистых катастрофах проводится соответствующая интенсивная терапия. По показаниям выполняется хирургическое лечение (АКШ, оперативное лечение цереброваскулярной недостаточности, эндартерэктомия, ампутация конечности и др.).
Прогноз и профилактика
Залогом профилактики диабетической макроангиопатии является поддержание оптимального уровня глюкозы крови и АД, соблюдение диеты, контроль за весом, отказ от вредных привычек, выполнение всех врачебных рекомендаций.