Диагноз другие уточненные поражения головного мозга что это
Другие уточненные поражения головного мозга
Рубрика МКБ-10: G93.8
Содержание
Определение и общие сведения [ править ]
Синонимы: пострадиационная энцефалопатия, радиационная энцефалопатия, церебральный радиационный некроз
Этиология и патогенез [ править ]
Отек и наличие опухоли делают паренхиму ЦНС в опухолевом слое более восприимчивым к радиационному некрозу.
Лучевая энцефалопатия может развиться при лучевой терапии первичных опухолей ЦНС, метастазов или злокачественных опухолей головы и шеи, а также вторично при любой форме и режиме лучевой терапии.
Клинические проявления [ править ]
Симптомы радиационного поражения могут развиваться в первые дни (острая энцефалопатия) или месяцы лечения (ранняя) или через несколько месяцев или лет после лечения (поздняя).
Острая лучевая энцефалопатия является непосредственным результатом облучения мозга, приводящего к развитию церебрального отека. Симптомы включают головные боли, тошноту, рвоту, сонливость и спутанность сознания. Острая энцефалопатия обычно развивается вскоре после первой или второй дозы облучения. Как правило, симптомы уменьшаются по ходу продолжения лучевой терапии. Кортикостероиды (дексаметазон) могут помочь предотвратить или уменьшить церебральный отек.
Раннее отсроченное радиационное повреждение вызывает симптомы, похожие на симптомы острой энцефалопатии. Симптомы обычно уменьшаются сами по себе в течение нескольких дней или недель, иногда быстрее, если используются кортикостероиды.
Лучевая терапия опухолей позвоночника может вызывать позднюю миелопатию, проявляющуюся слабостью, потерей чувствительности, а иногда и синдромом Броун-Секара. Поздняя отсроченная радиационная миелопатия обычно прогрессирует и часто приводит к параличу.
Другие уточненные поражения головного мозга: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Другие уточненные поражения головного мозга: Лечение [ править ]
Используются кортикостероиды, антикоагулянты и моноклональные антитела (бевацизумаб)
Профилактика [ править ]
Прочее [ править ]
Источники (ссылки) [ править ]
Ruben JD, Dally M, Bailey M, Smith R, McLean CA, Fedele P. Cerebral radiation necrosis: incidence, outcomes, and risk factors with emphasis on radiation parameters and chemotherapy. Int J Radiat Oncol Biol Phys. 2006 Jun 1. 65(2):499-508.
Plimpton SR, Stence N, Hemenway M, Hankinson TC, Foreman N, Liu AK. Cerebral Radiation Necrosis in Pediatric Patients. Pediatr Hematol Oncol. 2013 May 7.
Другие уточненные нарушения, возникшие в перинатальном периоде
Общая информация
Краткое описание
Протокол «Другие уточненные нарушения, возникшие в перинатальном периоде»
Код по МКБ-10: Р 96.8
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация перинатальных поражений нервной системы (Ю.А. Якунин с соавт. 1979 г., Н.Н. Петрухин 1999 г.)
Острый период
II. Гипоксически-геморрагические поражения ЦНС:
— внутрижелудочковые кровоизлияния 1 степени;
— внутрижелудочковые кровоизлияния 2 степени;
— внутрижелудочковые кровоизлияния 3 степени;
— паренхиматозные кровоизлияния в полушариях мозга и мозжечка;
— первичные субарахноидальные кровоизлияния;
— эпидуральные гематомы спинного мозга;
— сочетанные ишемически-геморрагические поражения мозга.
III. Травматические повреждения нервной системы:
— внутричерепная родовая травма;
— родовая травма спинного мозга;
IV. Нарушение деятельности ЦНС вследствие системных метаболических и токсических причин;
— билирубиновая энцефалопатия (ядерная желтуха);
V. Инфекционные поражения ЦНС;
— внутриутробные инфекции (TORCH);
Восстановительный период
I. Топика поражения:
— миелопатия (спинной мозг);
— нейропатия (периферические нервы).
II. Клинические проявления:
— гипервозбудимость (повышенная нервно-рефлекторная возбудимость);
— двигательные нарушения (центральные и периферические парезы, эктрапирамидные и мозжечковые расстройства);
— задержка психомоторного и доречевого развития. Нарушение формирования корковых функций.
III. Возможные исходы:
1. Выздоровление. Физиологическое нервно-психическое развитие.
3. Энцефалопатия. Патологический вариант развития (формирование двигательного дефекта в виде центральных и периферических парезов, экстрапирамидных и мозжечковых расстройств, грубые нарушения корковых функций, симптоматическая эпилепсия, гидроцефалия, иное расстройство, способствующее нарушению адаптации ребенка в социальной среде).
Диагностика
Диагностические критерии
Лабораторные исследования:
1. ИФА на токсоплазмоз или цитомегаловирус.
2. Общий анализ крови.
3. Общий анализ мочи.
4. Кал на яйца глист.
Инструментальные исследования: нейросонография (НСГ).
I. Преимущества метода:
— относительная простота и быстрое исследование, не требуется подготовка больного;
— отсутствие ионизирующего воздействия;
— высокая информативность метода;
— результаты сопоставимы с КТ и МРТ;
II. Недостатки метода НСГ:
— проведение исследования ограничено периодом закрытия родничка;
— невозможность выполнения НСГ через кость;
— малая информативность метода при диагностике поверхностно расположенных патологических интракраниальных пространств.
III. Диагностические возможности НСГ:
1. Геморрагические инсульты.
2. Неонатальная гипоксически-ишемическая энцефалопатия.
3. Нейроинфекции (внутриутробные и постнатальные).
4. Пороки и дисгенезия мозга.
5. Острая черепно-мозговая травма.
6. Объемные образования.
7. Исходы церебральных инсультов (гидроцефалия, атрофия, кисты).
Грубым проявлением общемозговых изменений ЭЭГ и больных с ПЭП является эпилептическая активность: заостренные колебания θ и δ-диапозонов и эпилептические комплексы пик-волна, пики; гипсаритмия. Асимметрично выраженные изменения ЭЭГ целесообразно подразделять на общие межполушарные и регионарные асимметрии. Очаговые изменения чаще всего выявляются на фоне общемозговых изменений.
Показания для консультации специалистов:
Основные диагностические мероприятия:
— общий анализ крови;
— ИФА на токсоплазмоз;
— ИФА на цитомегаловирус.
Дополнительные диагностические мероприятия:
— компьютерная томография головного мозга;
— УЗИ органов брюшной полости;
— МРТ головного мозга;
— ЭЭГ видео мониторинг;
Дифференциальный диагноз
Нозология
Начало заболевания
Характерные симптомы
Биохимия, инструментальные данные
От повышенной нервно-рефлекторной возбудимости до очаговой неврологической патологии.
Диффузная мышечная гипотония, гипорефлексия. Миопатический симптомокомплекс, задержка моторного развития, костно-суставные деформации. Прогрессирующее течение.
Отсутствие нарушений в период новорожденности.
Двигательные расстройства, мышечная гипо-, затем гипертония, атаксия. Прогрессирующее течение, судороги, спастические параличи, парезы, нарастающее снижение интеллекта, гиперкинезы.
КТ головного мозга: обширные двусторонние очаги пониженной плотности.
Отсутствие нарушений в периоде новорожденности.
Характерный внешний вид больного: гротескные черты лица, вдавленная переносица, толстые губы, низкий рост. Задержка развития нервно-психических статических функций, недоразвитие речи.
Присутствие в моче кислых мукополисахаридов.
Спинальная мышечная амиотрофия Верднига-Гоффманна
С рождения или с 5-6 месячного возраста.
Генерализованная гипотония, гипо- арефлексия, фасцикуляции в мышцах спины, проксимальных отделов конечностей.
Первые симптомы могут появиться уже в родильном доме (приступы остановки дыхания, желтуха), но чаще развиваются в первые месяцы жизни.
Специфический внешний вид больного: небольшой рост, короткие конечности, кисти и стопы широкие, запавшая переносица, отечные веки, большой язык, кожа сухая, волосы ломкие. Задержка психомоторного развития, диффузная мышечная гипотония. Как правило, отмечаются запоры, брадикардия. Очень характерен желтовато-землистый цвет кожи.
Аплазия или недостаточность функции щитовидной железы. Задержка появления ядер окостенения.
Отсутствие нарушений в период новорожденности. Начало заболевания 1-2 года.
Атаксия, гиперкинезы, снижение интеллекта, телеангиоэктазии, пигментные пятна, часто патология легких.
Атрофия червя и полушарий мозжечка, высокий уровень сывороточного α-фенопротеина.
Первые проявления с 1-3 месяцев.
Мышечная гипотония, повышенная потливость
Нейросонография без структурных изменений.
Дети рождаются здоровыми, заболевание проявляется с 3-6 месячного возраста: приостановление в психоречевом и моторном развитии.
Повышение фенилаланина в крови, положительная проба Фелинга.
Лечение
Тактика лечения: эффективность реабилитационной терапии в восстановительном периоде основана на раннем начале лечения, тактика лечения зависит от клинических проявлений перинатальной энцефалопатии.
Цель лечения: формирование установочных рефлексов и произвольной моторики, подавление патологических тонических шейных и лабиринтных рефлексов, порочных установок конечностей, стимуляция психического, речевого и познавательного развития, купирование приступов судорог.
Немедикаментозное лечение:
— занятия с логопедом с целью стимуляции речевого развития;
— занятия с психологом с целью стимуляции познавательного развития;
Медикаментозное лечение: симптоматическое.
При эпилептическом синдроме назначается противосудорожная терапия. Учитывая полиморфизм эпилептических припадков у детей раннего возраста (синдром Веста, миоклонии, атипичные абсансы, тонико-клонические судороги) базисной терапией являются вальпроаты в дозе 20-50 мг на кг массы в сутки. Начальная доза 10 мг на кг в сутки, в последующем ее ежедневно повышают на 5-10 мг на кг в сутки. При неэффективности назначается комбинированная терапия.
При повышенной нервно-рефлекторной возбудимости назначается седативная терапия: ново-пассит в растворе внутрь, ноофен, фенобарбитал в дозе 0,001 на кг массы, микстура с цитралью.
Нейропротекторы с целью улучшения обменных процессов в головном мозгу:
— церебролизин по 0,3 мл/кг/сут. в/м;
— актовегин, самый мощный антигипоксант, используемый как для лечения, так и для профилактики гипоксически-ишемических повреждений ЦНС;
— инстенон уникальный комбинированный препарат, состоящий из трех компонентов: гексобендина, этамивана и этолфиллина, действующих на различные звенья патогенеза гипоксически-ишемических повреждений ЦНС. Мощный комбинированный активатор кровообращения и метаболизма головного мозга;
— гинкго-билоба (танакан), таблетки, питьевой раствор. Препарат улучшает клеточный метаболизм, обладает сосудорегулирующим и противоотечным действием.
При спастических парезах в практике широко используются миоспазмолитики: толперизон, тизанидин, баклофен.
Профилактические мероприятия:
— вирусных и бактериальных инфекций.
Дальнейшее ведение: диспансерное наблюдение у невропатолога по месту жительства; при эпилептическом синдроме продолжать применение противосудорожной терапии длительно без перерыва; при двигательных нарушениях регулярные занятия ЛФК, выполнять задания логопеда, психолога с целью активации познавательного и речевого развития.
Перечень основных медикаментов:
1. Актовегин, ампулы 2 мл, 80 мг
2. Винпоцетин (кавинтон), таблетки 5 мг
3. Гинкго-билоба (танакан), питьевой раствор 30 мл (1 доза=1 мл =40 мг)
4. Магния лактат+пиридоксин гидрохлорид, таблетки (Магне В6)
5. Пирацетам, ампулы 5 мл 20%
6. Пиридоксин гидрохлорид, ампулы 5% 1 мл (витамин В6)
7. Пиритинол (энцефабол) суспензия 100 мг/ 5 мл, флакон 200 мл
8. Тиамин бромид, ампулы 5% 1,0
9. Фолиевая кислота, таблетки 0,001
10. Цианокобаламин, ампулы 200 мкг
Перечень дополнительных медикаментов:
2. Аспаркам, таблетки
3. Ацетозоламид (диакарб), таблетки 0,25
4. Ацикловир, ампулы
5. Ацикловир, таблетки
6. Баклофен, таблетки 10 мг
7. Виферон, свечи 150 МЕ
8. Гинкго Билоба (танакан), таблетки 40 мг
9. Гопантеновая кислота (пантокальцин, фенибут), таблетки 0,25
10. Депакин, сироп 150 мл с дозированной ложкой
11. Инстенон, ампулы 2 мл, таблетки
12. Карбамазепин, таблетки 200 мг
13. Клоназепам, таблетки 2 мг
14. Конвулекс, раствор для приема внутрь
15. Конвулекс, сироп 1 мл/50 мг
16. Магнезия сульфат, ампулы 25%, 5 мл
17. Микстура с цитралью
18. Нейромультивит, таблетки (витамин В1, В6, В12)
19. Неуробекс, таблетки (витамин В1, В6, В12)
20. Ново-пассит, раствор для приема внутрь
21. Ноофен, таблетки 0,25
22. Тиамин бромид 5%, 1 мл (витамин В1)
23. Тизанидин (сирдалуд), таблетки 2 мг
24. Толпиризон, драже 50 мг
25. Фенобарбитал, таблетки 0,05 и 0,1
26. Церебролизин, ампулы 1,0 мл
27. Циннаризин, таблетки 25 мг
Индикаторы эффективности лечения: купирование симптомов возбуждения ЦНС и приступов судорог, активизация психоречевого и моторного развития, задержка тонических рефлексов, становление двигательных навыков.
Госпитализация
Показания для госпитализации (плановая): задержка темпов психоречевого и моторного развития, беспокойство, приступы судорог, парезы, нарушение сна
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
КазНМУ, кафедра нервных болезней
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3
Современный подход к диагностике и лечению хронической ишемии мозга
Д.м.н. С.П. Маркин
Воронежская государственная медицинская академия им. Н.Н. Бурденко
В последние годы в мире наблюдается постарение населения, прежде всего за счет снижения рождаемости. По образному выражению В. Коняхина, «молодые приходят и уходят, а старики остаются». Так, в 2000 г во всем мире в возрасте старше 65 лет было около 400 млн человек. Тем не менее ожидается, что к 2025 г эта возрастная группа увеличится до 800 млн.
Изменения со стороны нервной системы занимают ведущее место среди данного контингента людей. При этом наиболее часто встречаются поражения сосудов головного мозга, приводящие к его ишемии, т.е. развитию дисциркуляторной энцефалопатии (ДЭ).
В современной классификации МКБ-10 отсутствует термин «дисциркуляторная энцефалопатия». Вместо прежнего диагноза рекомендуется использовать следующие шифры заболеваний:
167.2 Церебральный атеросклероз
167.3 Прогрессирующая сосудистая лейкоэнцефалопатия
167.4 Гипертензивная энцефалопатия
167.8 Другие уточненные поражения сосудов мозга.
Однако, термин «дисциркуляторная энцефалопатия» традиционно используется среди неврологов в нашей стране. ДЭ представляет собой гетерогенное состояние, которое может иметь различную этиологию. Наибольшее этиологическое значение в развитии ДЭ имеют:
— атеросклероз (атеросклеротическая ДЭ);
— артериальная гипертония (гипертоническая ДЭ);
— их сочетание (смешанная ДЭ).
При атеросклеротической ДЭ преобладает поражение крупных магистральных и внутричерепных сосудов (стеноз). При этом в начальных стадиях заболевания выявляются стенозирующие изменения одного (реже двух) магистральных сосудов, в то время как в развитых стадиях процесса нередко оказываются измененными большинство (или все) магистральные артерии головы. Снижение кровотока возникает при гемодинамически значимом стенозе (сужение 70-75% площади просвета артерии) и далее нарастает пропорционально степени сужения. Вместе с этим важнейшую роль в механизмах компенсации мозгового кровообращения играет состояние внутричерепных сосудов (развитие сети коллатерального кровообращения).
При гипертонической ДЭ основные патологические процессы наблюдаются в более мелких ветвях сосудистой системы головного мозга (перфорирующих артериях) в виде липогиалиноза и фибриноидного некроза.
Основные патогенетические механизмы развития ДЭ:
— хроническая ишемия;
— «незавершенный инсульт»;
— завершенный инсульт [2].
Основные морфологические изменения при ДЭ:
— очаговые изменения головного мозга (постишемические кисты вследствие перенесенного лакунарного инсульта);
— диффузные изменения белого вещества (лейкоареоз);
— церебральная атрофия (коры больших полушарий и гиппокампа) [1].
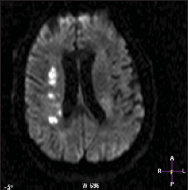
Рис. 1. Множественные лакунарные очаги в бассейне правой средней мозговой артерии, по данным МРТ головного мозга
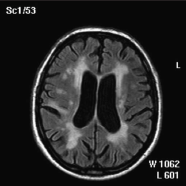
Лейкоареоз визуализируется в виде двусторонних очаговых или диффузных областей пониженной плотности в белом веществе при компьютерной томографии и Т1-взвешенных изображениях на магнитно-резонансной томографии, или в виде областей повышенной плотности на Т2-взвешенных изображениях при магнитно-резонансной томографии [Pantoni L. et al., 1997] (рис. 2).
Рис. 2. Выраженный лейкоареоз
В клинической картине ДЭ выделяют ряд основных синдромов:
— вестибулярно-атактический (головокружение, пошатывание, неустойчивость при ходьбе);
— пирамидный (оживление сухожильных рефлексов с расширением рефлексогенных зон, анизорефлексия, иногда клонусы стоп);
— амиостатический (дрожание головы, пальцев рук, гипомимия, мышечная ригидность, замедленность движений);
— псевдобульбарный (нечеткость речи, «насильственный» смех и плач, поперхивание при глотании);
— психопатологический (депрессия, нарушение когнитивных функций).
При этом ведущую роль играет поражение вестибулярных ядер ствола или вестибуло-мозжечковых связей. Определенное значение имеет так называемый периферический компонент, обусловленный атеросклеротическим поражением сосудов внутреннего уха.
Двигательные нарушения в пожилом возрасте (до 40% случаев) обусловлены поражением лобных долей и их связей с подкорковыми образованиями.
Основные двигательные нарушения у пожилых:
— «лобное нарушение ходьбы» (лобная дисбазия);
— «лобное нарушение равновесия» (лобная астазия);
— «подкорковое нарушение равновесия» (субкортикальная астазия);
— нарушение инициации ходьбы;
— «осторожная» (или неуверенная) ходьба [3].
Двигательные нарушения часто сопровождаются падениями. По данным ряда исследователей, падения хотя бы один раз в течение года отмечаются у 30% лиц в возрасте 65 лет и старше, при этом примерно в половине случаев это случается более одного раза в год. Вероятность падений усиливается при наличии нарушений когнитивных функций, депрессии, а также приеме пациентами антидепрессантов, транквилизаторов бензодиазепинового ряда, гипотензивных средств.
Распространенность депрессии среди больных с ДЭ (по данным исследования «Компас») составляет более 50% (при этом треть пациентов имеет выраженные депрессивные расстройства).
Особенности клинической картины депрессии у пожилых:
— преобладание соматических симптомов депрессии над психическими;
— выраженное нарушение витальных функций, особенно сна;
— маской психических симптомов депрессии могут выступать тревога, раздражительность, «ворчливость», которые окружающими часто рассматриваются как особенности пожилого возраста;
— когнитивные симптомы депрессии часто оцениваются в рамках старческой забывчивости;
— значительные колебания симптоматики;
— неполное соответствие критериям депрессивного эпизода (отдельные симптомы депрессии);
— тесная связь между обострениями соматического заболевания и депрессии;
— наличие общих симптомов депрессии и соматического заболевания.
Основные проявления нарушений сна у пожилых:
— упорные жалобы на бессонницу;
— постоянные трудности засыпания;
— поверхностный и прерывистый сон;
— наличие ярких, множественных сновидений, нередко тягостного содержания;
— ранние пробуждения;
— ощущение тревожного беспокойства при пробуждениях;
— затруднение или невозможность уснуть вновь;
— отсутствие ощущение отдыха от сна.
Когнитивные нарушения при депрессии обусловлены перераспределением внимания, пониженной самооценкой и медиаторными нарушениями. Для расстройства когнитивных функций при депрессии характерно:
— острое/подострое начало заболевания;
— быстрое прогрессирование симптомов;
— указания на предшествующую психическую патологию;
— настойчивые жалобы на снижение интеллектуальных способностей;
— отсутствие усилия при выполнении тестов («не знаю»);
— вариабельность выполнения тестов;
— привлечение внимания улучшает выполнение тестов;
— память на недавние и отдаленные события страдает в одинаковой степени.
Однако при депрессии субъективная оценка когнитивных способностей и степень социальной дезадаптации, как правило, не соответствуют объективным данным тестирования когнитивных функций. Уменьшение выраженности эмоциональных нарушений приводит к регрессу связанных с депрессией когнитивных расстройств. Тем не менее в результате многочисленных исследований области гиппокампа у больных с большим депрессивным расстройством накоплены доказательные данные о том, что при депрессии происходит его атрофия. Недавно появились даже сообщения об атрофии гиппокампа после первого депрессивного эпизода [Ж.П. Олье, Франция, 2007]. Кроме того, по мнению чикагских специалистов из Rush Alzheimers Disease Centre, затянувшаяся депрессия может стать причиной развития болезни Альцгеймера. Так, с каждым новым признаком депрессии вероятность развития болезни Альцгеймера увеличивается на 20%.
Умеренные когнитивные расстройства (УКР) при ДЭ (по данным исследования «Прометей») встречается в 56% случаев. О связи выявляющегося у больного умеренных когнитивных расстройств с ДЭ могут свидетельствовать:
— преобладание регуляторных когнитивных нарушений, связанных с дисфункцией лобных долей (нарушение планирования, организации и контроля деятельности, снижение речевой активности, умеренное вторичное ослабление памяти при относительно сохранном узнавании);
— сочетание когнитивных нарушений с аффективными нарушениями (апатией, депрессией, раздражительностью), а также очаговыми неврологическими симптомами, в том числе свидетельствующими о страдании глубинных отделов мозга (дизартрия, нарушения ходьбы и постуральной устойчивости, экстрапирамидные знаки, нейрогенные нарушения мочеиспускания).
В таблице 1 представлена сравнительная характеристика УКР «альцгеймеровского типа» и ДЭ с УКР [4].
Таблица 1. Отличительные характеристики УКР альцгеймеровского типа и ДЭ с УКР
| Признаки | УКР альцгеймеровского типа | ДЭ с УКР |
| Сосудистые факторы риска (артериальная гипертензия, сахарный диабет, ожирение и т.д.) | ± | ++ |
| Признаки цереброваскулярного заболевания (ТИА или инсульт в анамнезе, стеноз сонных артерий и т.д.) | ± | ++ |
| Течение | Прогредиентное (возможны периоды плато) | Вариабельное |
| Нейропсихологическое исследование | Преобладают нарушения памяти (дисфункция гиппокампа) | Преобладают нарушения внимания и регуляторных функций (лобная дисфункция) |
| Аффективные нарушения | ± | + |
| Двигательные нарушения (нарушения ходьбы, псевдобульбарный синдром, экстрапирамидные или пирамидные знаки) | ± | ++ |
| Нейрогенные нарушения мочеиспускания | — | + |
| Данные МРТ атрофия гиппокампа множественные очаги/лейкоареоз | + ± | ± ++ |
УКР у пациентов с диффузным поражением белого вещества появляются тогда, когда их объем превысит 10% объема белого вещества полушарий. Однако в течение 5 лет 70-80% пациентов с умеренными когнитивными расстройствами «переходят» в группу больных с деменцией. При этом наличие «немых» инфарктов, особенно множественных, ассоциируется с общим ухудшением когнитивной деятельности и более чем в 2 раза увеличивает риск развития деменции в последующие несколько лет.
ДЭ является ведущей причиной развития сосудистой деменции. Так, в структуре сосудистой деменции 67% составляет деменция вследствие заболевания мелких сосудов (субкортикальная деменция, лакунарный статус, сенильная деменция бинсвангеровского типа). При таком варианте деменции когнитивные нарушения могут непрерывно прогрессировать с эпизодами резкого ухудшения вследствие инсультов. На этапе деменции пациенты частично или полностью зависимы от окружающих. Наиболее наглядно снижение качества жизни пациентов с деменцией можно проследить, анализируя работы известных художников, страдавших деменцией. На рисунке 3 представлены ранние работы американского художника Вильяма де Кунинга (1904-1997), который был мастером абстрактного искусства. В 80-х годах ему ставят диагноз «деменция», что нашло отражение в работах под общим названием «Без названия». На рисунке 4 представлены картины, написанные художником на стадии деменции.
Рис. 3. Ранние работы де Кунинга («Женщины»)
Рис. 4. Последние работы де Кунинга («Без названия»)
Основные клинические проявления сосудистой деменции (по Т. Erkinjuntti (1997) с измен.)
Течение заболевания:
— относительно внезапное начало (дни, недели) когнитивных нарушений;
— частое ступенеобразное прогрессирование (некоторое улучшение после эпизода ухудшения) и флюктуирующее течение (т.е. различия в состоянии больных в разные дни) когнитивных нарушений;
— в некоторых случаях (20-40%) более незаметное и прогрессирующее течение.
Неврологические/психиатрические симптомы
— выявляемая в неврологическом статусе симптоматика указывает на очаговое поражение головного мозга на начальных стадиях заболевания (легкий двигательный дефект, нарушения координации и др.);
— бульбарная симптоматика (включая дизартрию и дисфагию);
— нарушения ходьбы (гемипаретическая и др.);
— неустойчивость и частые, ничем не спровоцированные падения;
— учащенное мочеиспускание и недержание мочи;
— замедление психомоторных функций, нарушение исполнительных функций;
— эмоциональная лабильность (насильственный плач и др.);
— сохранность личности и интуиции в легких и умеренно тяжелых случаях;
— аффективные нарушения (депрессия, тревожность, аффективная лабильность).
Сопутствующие заболевания
Наличие в анамнезе сердечно-сосудистых заболеваний (не во всех случаях): артериальной гипертензии, ишемической болезни сердца.
По мере прогрессирования ДЭ количество жалоб пациентов значительно уменьшается, что обусловлено снижением критики больных к своему состоянию. Сохраняются в основном жалобы на неустойчивость при ходьбе, шум и тяжесть в голове, нарушение сна. При этом возрастает выраженность социальной дезадаптации. На рисунке 5 представлен фрагмент записи жалоб больного Б., 59 лет, страдающего ДЭ 3 степени [6].
Рис. 5. Жалоба больного Б., 59 лет, с ДЭ 3 степени
Критерии диагностики ДЭ:
— объективно выявляемые нейропсихологические и/или неврологические симптомы;
— признаки цереброваскулярного заболевания, включающие факторы риска и/или инструментально подтвержденные признаки поражения мозговых сосудов (например, данные УЗИ) и/или вещества мозга (данные КТ/МРТ);
— наличие причинно-следственной связи между сосудистым поражением мозга и клинической картиной;
— отсутствие признаков других заболеваний, способных объяснить клиническую картину.
О.С. Левиным (2006) разработаны диагностические критерии на основе данных КТ и МРТ различных стадий дисциркуляторной энцефалопатии (табл. 2).
Таблица 2. Нейровизуализационные изменения при ДЭ
| Стадии типы изменений | 1-я стадия | 2-я стадия | 3-я стадия |
| Лейкоареоз | |||
| тип | Перивентрикулярный и/или пунктирный субкортикальный | Пятнистый, частично сливающийся субкортикальный | Сливающийся субкортикальный |
| ширина | Менее 10 мм | Более 10 мм | Более 20 мм |
| Лакуны | |||
| число | 2-5 | 3-5 | Более 5 |
| Территориальные инфаркты | |||
| число | 0-1 | 2-3 | Более 3 |
| площадь | Не более 1/8 полушарий | Не более 1/4 полушарий | не менее 1/4 полушарий |
| (диаметр) | (до 10 мм) | (до 25 мм) | (>25 мм) |
| Атрофия головного мозга | ± | +/++ | ++/+++ |
Принципы лечения ДЭ:
1) действие на сосудистые факторы (коррекция артериального давления, профилактика ОНМК);
2) восстановление мозгового кровотока, улучшение церебрального метаболизма;
3) улучшение и стабилизация когнитивных функций;
4) коррекция других клинических проявлений заболевания.
Одним из наиболее перспективных подходов в терапии ДЭ является назначение комбинированных препаратов, обладающих полимодальным действием (антигипоксическое, метаболическое (ноотропное) и сосудорасширяющее). В последнее время для этих целей широко используется препарат Омарон , содержащий 400 мг пирацетама и 25 мг циннаризина.
Механизм действия пирацетама многообразен. Одной из теорий, объясняющей множество эффектов пирацетама, является мембранная. Согласно ей, эффекты пирацетама могут быть результатом восстановления текучести мембран (а она уменьшается с возрастом):
— специфическое взаимодействие с мембраной клетки;
— восстановление структуры мембран;
— восстановление жидкостных свойств мембран клеток;
— нормализация функции мембраной клеток.
Принято выделять два основных направления действия пирацетама: нейрональное и сосудистое [Muller W.E., 1997]. Нейрональный эффект реализуется благодаря улучшению метаболических процессов вследствие оптимизации потребления кислорода и утилизации глюкозы. Доказано, что пирацетам взаимодействует с системой трансмиттеров, оказывая модулирующее действие. Совершенствование нейронального эффекта облегчает когнитивные процессы. В ряде исследований [Mindus P. et al., 1976; Israel L. et al., 1994] с двойным слепым контролем было установлено, что применение пирацетама значительно повышает высшие психические функции не только в условиях так называемого физиологического старения, но и у пациентов с психоорганическим синдромом при сенильной инволюции. Кроме этого, в последние годы появились работы [Tsolaki M., 2001; Muller W., 2006], подтверждающие эффективность пирацетама на ранней стадии болезни Альцгеймера.
Сосудистый эффект пирацетама проявляется за счет его влияния на микроциркуляцию и клетки крови: уменьшение агрегации тромбоцитов, увеличение деформируемости эритроцитов. Вследствие этого пирацетам проявляет антитромботическое действие и существенно улучшает реологические свойства крови, что, в свою очередь, является основой для нормализации нарушенного мозгового кровообращения.
В многоцентровом (5 клинических центров Российской Федерации) открытом рандомизированном исследовании, включавшем 90 больных, перенесших инсульт (давностью от 1 месяца до 1 года), сравнивали эффективность и переносимость омарона (по 1 таблетке 3 раза в день) в сочетании с базовой терапией (гипотензивные препараты, дезагреганты и статины) при применении в течение 2 мес. по сравнению с базисной терапией [7].
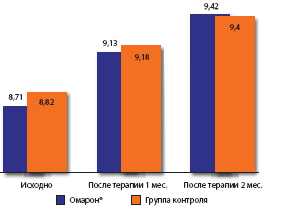
Результаты исследования показали, что в группе терапии препаратом омарон уже через месяц лечения отмечено достоверное улучшение всех когнитивных функций. Улучшение было наиболее значительным через два месяца лечения. В контрольной же группе динамика была гораздо менее выраженной. Так, в качестве примера ниже представлены результаты выполнения тестов запоминания 5 слов и рисования часов (рис. 6, 7).
Рис. 6. Динамика показателей теста запоминания 5 слов
Рис. 7. Динамика показателей теста рисования часов (баллы)
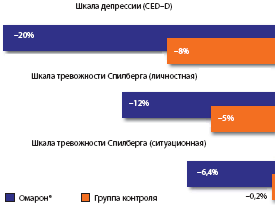
Кроме того, в группе лечения омароном отмечено достоверное уменьшение выраженности депрессивных и тревожных расстройств (рис. 8).
Рис. 8. Динамика показателей шкалы депрессии и тревоги
В ходе исследования установлены хорошая переносимость омарона, отсутствие побочных эффектов при его комбинации с другими лекарственными средствами, которые используются для профилактики повторного инсульта, а также отсутствие влияния омарона на показатели системной гемодинамики.