Диагноз эпштейн барра что это
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
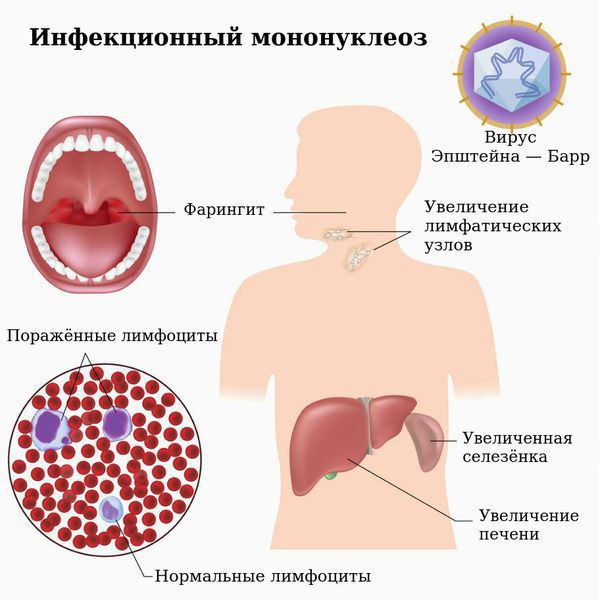
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейфера) — острое инфекционное заболевание, которое вызывается вирусом Эпштейна — Барр (ВЭБ).
Какой урон вирус наносит организму
Заболевание характеризуется лихорадкой, поражением лимфатических узлов, тонзиллитом, увеличением печени и селезёнки и выраженным изменением состава крови. Вирус поражает циркулирующие в крови В-лимфоциты и тем самым нарушает клеточный и гуморальный иммунитет.
Этиология
Заболевание впервые описано в 1884 году отечественным педиатром Н. Ф. Филатовым и в 1889 году Р. Ф. Пфейфером. В 1964 году Майкл Энтони Эпштейн и Ивонна Барр выделили возбудителя болезни, который был назван в их честь.
Эпидемиология
Источник инфекции — больной человек с манифестными и стёртыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
После первичного инфицирования вирус может выделяться в течение 18 месяцев, преимущественно со слюной. Далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность больного (заболевания, травмы, приём препаратов, снижающих иммунитет).
Максимальная частота инфицирования приходится на возраст 10-18 лет. Чем раньше происходит заражение (за исключением раннего детского возраста), тем менее выраженными будут клинические проявления заболевания. Повышение заболеваемости происходит в зимне-весенний период. Это связано как со снижением общей резистентности организма и сплоченностью коллективов, так и в значительной степени с изменением гормонального фона и повышением романтического влечения молодых людей.
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Симптомы инфекционного мононуклеоза у взрослых
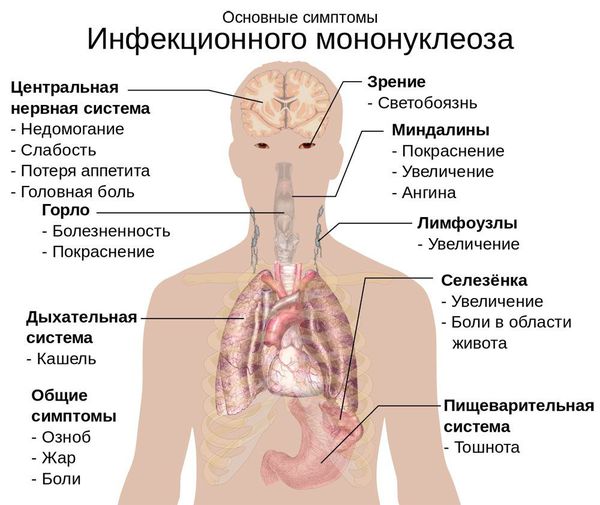
Начало заболевания постепенное, основной синдром появляется позже трёх суток от начала клинических проявлений. Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃. Лихорадка продолжается до трёх недель и более, при этом больной испытывает слабость, отсутствие аппетита. Миалгии (мышечные боли) не характерны.
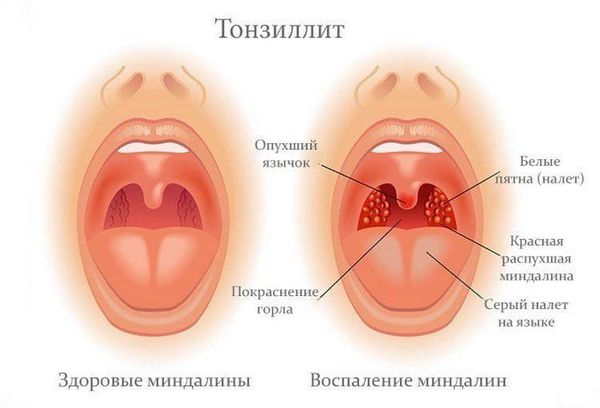
Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные группы (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определённого начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильным белым или грязно-серым творожистым налётом, который легко крошится, снимается шпателем и растирается на стекле. К симптомам инфекционного мононуклеоза относятся б оли в горле, которые носят умеренный характер.
В некоторых случаях развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, и чувствительностью при пальпации. Достигая иногда больших размеров, селезёнка может разорваться. Нормализация её величины происходит не ранее четырёх недель от начала болезни, может затягиваться на несколько месяцев.
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80 % случаев появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления).
При адекватном иммунном ответе течение заболевания обычно доброкачественное и заканчивается формированием вирусоносительства при полном отсутствии симптоматики и лабораторных изменений.
Какие «неправильные» варианты течения болезни возможны у взрослых
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врождённых или приобретённых нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приёме цитостатических ( противоопухолевых) препаратов.
Чем опасна хроническая форма инфекционного мононуклеоза
В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит абстинентный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса, поэтому его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна — Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учётом этой позиции.
Патогенез инфекционного мононуклеоза
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей.
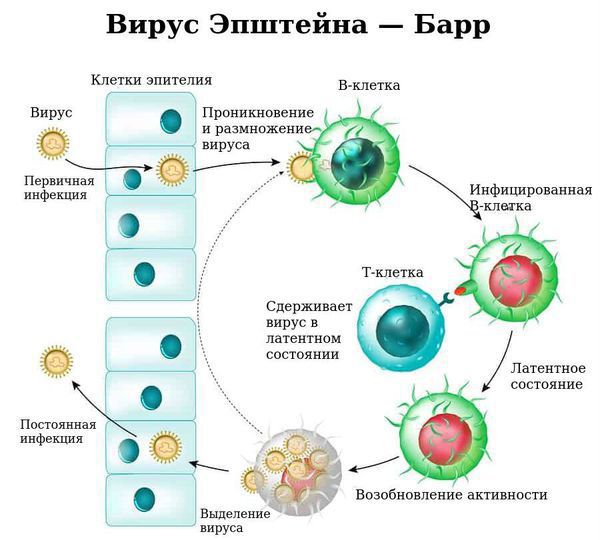
Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов (вирусных частиц) ВЭБ и медиаторов воспаления, что обуславливает вирусемию (попадание вируса в кровоток) и генерализацию инфекции. В том числе происходит накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, а также развитие интоксикационного синдрома.
Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
Ввиду тропности ВЭБ к рецепторам B-лимфоцитов (СД-21), вирус внедряется в них и начинает размножаться, стимулируя пролиферацию (разрастание) B-лимфоцитов. В результате развиваются нарушения клеточного и гуморального иммунитета, что ведёт к выраженному иммунодефициту. Следствием этого может стать наслоение бактериальной флоры (гнойный тонзиллит).
С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определённой мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
Как вирус, вызывающий инфекционный мононуклеоз, проникает в клетки:
Классификация и стадии развития инфекционного мононуклеоза
По клинической форме:
По течению:
По степени тяжести:
Осложнения инфекционного мононуклеоза
Специфические:
Неспецифические:
Диагностика инфекционного мононуклеоза
Лабораторные методы
Общеклинический анализ мочи. Изменения малоинформативны, указывают на степень интоксикации.
Серологические реакции. Наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА ( иммуноферментного анализа) и нуклеиновых кислот самого возбудителя в полимеразной цепной реакции (ПЦР). Особо стоит отметить, что обнаружение антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения.
Инструментальные методы
Дифференциальная диагностика
Лечение инфекционного мононуклеоза
Место лечения и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжёлые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано обильное питьё до 3 л/сут. (тёплая кипячёная вода, чай), назначение стола № 15 (общий стол) при лёгких формах, в некоторых случаях — стол № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.). Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Лечение инфекционного мононуклеоза у взрослых
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней степени тяжести (с тенденцией к затяжному течению и осложнениям) и выраженной формой заболевания. Возможности такой терапии достаточно ограничены: отсутствует высокоэффективное средство прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ), нередко развивается герпесвирусный гепатит. Поэтому их назначение должно быть взвешено и обосновано в каждом конкретном случае.
Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. В фазе выздоровления их приём, напротив, может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды и левомицетин, т. к. они угнетают кроветворение и могут вызвать развитие высыпаний). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
Лечение инфекционного мононуклеоза у детей
Дети переносят заболевание легче взрослых, поэтому им, как правило, показано лишь симптоматическое лечение.
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжёлого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей рекомендован осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, двукратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Почему развиваются рецидивы инфекционного мононуклеоза
Инфекционный мононуклеоз редко развивается повторно, это может происходить при активации спящей инфекции. В таких случаях, как правило, симптомы болезни отсутствуют и заболевание выявляется только при лабораторном исследовании. Однако у людей со СПИДом или другими иммунодефицитными состояниями отмечаются характерные симптомы: слабость, боли в горле и увеличение лимфатических узлов. Течение болезни в таком случае более длительное, чем при первичной инфекции.
Эпштейна–Барр-вирусная инфекция у взрослых: вопросы патогенеза, клиники и диагностики
Эпштейна–Барр-вирусная инфекция (ЭБВИ) — одна из самых распространенных вирусных инфекций. Около 90% взрослого населения мира заражены вирусом Эпштейна–Барр (ЭБВ) и после первичной инфекции остаются пожизненными носителями вируса.
Эпштейна–Барр-вирусная инфекция (ЭБВИ) — одна из самых распространенных вирусных инфекций. Около 90% взрослого населения мира заражены вирусом Эпштейна–Барр (ЭБВ) и после первичной инфекции остаются пожизненными носителями вируса. В развитых странах около 50% детей в возрасте до пяти лет инфицированы ЭБВ, однако инфекция у них протекает бессимптомно или в виде умеренного повышения активности печеночных ферментов. Заражение в подростковом возрасте кроме бессимптомного течения может манифестировать в виде синдрома острого мононуклеоза (в 30% случаев).
Подчас приходится сталкиваться с легкомысленным отношением к ЭБВ-инфекции как к заболеванию, клинически проявляющемуся только в виде инфекционного мононуклеоза, не требующего этиотропного лечения и завершающегося в большинстве случаев выздоровлением. Однако с момента описания Epstein M. A. вируса, выделенного из линии клеток лимфомы Беркитта [1], и сообщения Henle G. et al. (1968) и Sawyer R. N. et al. (1971) об этиологии инфекционного мононуклеоза [2, 3] доказана ведущая роль ЭБВ не только в инфекционной, но и в онкологической и иммунологической патологии человека [4, 5]. Так, было описано множество клинических форм ЭБВИ (опухолевых и неопухолевых), при которых вирус играет роль этиологического фактора: инфекционный мононуклеоз; хроническая активная ЭБВИ; X-сцепленная лимфопролиферативная болезнь (летальный инфекционный мононуклеоз, приобретенная гипогаммаглобулинемия, злокачественные лимфомы); назофарингеальная карцинома; лимфома Беркитта; болезнь Ходжкина; лимфопролиферативная болезнь (плазматическая гиперплазия, В-клеточная гиперплазия, В-клеточная лимфома, иммунобластная лимфома) [6–10].
Выяснена патогенетическая роль ЭБВИ при Т-клеточной/ЕК-клеточной назальной лимфоме, лимфоматоидном гранулематозе, ангиоиммунобластной лимфоаденопатии, лимфоме центральной нервной системы у иммунонекомпроментированных пациентов, опухолях гладких мышц после трансплантации, раке желудка и периферической Т-клеточной лимфоме, сопровождаемой вирусассоциированным гемофагоцитарным синдромом [11, 12].
Современное внимание клиницистов к ЭБВИ связано не только с ЭБВ-ассоциированными злокачественными новообразованиями, но и с ВИЧ-инфекцией, при которой манифестация ЭБВ наступает в любом возрасте и запускает развитие таких патологических процессов, как оральная волосовидная лейкоплакия, лимфоцитарная интерстициальная пневмония и неходжкинские лимфомы (иммунобластные; типа Беркитта; большеклеточные; ассоциированные с HHV-8 (Human Herpes Virus type 8, саркома Капоши и лейомиосаркомы) [13].
Такое многообразие клинических форм ЭБВИ становится понятным, если учесть, что ЭБВИ является инфекционной болезнью с хронической персистенцией вируса [14].
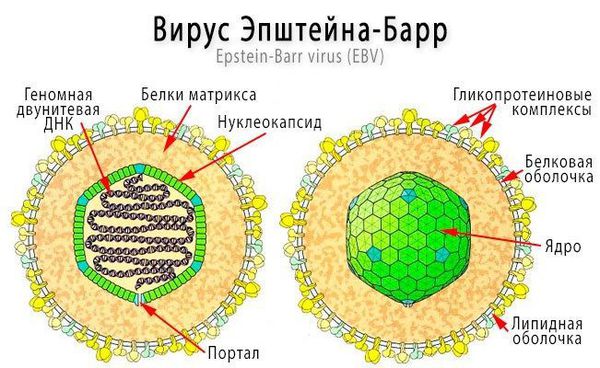
Патогенез ЭБВИ. Проникая в организм человека воздушно-капельным путем, чаще со слюной, вирус внедряется в эпителиальные клетки носо- и ротоглотки, разрушение которых приводит к распространению вируса на смежные структуры, в том числе слюнные железы и лимфоидную ткань. Репликативная форма ЭБВ содержит в линейном геноме 100 генов. Белок ЭБВ gp350/220 взаимодействует со специфическим рецептором CD21 на поверхности В-лимфоцитов, который одновременно служит рецептором для С3 бета-компонента комплемента. Роль корецептора выполняют молекулы HLA II класса. В острой стадии ЭБВ поражает один из каждой тысячи В-лимфоцитов.
Во время репликации вируса, лизиса и последующей виремии поражается лимфоретикулярный аппарат (печень, селезенка, В-лимфоциты периферической крови), что клинически проявляется в гиперплазии лимфоидной ткани, характерной для острой стадии. В результате гибели инфицированных клеток вирус попадает в слюну и выявляется в ней первые 12–18 месяцев после заражения. В дальнейшем в инфицированных эпителиальных клетках и лимфоцитах возможна реактивация латентной инфекции, в результате чего вирус периодически можно обнаружить в слюне у 20–30% лиц с латентной ЭБВИ.
В латентной стадии геном ЭБВ становится циркулярным, состоит из 10 генов и крайне редко интегрируется в геном клетки и экспрессирует шесть ядерных белков и два мембранных белка [15]. Всего в крови содержится от 1 до 50 таких клеток на 106 CD21+ лимфоцитов. В зараженных эпителиальных клетках продолжается репродукция ЭБВ. Клеточное деление инфицированных клеток обязательно сопровождается репликацией вируса с последующей передачей его дочерним клеткам.
Патологические процессы у инфицированных ЭБВ формируются редко, так как иммунная система организма, несмотря на все противодействия вируса, способна контролировать персистирующую ЭБВИ. Решающую роль в этом играет лизис инфицированных клеток цитотоксическими CD8+ Т-лимфоцитами и естественными киллерами (ЕК) [18, 19]. У части В-лимфоцитов экспрессия одного из генов, контролирующих мембранный белок, подавляется ядерным белком (EBNA1), и такие клетки становятся недоступными для лизиса CD8+ лимфоцитами и ЕК. В случае снятия подавляющегося влияния EBNA1 происходит реактивация В-лимфоцитов с последующей экспрессией обоих мембранных белков, что снова делает их доступными для лизиса цитотоксическими лимфоцитами.
Бытующее мнение, что ЭБВИ развивается только при иммунодефицитах, не выдерживает никакой критики — при столь высокой пораженности населения (до 90%) частота общей вариабельной иммунной недостаточности в популяции в среднем составляет 1:50 000–1:70 000 [20].
По последним данным в процессе хронической персистенции в эпителии и В-лимфоцитах ЭБВ самостоятельно может реализовывать механизмы иммуносупрессии, не позволяющие иммунной системе взять под контроль инфекционный процесс, им же индуцированный или вызываемый присутствующей посторонней микрофлорой. К таким механизмам иммуносупрессии следует отнести:
Клиническая картина острой ЭБВИ у взрослых хорошо известна под названием «инфекционный мононуклеоз» (ЭБВ-ИМ) [14]. После непродолжительного инкубационного периода 4–15 дней (в среднем около недели) болезнь начинается, как правило, остро, и к 2–4 дню лихорадка и симптомы общей интоксикации достигают максимальной выраженности. Больные жалуются на недомогание, ломоту в теле, слабость, головную боль, реже — тошноту и боли при глотании. Классическая температурная кривая неправильного типа, волнообразная. Длительность лихорадки — 1–3 недели. Периферические лимфатические узлы увеличиваются ко 2–3 дню от начала болезни. Реже регистрируется стертое начало, когда первым симптомом болезни является увеличение шейных групп лимфатических узлов.
К концу первой недели болезни формируется основной симптомокомплекс болезни: синдром интоксикации, тонзиллит, фарингит, лимфаденопатия и гепатоспленомегалия. Тонзиллит появляется с первых дней болезни, реже — позднее, на фоне лихорадки и других симптомов болезни (5–7 день). Может быть катаральным, лакунарным и язвенно-некротическим с образованием наложений, напоминающих дифтерийные налеты. У 1/3 больных наблюдается фарингит, который с незначительно выраженными симптомами интоксикации может быть единственным клиническим проявлением легкого течения ЭБВИ.
Лимфоаденопатия выявляется практически у всех больных. Чаще поражаются углочелюстные и заднешейные лимфоузлы, реже — подмышечные, паховые и кубитальные, как правило, симметрично. Описаны случаи острого мезаденита у больных ЭБВ-ИМ. У 25% больных выявляется экзантема, как правило, на 3–5 день болезни (макулопапулезная, мелкопятнистая, розеолезная, папулезная и петехиальная), которая исчезает бесследно через 1–3 дня. Повторных высыпаний обычно не бывает. Гепатоспленомегалия наблюдается у всех больных, появляется на 3–5 день болезни и сохраняется до 3–4 недель и более. При желтушных формах ЭБВ-ИМ выявляется иктеричность кожи, склер и потемнение мочи. Период разгара болезни при легком течении длится в среднем 10 суток, при среднетяжелом — 17 суток.
Осложнения ЭБВ-ИМ развиваются достаточно редко, но могут быть очень тяжелыми [14]. Гепатит регистрируют более чем у 90% больных, клинически максимально выражен на 2–3 неделе болезни.
К гематологическим осложнениям ЭБВ-ИМ относят гемофагоцитарный синдром, иммунную тромбоцитопеническую пурпуру, апластическую анемию, нейтропению, ДВС-синдром и усугубление течения гемолитической анемии у пациентов с наследственным сферо- и овалоцитозом.
У каждого второго больного ЭБВ-ИМ наблюдается умеренная тромбоцитопения (100 000–140 000/мл), наблюдающаяся с конца первой недели от начала болезни и постепенно нивелирующаяся в последующие 3–4 недели. Причиной тромбоцитопении является выработка антитромбоцитарных антител и массивное разрушение тромбоцитов в увеличенной селезенке. Гемолитическая анемия встречается у 0,5–3% пациентов с ЭБВ-ИМ и развивается вследствие выработки холодовых антител, антиаутоантител и аутоантител к трифосфат-изомеразе. Гемолиз обычно умеренный с максимальной выраженностью на 2–3 неделе болезни. Обструкция верхних дыхательных путей за счет гипертрофии небных миндалин и лимфоузлов кольца Вальдейера–Пирогова развивается у 0,1–1% больных, у 2/3 из них высевают альфа-гемолитический стрептококк, как правило, группы С.
Разрыв селезенки (спонтанный или травматический) происходит у 0,1–0,2% больных ЭБВ-ИМ, как правило, на 2–3 неделе болезни. Больные предъявляют жалобы на умеренную или резкую боль в животе с иррадиацией в левое плечо и надключичную область. Массивное кровотечение сопровождается перитонеальными симптомами и симптомами шока. Настораживающими по поводу разрыва селезенки симптомами следует считать тахикардию (свыше 100 уд./мин), сменившую характерную для неосложненного ЭБВ-ИМ брадикардию, и нейтрофилез (вместо лимфоцитоза). Показано срочное оперативное вмешательство.
Неврологические осложнения при первичной ЭБВИ развиваются редко (менее 1% случаев), обычно в первые две недели болезни: энцефалит, менингоэнцефалит, асептический менингит, мозговая кома, параличи черепных нервов, в том числе подъязычного, слухового и лицевого, невропатия плечевого сплетения, синдром Гийена–Барре, автономная нейропатия, острая мозжечковая атаксия, поперечный миелит, синдром «Алиса в стране чудес».
Крайне редко встречаются осложнения ЭБВ-ИМ со стороны сердечно-сосудистой и дыхательной системы (интерстициальная пневмония, плеврит, миокардит и перикардит) и синдром Рейе.
Исход острой ЭБВИ зависит от выраженности иммунной дисфункции и иммуногенетической предрасположенности к ЭБВ-ассоциированным заболеваниям. Согласно литературным источникам [14, 21–28] возможно несколько вариантов исхода острой ЭБВИ:
Под выздоровлением понимают отсутствие клинических симптомов болезни, сдвигов в базовых лабораторных исследованиях и обнаружение ДНК вируса в единичных В-лимфоцитах или эпителиальных клетках. При латентной ЭБВИ отсутствуют клинико-лабораторные признаки болезни, а вирус определяется в слюне или лимфоцитах (при чувствительности метода полимеразной цепной реакции (ПЦР) 10 копий в пробе). Для стертых и атипичных форм ЭБВИ характерны длительный субфебрилитет неясного генеза и клинические проявления иммунодефицитного состояния (рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез и др.).
По мнению многих авторов, клинические проявления хронической ЭБВИ чрезвычайно полиморфны, что крайне затрудняет постановку диагноза [21, 22]. Straus S. E. (1988), Tobi M. et al. (1988) предприняли попытку сформулировать критерии, позволяющие дифференцировать хроническую ЭБВИ: 1) перенесенное не более чем за 6 месяцев тяжелое заболевание, диагностированное как первичное заболевание инфекционным мононуклеозом или ассоциированное с необычно высокими титрами антител к ЭБВ (антитела класса IgM), к капсидному антигену (VCA) вируса в титре 1:5120 и выше или к раннему вирусному антигену в титре 1:650 и выше; 2) гистологические подтвержденное вовлечение в патологический процесс ряда органов; 3) нарастание количества ЭБВ в пораженных тканях, доказанное методом антикомплементарной иммунофлуоресценции с ядерным антигеном вируса.
Лабораторная диагностика позволяет дифференцировать различные варианты течения острой, латентной и хронической ЭБВИ между собой и с заболеваниями, имеющими сходную клиническую картину (ВИЧ, ангинозной формой листериоза, корью, вирусными гепатитами, цитомегаловирусной инфекцией (ЦМВИ), локализованной дифтерией зева, ангинами, аденовирусной инфекцией, заболеваниями крови и др.). Основополагающими критериями являются изменения в клиническом анализе крови и серологическая диагностика.
У большинства больных в крови регистрируют умеренный лейкоцитоз, нейтропению со сдвигом влево, лимфоцитоз и атипичные мононуклеары. Лейкоцитоз (10–20 × 10 9 /л) встречается у 40–70% больных ЭБВ-ИМ. Ко второй неделе болезни в крови примерно 10% пациентов выявляют значительное повышение уровня лейкоцитов (до 25 × 10 9 /л). У 80–90% больных регистрируют лимфоцитоз свыше 50%, наиболее выраженный при тяжелом течении на 2–3 неделе болезни и сохраняющийся 2–6 недель. Как правило, 20–40% лимфоцитов являются атипичными, хотя не у всех больных с ЭБВ-ИМ в крови выявляется более 10% атипичных мононуклеаров. Большинство атипичных лимфоцитов представляют собой поликлонально активированные CD8+ T-лимфоциты, часть из них представлена CD4- и CD11-клетками. Мононуклеарная реакция может сохраняться длительно (от 3–6 месяцев до нескольких лет).
Более чем у 80% больных в биохимическом анализе крови выявляется повышение показателей активности печеночных ферментов. Пик повышения ЩФ, АСТ и уровня билирубина приходится на 5–14 день, ГГТП — на 1–3 неделю болезни. Иногда уровень ГГТП остается повышенным до 12 месяцев, хотя большинство печеночных тестов нормализуется в течение трех месяцев. Уровень билирубина крови, как правило, повышается в 2–3 раза, регистрируется у 45% больных, клинически желтуха выявляется лишь у 5% пациентов.
Стимуляция В-лимфоцитов ЭБВ приводит к образованию большого количества поликлональных антител, в том числе гетерофильных, выявляемых в реакциях Пауля–Буннеля и Хоффа–Бауэра [35]. На первой неделе болезни антитела обнаруживают в крови 50% больных, к второй-третьей неделе — у 60–90% больных. Титр начинает снижаться с четвертой-пятой недели и у большинства больных сохраняется 2–3 месяца на уровне ниже 1:40; у 20% пациентов — до одного-двух лет. При первичной ЭБВИ лишь у 10–30% детей в возрасте до двух лет и 50–75% двух-четырех лет в крови выявляются гетерофильные антитела. Величина титра гетерофильных антител не коррелирует с тяжестью течения ЭБВ-ИМ. Результаты исследования гетерофильных антител в крови не являются строго специфичными, и перекрестные реакции возможны у больных с ЦМВИ, краснухой, вирусными гепатитами, лейкемией, лимфомами и СКВ.
Признаком активности вирусной инфекции является наличие MA и VCA. VCA стимулирует выработку специфических антител класса IgM с первой недели болезни, класса IgG — с третьей недели болезни, которые сохраняются пожизненно, поэтому выявление анти-VCA IgM свидетельствует об острой инфекции, а обнаружение только анти-VCA IgG — о перенесенном заболевании.
В целом об активности ЭБВИ можно объективно судить, только опираясь на данные иммунного статуса (выборочную или общую гипериммуноглобулинемию с повышенным уровнем циркулирующих иммунных комлексов (ЦИК), повышение Т-лимфоцитов в острый период и их снижение при длительно текущем и глубоком поражении, увеличение количества ЕК и В-лимфоцитов [22].
Литература