Диагноз ибс окс без подъема сегмента st что это такое
Острый коронарный синдром
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
МКБ-10
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Острый коронарный синдром без подъема сегмента ST на ЭКГ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ММА имени И.М. Сеченова
Острый коронарный синдром – предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Соответственно, огромное значение имеет разработка клинических критериев, позволяющих врачу принимать своевременные решения и выбирать оптимальное лечение, в основе которого лежат оценка риска развития осложнений и целевой подход к назначению инвазивных вмешательств. В ходе создания таких критериев все острые коронарные синдромы были разделены на сопровождающиеся и не сопровождающиеся стойким подъемом сегмента ST. В настоящее время оптимальные лечебные мероприятия, эффективность которых основана на результатах хорошо спланированных рандомизированных клинических испытаний, уже во многом разработаны. Так, при остром коронарном синдроме со стойким подъемом сегмента ST (или впервые возникшей полной блокадой левой ножки пучка Гиса), отражающим острую тотальную окклюзию одной или нескольких коронарных артерий, целью лечения является быстрое, полное и стойкое восстановление просвета коронарной артерии при помощи тромболизиса (если он не противопоказан) или первичной коронарной ангиопластики (если она технически выполнима). Эффективность указанных лечебных мероприятий доказана в целом ряде исследований.
При остром коронарном синдроме без подъема сегмента ST речь идет о пациентах с болями в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии (но не обязательно о некрозе) миокарда. У таких больных часто обнаруживаются стойкая или преходящая депрессия сегмента ST, а также инверсия, уплощение или «псевдонормализация» зубцов Т. Кроме того, изменения ЭКГ при остром коронарном синдроме без подъема сегмента ST могут быть неспецифическими или вовсе отсутствовать. Наконец, в указанную категорию больных могут быть включены и некоторые пациенты с указанными выше изменениями на электрокардиограмме, но без субъективных симптомов (т.е. случаи безболевой «немой» ишемии и даже инфаркта миокарда).
В отличие от ситуаций со стойким подъемом сегмента ST существовавшие ранее предложения по тактике лечения при остром коронарном синдроме без подъема сегмента ST носили менее четкий характер. Лишь в 2000 году были опубликованы рекомендации Рабочей группы Европейского кардиологического общества по лечению острого коронарного синдрома без подъема сегмента ST. В скором времени соответствующие рекомендации будут выработаны и для врачей России.
В настоящей статье рассматривается лишь ведение больных с подозрением на острый коронарный синдром, у которых отсутствует стойкий подъем сегмента ST. При этом основное внимание уделено непосредственно диагностике и выбору терапевтической тактики.
Но предварительно считаем необходимым сделать два замечания:
Уровень А: Заключения основаны на данных, которые были получены в нескольких рандомизированных клинических исследованиях или метаанализах.
Уровень В: Заключения основаны на данных, которые были получены в единичных рандомизированных испытаниях или в нерандомизированных исследованиях.
Уровень С. Заключения основаны на согласованном мнении экспертов.
В дальнейшем изложении после каждого пункта будет указан уровень его обоснованности.
Тактика ведения больных с острым коронарным синдромом
Первичная оценка состояния больного
Первичная оценка состояния пациента с жалобами на боль в грудной клетке или другими симптомами, позволяющими заподозрить ОКС, включает в себя:
1. Тщательный сбор анамнеза. Классические характеристики ангинозных болей, равно как и типичные варианты обострения ИБС (затяжная [> 20 минут] ангинозная боль в покое, впервые возникшая тяжелая [не ниже III ФК по классификации Canadian Cardiovascular Society (CCS)] стенокардия, недавнее утяжеление стабильной стенокардии не менее чем до III ФК по CCS) хорошо известны. Однако следует отметить, что ОКС может проявляться и атипичными симптомами, в числе которых боли в грудной клетке в покое, боли в эпигастрии, внезапно возникшая диспепсия, колющие боли в груди, «плевральные» боли, а также усиление одышки. Причем частота указанных манифестаций ОКС достаточно велика. Так, по данным Multicenter Chest Pain Study (Lee T. с соавт., 1985), острая ишемия миокарда была диагностирована у 22% пациентов с острыми и колющими болями в грудной клетке, а также у 13% больных с болями, характерными для поражения плевры, и у 7% больных, у которых болевые ощущения полностью воспроизводились при пальпации. Особенно часто атипичные проявления ОКС наблюдаются у пациентов молодого (25–40 лет) и старческого (более 75 лет) возраста, а также у женщин и больных сахарным диабетом.
2. Физикальное обследование. Результаты осмотра и пальпации грудной клетки, данные аускультации сердца, а также показатели частоты сердечных сокращений и артериального давления обычно находятся в пределах нормы. Целью физикального обследования является в первую очередь исключение внесердечных причин боли в грудной клетке (плеврит, пневмоторакс, миозит, воспалительные заболевания костно–мышечного аппарата, травмы грудной клетки и др.). Кроме того, при физикальном обследовании следует выявлять заболевания сердца, не связанные с поражением коронарных артерий (перикардит, пороки сердца), а также оценить стабильность гемодинамики и тяжесть недостаточности кровообращения.
3. ЭКГ. Регистрация ЭКГ в покое является ключевым методом диагностики ОКС. В идеале следует записать ЭКГ во время болевого приступа и сравнить ее с электрокардиограммой, зарегистрированной после исчезновения болей. При повторяющихся болях для этого может быть использовано многоканальное мониторирование ЭКГ. Очень полезно также сравнить ЭКГ со «старыми» пленками (если таковые доступны), особенно при наличии признаков гипертрофии левого желудочка или перенесенного инфаркта миокарда.
Наиболее надежными электрокардиографическими признаками ОКС являются динамика сегмента ST и изменения зубца Т. Вероятность наличия ОКС наиболее велика, если соответствующая клиническая картина сочетается с депрессией сегмента ST глубиной более 1 мм в двух или более смежных отведениях. Несколько менее специфичным признаком ОКС является инверсия зубца Т, амплитуда которого превышает 1 мм, в отведениях с преобладающим зубцом R. Глубокие негативные симметричные зубцы Т в передних грудных отведениях часто свидетельствуют о выраженном проксимальном стенозе передней нисходящей ветви левой коронарной артерии. Наконец, наименее информативны неглубокая (менее 1 мм) депрессия сегмента ST и незначительная инверсия зубца Т.
Следует помнить о том, что полностью нормальная ЭКГ у больных с характерными симптомами не исключает диагноз ОКС.
Таким образом, у больных с подозрением на ОКС следует зарегистрировать ЭКГ в покое и начать длительное многоканальное мониторирование сегмента ST. Если мониторирование по каким–либо причинам невыполнимо, то необходима частая регистрация ЭКГ (уровень обоснованности: С).
Больные с подозрением на ОКС без подъема сегмента ST должны быть немедленно госпитализированы в специализированные отделения неотложной кардиологии/отделения интенсивной терапии и кардиореанимации (уровень обоснованности: С).
Исследование биохимических маркеров повреждения миокарда
«Традиционные» сердечные ферменты, а именно креатинфосфокиназа (КФК) и ее изофермент МВ КФК менее специфичны (в частности, возможны ложноположительные результаты при травме скелетных мышц). Кроме того, имеет место значительное перекрывание между нормальными и патологическими сывороточными концентрациями указанных ферментов. Наиболее специфичными и надежными маркерами некроза миокарда являются кардиальные тропонины Т и I. Следует определять концентрацию тропонинов Т и I через 6–12 часов после поступления в стационар, а также после каждого эпизода интенсивной боли в грудной клетке.
Если у больного с подозрением на ОКС без подъема сегмента ST имеет место повышенный уровень тропонина Т и/или тропонина I, то такое состояние следует расценивать, как инфаркт миокарда, и проводить соответствующее медикаментозное и/или инвазивное лечение.
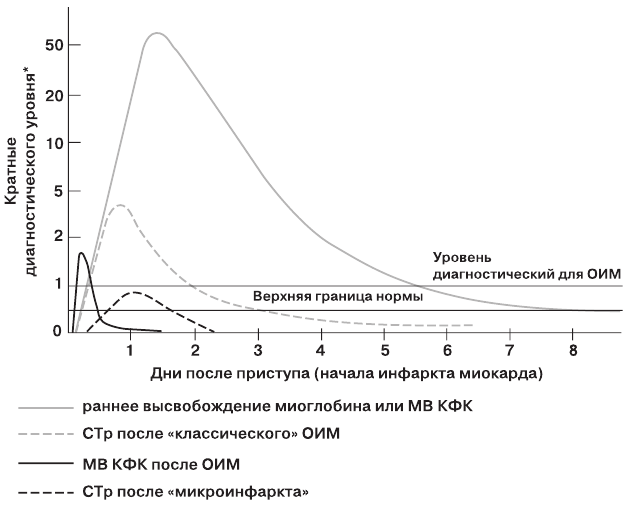
Следует также учитывать, что после некроза сердечной мышцы повышение концентрации различных маркеров в сыворотке крови происходит неодновременно. Так, наиболее ранним маркером некроза миокарда является миоглобин, а концентрации МВ КФК и тропонина увеличиваются несколько позже. Кроме того, тропонины остаются повышенными в течение одной–двух недель, что затрудняет диагностику повторного некроза миокарда у больных, недавно перенесших инфаркт миокарда.
Соответственно, при подозрении на ОКС тропонины T и I должны быть определены в момент поступления в стационар и повторно измерены через 6–12 часов наблюдения, а также после каждого болевого приступа. Миоглобин и/или МВ КФК следует определять при недавнем (менее шести часов) появлении симптомов и у пациентов, недавно (менее двух недель назад) перенесших инфаркт миокарда (уровень обоснованности: С).
Начальная терапия больных с подозрением на ОКС без подъема сегмента ST
При ОКС без подъема сегмента ST в качестве начальной терапии следует назначить:
1. Ацетилсалициловую кислоту (уровень обоснованности: А);
2. Гепарин натрия и низкомолекулярные гепарины (уровень обоснованности: А и В);
3. b–блокаторы (уровень обоснованности: В);
4. При сохраняющихся или рецидивирующих болях в грудной клетке – нитраты внутрь или внутривенно (уровень обоснованности: С);
5. При наличии противопоказаний или непереносимости b–блокаторов – антагонисты кальция (уровень обоснованности: В и С).
В течение первых 8–12 часов необходимо тщательно наблюдать за состоянием больного. Предметом особого внимания должны быть:
Пациенты с острым коронарным синдромом представляют собой весьма разнородную группу больных, которые различаются по распространенности и/или тяжести атеросклеротического поражения коронарных артерий, а также по степени «тромботического» риска (т.е. риска развития инфаркта миокарда в ближайшие часы/дни). Основные факторы риска представлены в таблице 1.
Пациенты с острым коронарным синдромом представляют собой весьма разнородную группу больных, которые различаются по распространенности и/или тяжести атеросклеротического поражения коронарных артерий, а также по степени «тромботического» риска (т.е. риска развития инфаркта миокарда в ближайшие часы/дни). Основные факторы риска представлены в таблице 1.
На основании данных динамического наблюдения, ЭКГ и биохимических исследований каждый пациент должен быть отнесен к одной из двух указанных ниже категорий.
1. Пациенты с высоким риском развития инфаркта миокарда или смерти
К этой категории относятся больные, у которых имели место:
2. Пациенты с низким риском развития инфаркта миокарда или смерти
К этой категории относятся больные, у которых за время динамического наблюдения:
Дифференцированная терапия в зависимости от риска развития инфаркта миокарда или смерти
Для больных с высоким риском указанных событий может быть рекомендована следующая лечебная тактика:
1. Введение блокаторов IIb/IIIa рецепторов: абциксимаб, тирофибан или эптифибатид (уровень обоснованности: А).
2. При невозможности использования блокаторов IIb/IIIa рецепторов – внутривенное введение гепарина натрия по схеме (табл. 2) или низкомолекулярных гепаринов (уровень обоснованности: В).
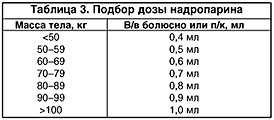
В современной практике широко используются следующие низкомолекулярные гепарины: адрепарин, дальтепарин, надропарин, тинзапарин и эноксапарин. В качестве примера остановимся подробнее на надропарине. Надропарин – низкомолекулярный гепарин, полученный из стандартного гепарина методом деполимеризации. Препарат характеризуется выраженной активностью в отношении фактора Xа и слабой активностью в отношении фактора IIа. Анти–Xа активность надропарина более выражена, чем его влияние на АЧТВ, что отличает его от гепарина натрия. Для лечения ОКС надропарин вводят п/к 2 раза в сутки в комбинации с ацетилсалициловой кислотой (до 325 мг/сут). Начальную дозу определяют из расчета 86 ЕД/кг, и ее следует вводить в/в болюсно. Затем подкожно вводят такую же дозу. Продолжительность дальнейшего лечения – 6 дней, в дозах, определяемых в зависимости от массы тела (табл. 3).
3. У больных с жизнеопасными нарушениями сердечного ритма, гемодинамической нестабильностью, развитием ОКС вскоре после инфаркта миокарда и/или наличием в анамнезе АКШ следует как можно быстрее выполнить коронароангиографию (КАГ). В процессе подготовки к КАГ следует продолжать введение гепарина. При наличии атеросклеротического повреждения, позволяющего провести реваскуляризацию, вид вмешательства выбирают с учетом особенностей повреждения и его протяженности. Принципы выбора процедуры реваскуляризации при ОКС аналогичны общим рекомендациям для данного вида лечения. Если выбрана чрескожная транслюминальная коронарная ангиопластика (ЧТКА) с установкой стента или без него, то ее можно произвести немедленно после ангиографии. В этом случае введение блокаторов IIb/IIIa рецепторов следует продолжать в течение 12 часов (для абциксимаба) или 24 часов (для тирофибана и эптифибатида). Уровень обоснованности: А.
У больных с низким риском развития инфаркта миокарда или смерти может быть рекомендована следующая тактика:
1. Прием внутрь ацетилсалициловой кислоты, b–блокаторов, возможно – нитратов и/или антагонистов кальция (уровень обоснованности: В и С).
2. Отмена низкомолекулярных гепаринов в том случае, если за время динамического наблюдения отсутствовали изменения на ЭКГ и не повышался уровень тропонина (уровень обоснованности: С).
3. Нагрузочная проба для подтверждения или установления диагноза ИБС и оценки риска неблагоприятных событий. Больным с выраженной ишемией во время стандартного нагрузочного теста (велоэргометрия или тредмил) следует выполнить КАГ с последующей реваскуляризацией. При неинформативности стандартных тестов могут быть полезны стресс–эхокардиография или нагрузочная перфузионная сцинтиграфия миокарда.
Ведение больных ОКС без подъема сегмента ST после выписки из стационара
1. Введение низкомолекулярных гепаринов в том случае, если имеют место повторные эпизоды ишемии миокарда и невозможно выполнить реваскуляризацию (уровень обоснованности: С).
2. Прием b–блокаторов (уровень обоснованности: А).
3. Широкое воздействие на факторы риска. В первую очередь – прекращение курения и нормализация липидного профиля (уровень обоснованности: А).
4. Прием ингибиторов АПФ (уровень обоснованности: А).
В настоящее время многие лечебные учреждения в России не располагают возможностями проведения вышеупомянутых диагностических и лечебных мероприятий (определение уровня тропонинов T и I, миоглобина; экстренная коронароангиография, использование блокаторов IIb/IIIa рецепторов и др.). Можно ожидать, однако, все более широкого их включения в медицинскую практику в нашей стране уже в ближайшем будущем.
Применение нитратов при нестабильной стенокардии основывается на патофизиологических предпосылках и клиническом опыте. Данные контролируемых исследований, указывающие на оптимальные дозировки и длительность их применения, отсутствуют.
Лечение острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ*,**
Подготовка текста рекомендаций
проф. Грацианский Н.А. (Москва)
Состав комитета экспертов ВНОК по разработке рекомендаций
Председатель комитета экспертов – академик РАМН, Оганов Р.Г. (Президент ВОНК)
Члены комитета
д.м.н., Агапов А.А. (Москва), академик РАМН Акчурин Р.С. (Москва), проф. Алекян Б.Г. (Москва), член-корр. РАН Беленков Ю.Н. (Москва), проф. Волкова Э.Г. (Челябинск), проф. Габинский Я.Л. (Екатеринбург), проф. Грацианский Н.А. (Москва), проф. Гринштейн Ю. И. (Красноярск), проф. Довгалевский П.Я. (Саратов), проф. Иоселиани Д.Г. (Москва), проф. Карпов Ю.А. (Москва), проф. Лопатин Ю.М. (Волгоград), проф. Люсов В.А. (Москва), проф. Марков В.А. (Томск), проф. Панченко Е.П. (Москва), проф. Перепеч Н.Б. (Санкт-Петербург), проф. Поздняков Ю.М. (Жуковский), проф. Руда М.Я. (Москва), проф. Самко А.Н. (Москва), проф. Сидоренко Б.А. (Москва), проф. Сыркин А.Л. (Москва), проф. Туев А.В. (Пермь), проф. Шалаев С.В. (Тюмень), членкорр. РАМН Шляхто Е.В. (Санкт-Петербург).
Общество
Всероссийское научное общество кардиологов
1. Введение
Для КБС как хронического заболевания, характерны периоды стабильного течения и обострений. Период обострения КБС обозначают как ОКС. Этот термин объединяет такие клинические состояния, как ИМ, включая неQ-ИМ, мелкоочаговый, микро- и т.д.) и НС. НС и ИМ являются разными клиническими проявлениями единого патофизиологического процесса – тромбоза различной степени выраженности над надрывом атеросклеротической бляшки или эрозией эндотелия КА, и последующих дистальных тромбоэмболий.
Термин ОКС был введен в клиническую практику, когда выяснилось, что вопрос о применении некоторых активных методов лечения, в частности ТЛТ, должен решаться до окончательного диагноза наличия или отсутствия крупноочагового ИМ.
При первом контакте врача с больным при подозрении на наличие ОКС по клиническим и ЭКГ признакам он может быть отнесен к одной из двух его основных форм.
ОКСП ST. Это больные с наличием боли или других неприятных ощущений (дискомфорта) в грудной клетке и стойкими подъемами сегмента ST или «новой», впервые возникшей, или предположительно впервые возникшей БЛНПГ на ЭКГ. Стойкие подъемы сегмента ST отражают наличие острой полной окклюзии КА. Целью лечения в данной ситуации является быстрое и стойкое восстановление просвета сосуда. Для этого при отсутствии противопоказаний используются тромболитические агенты или прямая ангиопластика – ЧКВ.
ОКСБП ST. Больные с наличием боли в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но БП ST. У этих больных могут определяться стойкие или преходящие депрессии ST, инверсия, сглаженность или псевдонормализация зубца Т; ЭКГ при поступлении может быть и нормальной. Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторными (серийными) регистрацией ЭКГ и определением маркеров некроза миокарда: СТр и МВ КФК. В лечении таких больных тромболитические агенты не эффективны и не используются. Лечебная тактика зависит от степени риска (тяжести состояния) больного.
1.1. Некоторые определения [4]
ОКС – любая группа клинических признаков или симптомов, позволяющих подозревать острый ОИМ или НС, включает в себя ОИМ, ИМП ST, ИМБП ST, ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ признакам, и НС. Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза перечисленных состояний. Используется для обозначения больных при первом контакте с ними и подразумевает необходимость лечения как больных ИМ или НС.
ИМБП ST – острый процесс ишемии миокарда достаточной тяжести и продолжительности, чтобы вызвать некроз миокарда. На начальных ЭКГ отсутствуют подъемы ST. У большинства больных, у которых болезнь начинается как ИМБП ST, зубцы Q не появляются и в конце концов диагностируется неQ-ИМ. ИМБП ST отличается от НС наличием (повышением уровней) маркеров некроза миокарда, которые при НС отсутствуют.
НС – острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза миокарда. Обычно на ЭКГ нет подъемов ST. Отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза ИМ.
1.1.1. Соотношение понятий НС и ИМБП ST. НС с повышенными уровнями СТр
Понятие ИМБП ST появилось в связи с широким внедрением в клиническую практику определения СТр. Больные с ОКСБП ST с повышенным уровнем СТр имеют худший прогноз (более высокий риск) и требуют более активных лечения и наблюдения. Термин ИМБП ST используется для «маркировки» больного на протяжении непродолжительного времени, пока не выяснится окончательно, не раз- вился ли у него крупноочаговый ИМ или процесс ограничился возникновением неQ-ИМ. Выделение ИМБП ST без определения СТр на основании менее чувствительных маркеров некроза, в частности МВ КФК, возможно, но приводит к выявлению только части больных с очагами некроза в миокарде и, следовательно, высоким риском.
Таким образом, для быстрого разграничения внутри ОКСБП ST, ИМБП ST и НС требуется определение уровней СТр.
НС и ИМБП ST – состояния очень близкие, имея общий патогенез и схожую клиническую картину, могут отличаться только выраженностью (тяжестью) симптомов. В России в медицинских учреждениях используются разные, как количественные, так и качественные методы определения СТр. Соответственно в зависимости от чувствительности метода определения маркеров некроза одно и то же состояние может оцениваться по-разному: НС или ИМБП ST. До сих пор официально не сформулировано отношение к диагностике ИМ на основании факта повышения содержания СТр любой степени выраженности. С другой стороны, положительный анализ на Тр (повышенные уровни при количественном определении) существенно влияет на выбор метода и места лечения и должен быть каким-то образом отражен в диагнозе. Поэтому допустимо использование формулировки «НС с повышенным уровнем СТр» (Т или I) как равнозначной термину ИМБП ST. Эта формулировка предусмотрена классификацией НС Hamm CW и Braunwald E – НС класса IIIB, Тр положительная (таблица 1).
А — Развивается в присутствии экстракардиальных факторов, которые усиливают ишемию миокарда.
Вторичная НС
В — Развивается без экстракардиальных факторов
Первичная НС.
С —Возникает в пределах 2-х недель после инфаркта миокарда.
Постинфарктная НС
I — Первое появление тяжелой стенокардии, прогрессирующая стенокардия; без стенокардии покоя
II — Стенокардия покоя в предшествующий месяц, но не в ближайшие 48 час; (стенокардия покоя, подострая)
III — Стенокардия покоя в предшествующие 48 час; (стенокардия покоя, острая)
2. Диагноз
2.1. Клиническая симптоматика
Больные с подозрением на развитие ОК- СБП ST, лечение которых рассматривается в настоящих рекомендациях, при обращении за медицинской помощью могут быть отнесены к следующим клиническим группам:
больные после затяжного >15 мин. приступа ангинозной боли в покое. Такое состояние обычно служит основанием для вызова скорой помощи или экстренного обращения в лечебное учреждение какимто другим путем. Оно соответствует III классу НС по классификации Hamm CW и Braunwald E (таблица 1). Относящиеся к этой группе больные составляют основной объект настоящих рекомендаций;
больные с впервые возникшей в предшествовавшие 28-30 дней тяжелой стенокардией;
больные, у которых произошла дестабилизация ранее существовавшей СС с появлением характеристик, присущих по крайней мере III ФК стенокардии по классификации Канадской ассоциации кардиологов (Приложение), и/или приступов боли в покое (прогрессирующая стенокардия, стенокардия кресчендо).
ОКС могут проявляться атипично, особенно у молодых (25-40 лет) и пожилых (>75 лет) больных, больных СД и женщин. Атипичные проявления НС включают в себя боль, возникающую преимущественно в покое, боль в эпигастрии, остро появившиеся расстройства пищеварения, колющую боль в грудной клетке, боль с признаками, присущими поражению плевры, или нарастание одышки. В этих случаях правильной диагностике способствуют указания на более или менее длительное существование КБС.
2.2. Физикальное обследование
Целями обследования являются: исключение внесердечных причин боли, заболеваний сердца неишемического происхождения (перикардит, поражения клапанов), а также внесердечных причин, потенциально способствующих усилению ишемии (анемия); выявление сердечных причин, усиливающих (или вызывающих) ишемию миокарда (СН, АГ).
2.3. ЭКГ
ЭКГ покоя – основной метод оценки больных с ОКС. Следует обеспечить регистрацию ЭКГ при наличии симптомов и сравнивать с ЭКГ, снятой после их исчезновения. Желательно сравнение зарегистрированной ЭКГ со «старыми», полученными до настоящего обострения, особенно при наличии ГЛЖ или предшествовавшего ИМ. Зубцы Q, указывающие на рубцы после ИМ, высоко специфичны для выраженного коронарного атеросклероза, но не свидетельствуют о нестабильности в настоящий момент.
ЭКГ признаки нестабильной КБС – смещения сегмента ST и изменения зубца T. Особенно велика вероятность наличия НС при сочетании соответствующей клинической картины с депрессиями сегмента ST > 1 мм в двух или более смежных отведениях, а также инверсией зубца Т >1 мм в отведениях с преобладающим зубцом R; последний признак менее специфичен. Глубокие симметричные инверсии зубца Т в передних грудных отведениях часто свидетельствуют о выраженном проксимальном стенозе передней нисходящей ветви ЛКА; неспецифические смещения сегмента ST и изменения зубца Т, по амплитуде ≤1 мм, менее информативны.
Полностью нормальная ЭКГ у больных с симптомами, заставляющими по- дозревать ОКС, не исключает его наличия. Однако если во время сильной боли регистрируется нормальная ЭКГ, следует упорнее искать другие возможные причины жалоб больного.
Подъем сегмента ST указывает на трансмуральную ишемию миокарда вследствие окклюзии КА. Стойкий подъем сегмента ST характерен для развивающегося ИМ. Преходящий подъем сегмента ST может быть при стенокардии Принцметала (вазоспастической стенокардии).
2.4. Биохимические маркеры повреждения миокарда
При ОКСБП ST СТр Т и I как маркеры некроза миокарда из-за их большей специфичности и надежности предпочтительнее традиционно определяемых КФК и ее МВ фракции. Повышенный уровень СТр T или I отражает некроз клеток миокарда. При наличии других признаков ишемии миокарда – загрудинная боль, изменения сегмента ST такое повышение следует называть ИМ [6].
Определение СТр позволяет обнаружить повреждение миокарда примерно у трети больных без повышения МВ КФК. Для подтверждения или исключения повреждения миокарда необходимы повторные заборы крови и измерения в течение 6-12 часов после поступления и после любого эпизода сильной боли в грудной клетке.
Изменение содержания различных маркеров некроза миокарда во времени по отношению к болевому приступу представлено на рисунке 1. Миоглобин является относительно ранним маркером, тогда как повышение МВ КФК и СТр появляется позже. СТр могут оставаться повышенными в течение 1-2 недель, что затрудняет диагностику повторного некроза у больных с недавним ИМ (таблица 6 в Приложении).
2.5. Оценка риска
У больных с диагнозом ОКСБП ST в каждом конкретном случае выбор лечебной стратегии зависит от риска развития ИМ или смерти.
2.5.1. ФР
Риск смерти и возникновения ИМ увеличивается с возрастом. С повышенным риском коронарных осложнений связаны мужской пол и такие предшествующие проявления КБС, как тяжелая и длительно существующая стенокардия или ранее перенесенный ИМ. Признаками повышенного риска являются нарушения функции ЛЖ, застойная СН, а также АГ и СД. Большинство хорошо известных ФР КБС также являются признаками плохого прогноза при ОКС.
2.5.1.1. Клинические данные
Прогностически важными являются время, прошедшее после последнего эпизода ишемии, наличие стенокардии покоя и ответ на медикаментозное лечение. Эти признаки, наряду с концентрацией СТр, учтены в классификации Hamm CW и Braunwald E. (таблица 1).
2.5.1.2. ЭКГ
Данные ЭКГ являются решающими для диагностики ОКС и оценки прогноза. У больных с депрессией сегмента ST риск последующих осложнений выше, чем у больных, у которых единственным изменением является инверсия зубца Т. В свою очередь, последние имеют больший риск осложнений по сравнению с больными при нормальной ЭКГ.
Безболевые («немые») эпизоды ишемии миокарда не могут быть определены с помощью обычной ЭКГ. Поэтому целесообразно Холтеровское мониторирование ЭКГ, хотя его возможности ограничены регистрацией только двух-трех отведений и получением результата не менее, чем через несколько часов после записи*.
2.5.1.3. Маркеры повреждения миокарда – СТр
У больных с повышенным уровнем СТр краткосрочный и отдаленный прогнозы менее благоприятны по сравнению с пациентами без такого повышения. Риск новых коронарных событий коррелирует со степенью повышения Тр.
Повышение риска, связанное с высоким уровнем СТр, не зависит от других ФР, включая изменения ЭКГ в покое или при длительном мониторировании. Выявление больных с повышенным содержанием СТр имеет значение для выбора метода лечения.
2.5.1.4. ЭхоКГ
ЭхоКГ позволяет оценить состояние систолической функции ЛЖ, которое имеет важное прогностическое значение. Во время ишемии миокарда могут быть обнаружены локальная гипокинезия или акинезия стенки ЛЖ, а после исчезновения ишемии – восстановление нормальной сократимости. Для оценки прогноза и выбора тактики ведения больных важно диагностировать такие состояния, как стеноз устья аорты или гипертрофическая кардиомиопатия.
2.5.1.5. Нагрузочные тесты перед выпиской
Стресс–тест, выполненный после стабилизации состояния больного и перед выпиской, полезен для подтверждения диагноза КБС и для оценки риска ее осложнений. Значительная часть больных не может выполнить нагрузочные тесты, и это само по себе связано с плохим прогнозом. Добавление визуализационных методов, позволяющих обнаружить ишемию миокарда, таких как ЭхоКГ, обеспечивает дальнейшее повышение чувствительности и специфичности прогноза. Однако крупные, длительные, прогностические исследования с использованием стресс-ЭхоКГ у больных после эпизода ОКСБП ST отсутствуют.
2.5.1.6. КАГ
Этот метод исследования дает информацию о наличии стенозирующих изменений КА и их тяжести. Пациенты с многососудистым поражением и больные со стенозом ствола ЛКА имеют более высокий риск серьезных осложнений. КАГ оценка степени и локализации стеноза, вызвавшего ухудшение, и других стенозов, является необходимой в случае, если планируется ЧКВ. Наибольший риск связан с наличием дефектов наполнения, указывающих на внутрикоронарный тромб.
3. Методы лечения
3.1. Антиишемические препараты
Эти препараты уменьшают потребление кислорода миокардом, снижая ЧСС, АД, подавляя сократимость ЛЖ или вызывают вазодилатацию.
3.1.1. БАБ
БАБ рекомендуют применять у всех больных с ОКС при отсутствии противопоказаний; причем у больных с высоким риском развития неблагоприятных событий сначала предпочтителен в/в путь введения. Нет доказательств того, что какой-то конкретный БАБ более эффективен. Терапия может быть начата с метопролола, пропранолола или атенолола. В случаях, когда по мнению врача необходимо очень быстрое прекращение действия БАБ, целесообразно использовать эсмолол.
С наиболее коротко действующих препаратов следует начинать лечение при наличии сопутствующих заболеваний, например патологии легких или дисфункции ЛЖ. Парентеральное введение БАБ требует тщательного наблюдения за АД, желательно непрерывное мониторирование ЭКГ. Целью последующего приема БАБ per os должно быть достижение ЧСС 50-60 уд/мин. Не следует использовать БАБ у больных с выраженными нарушениями АВ проводимости (АВ блокада I степени с PQ>0,24 сек, II или III степеней) без работающего искусственного водителя ритма, бронхиальной астмой в анамнезе, тяжелой острой дисфункцией ЛЖ с признаками СН*.
Особую осторожность следует соблюдать у больных хроническими обструктивными заболеваниями легких, начиная лечение с относительно коротко действующего, кардиоселективного БАБ, например, метопролола в уменьшенных дозах.
3.1.2. Нитраты
Следует учитывать, что применение нитратов при НС основано на патофизиологических предпосылках и клиническом опыте. Данные контролируемых исследований, которые доказывали бы оптимальные дозировки и длительность применения, отсутствуют.
У больных, с сохраняющимися эпизодами ишемии миокарда (и/или коронарной боли) целесообразно назначать нитраты в/в. Дозу следует постепенно увеличивать («титровать») до исчезновения симптомов или появления побочных эффектов: головной боли, гипотензии. Следует помнить о том, что длительное применение нитратов может вызвать привыкание.
По мере достижения контроля над симптомами, в/в введение нитратов следует заменить на непарентеральные формы, соблюдая при этом некоторый безнитратный интервал.
3.1.3. АК
Мета-анализы результатов испытаний эффективности АК при НС показали, что этот класс препаратов не предупреждает развитие ОИМ и не снижает смертность. Более того, согласно данным некоторых несравнительных исследований применение коротко действующего нифедипина может быть связанно с увеличением смертности. С другой стороны, есть указания на положительное действие недигидропиридиновых препаратов (дилтиазема и верапамила) при ИМ БП ST.
АК могут способствовать устранению симптомов у больных, уже лечившихся БАБ и нитратами. Дилтиазем и верапамил можно применять для лечения больных с противопоказаниями к БАБ и у пациентов с вариантной (вазоспастической) стенокардией. Не следует использовать нифедипин или другие дигидроперидины без сопутствующей терапии БАБ. АК противопоказаны больным с значительными нарушениями сократительной функции ЛЖ или АВ проведения.
3.2. Антитромботические препараты. Антитромбины
Основная роль в происхождении ОКС принадлежит внутрикоронарному тромбозу. Тромб состоит из фибрина и тромбоцитов. Соответственно, уменьшают тромбообразование ингибиторы тромбина – прямые (гирудин) и непрямые – НФГ или НМГ, а также антитромбоцитарные препараты: аспирин, тиенопиридины, блокаторы ГП IIb/IIIa рецепторов тромбоцитов.
3.2.1. Гепарины (НФГ и НМГ)
НФГ. На протяжении длительного времени в качестве АТТ НС и ИМБП ST (ОКСБП ST) рекомендуют применять НФГ. Методом контроля терапии НФГ является определение АЧТВ; метод его определения изложен в Приложении. В клинической практике поддержание терапевтической концентрации гепарина в крови затруднено, прежде всего, из-за непредсказуемого связывания его с белками плазмы крови, концентрация которых повышается вследствие острофазовых реакций. Гепарин мало эффективен в отношении тром- боцитарного тромба и слабо влияет на тромбин, входящий в состав тромба.
НМГ имеют ряд отличий от НФГ, обусловливающих относительную простоту их практического применения. НМГ характеризуются более высоким соотношением анти-Ха/анти IIa активности, меньшей чувствительностью к тромбоцитарному фактору 4, более предсказуемым антикоагулянтным эффектом при меньшей частоте тромбоцитопений. Эти препараты можно вводить п/к, дозируя их по весу больного, и не проводя лабораторный контроль. Существуют доказательства того, что НМГ эффективнее плацебо у больных, получающих аспирин. Имеются данные, свидетельствующие о преимуществах НМГ эноксапарина перед НФГ в острую фазу болезни*.
Испытания других НМГ (дальтепарина и надропарина) продемонстрировали эффективность, сходную с эффективностью НФГ. Сравнительные исследования наиболее широко распространенных НМГ при ОКСБП ST не проводились.
Таким образом, введение НМГ в течение 2-8 суток в острую фазу болезни, так же эффективно, как и применение НФГ. Использовать НМГ на практике значительно удобнее из-за простоты введения, отсутствия необходимости в постоянном лабораторном контроле. Безопасность НМГ равна безопасности НФГ.
Крупные исследования НМГ показали, что продолжение введения НМГ после 8 суток в среднем и у всех больных без учета конкретной клинической ситуации, риска осложнений и перспектив инвазивного лечения не приводит к повышению эффективности лечения ОКСБП ST.
3.2.1.1. Длительное введение НМГ у больных с признаками повышенного риска осложнений
Анализ данных, полученных у больных в испытаниях препаратов НМГ при ОК-СБП ST показал, что пациенты, у которых длительное введение НМГ может оказать положительное действие, существуют. Выявить их можно, правильно охарактеризовав риск осложнений перед началом терапии НМГ. В исследовании FRISC (Fragmin during Instability in Coronary artery disease) назначение НМГ в течение 30-45 дней оказалось эффективным у больных с уровнем СТрТ > 0,1 мкг/л*. В этом исследовании продолжительное введение (до 90 дней) НМГ оказалось эффективным у больных, у которых в остром периоде имелись эпизоды ишемии при мониторировании ЭКГ в 12 отведениях в течение 24 часов, или векторкардиограммы. Анализ результатов FRISC-II позволяет предположить, что у больных высокого риска введение НМГ целесообразно продолжать до показанной таким больным инвазивной процедуры реваскуляризации миокарда.
3.2.2. Прямые ингибиторы тромбина
Применение гирудина и ему подобных препаратов рекомендуется для лечения больных с тромбоцитопенией, вызванной гепарином. В настоящее время ни один из прямых ингибиторов тромбина не рекомендован к применению при ОКСБП ST.
3.2.3. Лечение геморрагических осложнений, связанных с терапией антитромбинами
Небольшие кровотечения обычно требуют простого прекращения лечения. Крупное кровотечение из желудочно-кишечного тракта, проявляющееся рвотой кровью, меленой, или внутричерепное кровоизлияние могут потребовать применения антагонистов гепарина (Приложение). При этом увеличивается риск возникновения тромботического феномена отмены. Антикоагулянтное и геморрагическое действия НФГ блокируют введением протамина сульфата, который нейтрализует анти IIa активность препарата. Протамина сульфат лишь частично нейтрализует анти-Ха активность НМГ.
3.3. Антитромботические препараты. Антитромбоцитарные средства
3.3.1. Аспирин (ацетилсалициловая кислота)
Аспирин ингибирует циклооксигеназу-1 и блокирует образование ТХА2. Таким образом, подавляется агрегация тромбоцитов, индуцируемая таким путем. Доказано, что аспирин в дозах 75-325 мг/сут. существенно снижает частоту случаев смерти и ИМ у больных НС. Продолжение приема аспирина после стабилизации состояния обеспечивает отдаленный положительный профилактический эффект. В исследованиях, в которых было продемонстрировано позитивное действие аспирина при ОКС, использовались преимущественно «простые», не кишечнорастворимые формы препарата.
Существует ряд противопоказаний к назначению аспирина и редких побочных эффектов: аллергия, активная пептическая язва, местное кровотечение или геморрагические диатезы.
Лечение аспирином рекомендуется всем больным с подозрением на ОКС при отсутствии явных противопоказаний.
3.3.1.1. Доза аспирина
В исследованиях, доказавших положительное действие аспирина при НС, использовались дозы 75-325 мг/сут. и даже более высокие. Согласно мета-анализу основных работ по АТТ не только при обострениях КБС, клиническая эффективность аспирина в дозах 75-160 мг/сут. не уступала эффективности более высоких доз [7]. Согласно этому мета-анализу при применении аспирина в дозах 150-160 мг/сут. возрастала опасность кровотечений, как при комбинировании препарата с клопидогрелем, так и при изолированном применении.
Поэтому предпочтительными для длительного лечения следует считать дозы аспирина в диапазоне 75-160 (150) мг/сут. Однако, данных, указывающих на нецелесообразность по каким-либо причинам применения доз 160-325 мг/сут. в остром периоде болезни, в частности на этапе госпитализации или в связи с инвазивными процедурами, нет.
3.3.1.2. Резистентность к аспирину
Участи пациентов аспирин не оказывает ожидаемого влияния на результаты лабораторных тестов, характеризующих агрегацию тромбоцитов in vitro, или/и на время кровотечения. Это явление обозначают как «резистентность к аспирину». Доля таких больных в различных иссле- дованиях значительная (до 40%), что противоречит положительным клиническим результатам применения аспирина. Расхождения объясняют несовершенством методов оценки агрегации ex vivo и трудностями стандартизации определения времени кровотечения. С другой стороны, на «резистентность к аспирину» ссылаются и при возникновении тромботических осложнений у больных, принимавших аспирин. Предполагают, что во многих подобных случаях истинной резистентности нет, а отсутствие антитромботического эффекта связано с недостаточной приверженностью лечению (non-compliance), влиянием одновременно принимаемых других лекарств (например, нестероидных противовоспалительных средств) и тяжестью течения основного заболевания. Несмотря на сделанные замечания, следует иметь в виду, что какая-то доля, очевидно небольшая, больных ОКС, использующих только аспирин, по каким-то причинам, в т.ч., вероятно из-за наличия истинной резистентности, в действительности лишена антитромбоцитарного вмешательства. Пригодные для применения в клинической практике лабораторные методы быстрого выявления таких больных еще не оп- ределены. Поэтому сведения о возможной устойчивости к аспирину у части больных в настоящее время следует рассматривать как дополнительное основание для включения в комплекс АТТ при ОКСБП ST наряду с аспирином других антитромбоцитарных агентов – тиенопиридина клопидогреля, а у больных наиболее высокого риска – антагонистов ГП IIb/IIIa тромбоцитов. С большой степенью вероятности можно предположить, что у больных, на которых не действует аспирин, эффект окажут эти средства.
3.3.2. Антагонисты рецепторов к АДФ: тиенопиридины
Производные тиенопиридина тиклопидин и клопидогрель – антагонисты АДФ, приводящие к угнетению агрегации тромбоцитов. Их действие наступает медленнее, чем аспирина. Поэтому в начале лечения используются однократные ударные (нагрузочные) дозы препаратов. Тиклопидин целесообразно применять для лечения больных, которым по каким то причинам не может быть назначен аспирин. Однако часто можно встретить непереносимость самого этого лекарства из-за желудочнокишечных расстройств или аллергических реакций. Могут развиться нейтропения и тромбоцитопения, поэтому обязательно строгое наблюдение за числом лейкоцитов и тромбоцитов; рекомендуется выполнять клинический анализ крови с подсчетом тромбоцитов и лейкоцитарной формулы через каждые 2 недели на протяжении первых 3 месяцев лечения.
Клопидогрель имеет значительно меньше побочных эффектов, чем тиклопидин. Оба тиенопиридина (клопидогрель предпочтителен из-за меньшей вероятности возникновения серьезных осложнений) могут быть рекомендованы для неотложного и длительного лечения больных, которые не переносят аспирин, и в сочетании с аспирином – для кратковременного лечения пациентов, подвергнутых стентированию КА.
Механизмы антитромбоцитарного действия тиенопиридинов и аспирина различны, поэтому целесообразно комбинировать эти препараты. В крупном, рандомизированном исследовании у больных ОКСБП ST CURE получены указания на большую эффективность длительного применения (до 1 года) сочетания клопидогреля и аспирина, начатого в первые 24 часа ОКС, по сравнению с приемом одного аспирина для предупреждения осложнений КБС (случаи сердечно-сосудистой смерти, ИМ, инсульты). Преимущество комбинации аспирин + клопидогрель при ОКС проявлялось уже на протяжении первых суток применения. Поэтому желательно использовать сочетание аспирина и клопидогреля с самого начала лечения больного с ОКС в случаях, когда не предполагается срочная операция КШ*.
Первая («нагрузочная») доза клопидогреля – 300 мг, последующие – 75 мг 1 раз в сутки.
3.3.3. Блокаторы ГП IIb/IIIa рецепторов тромбоцитов
Активированные IIb/IIIa рецепторы тромбоцитов связываются с фибриногеном, образуя соединения между активированными тромбоцитами и приводя к формированию тромбоцитарного тромба. Блокаторы этих рецепторов могут полностью предотвращать образование таких соединений. Эффективность прямых ингибиторов ГП IIb/IIIa рецепторов изучена у пациентов с ОКС, подвергшихся ЧКВ и вне связи с таким вмешательством. Исследования показали, что препараты этой группы, особенно абциксимаб, высоко эффективны при кратковременном в/в введении у больных с ОКС при процедурах ЧКВ.
Применение тирофибана и эптифибатида в комбинации с НФГ в испытаниях, в которых ЧКВ не было обязательным, дало несколько лучшие результаты, чем назначение одного НФГ. Однако в них частота выполнения ЧКВ в острой стадии заболевания была достаточно высокой, и полученные данные во многом объясняются улучшением исходов ЧКВ при одновременном введении блокаторов ГП IIb/IIIa. Тем не менее, использование инфузии тирофибана или эптифибатида дополнительно к введению гепарина признается целесообразным у больных с ОКСБП ST при высоком риске осложнений, даже если в комплексном лечении в остром периоде заболевания не планируется ЧКВ.
3.3.3.1. Антагонисты ГП IIb/IIIa тромбоцитов и НМГ
Сведения об эффективности антагонистов ГП IIb/IIIa, в т.ч. при ЧКВ, относятся к их применению одновременно с НФГ. В последнее время появились данные, свидетельствующие о безопасности и эффективности комбинирования этих средств, в частности тирофибана и НМГ. Соответственно, у больного, получающего НМГ, переход на НФГ во время введения тирофибана вне связи с ЧКВ, не обязателен (3.6.2.2.).
3.4. Непрямые антикоагулянты при ОКС
Длительное применений непрямых антикоагулянтов после эпизода ОКС, преимущественно крупноочагового ИМ, имеет большую историю, однако окончательного заключения о его целесообразности у всех больных, в отличие от больных с высоким риском венозных тромбозов, не сделано. Препятствия для внедрения этого метода профилактики тромбозов – сложности контроля и мнение о том, что действие антикоагулянтов не сможет превзойти эффект добавления к аспирину других антиагрегантов, например клопидогреля. Однако существуют данные, указывающие на способность непрямых антикоагулянтов дополнить эффект аспирина у больных с ОКСБП ST в первые 48 часов и при длительном лечении после стабилизации состояния, причем использованная терапия умеренной интенсивности (МНО 2,0-2,5) оказалась вполне безопасной. Это следует иметь в виду в случаях, когда у конкретного больного применение только аспирина признается недостаточным, но по какимто, например, экономическим, причинам не может быть использован клопидогрель.
3.5. Фибринолитическое (тромболитическое) лечение
В нескольких исследованиях при ОКСБП ST, проведенных со стрептокиназой, тканевым активатором плазминогена или урокиназой, показано, что эти вмешательства связаны даже с некоторым увеличением риска смерти и ИМ. Соответственно, ТЛТ больным с ОКСБП ST не рекомендуется.
3.6. Коронарная реваскуляризация
ЧКВ или КШ при ОКСБП ST выполняют для лечения повторяющейся (рецидивирующей) ишемии и для предотвращения ИМ и смерти. Показания и выбор метода реваскуляризации миокарда определяются степенью и распространенностью стенозирования КА, КАГ характеристиками стенозов. Необходимо учитывать возможности и опыт учреждения в проведении как плановых, так и экстренных процедур.
3.6.1. КАГ
КАГ приозводят для выявления, определения степени выраженности атеросклеротического поражения КА и принятия решения о проведении инвазивного вмешательства. В остром периоде заболевания КАГ показана только при наличии всех условий для проведения инвазивных вмешательств на КА (ЧКВ или АКШ).
Специальных мер предосторожности при выполнении КАГ нет. Лишь у больных с очень нестабильной гемодинамикой при отеке легких, гипотензии, тяжелой, угрожающей жизни аритмии, целесообразно уменьшить число внутрикоронарных инъекций и не проводить левую вентрикулографию. Функцию ЛЖ в этих случаях можно оценить с помощью ЭхоКГ. При наличии возможности целесообразно применить внутриаортальный баллонный контрпульсатор.
Для выбора метода инвазивного вмешательства важно описание стеноза, ответственного за появление симптомов. Предположить, какой из нескольких стенозов, имеющихся у больного, является таковым, помогает локализация ЭКГ изменений. Эксцентричность, неровность границ, изъязвленность, смутность очертаний бляшки и дефекты наполнения являются признаками внутрикоронарного тромба и, соответственно, высокого риска развития осложнений. Следует учитывать, что КАГ высоко специфична, но мало чувствительна в отношении выявления тромба. Важно распознать наличие выраженной извитости КА, кальцификации бляшки или распо- ложения ее на изгибе сосуда, т.к это может препятствовать установке стента.
3.6.2. ЧКВ. Стенты
В 80-е и ранние 90-е годы отмечали, что результаты ЧКВ у больных с ОКС не столь хороши, как у больных со СС. БАП вызывает разрыв бляшки и может увеличить ее тромбогенность. Эта проблема в значительной степени решена применением стентов, антагонистов ГП IIb/IIIa тромбоцитов и тиенопиридинов. Однако, даже в случае использования этих средств частота развития ИМ в ходе процедуры остается довольно высокой, хотя и меньшей, чем при отсутствии подобного лечения. Смертность, связанная с процедурами ЧКВ, в учреждениях с большим объемом выполняемых процедур низка.
Имплантация стента при нестабильной КБС может способствовать механической стабилизации разорвавшейся бляшки в месте сужения, особенно при наличии бляшки с высоким риском осложнений. Специальных исследований эффективности именно имплантации стентов при ОКС не проводили, но в некоторых работах такие больные присутствовали. В частности, в BENESTENT II (Belegian Netherlands Stent Study II) в подгруппе больных с НС имплантация стентов после БАП была безопасной и сопровождалась меньшей частотой рестенозов, чем БАП без стентиро- вания.
В исследованиях, в которых были продемонстрированы преимущества ранней инвазивной стратегии лечения ОКСБП ST по сравнению с ранней консервативной, стенты использовались очень часто: TACTICS (Thrombolysis in Myocardial Infarction) в 83% процедур ЧКВ в группе инвазивного лечения, в RITA-3 (Randomized Invention Trial of Unstable Angina) – в 88% всех ЧКВ. Поэтому их результаты следует относить только к практике учреждений с не меньшей долей стентирования при срочных ЧКВ.
3.6.2.1. АТТ после ЧКВ
После имплантации стента больные должны принимать аспирин и в течение месяца обязательно тиклопидин или клопидогрель. Комбинация аспирин + клопидогрель лучше переносится и более безопасна. Очевидно после ЧКВ клопидогрель целесообразно добавлять к аспирину в течение 1 года. В исследование CREDO (Clopidogrel for Reduction of Events During Observation), на результатах которого базируется это положение, участвовало большое число больных, у которых ЧКВ, как правило со стентированием, выполняли в период НС.
3.6.2.2. ЧКВ и НМГ
В качестве антитромботического агента при ЧКВ традиционно используется НФГ, дозирование которого в этом случае контролируется определением АВСК. Увеличивают безопасность и эффективность процедур одновременным использованием инфузии антагонистов ГПIIb/IIIa тромбоцитов (абциксимаб, тирофибан, эптифибатид). Накапливающиеся данные свиде- тельствуют о возможности применения во время ЧКВ НМГ вместо НФГ (в этом плане изучались дальтепарин и эноксапарин). Однако указания на сопоставимую с НФГ эффективность и безопасность НМГ при ЧКВ, в т.ч. и в сочетании с ингибиторами ГП IIb/IIIa рецепторов тромбоцитов, получены в нерандомизированных исследованиях или при анализе рандомизированных работ, в которых заранее не планировалось изучение безопасности и эффективности ЧКВ с использованием НМГ вместо НФГ.
Группой экспертов предложен алгоритм введения перед ЧКВ антитромбинов у больных, у которых для лечения ОКСБП ST уже применяется НМГ (рисунок 3 в Приложении). Следует учитывать, что исследования, из которых получены основания для составления этого алгоритма, или не были специально предназначены для сравнения НМГ и НФГ у больных с ЧКВ, или не были рандомизированными.
3.6.3. КШ
Операционная смертность и риск развития ИМ при КШ в настоящее время низки. Эти показатели выше у больных с тяжелой НС (III класс) и НС после недавнего Таблица 2. Регулирование (подбор) дозы гепарина [9]
Начальная доза 5000 ЕД в/в струйно (болюс), затем постоянная в/в инфузия, начальная скорость введения из расчета 32000 ЕД за 24 часа (концентрация 40 ЕД/мл). Первое определение АЧТВ – через 6 час после болюса с последующей коррекцией скорости введения в соответствии с номограммой
АЧТВ
(сек)
Повторить болюс
(ед)
Прекратить инфузию (мин)
Изменить скорость
инфузии (дозу)
мл/час* (ЕД/час)
Время следующего
измерения АЧТВ