Диагноз скв что означает
Системная красная волчанка (СКВ)
Системная красная волчанка является заболеванием, вызывающим иммунный ответ против собственных клеток организма. Причины возникновения патологии до конца не изучены. Выделяют провоцирующие факторы, способствующие развитию заболевания. Симптоматическая картина СКВ зависит от того, какой орган она поразила. Комплексная диагностика заболевания позволяет определить локализацию и степень активности патологии. Несмотря на то, что в настоящее время системная красная волчанка считается неизлечимым заболеванием, длительный прием лекарственных средств позволяет свести к минимуму число обострений аутоиммунной патологии. В международной классификации болезней МКБ-10 системная красная волчанка имеет код М32.
Красная волчанка – что это за болезнь?
Системная красная волчанка – хроническое аутоиммунное заболевание, при котором происходит распознавание собственных клеток организма, как чужеродных. В связи с этим развивается иммунный ответ, вызывающий воспалительные процессы в органах. В настоящее время специалисты не пришли к единому мнению касаемо причин возникновения заболевания. Существует ряд предрасполагающих факторов, повышающих риск развития СКВ. Наиболее часто аутоиммунная патология поражает женский пол в возрасте до 30 лет. Системная красная волчанка характеризуется тяжелым течением. Она поражает различные органы и ткани. Самым специфическим симптомом наличия патологии является «волчаночная бабочка». В связи с тем, что клинические признаки болезни схожи с другими заболеваниями, происходит несвоевременна диагностика и лечение СКВ. Современные диагностические исследования позволяют с точностью выявить наличие системной красной волчанки. Терапия заболевания направлена на подавление механизмов ее развития, а также облегчение клинических симптомов.
На данный момент системная красная волчанка является неизлечимым заболеванием. Благодаря постоянному приему лекарственных средств достигается длительная ремиссия. Существует ряд профилактических мер, соблюдение которых снижает риск обострения системной красной волчанки.
Юсуповская больница проводит полный курс лечебных и диагностических мероприятий, необходимых для выявления данного хронического аутоиммунного заболевания. Появление первых признаков патологии требует немедленного обращения за медицинской помощью.
Мнение эксперта
Ревматолог, врач высшей категории
По сравнению с серединой XX века современная медицина существенно продвинулась в вопросе лечения системной красной волчанки. Прогноз на выживаемость увеличился до 90–95 %. Он зависит от того, на какой стадии была произведена диагностика и какую терапию получает пациент. В структуре смертности системная красная волчанка не занимает лидирующие позиции. Количество летальных исходов варьируется в зависимости от различных условий. Доказано, что женщины в несколько раз чаще болеют СКВ по сравнению с мужчинами.
Болезнь до сих пор считается неизлечимой. Однако правильно подобранная терапия позволяет добиться длительной ремиссии. В Юсуповской больнице диагностика системной красной волчанки производится с использованием рентгенографии, ангиографии, ЭхоКГ, ЭКГ. В современной лаборатории выполняется анализ крови для выявления маркеров воспаления. В соответствии с полученными данными ревматологи подбирают походящее лечение. Для каждого пациента терапевтический план разрабатывается в индивидуальном порядке. Препараты подбираются согласно последним европейским рекомендациям по лечению системной красной волчанки.
Причины и механизм развития СКВ
До сих пор не удалось установить точных причин развития системной красной волчанки. В связи с этим отсутствует этиотропное лечение заболевания. Специалисты выделяют некоторые предрасполагающие факторы, наличие которых существенно повышает риск возникновения системной красной волчанки. К ним относятся:
Аутоиммунное заболевание характеризуется тем, что организм воспринимает свои клетки, как чужеродные. Механизм развития системной красной волчанки связан с образованием антител к собственным клеткам. Это приводит к формированию циркулирующих комплексов, оседающих на поверхностях органов. Данный процесс приводит к развитию воспалительного процесса.
Симптомы системной красной волчанки
Заболевание сопровождается поражением различных систем. Системная красная волчанка характеризуется хроническим течением с периодами ремиссии и рецидивов. В клинической картине заболевания выделяют следующие общие симптомы:
Признаки системной красной волчанки могут развиваться постепенно или возникнуть остро и внезапно. Данный фактор определяется локализаций поражения. В соответствии с этим выделяют поражение:
Поражение опорно-двигательного и мышечного аппарата
Соединительная ткань, которая больше других подвергается поражению при системной красной волчанке, в большом количестве находится в суставах, костях. Это определяет распространенность суставных проявлений заболевания. К основным признакам СКВ при поражении опорно-двигательного аппарата относятся:
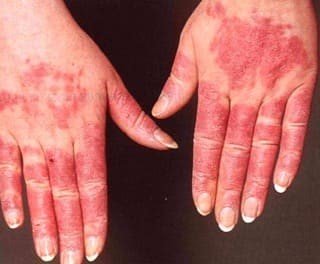
Поражение кожных покровов
Клинические признаки поражения кожных покровов при системной красной волчанке проявляются в 60-75% случаев. Для заболевания характерны следующие симптомы:
Поражение дыхательной системы
Симптомы наличия системной красной волчанки в дыхательной системе выявляются более, чем в половине случаев заболевания. Наиболее часто диагностируются волчаночный пневмонит или плеврит. Клинически это выражается в появлении одышки, кашля с отделяемой мокротой, в которой могут быть кровянистые выделения. Аутоиммунное заболевание делает организм доступным для инфекционных агентов. В связи с этим могут развиться инфекционные поражения легких.
Поражение органов сердечно-сосудистой системы
Системная красная волчанка вызывает поражение всех структур сердца. При диагностике воспаления инфекционный агент не выявляется. В начале заболевание сопровождается появлением миокардита, перикардита, или эндокардита. По мере прогрессирования патологии процесс распространяется на клапаны. Чаще всего поражаются митральный и трикуспидальный. Наличие системной красной волчанки увеличивает риск развития атеросклеротической болезни. Также возможно поражение сосудов, что провоцирует развитие инфарктов.
Поражение мочевыделительной системы
СКВ наиболее часто поражает почечный аппарат. Возникает люпус-нефрит, характеризующийся воспалительным процессом в почках. При этом фибрин, откладываемый в мембране клубочков, образует гиалиновые тромбы. Системная красная волчанка приводит к снижению почечной функции. В моче появляется протеинурия, эритроцитурия. Возможны случаи, когда лабораторные изменения в моче являются единственным клиническим проявлением поражения почечного аппарата.
Поражение нервной системы
Поражение сосудов головного мозга, вызванное системной красной волчанкой, вызывает нарушения центральной нервной системы. Клиническими симптомами заболевания являются:
Поражение желудочно-кишечного тракта
Частота диагностирования клинических симптомов поражения органов желудочно-кишечного тракта при СКВ составляет около 25%. К основным признакам патологии относятся:
Поражение крови
Для системной красной волчанки специфическим признаком поражения крови является появление LE-клеток. Заболевание сопровождается распознаванием собственных клеток организма, как чужеродных. В результате лейкоциты уничтожают и поглощают подобные клетки крови. СКВ вызывает анемию, тромбоцитопению, лейкопению. Данные признаки могут являться клиническими проявлениями обострения заболевания или возникать в результате медикаментозного лечения.
Системная красная волчанка является заболеванием, для которого характерны разнообразные клинические проявления. Позднее обращение за медицинской помощью происходит в связи с маскировкой признаков патологии под другие заболевания.
Диагностика красной волчанки
Системная красная волчанка требует проведения комплекса диагностических исследований. Американский Колледж Ревматологии разработал критерии, наличие которых помогает в постановке диагноза. Выявление 4 из 11 критериев является основанием для диагностики СКВ. К ним относятся:
Для подтверждения наличия системной красной волчанки проводится лабораторное и инструментальное исследование. Среди них выделяют:
Для выявления системной красной волчанки существуют специально разработанные диагностические тесты. Среди них выделяют:
| Название | Суть теста | Частота определения в % |
| ANA | Позволяет определить специфические антитела к ядрам клеток. | 90-95% |
| Анти ДНК | Активность болезни характеризуется уровнем антител к ДНК. | 50-60% |
| Анти- Sm | Специфические антитела к антигену Смита входят в состав РНК. | 40% |
| Анти –SSA или Анти-SSB | Данный тест проводится при подозрении на системное заболевание соединительной ткани. При этом определяется число антител к специфическим белкам в ядре клетки. | 50-60% |
| Антикардиолипин | Антитела к мембранам митохондрий | 40% |
| Антигистоны | Тест специфичен для лекарственной волчанки. Определяются антитела против белков, участвующих в упаковке ДНК в хромосому. | 60% |
Выделяют несколько форм красной волчанки, которые необходимо дифференцировать между собой. К ним относятся:
В настоящее время диагностика системной красной волчанки не представляет затруднений. Юсуповская больница проводит все виды диагностических мероприятий, необходимых для выявления данного аутоиммунного заболевания. Новейшее оборудование позволяет с точностью определить локализацию патологического процесса и провести соответствующее лечение.
Лечение СКВ
В связи с отсутствием точных причин, вызывающих системную красную волчанку, в настоящее время не существует специфического этиотропного лечения. Курс проводимой терапии направлен на подавление механизмов развития СВК, а также симптоматического облегчения симптомов заболевания. К основным группам лекарственных средств, назначаемых при системной красной волчанке, относятся:
Глюкокортикостероиды
Относятся к самым распространенным и эффективным препаратам для лечения системной красной волчанки. Длительные курсы приема глюкокортикостероидов существенно облегчают общее состояние и снижают выраженность клинических признаков. Выделяют несколько способов приема лекарственных средств. Одним из них является пульс-терапия, при которой одномоментно вводят большую дозу препарата. Дозировка индивидуальна и зависит от массы тела. Рекомендовано комбинированное применение глюкокортикостероидов и цитостатиков. Показаниями для проведения пульс-терапии являются:
Цитостатики
Группа противоопухолевых препаратов, механизм действия которых заключается в нарушении деления клеток. К основным показаниям для использования данной группы лекарственных средств при системной красной волчанке относятся:
Нестероидные противовоспалительные средства
Для снижения активности воспалительного процесса, облегчения болевого синдрома назначаются препараты группы НПВС. При повышении температуры тела противовоспалительные средства используются в качестве жаропонижающей терапии.
Препараты аминохинолинового ряда
Системная красная волчанка протекает с развитием светочувствительности. Для снижения выраженности данного признака используются препараты аминохинолинового ряда. Они оказывают противовоспалительный и иммуносупрессивный эффект.
Биопрепараты
Препараты биологического действия считаются перспективной разработкой в терапии системной красной волчанки. Лекарства данной группы обладают меньшим набором побочных действий по сравнению с глюкокортикостероидами. Массовое использование биологических препаратов затруднено в связи с их высокой стоимостью.
В случае тяжелого течения заболевания проводится экстракорпоральная терапия. К ее методам относятся:
Выбор метода лечения зависит от стадии развития системной красной волчанки. Специалисты Юсуповской больницы проводят полный курс терапии аутоиммунного заболевания, учитывая индивидуальные особенности протекания патологии, а также сопутствующие заболевания. Врачи-ревматологи клиники имеют многолетний опыт борьбы с проявлениями системной красной волчанки, что помогает в кротчайшие сроки облегчить состояние и снизить выраженность клинических симптомов.
Прогноз для жизни и осложнения
Системная красная волчанка является неизлечимым заболеванием, терапия которого сводится к поддержанию длительной ремиссии. В период обострения лекарственные средства назначаются для воздействия на механизм развития заболевания, а также симптоматического облегчения признаков СКВ. Прогноз зависит от стадии выявления заболевания. Чем раньше произошла диагностика патологии, тем благоприятнее прогноз для выживаемости. Тяжелая форма системной красной волчанки с развитием полиорганного поражения имеет неблагоприятный прогноз и существенно сокращает продолжительность жизни. Для того, чтобы свести к минимуму число рецидивов заболевания существуют профилактические рекомендации, к числу которых относятся:
Благодаря современным методам лечения системной красной волчанки повысилась средняя продолжительность жизни. Пятилетняя выживаемость при диагностированной СКВ составляет около 80-90%.
Тяжелое течение заболевания приводит к развитию осложнений, к числу которых относятся полиорганные поражения:
Как лечить красную волчанку?
Системная красная волчанка требует своевременной диагностики и проведения корректного лечения с подбором постоянно терапии. Пройти полное обследование для выявления системной красной волчанки в Москве можно в условиях Юсуповской больницы. Клиника оснащена современным оборудованием, позволяющим проводить полный набор диагностических мероприятий, необходимых для постановки точного диагноза. На основании полученных данных высококвалифицированный персонал врачей-ревматологов подбирает индивидуальное лечение в соответствии со стадией развития заболевания. Записаться на прием к врачу, а также подробнее узнать о ценах можно по телефону или на официальном сайте Юсуповской больницы.
Диагностика и лечение системной красной волчанки
Оглавление
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций является глубина публикаций вошедших в Кохрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 10 лет.
Методы, использованные для оценки качества и глубины доказательств:
Рейтиноговая схема для оценки силы рекомендаций
| сила | описание |
| А | По меньшей мере, один метаанализ, систематический обзор, или РКИ напрямую примененные к целевой популяции и демонстрирующий устойчивость результатов |
| В | Группа доказательств, включающих результаты исследований, напрямую применимые к целевой популяции и демонстрирующих общую устойчивость результатов |
| С | Хорошо проведенные исследования случай-контроль или когортные исследования со средней вероятностью причинной взаимосвязи |
| D | Небольшие пилотные исследования, описание случаев, мнение экспертов |
Описание метода валидизации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами по доступности для понимания врачей ревматологов, врачей первичного звена и участковых терапевтов, оценки их важности для повседневной практики.
Комментарии, полученные от экспертов систематизировались и обсуждались председателем и членами рабочей группы, регистрировались изменения каждого пункта рекомендаций. Предварительные рекомендации были представлены для дискуссии на Конференции ФГБУ НИИР РАМН, на совещании Экспертного Совета Ассоциации ревматологов России и выставлены для широкого обсуждения на сайте ФГБУ НИИР РАМН и АРР.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключении, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок сведен к минимуму.
Основные рекомендации
Сила рекомендаций (А-D) приводятся при изложении текста рекомендаций.
Системная красная волчанка (СКВ) – системное аутоиммунное заболевание неизвестной этиологии, характеризующееся гиперпродукцией органоспецифических аутоантител к различным компонентам клеточного ядра с развитием иммуновоспалительного повреждения тканей и внутренних органов.
Код по МКБ-10 М.32 Системная красная волчанка
Эпидемиология
Заболеваемость СКВ колеблется от 4 до 250 случаев на 100000 населения. Пик заболеваемости приходится на 15-25 лет. Женщины страдают в 8-10 раз чаще мужчин. Смертность при СКВ в 3 раза выше, чем в популяции.
Профилактика
Этиология неизвестна, профилактика не проводится.
Скрининг
Диагностика
Диагноз системной красной волчанки должен быть обоснован наличием клинических проявлений и данными лабораторных исследований. Для подтверждения диагноза требуется не менее 4 из 11 критериев ACR, 1997 г. В случае включения пациента в клиническое исследование рекомендуется использовать диагностические критерии SLICC, 2012, согласно которым для установления диагноза СКВ должно быть 4 критерия, один из которых должен быть иммунологический ( любой из: а-ДНК, АНФ, Sm, a-KL, C3, C4).
Диагностические критерии СКВ (ACR, 1997)
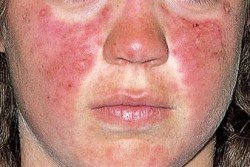
1. Сыпь на скулах: фиксированная эритема, с тенденцией к распространению на носогубную зону.
2. Дискоидная сыпь: эритематозные приподнимающиеся бляшки с прилипающими кожными чешуйками и фолликулярными пробками, на старых очагах возможны атрофические рубцы.
3. Фотосенсибилизация: кожная сыпь, возникающая в результате реакции на солнечный свет.
4. Язвы в ротовой полости: изъязвления полости рта или носоглотки, обычно безболезненные.
5. Артрит: неэрозивный артрит, поражающий 2 или более периферических сустава, проявляющийся болезненностью, отеком и выпотом.
плеврит (плевральные боли и/или шум трения плевры, и/или плевральный выпот),
перикардит (шум трения перикарда при аускультации и/или признаки перикардита при эхокардиографии).
персистирующая протеинурия не менее 0,5 г/сутки
и/или цилиндрурия (эритроцитарная, зернистая или смешанная).
психоз (в отсутствие приема ЛС или метаболических нарушений).
9. Гематологические нарушения:
гемолитическая анемия с ретикулоцитозом,
Общие рекомендации
Основная цель фармакотерапии СКВ – достижение ремиссии (или низкой активности) заболевания (уровень доказательности С), а также снижение риска коморбидных заболеваний (уровень доказательности С). Оценка эффекта терапии должна основываться на стандартизованных индексах: BILAG,SELENA-SLEDAI,SLEDAI2K, SRI, SFI включающих клинико-лабораторные признаки поражения внутренних органов и систем, также индекс глобальной оценки состояния пациента –PGA. Лечение пациентов с СКВ должно проводиться врачами-ревматологами (в виде исключения врач общей практики, но при консультативной поддержке врача-ревматолога) с привлечение специалистов других медицинских специальностей (нефрологи, дерматологи, гематологи, кардиологи, невропатологи, психиатры и др.) и основываться на тесном взаимодействии врача и пациента (уровень доказательности С).
Следует рекомендовать пациентам избегать факторов, которые могут провоцировать обострение болезни (интеркуррентные инфекции, стресс, инсоляция, немотивированный прием медикаментов и др.), отказаться от курения, стремится к поддержанию нормальной массы тела (уровень доказательности С). У больных СКВ повышен риск развития интеркуррентных инфекций, атеросклероза, артериальной гипертензии, диабета, злокачественных заболеваний, что в значительной степени увеличивает летальность. Пациенты с повышенным риском подлежат наблюдению и обследованию совместно с профильными специалистами.
Основное место в лечении СКВ занимают глюкокортикоиды (ГК), цитостатики и аминохинолиновые препараты (уровень доказательности А). Аминохинолиновые препараты при отсутствии противопоказаний должны назначаться всем без исключения больным СКВ, длительный прием аминохинолиновых препаратов обеспечивает профилактику обострений, снижение активности и риск развития кардиоваскулярных осложнений (уровень доказательности А).
Для лечения СКВ с невысокой степенью активности и без поражения жизненно-важных органов должны быть использованы низкие дозы ГК и\или аминохинолиновые препараты. НПВП используются в течение короткого времени и только у пациентов с низкой степенью вероятности развития побочных эффектов. При недостаточной эффективности ГК или с целью уменьшения дозы возможно назначение цитостатиков (азатиоприн, мофетила микофенолат или метотрексат), (уровень доказательности А). Рекомендуемая ежедневная доза ГК не должна превышать 20-25 мг, плаквенил назначается в дозе 200-400 мг в день (уровень доказательности А). Пульс-терапия (инфузии 6- метилпеднизолона 3 дня по 500-1000 мг) назначается в случаях торпидного течения (уровень доказательности С). Наряду с основными препаратами при показаниях могут быть использованы антибиотики, препараты крови, противовирусные и противогрибковые препараты, анти-коагулянты, дезагреганты, мочегонные и гипотензивные препараты, статины. При поражении ЦНС могут назначаться седативные, противосудорожные и психотропные препараты.
У больных СКВ с высокой иммунологической и клинической активностью (высокий уровень анти –ДНК, снижение С3 и С4 компонентов комплемента, SLEDAI 6-10 баллов), без клинических признаков активного волчаночного нефрита и поражения ЦНС рекомендуется применение анти-BLyS терапии (Белимумаб) по 10 мг\кг ежемесячно (рекомендации FDA, 2011 г. уровень доказательности А). Белимумаб назначается больным СКВ с преимущественным поражением кожи, слизистых оболочек, суставов, неактивным волчаночным нефритом (протеинурия ≤ 2г), с не критическим уровенем анемии, тромбоцитопении, лейкопении, с частым развитием обострений и с зависимостью от приема средних и высоких доз ГК, высоким риском развития осложнений терапии (повреждения органов), инфекций. Первые 3 инфузии по 10 мг\кг веса назначаются в стационаре (0-14-28 день) и далее в амбулаторных условиях ежемесячно в течение не менее 6 месяцев.
Поражение жизненно-важных органов при СКВ может привести к необратимой утрате функции и\или летальному исходу. Например, при нефрите, к развитию терминальной почечной недостаточности, при поражении сердца к тяжелой сердечной недостаточности, угроза жизни нередко наблюдается при поражении ЦНС, развитии альвеолита, анемии и тромбоцитопении. В случаях прогрессирующего течения СКВ, с высокой активностью и тяжелыми поражениями внутренних органов ГК назначаются в высоких (подавляющих) дозах. Обычно применяется преднизолон внутрь в дозах 40-60 мг (или 0.5-1.0 мг\кг веса) (уровень доказательности А). При критических ситуациях или неэффективности назначения преднизолона внутрь применяются инфузии 6-метилпреднизолона (пульс-терапия 3 дня подряд по 15-20 мг\кг) (уровень доказательности С). ГК гормоны в терапии СКВ занимают особое место и их назначение является обязательным при средней и высокой активности СКВ. Длительность терапии практически не ограничена и может продолжаться в течение многих лет. При достижении улучшения, снижения активности болезни — доза ГК может быть медленно уменьшена (обычно по 1 мг в 7-10 дней) до поддерживающей, которая варьирует в зависимости от течения болезни, поражения того или иного органа или системы, риска раз-вития обострения, коморбидных заболеваний и осложнений. Препаратом выбора для системной или инфузионной терапии ГК является 6-метилпреднизолон. При длительном приеме ГК у больных необходимо контролировать и проводить профилактику остеопороза, сахарного диабета, атеросклероза, гиперлипидемии, артериальной гипертензии, поражения ЖКТ, катаракты, глаукомы. Рандомизированных исследований эффективности ГК при СКВ не проводилось (уровень доказательности С).
Цитостатики (цитостатические иммунодепрессанты) назначаются больным СКВ при прогрессирующем течении, высокой активности, сопровождающимися поражением жиз-ненно-важных органов и систем. Для индукционной терапии используется циклофосфан (ЦФ) или мофетила микофенолат (ММФ). ЦФ назначается при развитии волчаночного нефрита по 1000 мг внутривенно ежемесячно в течение 6 месяцев или по 500 мг каждые 2 недели, до 6 инфузий. ММФ назначается в дозе 2-3 г в день в течение 6 месяцев. ЦФ и ММФ применяются в комбинации с пульс-терапией 6-метилпреднизолоном и последующим назначением ГК внутрь в дозе 0.5-1.0 мг\кг (уровень доказательности А). Индукционная терапия проводится в течение 3-6 месяцев. При достижении клинико-лабораторного эффекта цитостатики используются в качестве поддерживающей терапии: ММФ в дозах 1-2 г в день или азатиоприн 2 мг\кг в день в течение 6 месяцев. (уровень доказательности А). В отдельных случаях может быть использован циклоспорин. Цитостатики являются важнейшим компонентом лечения СКВ, особенно при угрожающем течении с поражением почек, ЦНС, генерализованном васкулите, альвеолите. Назначение цитостатиков как в индукционной фазе, так при поддерживаю-щей терапии должно находится под постоянным контролем. При назначении этих препаратов высок риск развития бактериальных и вирусных инфекций, токсического гепатита, угнетения костномозгового кроветворения.
Определение
в настоящих рекомендациях ВН определяется соответственно критериям ACR:
Биопсия почки, при отсутствии противопоказаний должна проводиться у всех пациентов СКВ с активным нефритом. Результаты биопсии должны оцениваться по классификации ISN\RPS, (уровень доказательности A).
| Классификация волчаночного нефрита Международной ассоциации нефрологов и Класс II Мезангиально-пролиферативный ВН Класс III Очаговый ВН ( 50% пораженных клубочков) Диффузно-сегментарный (IV-S) или глобальный (IV-G) IVA — активные поражения IV A\C — активные и хронические Класс V Мембранозный ВН (одновременно могут быть изменения Класс VI Нефросклероз без признаков активности |
Рекомендации по индукционной терапии ВН III|IV класса.
1. ЦФ назначается в «низких дозах» по 500 мг внутривенно 1 раз в 2 недели, суммарно 6 доз, с последующим назначением Азатиоприна или ММФ внутрь (уровень доказательности В)
2. «Высокие дозы» — ЦФ внутривенно по 500-1000 мг/м² поверхности тела + 6 метилпреднизолон 1000 мг ежемесячно в течение 6 месяцев, затем назнача-ется ММФ или Азатиприн внутрь (уровень доказательности А).
Рекомендуется в большинстве случаев начинать индукционную терапию ЦФ или ММФ и не вносить серьезных корректив в лечение в течение 6 месяцев кроме изменения ежедневной дозы ГК. Коррекция терапии возможно при наличии убедительных доказательств ухудшения через 3 месяца от начала лечения: увеличение на 50% протеинурии или креатинина сыворотки крови (уровень доказательности А).
Сохранение детородной функции одна из наиболее серьезных проблем у молодых женщин с ВН. В этой связи рекомендуется назначать ММФ в качестве индукционной терапии у женщин, планирующих беременность, в связи с тем, что высокие дозы ЦФ могут привести к необратимому бесплодию (уровень доказательности А для оценки гонадотоксичности).
Рекомендации по индукционной терапии у больных с IV или IV\V классом ВН с наличием полулуний
Рекомендуется для достижения улучшения у пациентов с ВН данного класса про-водить индукционную терапию с использованием ЦФ или ММФ (уровень доказательно-сти С), а также начинать проведение Пульс-терапии 6-метилпреднизолоном и назначать ГК внутрь в дозах не менее 1 мг/кг/день. Наличие полулуний указывает на неблагоприятный жизненный прогноз даже при своевременном проведении интенсивной индукционной терапии, назначение ММФ в дозе 2 г/день не уступает по эффективности инфузиям высоких доз ЦФ (уровень доказательности С).
Рекомендации по индукционной терапии у больных с V классом «Мем-бранозным» ВН.
При подтверждении V «Мембранозного» класса ВН с массивной «нефротической» протеинурией рекомендуетя назначать преднизолон (0.5 мг\кг\день) в комбинации с ММФ по 2-3 г в день (уровень доказательности А).
Рекомендации по назначению поддерживающей терапии больным ВН у которых достигнуто улучшение после проведения индукционной терапии
При достижении у больных с ВН хорошего клинико-лабораторного эффекта после проведения индукционной терапии, рекомендуется для поддержания результата и улучшения отдаленного прогноза назначение ММФ в дозе 2 г\день или Азатиоприна 2 мг\кг\день (уровень доказательности В)
Рекомендации по изменению терапии у больных ВН не ответивших на индукционную терапию
В случаях, когда не достигнут положительный результат после проведения 6-и ме-сячной индукционной терапии глюкокортикоидами + ЦФ или ММФ, или ухудшения по-сле 3 месяцев от начала терапии, рекомендуется переключение одного иммуносупрессив-ного препарата на другой, например с ММФ на ЦФ или наоборот в комбинации с 3-х дневной терапией пульс-терапией (уровень доказательности С). При переключении на ЦФ возможно использование как низких, так и высоких доз.
При отсутствии эффекта одной или двух схем индукционной терапии с применением ЦФ\ММФ может быть использован Ритуксимаб, (уровень доказательности С).
Лечение ВН при наличии беременности
При наличии беременности у женщин с ЛН рекомендуется несколько вариантов терапии. При отсутствии активности нефрита и внепочечных проявлений СКВ специальной терапии не требуется. При незначительной активности рекомендуется назначение аминохинолиновых препаратов (плаквенил). При выраженной активности ЛН и\или внепочечных проявлений болезни назначаются ГК в дозах, позволяющих контролировать течение болезни, если необходимо возможно добавление Азатиоприна (уровень доказательности С).
Лечение поражения центральной нервной системы (ЦНС)
При развитии тяжелых, жизненно-угрожающих состояний при поражении ЦНС : судороги, поперечный миелит, неврит зрительного нерва, цереброваскулит — рекомендуется незамедлительно начать проведение интенсивной терапии инфузии ЦФ по 1000-500 мг и – 6 метилпреднизолона по 1000 мг несколько дней подряд с последующим назначением ГК внутрь 0,5-1,0 мг\кг\день (уровень доказательности С).
При развитии комы, сопора, прогрессирующего миелита, наличии высокого уровня А-ДНК и\или криоглобулинов в сыворотке крови показано применение плазмафереза, ежедневно или через день, с эксфузией 20-30 мл/кг веса плазмы (уровень доказательности С). Назначение внутривенного иммуноглобулина в дозах 0,5-1,0 г\кг рекомендуется после окончания процедур плазмафереза.
При отсутствии эффекта в течение первых 3-4 дней от начала интенсивной терапии эксперты рекомендуют назначать Ритуксимаб по 500-1000 мг еженедельно (максимальная суммарная доза 2000 мг) (уровень доказательности С).
Рекомендации по применению Ритуксимаба при жизненноугрожающем поражении ЦНС основаны на данных о высокой эффективности анти В-клеточной терапии у больных СКВ с развитием комы, каталепсии, поперечного миелита и психоза, при отсутствии эффекта от применения массивных доз ГК, ЦФ, иммуноглобулина и плазмафереза
Мониторинг активности СКВ
Согласно EULAR рекомендациям 2010 года и правилами GCP в стандартное обследование пациента с СКВ в реальной клинической практике должно быть включено следующее:
Оценка активности заболевания с использованием любых валидированных индексов активности СКВ
• оценка степени повреждения органов
• оценка качества жизни пациента
• наличие сопутствующих заболеваний
Оценка активности СКВ имеет огромное значение для выбора терапии. Мониторинг активности СКВ на современном этапе развития ревматологии включает в себя специально созданные инструменты – индексы активности. Все современные индексы активности СКВ представляющие собой комбинацию клинических и лабораторных признаков волчанки, были разработаны с целью стандартизации оценки активности заболевания, 5 индексов активности СКВ прошли валидацию и широко используются в мировой медицинской лечебной и научной практике:
1. SLE Disease Activity Index (SLEDAI), (Bombardier и соавт. 1992)
2. Systemic Lupus Activity Measure (SLAM), (Liang и соавт. 1989)
3. European Consensus Lupus Activity Measurement (ECLAM), (Vitali и соавт.1992)
5. Classic British Isles Lupus Assessment Group Index (Classic BILAG) (Hay и соавт. 1993)
Systemic Lupus Erythematosus Disease activity score (SLEDAI) в этот индекс входит 24 параметра (16-клинических и 8 лабораторных показателей СКВ). Каждому показателю присвоены баллы от 1 до 8 каждому из признаков СКВ, вошедшего в индекс. Более серьезные проявления СКВ, такие как: поражение нервной системы, поражение почек, васкулит — имеют более высокую балльную оценку, чем другие признаки. Общий максимально возможный счет индекса SLEDAI составляет 105 баллов. При проведении оценки активности по индексу SLEDAI необходимо отмечать признаки СКВ, которые присутствовали у пациента в течение 10 предшествующих осмотру дней, независимо от их степени тяжести или улучшения/ухудшения состояния. Счет > 20 баллов встречается достаточно редко. Повышение SLEDAI > 8 означает наличие активного заболевания. Увеличение SLEDAI между двумя визитами на >3 баллов интерпретируется как умеренное обострение, на >12 баллов, как тяжелое обострение СКВ. В настоящее время широко используются 3 модификации индекса SLEDAI: SLEDAI 2000 (SLEDAI 2K), SELENA-SLEDAI и Mex-SLEDAI. При проведении клинических исследований чаще используется индекс SELENA-SLEDAI.
Определение активности СКВ по шкале SELENA- SLEDAI
(Обвести балл, соответствующий проявлению, имевшему место на момент осмотра или в течении 10 предшествовавших осмотру дней)
SELENA Flare Index ( SFI) исследование SELENA впервые определяет индекс обострения SELENA (SELENA Flare Index, SFI), при помощи которого появляется воз-можность разграничения степени обострения СКВ на умеренную и тяжелую. SFI учиты-вает динамику активности заболевания по шкале SELENA SLEDAI, изменение глобаль-ной оценки состояния пациента врачом (physician’s global-assessment visual-analogue scale, PGA), модификацию схем терапии и ряд клинических параметров.
SELENA предусматривает использование общей оценки состояния пациента врачом, по 100 мм визуальной аналоговой шкале, но которой обозначены градации от 0 до 3 (где 0 означает неактивное заболевание, а 3 –заболевание с высокой активностью). В последнее время термин «определение активности по шкале SELENA SLEDAI» включает в себя оценку активности SELENA-SLEDAI, Общую оценку состояния пациента врачом по ВАШ и индекс обострения SFI
Глобальная оценка состояния пациента врачом, исследование SELENA