Диффузная гиперфиксация рфп что это такое
Диффузная гиперфиксация рфп что это такое
Исследование «всего тела» заключается в сканировании пациента от уха до верхней трети бедра. Т.е. в область исследования будут включены голова (частично, от козелка уха, без захвата головного мозга), шея, органы грудной полости, брюшной полости, малого таза и костная система (без верхних и нижних конечностей).
Сканирование нижних конечностей проводится за дополнительную плату.
Вопрос №2. Что такое радиофармпрепарат?
Радиофармпрепарат (РФП) – это соединение, состоящее из специального вещества и радионуклида (изотопа, радионуклидной метки). Специальное вещество отвечает за то, в каком органе накопится РФП, а радионуклидная метка позволяет врачу-диагносту увидеть это накопление на изображении.
В настоящее время для производства РФП используется очень широкий спектр как специальных веществ, так и радионуклидных меток. Во всем мире самым часто используемым у онкологических больных соединением специального вещества и радионуклидной метки является 18 F-фтордезоксиглюкоза ( 18 F-ФДГ). В данном соединении 18 F выполняет функцию радионуклидной метки, ФДГ – специального вещества.
Вопрос №3. Что такое физиологическое накопление РФП?
Физиологическое накопление (гиперфиксация) РФП – это повышенное накопление РФП, определяющееся в различных органах и системах в норме.
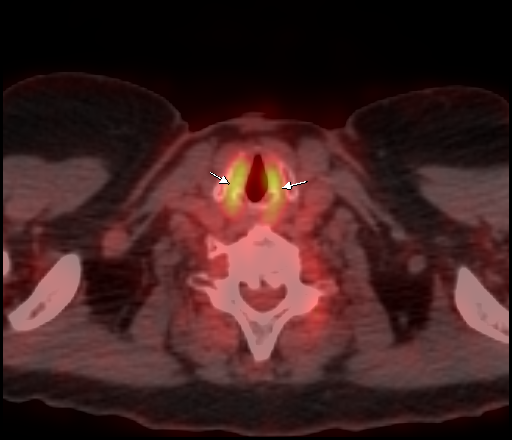
Физиологическое накопление наблюдается при исследованиях со всеми РФП: 18 F-ФДГ, 11 С-холином, 11 С-метионином, 68 Ga-ПСМА и т.д. В зависимости от типа РФП меняется лишь местоположение физиологической гиперфиксации. Например, при ПЭТ и ПЭТ/КТ с самой часто используемой 18 F-ФДГ физиологическое накопление РФП определяется в коре головного мозга, ротоглотке, носоглотке, мышцах гортаноглотки, миокарде левого желудочка, чашечно-лоханочных системах почек, фрагментарно по ходу петель толстой кишки, мочевом пузыре.
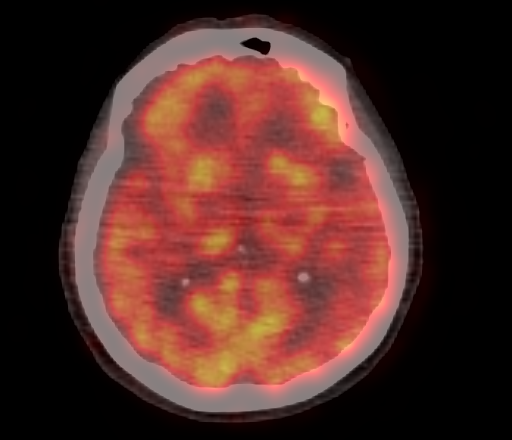 | 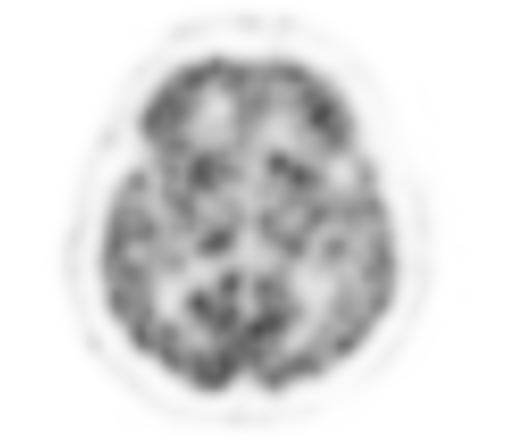 |
| Физиологическое накопление 18 F-ФДГ в коре головного мозга. | |
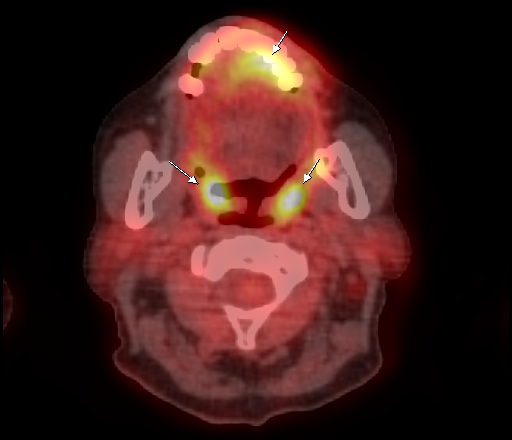 | 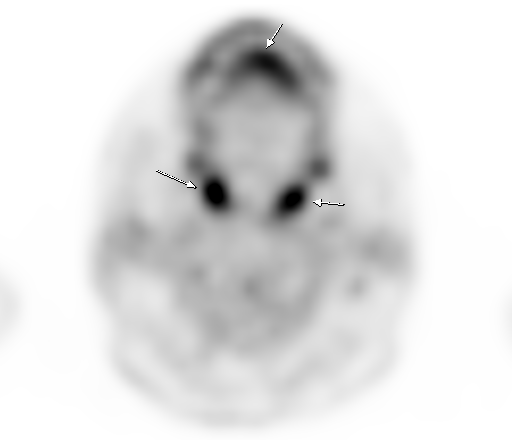 |
| Физиологическое накопление 18 F-ФДГ в ротоглотке. | |
 | 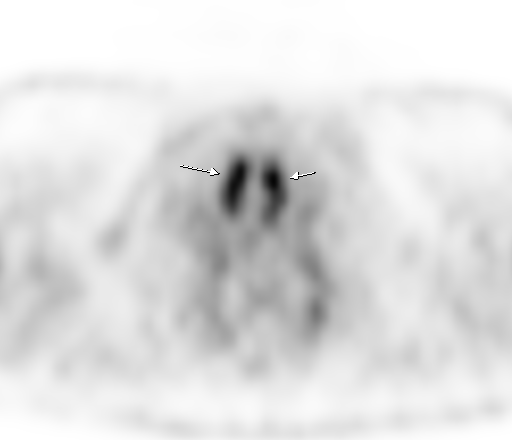 |
| Физиологическое накопление 18 F-ФДГ в мышцах гортаноглотки. | |
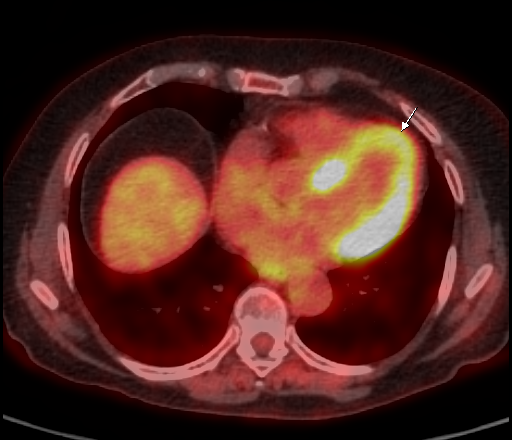 | 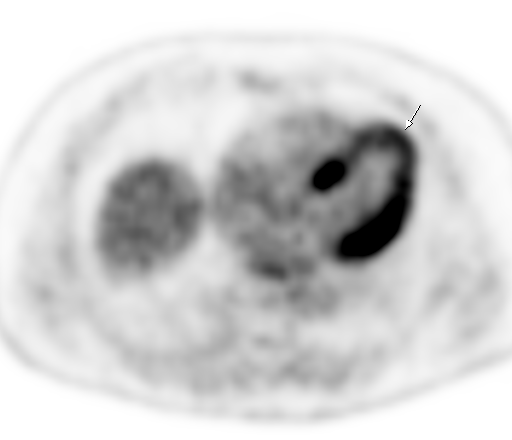 |
| Физиологическое накопление 18 F-ФДГ в миокарде левого желудочка. | |
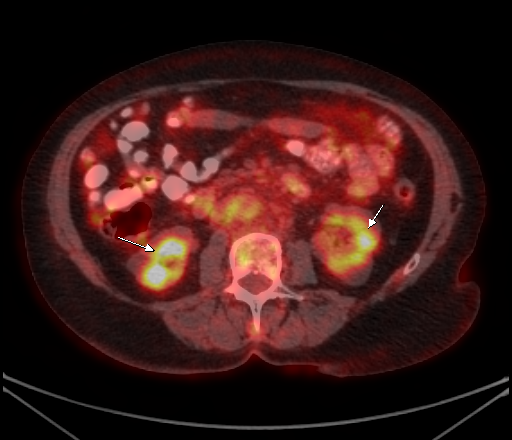 | 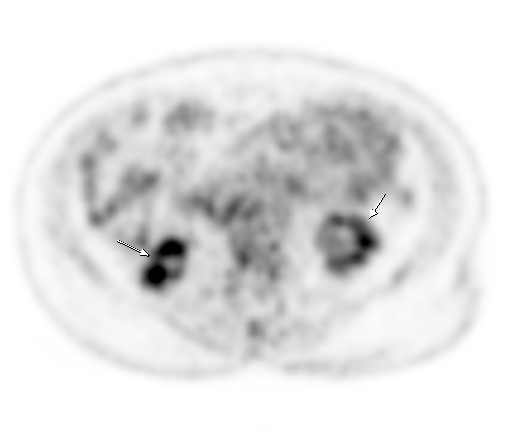 |
| Физиологическое накопление 18 F-ФДГ в чашечно-лоханочных системах почек. | |
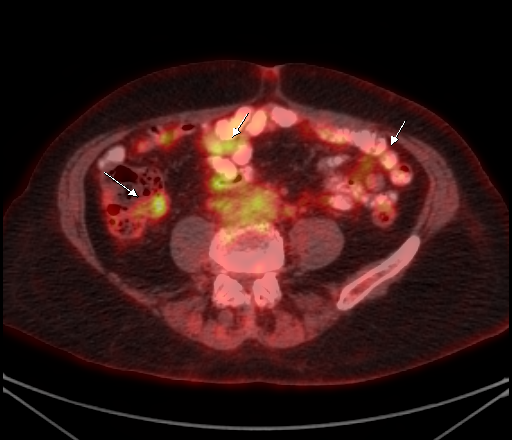 | 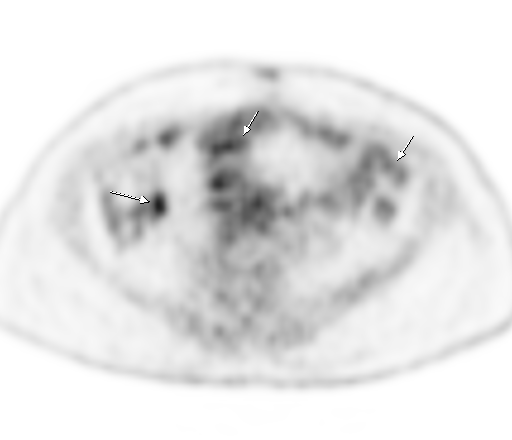 |
| Физиологическое накопление 18 F-ФДГ по ходу петель толстой кишки. | |
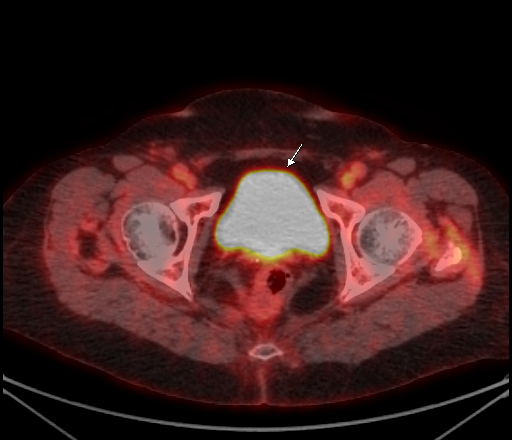 | 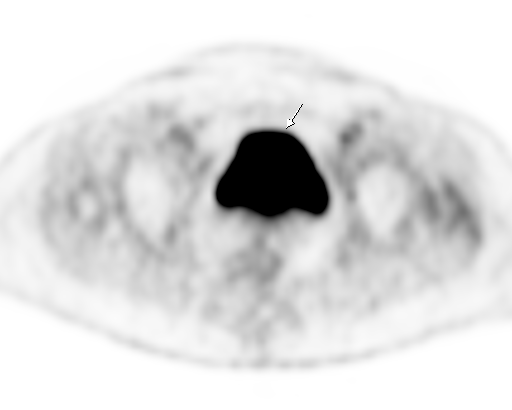 |
| Физиологическое накопление 18 F-ФДГ в мочевом пузыре. | |
Вопрос №4. Что такое патологическое накопление РФП?
Патологическое накопление РФП – это повышенное накопление РФП в органах и тканях, регистрирующееся при заболеваниях, чаще всего в злокачественных опухолях.
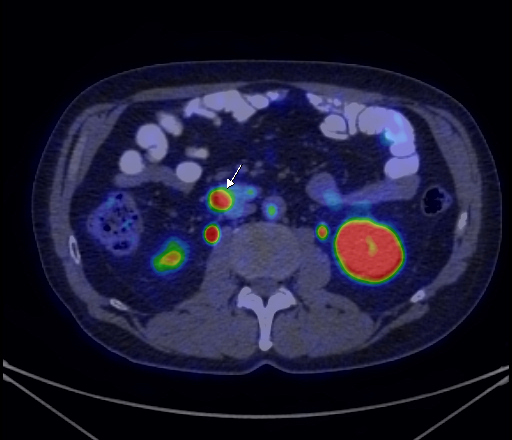 |
| Данные ПЭТ/КТ с 68 Ga-DOTA-TATE у пациента с нейроэндокринной опухолью тощей кишки. В проекции злокачественной опухоли, расположенной в тощей кишке, определяется очаг патологической гиперфиксации РФП. |
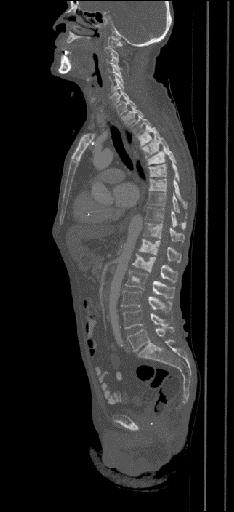 | 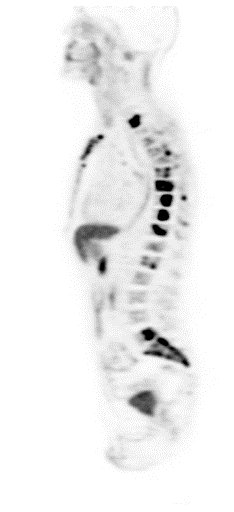 | 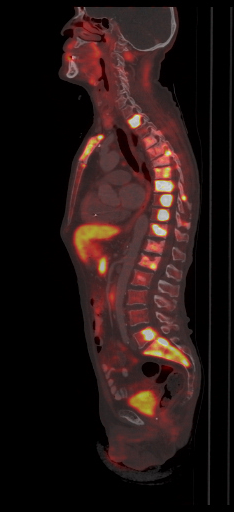 |
| Данные ПЭТ/КТ с 11 С-холином у пациента с раком предстательной железы. Состояние после простатэктомии. В костях скелета визуализируются множественные очаги патологического накопления РФП (метастазы). | ||
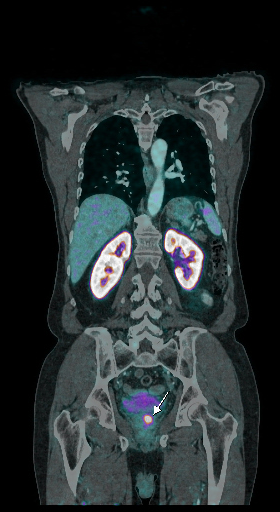 | 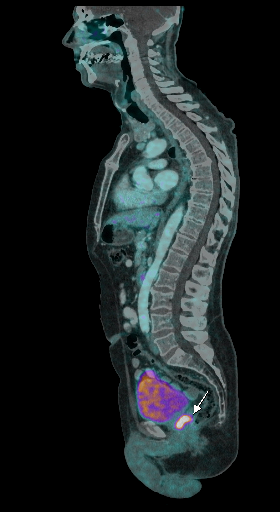 | 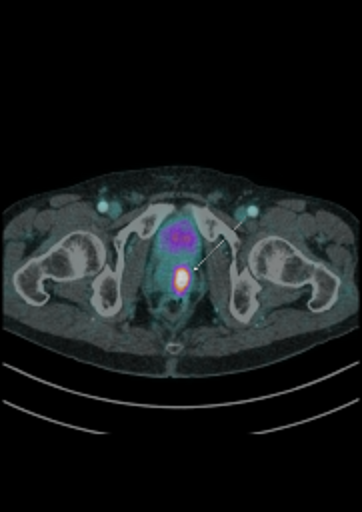 |
| Данные ПЭТ/КТ с 68 Ga-ПСМА у пациента с местным рецидивом рака предстательной железы. Состояние после лучевой терапии. В левых отделах предстательной железы определяется очаг патологического накопления РФП. | ||
Вопрос №5. Что такое метаболически активное и метаболически неактивное образование?
Метаболически неактивное образование – это образование, которое не накопило РФП. Чаще всего отсутствие повышенного накопления РФП в опухоли свидетельствует о ее доброкачественной природе.
Метаболически активное образование – это образование, в котором накопился РФП в повышенном количестве. Повышенное накопление РФП в опухоли чаще всего свидетельствует о ее злокачественном характере.
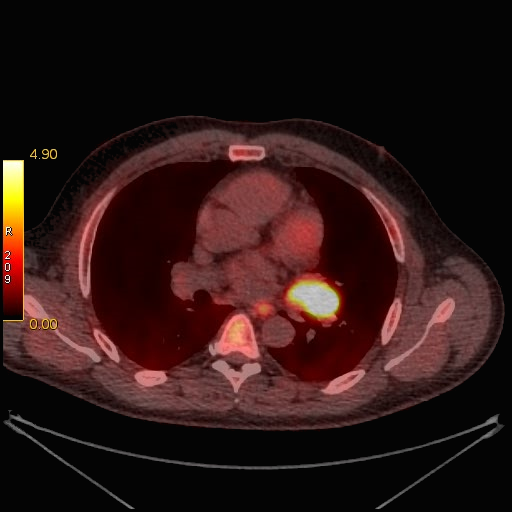 |
| Данные ПЭТ/КТ с 11 С-метионином у больного с метаболически активным образованием корня левого легкого (типичный карциноид). |
Вопрос №6. Что такое SUV?
SUV (Standardized Uptake Value, стандартизированный уровень захвата) – это величина, отражающая интенсивность накопления РФП в зоне интереса, например, в опухоли.
Показатель SUV рассчитывается программным комплексом автоматически и измеряется в различных единицах. В нашем Центре, как и в большинстве отечественных и зарубежных медицинских учреждений, где проводится позитронная эмиссионная томография, в качестве единиц измерения показателя SUV принято использовать г/мл (g/ml).
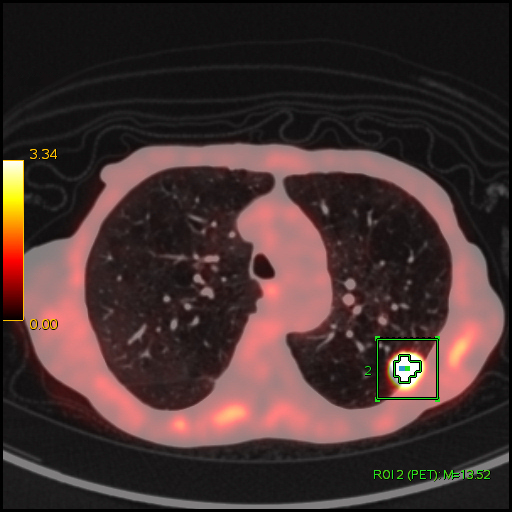 |
| Данные ПЭТ/КТ с 18 F-ФДГ. Оконтуривание метаболически активной злокачественной опухоли левого легкого для измерения показателя SUV. В данном случае величина SUV в опухоли определяется на уровне 13,52 g/ml. |
Вопрос №7. Для чего используется величина SUV?
Величина SUV в основном используется для оценки ответа злокачественной опухоли на проведенное лечение. Важно подчеркнуть, что в ряде клинических ситуаций показатель SUV в опухоли является единственным критерием, позволяющим оперативно получить информацию о чувствительности образования к только что начатой терапии.
Если опухоль чувствительна к лечению, то уровень SUV в ней при повторном ПЭТ-исследовании будет снижаться, если нечувствительна или малочувствительна (резистентна, устойчива) – значение SUV останется без изменений или увеличится. Следует помнить, что своевременная диагностика устойчивости опухоли к лечению позволит скорректировать план лечения, а в некоторых случаях и радикально его изменить.
Как уже было сказано выше, для оценки эффективности терапии врач-радиолог оценивает динамику показателя SUV до и после лечения.
Существует четыре варианта метаболического ответа опухоли на проведенное лечение:
Результаты ПЭТ с 18 F-ФДГ у пациента с диффузной В-клеточной крупноклеточной лимфомой до лечения (а), после 2 курса ПХТ (б) и через 13 месяцев после окончания терапии (в).
а – до лечения в средостении визуализируется массивное метаболически активное образование с уровнем SUV=12,6;
б – после 4 курса ПХТ отмечается значительное уменьшение метаболического объема опухоли и снижение показателя SUV до 3,4 (достигнут частичный метаболический ответ, т.е. опухоль чувствительна к выбранной ПХТ);
в – через 13 месяцев после окончания ПХТ очагов патологической гиперфиксации РФП в проекции органов средостения не обнаружено (достигнут полный метаболический ответ).
Опухолевые поражения костей и вторичные поражения позвоночника
Опухоль кости — собирательное название злокачественных и доброкачественных новообразований, поражающих костную ткань. Чаще всего это остеосаркома или остеома. В некоторых случаях термин применим и к вторичным поражениям, вызванным метастазами. Опухолевые поражения костей встречаются у пациентов любого возраста и независимо от пола.
Симптомы и диагностика
На ранних стадиях заболевание может протекать абсолютно бессимптомно. Выявить его можно только во время планового медицинского обследования. Согласно статистике, чаще поражаются трубчатые кости верхних или нижних конечностей, таз, череп. У пациента может быть диагностирована миелома, хондросаркома, хордома, гемангиоэндотелиома.
Среди симптомов прогрессирования патологии:
Болевые ощущения являются следствием защемления нервов. Со временем развитие опухоли вызывает интоксикацию организма. Она проявляется тошнотой, рвотой, слабостью, частыми головокружениями. Если опухоль прощупывается через кожу, то она кажется неподвижной и не имеет четко очерченных границ.
Для диагностирования новообразования пациента отправляют на рентгенологическое исследование. Оно должно выполняться в двух проекциях. При таком подходе локализация опухоли будет четко видна на полученных снимках. Параллельно обязательно назначается КТ и остеосцинтиграфия. С помощью компьютерной томографии доктор может точно определить степень распространения новообразования и наличие метастазов. Остеосцинтиграфия используется для визуального отображения минерализации костной ткани. Процедура предусматривает введение радиоизотопа.
Методики лечения
Лечение опухолевых поражений кости в большинстве случаев требует хирургического вмешательства. После проведения операции, с целью исключения риска рецидива, назначают лучевую или химиотерапию. Такие процедуры могут потребоваться и перед проведением хирургического вмешательства. Они позволяют уменьшить размер опухоли перед операцией.
Вторичные поражения позвоночника
Метастатическое поражение позвоночника обычно свидетельствует о четвертой стадии заболевания. Оно существенного ухудшает медицинские прогнозы.
Метастазы в кости диагностируют при запущенном раке простаты, легких, молочной железы и пр. Обычно они проявляются поражением позвоночника, тазовых костей, ребер и трубчатых костей рук или ног.
Метастазы в позвоночнике — это поражение костной ткани распространившимися по организму раковыми клетками. Они проникают в нее вместе с током лимфы или крови из первичной опухоли. А поскольку кости являются основой опорно-двигательной системы, то такая патология в короткий промежуток времени способна снизить качество жизни пациента и ухудшить прогноз в целом.
Метастазы нарушают функции остеобластов. Эти клетки отвечают за рост кости и репродукцию новых клеток, а также помогают «утилизировать» клетки, которые уже непригодны. Из-за этого метастазы могут вызывать следующие виды поражений:
Первичным симптомом метастазов является боль. На первых порах она купируется лекарственными препаратами, но со временем становится все более интенсивной. Наблюдается нарушение функциональности суставов. Анализы показывают избыток кальция. Возможно развитие компрессионного синдрома. Возникает сдавливание спинного мозга, что вызывает нарушение опорно-двигательной функции.
Чем раньше было выявлено онкологическое заболевание, тем выше шансы на его излечение. Именно поэтому так важно регулярно проходить плановые медицинские осмотры и при выявлении у себя описанных выше симптомов не затягивать с обращением к хирургу, который при подозрении на развитие новообразования сразу отправляет пациента к онкологу.
Диффузные и очаговые изменения – что это?
Диффузные и очаговые изменения – что это, в чем разница
В заключении ультразвукового исследования при выявлении патологии врач может указывать наличие очаговых или диффузных изменений. Это диагностические критерии, описывающие степень поражения органа при разных заболеваниях.
При УЗИ врач должен определить, в каком состоянии находится орган. Внимательно его осматривая, специалист делает вывод – патология или норма. Если орган нормальный, то он просто описывается, на чем все заканчивается.
Если же при исследовании видно отклонение, то определяется степень поражения органа. Врач должен ответить на вопрос, какие имеются изменения – очаговые или диффузные.
Диффузные и очаговые изменения – в чем разница
Следует уточнить, что деление на очаговые и диффузные изменения условное. Оно помогает в работе специалистов для лучшего понимания картины заболевания.
Диффузные – это поражение всего органа. Какую бы часть не исследовал врач, он видит патологические изменения. Орган полностью отличается от здорового. Нельзя выделить, какой участок нормальный.
Очаговые изменения – это патологический процесс, затрагивающий часть органа. Имеются участки, что отличаются от здоровых. При этом все остальные части выглядят нормальными.
Примеры диффузных и очаговых изменений
При запущенном гепатите, воспалительном заболевании печени, поражается весь орган. Врач будет видеть диффузные изменения. Когда патология еще на ранней стадии, будут определяться и здоровые участки, то есть изменения очаговые.
При злокачественной опухоли печени на начальной стадии врач видит очаговые изменения. Когда рак поражает весь орган, определить здоровые его границы уже невозможно – это диффузная патология.
Связь изменений с заболеванием
То, какие изменения произошли, имеет большое значение. Диффузное поражение – это всегда признак тяжелой патологии, которая уже успела поразить весь орган. При этом наличие очаговых изменений не говорит о том, что заболевание еще на начальной стадии. Это зависит от болезни.
Ультразвуковое исследование не может показать конкретного заболевания. Врач может видеть только анатомические изменения. Одинаковые диффузные и очаговые процессы могут наблюдаться при совершенно разных отклонениях. Обычно после УЗИ при выявлении участка поражения назначаются другие, более точные варианты исследования.
Лучевые методы в оценке состояния метастатических очагов в костях при РПЖ
Какой из лучевых методов диагностики костных метастазов при РПЖ является наиболее точным и объективным? Какие дополнительные методы можно использовать в случае затруднения диагностики метастазов? Cреди лучевых методов (рентгено-, остеосцинти-, томограф
Какой из лучевых методов диагностики костных метастазов при РПЖ является наиболее точным и объективным?
Какие дополнительные методы можно использовать в случае затруднения диагностики метастазов?
Cреди лучевых методов (рентгено-, остеосцинти-, томографии), широко используемых в современной урологической практике для ранней диагностики локализации и стадии течения метастатического процесса в костях, остеосцинтиграфия (ОСГ) в силу своей высокой чувствительности занимает приоритетное положение [3]. Невысокая специфичность данного метода значительно возрастает при дополнительном использовании других инструментальных методов (КТ, УЗИ, МРТ и т. д.), особенно при диагностировании смешанных и остеолитических очагов метастазов, а также когда визуальные рентгенологические признаки метастатического процесса отсутствуют [3].
Нами проведен ретроспективный анализ 8500 сканограмм больных (в возрасте 60-82 лет), полученных в отделении радиоизотопной диагностики ГВКГ им. Н. Н. Бурденко (1990-1998 годы). Из них изучено 450 (подробно 45) больных с подозрением на РПЖ (или с установленным раком простаты в анамнезе).
В исследуемые группы не включали пациентов с болезнью Педжета, лимфогранулематозом, лейкозом, мраморной болезнью, а также консолидирующими переломами, воспалительными и врожденными деструктивными процессами в костях, симулирующих картину метастатического РПЖ. По показаниям выполняли ТР УЗИ, пункционную биопсию, пальцевое ректальное исследование предстательной железы (ПРИ), проводили серологическое определение уровня сывороточного общего простатспецифического антигена и применяли гистологические методы. Уровень накопления РФП в костной ткани 30% относили к гиперфиксации, патогномоничной для ракового метастатического поражения костей. При наличии метастазов в симметричных отделах скелета (ребра, лопатки, кости таза и др.) уровень фиксации индикатора в данной зоне сравнивали с этим показателем в противоположной (симметричной) зоне (например, 6-е правое ребро — 6-е левое ребро и т. д.). При наличии несимметричных зон (тела позвонков и др.) степень накопления РФП сравнивали с ниже- или вышележащей зоной (позвонком).
Данная работа была выполнена с помощью гамма-камеры GCA-7200 A/di фирмы «Тошиба» (Япония). Методика исследования скелета предусматривала внутривенное введение 99m-Тс-технефора за три часа до сеанса. Сканирование производилось со скоростью 5 см/мин, общее время сеанса составляло 30-35 мин с обычной регистрацией радиоактивного излучения и системной обработкой полученных изображений на ПК с помощью операционной системы компании Unix. Использовали также рентгенаппарат «Сиреграф» (фирма «Сименс») и компьютерный томограф «Пиккер» (фирма «Пиккер», США).
 |
| Рисунок 1. При остеосцинтиграфии определяются очаги гиперфиксации РПФ в Th 6-12, L 1-2 позвонках, в углах обеих лопаток, в пояснично-крестцовом сочленении справа, в крыльях таза больше слева спереди, в ребрах |
Статистическая обработка материала осуществлялась стандартными методами. Были получены следующие результаты. Теоретической основой работы послужили широко известные данные о физико-химических особенностях метаболизма фосфатных комплексов, меченных Тс-99m РФП [6]. Данный индикатор интенсивно диффундирует из кровеносного русла и накапливается в остеобластах, а также в матрице вновь формирующейся остеоидной ткани в мета- и эпифизарных участках трубчатых костей, характеризующихся высоким уровнем васкуляризации и активности костного мозга [2, 3, 8].
 |
| Рисунок 2. На сцинтиграммах костей скелета сохраняются множественные очаги гиперфиксации РПФ, более интенсивные по сравнению с предыдущим обследованием |
В первой группе больных на сканограммах симметричных (ребра, лопатки) и несимметричных отделов скелета (тела позвонков, крестец, непарные кости черепа), полученных на ранних стадиях метастатического процесса, выявлялись единичные (рис. 1), а при повторном исследовании (спустя 2-6 месяцев) множественные зоны гиперфиксации РФП (45-76% ед. Н) [2]. Сканограммы с низкой степенью концентрации индикатора ( Рисунок 3. При остеосцинтиграфии выявлены очаги гиперфиксации РПФ в Th 9 грудном позвонке, нижнем углу правой лопатки и в Th5
У больных четвертой группы (n=8) было проведено комплексное инструментальное обследование (ОСГ, МРТ, Rо-графия); подобный алгоритм оказался наиболее эффективным из всех подходов.
Полученные нами данные свидетельствуют о том, что ОСГ скелета позволяет выявить метастатические очаги на 6-12 месяцев раньше, чем это возможно при использовании обычного рентгенологического метода, что соответствовало результатам, полученным другими учеными [7, 9]. Объясняется этот факт тем, что введенные внутривенно радиоактивные атомы Р легко включаются в Са-Р-обмен в раннем периоде формирования неоостеоида. Остеобластическая стадия морфогенеза костного метастаза РПЖ характеризовалась активизированными остеобластами, продукцией атипичного остеоидного вещества, выраженным сосудистым компонентом и комплексами иммунных и раковых клеток. На макроуровне эти процессы были представлены сцинтиграфически признаками костной (остеобластической) перестройки, рентгенологически — признаками костной деструкции (остеолизиса). Практически важной особенностью ОСГ скелета является полная визуализация всего скелета, что недостижимо при использовании рентгенографии. При отсутствии сцинтиграфических признаков РПЖ наиболее эффективные результаты получены у четвертой группы больных. Совпадение данных ЛТ (ОСГ, Ro-графии) и цитогистологических методов исследований составило 70-80%. Совпадения по различным стадиям РПЖ колебались от 65 до 95%, что было связано со степенью злокачественности раковых клеток, их индуктирующим влиянием на остеобласты, активностью остеогенных деструктивно-репаративных и протекторных стромогенных процессов в метастатических очагах, а также гормональным фоном и характером оперативного вмешательства [3, 5, 6]. Точность ранней диагностики метастатической формы РПЖ достигала 80-95% при одновременном с ОСГ изучении сывороточной ПСА, что также отражено в литературе [1].
| Ранняя диагностика локализации и характера метастазов в костях при раке предстательной железы (РПЖ) с помощью лучевых методов — актуальная проблема современной онкоурологии [4, 6, 8]. Гематогенные метастатические очаги в костях при раке предстательной железы (РПЖ) встречаются в 50-70% случаев, а по данным сцинтиграфии (ОСГ) — в 12-62% (при отсутствии рентгенологических признаков) [3] |
Литература
1. Вуд Мари Э., Банн Пол А. Секреты гематологии и онкологии /Под ред. Токарева Ю. Н., Бухни А. Е.. М.: Бинон, 1997.
2. Линденбратен Л. Д., Наумов Л. Б. Медицинская рентгенология. М.: Медицина, 1984.
3. Портной А. С., Гродзовская Ф. Л. Рак и аденома предстательной железы. Л.: Медицина, 1984. 272. С. 159-162.
4. Руководство по урологии. В 3-х т. /Под ред. Лопаткина Н. А.. М.: Медицина, 1998.
5. Рукавишников В. А., Сальвицкий Б. Н. К вопросу лучевой диагностики злокачественных новообразований костей // Специализированная медицинская помощь и современные проблемы ее интеграции. Тез. докл. науч. конф. 11.12.1986. ГВКГ им. Н. Н. Бурденко, М. 1986. С. 408-409.
6. Савченко Т., Мечев Д., Романенко В. Руководство по ядерной медицине. Вища школа, Киев, 1991. С. 480-489.
7. Harada K., Tanahashi Y., Igari D., Numata I., Orikasa S. Clinical evaluation of inside echo patterns in gray scale prostatic echography /J. Urology 1980. 124, № 2. Р. 216-220.
8. McKillop J. H., Fogelman I. Benign and malignant bone disease // British Nuclear Medicine Society. 1991. Р. 30-53.
9. Signori G. B., Marini F., Perego S., Valente R. Scintigrafia ossea e puntato midollare nella valutazione del carcinoma prostatico /Urologia (Treviso). 1979. 46, № 3. P. 359-363.