Диффузная гиперфиксация рфп что
О радионуклидной ВИЗУАЛИЗАЦИИ (сцинтиграфии) для врача общей практики
Первое применение радиоактивных индикаторов относят к 1911 году и связывают с именем Дьердя де Хевеши. Молодой ученый, живший в дешевом пансионе, начал подозревать, что остатки пищи, которые он не доел, подавали ему вновь на следующий день.
Первое применение радиоактивных индикаторов относят к 1911 году и связывают с именем Дьердя де Хевеши. Молодой ученый, живший в дешевом пансионе, начал подозревать, что остатки пищи, которые он не доел, подавали ему вновь на следующий день. Он добавил радиоизотопный индикатор к несъеденной порции и с помощью детектора излучения доказал своей хозяйке, что дело обстояло именно так. Хозяйка выгнала молодого ученого из пансиона. Он же продолжал начатую работу, результатом которой стала Нобелевская премия за использование радионуклидов в качестве индикаторов в биологии Радионуклидная (радиоизотопная) диагностика охватывает все виды применения открытых радиоактивных веществ в диагностических и лечебных целях.
Клиническое применение радиоиндикаторов вошло в практику в 50-х годах. Развиваются методы, позволяющие детектировать наличие (радиометрия), кинетику (радиография) и распределение (сканирование) радиоиндикатора в исследуемом органе. Принципиально новый этап радиоизотопной визуализации связан с разработкой устройств широкого поля зрения (сцинтилляционные гамма-камеры) и метода визуализации — сцинтиграфии. Нередко термином «сцинтиграфия» обозначают исследования, проведенные с использованием как линейного сканера, так и сцинтиляционной гамма-камеры. С этим терминологическим стереотипом связано формирование неверных представлений о диагностических возможностях методов.
Сканирование и сцинтиграфия — это различные методы радиоизотопной визуализации. Сцинтиграфия существенно превосходит сканирование по объему и точности диагностической информации. Современные сцинтилляционные камеры представляют собой компьютеро-сцинтиграфические комплексы, позволяющие получать, хранить и обрабатывать изображения отдельного органа и всего тела в широком диапазоне сцинтиграфических режимов: статическом и динамическом, планарном и томографическом. Независимо от типа получаемого изображения оно всегда отражает специфическую функцию исследуемого органа. По сути, это картирование функционирующей ткани. Именно в функциональном аспекте заключается принципиальная отличительная особенность сцинтиграфии от других методов визуализации. Попытка взглянуть на результаты сцинтиграфии с анатомических или морфологических позиций — еще один ложный стереотип, влияющий на предполагаемую результативность метода.
Диагностическая направленность радиоизотопного исследования определяется используемым радиофармацевтическим препаратом (РФП). Что же такое РФП? Радиофармацевтический препарат — это химическое соединение с известными фармакологическими и фармакокинетическими характеристиками. От обычных фармацевтических средств он отличается не только радиоактивностью, но и еще одной важной особенностью — количество основного вещества настолько мало, что при введении в организм не вызывает побочных фармакологических эффектов (например, аллергических). Специфичность РФП по отношению к определенным морфофункциональным структурам определяет его органотропность. Понимание механизмов локализации РФП служит основой для адекватной интерпретации радионуклидных исследований. Введение РФП связано с небольшой дозой облучения, неспособной вызвать какие-либо неблагоприятные специфические эффекты. В этом случае принято говорить об опасности переоблучения, однако при этом не учитываются темпы развития современной радиофармацевтики.
Лучевая нагрузка определяется физическими характеристиками радиоиндикатора (период полураспада) и количеством введенного РФП. Сегодняшний день радионуклидной диагностики — использование короткоживущих радионуклидов. Наиболее популярным из них является технеций-99m (период полураспада — 6 часов). Этот искусственный радионуклид получают непосредственно перед исследованием из специальных устройств (генераторов) в форме пертехнетата и используют для приготовления различных РФП. Величины радиоактивности, вводимые для проведения одного сцинтиграфического исследования, создают уровни лучевой нагрузки в пределах 0,5-5% допустимой дозы. Важно подчеркнуть — длительность сцинтиграфического исследования, количество получаемых изображений или томографических срезов уже не влияют на «заданную» дозу облучения.
l Клиническое применение
Коротко остановимся на реальных диагностических возможностях наиболее распространенных («рутинных») сцинтиграфических исследований.
Визуализация костной системы (остеосцинтиграфия) — наиболее точный метод выявления участков нарушенного костного метаболизма. Остеотропные РФП (Тс-фосфонаты) обладают высоким сродством к кристаллам фосфата кальция, поэтому они связываются преимущественно с минеральным компонентом костной ткани. Уровень накопления РФП в различных типах костей и участках скелета обусловлен степенью остеобластической и метаболической активности, величиной кровотока, что необходимо учитывать при дифференциации нормального и патологического накопления РФП. В частности, повышенное накопление РФП наблюдается в метаэпифизарных отделах трубчатых костей, в областях с постоянной физической нагрузкой.
Заболевания костей сопровождаются патологической перестройкой костной ткани, реактивным или опухолевым костеобразованием — основными механизмами, обусловливающими изменение костного метаболизма и накопление остеотропных РФП в пораженных отделах. В зависимости от сочетания указанных процессов возрастает уровень накопления остеотропных РФП при опухолевых, воспалительных, дегенеративных, травматических заболеваниях.
Основная и наиболее ответственная задача остеосцинтиграфии — поиск метастатических и оценка распространенности опухолевых поражений скелета. Сцинтиграфическая манифестация патологии может проявиться на 3-12 месяцев раньше, чем появятся рентгенологические признаки. Связано это с тем, что локальное изменение обмена остеотропных РФП возникает на ранних фазах развития патологии, еще до появления не только рентгенологической, но и клинической симптоматики. По этой причине радионуклидное исследование обладает наибольшей эффективностью в до- и послеоперационном обследовании больных опухолями с высокой частотой метастазирования в кости (молочная железа, легкие, предстательная железа, почки).
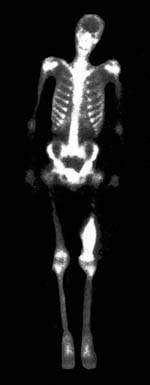 |
| Рисунок 1. Остеогенная саркома бедра. Обширная область высокого накопления РФП в дистальном отделе левого бедра |
Сцинтиграфическая манифестация метастатических поражений — множественные и реже одиночные локальные зоны высокого накопления РФП («горячие» очаги). Наиболее высокие концентрации РФП отмечаются в остеобластических и смешанных метастазах, низкие — в остеолитических. Ложноположительные ошибки чаще всего связаны с выраженными остеодистрофическими изменениями, а также с травматическими повреждениями ребер и позвоночника. Опухоли костей остеогенного происхождения отличаются наиболее высокой кумуляцией РФП. Например, остеогенная саркома отличается выраженной гиперфиксацией РФП не только в элементах самой опухоли, но и в окружающих мягких тканях за счет реактивной гиперемии (рис. 1). В опухолях неостеогенного происхождения накопление РФП более низкое. Однако практически не представляется возможным дифференцировать отдельные виды опухолей по степени накопления в них РФП. Некоторые опухоли, так же как и их метастазы, могут быть накоплением РФП. К таким опухолям относится, в частности, ретикулосаркома и множественная миелома. Визуализация почек (динамическая реносцинтиграфия) — простой и точный метод одновременной оценки функционального и анатомотопографического состояния мочевыводящей системы. В основу положена регистрация транспорта нефротропного РФП и последующий расчет параметров, объективизирующих два последовательных этапа.
Анализ сосудистой фазы (ангиофазы) направлен на оценку симметричности прохождения «болюса» по почечным артериям и относительных объемов крови, поступающих к каждой почке в единицу времени. Анализ паренхиматозной фазы предусматривает характеристику относительной функции почек (вклад в суммарную очистительную способность) и времени прохождения РФП через каждую почку или ее отделы. Клиническая интерпретация в значительной степени определяется механизмом элиминации РФП. В методах динамической визуализации могут быть использованы два вида РФП:
l гломерулотропные (производные ДТПА), практически полностью фильтруются клубочками и отражают состояние и скорость клубочковой фильтрации;
l тубулотропные (аналоги гиппурана) секретируются эпителием проксимальных канальцев и отражают состояние канальцевой секреции, а также эффективного почечного кровотока. Показания к исследованию включают урологическую и нефрологическую патологию, а также заболевания, где почки являются органами-мишенями.
При различных клинических ситуациях может меняться как форма кривых, так и их количественные характеристики. Следует, однако, подчеркнуть, что характер и величины изменений малоспецифичны для конкретной патологии и прежде всего отражают тяжесть патологического процесса. Наибольшая информативность реносцинтиграфии проявляется при дифференциации одно- или двустороннего поражения почек.
Ведущий признак, определяющий сторону поражения, — асимметрия амплитудно-временных характеристик ангионефросцинтиграмм. Асимметрия сосудистых параметров, и прежде всего выраженная разница времени поступления РФП в почечные артерии, — один из критериев стеноза почечной артерии. Симметричность изменений паренхиматозной функции более характерна, в частности, для гломерулонефрита; асимметрия — довольно постоянный признак пиелонефрита не только при одно-, но и при двустороннем процессе. Аналогичные изменения могут сопровождать различные варианты аномалий почек и верхних мочевых путей (нефроптоз, удвоение собирательной системы, гидронефроз).
В основе метода визуализации печени (гепатосцинтиграфии) лежит использование меченых коллоидов, которые после внутривенного введения фагоцитируются и распределяются в морфофункциональных структурах, содержащих клетки РЭС в соответствии с локальными значениями органного кровотока. В норме в печени локализуется более 90%, в селезенке — около 5%, а в костном мозге — менее 1% введенного радиоколлоида. В зависимости от характера и тяжести патологии эти соотношения меняются. Наиболее общим показанием к гепатосцинтиграфии является гепато- и/или спленомегалия неясного генеза. Основная задача исследования — дифференциация характера и уточнение тяжести поражения печени.
Диффузные заболевания печени манифестируются изменением размера и формы изображения, распределения радиоколлоида в печени и его внеорганного накопления, параметров фагоцитарной способности РЭС и печеночного кровотока. Следует подчеркнуть, что исследование не позволяет дифференцировать клинические или клинико-морфологические формы заболевания печени (например, хронический гепатит). Наибольшая информативность метода проявляется в возможности выявления синдрома портальной гипертензии (СПГ).
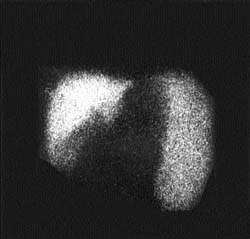 |
| Рисунок 2. Внепеченочная блокада портального кровообращения. Синдром портальной гипертензии манифестируется высоким захватом радиоколлоида увеличенной селезенкой |
Независимо от причин повышенного давления в системе воротной вены (внутри- или внепеченочные формы), сцинтиграфически СПГ манифестируется высоким захватом радиоколлоида и увеличенной селезенкой. Сочетание указанных признаков позволяет выявить СПГ с точностью до 98% (рис. 2). Очаговые поражения печени в зависимости от их распростаненности проявляются наличием одиночных или множественных дефектов накопления РФП в пределах одной или обеих долей печени (рис. 3). В практике нередко выявление участков, где отсутствует накопление РФП («холодные» очаги), прочно ассоциируют с объемными процессами, чаще всего опухолевого генеза. Это представление ложно. Достаточно широкий спектр заболеваний, связанных с вовлечением печени в патологический процесс, сцинтиграфически может манифестировать очаговыми изменениями как следствием локальных гемодинамических или функциональных нарушений (цирроз печени, амилоидоз, гистиоцитоз). Необходимо также помнить, что некоторые органные структуры (аномально расположенный желчный пузырь, молочная железа) могут «экранировать» изображение печени и формировать сцинтиграфический феномен «псевдоопухоли». Именно поэтому по характеру дефекта накопления РФП без учета клинической информации практически невозможно дифференцировать специфику очагового поражения.
A. | B.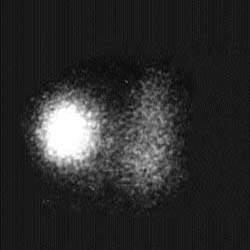 |
| Рисунок 3. Сцинтиграфические варианты узловых поражений щитовидной железы. «Холодный» узел нижнего отдела левой доли — коллоидная киста (А), «горячий» узел правой доли — тиреотоксическая аденома (Б) | |
Возможность выявления очаговой патологии зависит и от разрешающей способности гамма-камеры. Очаги менее 1 см, как правило, сцинтиграфически не манифестируются.
Визуализация желчевыделительной системы (гепатохолесцинтиграфия) основана на использовании серии гепатотропных РФП, аналогичных по своей фармакокинетике красителям (бромсульфалеин, вофавердин). После внутривенного введения они связываются с белками крови, поглощаются полигональными клетками печени и выводятся в составе желчи. Основным преимуществом гепатохолесцинтиграфии является непрерывность визуальной и количественной регистрации процесса кинетики РФП.
Визуальный анализ серии изображений позволяет выявить некоторые органические изменения желчных протоков (расширение), желчного пузыря (деформации), а также функциональные изменения двенадцатиперстной кишки.
Анализ кривых позволяет получить количественные критерии, характеризующие поглотительно-выделительную функцию печени, наполнение желчного пузыря, длительность латентного периода после желчегонного завтрака, скорость опорожнения желчного пузыря. Дискинезии желчного пузыря дифференцируются на основе изменения скорости его опорожнения (гипо- или гипермоторная дискинезия). Следует подчеркнуть, что точность радиологической оценки двигательной функции желчного пузыря превышает рентгенологическую или эхографическую. Это связано с тем, что при сравнении площадей изображения органа до и через фиксированное время после желчегонного завтрака практически невозможно учесть длительность латентного периода желчеотделения и выделить собственно фазу опорожнения желчного пузыря.
Гепатохолесцинтиграфия имеет ограниченное значение в диагностике воспалительной патологии и камней желчного пузыря. Первоочередная задача заключается в оценке тяжести нарушения проходимости шеечно-протоковой зоны и наполнения желчного пузыря. При полной обтурации пузырного протока возникает сцинтиграфический феномен «отключенного желчного пузыря».
Визуализация щитовидной железы (тиреосцинтиграфия) проводится с использованием Тс-пертехнетата и основывается на сходстве в поведении ионов йода и пертехнетата. Однако это сходство прослеживается только на начальной неорганической фазе внутритиреоидного транспорта. Пертехнетат, в отличие от йода, не переходит в органическую фазу, то есть не включается в состав тиреоидных гормонов. Эта особенность исключает возможность его использования при послеоперационном поиске метастазов рака щитовидной железы (последнее проводится только с радиоактивным йодом).
Узловые поражения щитовидной железы и дифференциальная диагностика выявленных клинически или эхографически узловых образований шеи — наиболее частое показание к тиреосцинтиграфии. Основная задача исследования — оценить степень функционирования узлов, идентифицировать солитарные или множественные образования, установить связь узлов с тиреоидной тканью. В зависимости от функциональной активности и степени накопления радиопертехнетата узлы традиционно разделяют на «горячие», «теплые» и «холодные». Однако такое деление относится только к их сцинтиграфической оценке.
Под термином «горячий» узел подразумевают ситуацию, когда РФП накапливается почти исключительно в области узла и не накапливается в других отделах органа. Подобные находки характерны для автономной тиреоидной ткани, токсической аденомы, аутоиммунного тиреоидита, врожденной аплазии доли. Отсутствие накопления РФП в окружающий узел ткани объясняется продукцией автономным узлом тиреоидных гормонов, уменьшающих выделение ТТГ и обусловливающих подавление функции нормальной ткани.
Функционально неактивные («холодные») узлы характеризуются отсутствием или резким снижением накопления радиопертехнетата. Эта менее специфическая находка сопровождает широкий спектр патологии: узловой зоб, коллоидные кисты, аденому, неспецифический струмит, в 15-25% случаев — рак щитовидной железы (рис. 3).
Наибольшие затруднения представляет идентификация «теплых» узлов. Эти узлы рассматривают как разновидность «горячих», но в отличие от последних в них отсутствует или слабо выражено функциональное подавление нормальной тиреоидной ткани. В силу этого накопление РФП в узлах может не отличаться от окружающей паренхимы и приводить к ложноотрицательным трактовкам данных сцинтиграфии.
Материалы конгрессов и конференций
X РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС
ПЭТ В ОНКОЛОГИЧЕСКОЙ КЛИНИКЕ
А.М. Гранов, Л.А. Тютин, Н.А. Костеников, Д.В. Рыжкова, М.С. Тлостанова,
А.А. Станжевский, Д.Б. Фрейдман, А.А. Балабанова
Центральный научно-исследовательский рентгенорадиологический институт Росздрава, Санкт-Петербург
Онкологические заболевания относятся к числу наиболее распространенных среди населения экономически развитых стран и занимают лидирующее положение по показателям смертности. Так, в США ежегодно регистрируются около 1,5 млн. случаев злокачественных опухолей и более 560 тыс. больных в год умирает. Хорошо известно, что исход онкологических заболеваний во многом зависит от своевременной диагностики и объективной оценки эффективности проводимого лечения. Однако, несмотря на внедрение в клиническую практику высокоинформативных методов диагностики (УЗИ, СКТ, МРТ и др.), большая часть больных поступает в медицинские центры уже с запущенными стадиями заболевания, а адекватность проводимых лечебных мероприятий своевременно не оценивается. В связи с этим дальнейшее совершенствование методов диагностики является весьма актуальным. По мнению специалистов, наиболее перспективным в этом отношении может быть всестороннее изучение и внедрение в клиническую практику позитронной эмиссионной томографии (ПЭТ), позволяющей получать уникальную информацию о метаболизме и перфузии нормальных и патологически измененных тканей на клеточно-молекулярном уровне. Эти данные могут иметь решающее значение для диагностики и дифференциальной диагностики злокачественных опухолей на ранних этапах их развития. Кроме того, с помощью ПЭТ удается своевременно установить изменения, происходящие в опухоли под влиянием лекарственной и лучевой терапии, а также выявить признаки продолженного роста или рецидива новообразования. Однако имеющиеся в литературе данные свидетельствуют о том, что многие аспекты использования ПЭТ в онкологии изучены недостаточно. В настоящее время весьма противоречивым является вопрос об эффективности ПЭТ при различных опухолях. Так, согласно данным систематизированного анализа возможностей ПЭТ в онкологии III всеобщей конференцией врачей ФРГ признана недоказанной эффективность использования этого метода при раке щитовидной железы, пищевода, опухолях костей и мягких тканей, рецидиве и оценке эффективности лечения рака молочной железы, феохромацитоме, опухолях головы и шеи, низкодифференцированной лимфоме Ходжкина. Однако в ряде других публикаций имеются сведения об успешном применении ПЭТ при большинстве из указанных онкологических заболеваний. Очевидно, что использование ПЭТ в онкологической клинике, по существу, находится в начале своего пути. Широкому внедрению метода должно предшествовать полное, всестороннее изучение его диагностических возможностей с применением различных технологий исследования и специфических туморотропных препаратов.
В настоящем сообщении нами обобщен коллективный 9-летний опыт применения ПЭТ при обследовании больных онкологического профиля.
Всего обследованы более 5000 пациентов, которым выполнены 7220 исследований. При этом опухоли различных локализаций выявлены у 2045 больных. Распределение онкологических больных в зависимости от нозологической формы опухолевого заболевания представлено в табл. 1.
Таблица 1.
Распределение онкологических больных по диагнозу.
| Нозологическая форма | Число обследованных больных | |
|---|---|---|
| Количество | % | |
| Объемные образования головного мозга | 542 | 26,5 |
| Рак молочной железы | 192 | 9,4 |
| Злокачественные опухоли печени | 381 | 18,6 |
| Рак поджелудочной железы | 240 | 11,7 |
| Лимфопролиферативные заболевания | 128 | 6,3 |
| Рак легкого | 117 | 5,7 |
| Герминогенные опухоли | 82 | 4 |
| Рак предстательной железы | 53 | 2,6 |
| Колоректальный рак | 119 | 5,8 |
| Меланома | 67 | 3,3 |
| Прочие | 124 | 6,1 |
| Всего | 2045 | 100 |
ПЭТ в нейроонкологии. Всего обследованы 542 больных с объемными образованиями головного мозга. Основную группу составили пациенты с опухолями глиального ряда (преимущественно злокачественными), метастатическим поражением головного мозга и менингиомами. Результаты ПЭТ больных со злокачественными новообразованиями головного мозга представлены в табл. 2 и 3.
Таблица 2.
КДН, полученные при ПЭТ с различными РФП у больных со злокачественными новообразованиями головного мозга.
Таблица 3.
Информативность ПЭТ с различными РФП при диагностике злокачественных новообразований головного мозга.
| Название методики | Чувствительность (%) | Специфичность (%) | Диагностическая точность (%) |
|---|---|---|---|
| ПЭТ с 18 F-ФДГ (n=385) | 82,2 | 99,6 | 94,8 |
| ПЭТ с 11 C-БН (n=159) | 94,1 | 82,4 | 88,7 |
| ПЭТ с 11 C-метионином (n=33) | 84,6 | 65,0 | 72,7 |
| ПЭТ с 18 F-ФДГ и 11 C-БН (n=36) | 96,0 | 100,0 | 97,2 |
Рак молочной железы (РМЖ). ПЭТ с 18 F-ФДГ выполнена 192 больным раком молочной железы. В 141 случае исследование проводилось до операционного вмешательства. При этом в 21 случае ПЭТ одним и тем же больным проводилась дважды: до начала и после завершения неоадъювантной химиотерапии. Кроме того, 51 больной ПЭТ с 18 F-ФДГ проведена после удаления первичного очага с целью определения регионарных и отдаленных метастазов.
Таблица 4.
Диагностические показатели ПЭТ с 18 F-ФДГ у пациенток в основной и контрольной клинических группах.
| Клиническая группа | Количество пациенток | Характер накопления РФП | SUVmax | SUVmean |
|---|---|---|---|---|
| Фиброзно-кистозная мастопатия | 55 | Диффузно-неравномерное | 1,50±0,08 | 1,12±0,03 |
| Рак молочной железы | 139 | Очаговое | 3,71±0,21 | 2,33±0,08 |
Во всех случаях для злокачественной опухоли было характерно повышенное накопление РФП в зоне поражения. Визуализировать злокачественное новообразование не удалось лишь в 3 случаях в связи с крайне малыми размерами первичного очага (ниже разрешающей способности метода). Ложноположительное заключение сделано в 1 случае при наличии у пациентки с фиброзно-кистозной мастопатией воспалительного процесса. Чувствительность, специфичность и диагностическая точность ПЭТ с 18 F-ФДГ при РМЖ составила 97,8%, 98,2% и 98,0%, а при поражении регионарных лимфоузлов – 92,0%, 100% и 97,8% соответственно.
Рак поджелудочной железы (РПЖ). Распределение обследованных больных по диагнозу представлено в табл. 5.
Таблица 5.
Распределение больных с объемными образованиями поджелудочной железы по диагнозу.
| Характер патологии | Количество больных | |
|---|---|---|
| n | % | |
| Рак поджелудочной железы | 150 | 62,5 |
| Хронический псевдотуморозный панкреатит в стадии ремиссии | 81 | 33,7 |
| Хронический псевдотуморозный панкреатит в стадии обострения | 9 | 3,8 |
| Всего | 240 | 100,0 |
Первичные опухоли печени и метастазы. Нами было обследован 381 пациент с первичными опухолями печени и метастазами. Контрольную группу составили 65 пациентов с нормальной паренхимой печени и доброкачественными новообразованиями. Распределение больных в зависимости от морфологического типа поражения и метаболической активности злокачественной опухоли представлено в табл. 6.
Таблица 6.
Распределение больных в зависимости от морфологического типа поражения и метаболической активности злокачественной опухоли.
| Морфологический тип опухоли | Количество больных | SUVмакс | SUVср | |
|---|---|---|---|---|
| n | % | |||
| Холангиоцеллюлярный рак | 31 | 8,1 | 3,00±0,15 | 2,05±0,09 |
| Гепатоцеллюлярный рак | 54 | 14,2 | 2,22±0,25 | 1,63±0,13 |
| Метастатическое поражение печени | 296 | 77,7 | 4,76±0,21 | 2,86±0,11 |
| Всего | 381 | 100 | ||
В 189 из 192 случаев злокачественного поражения паренхимы печени нами были получены истинноположительные результаты. Ложноположительные данные определялись у 2 пациентов с локальным нарушением перфузии печени. Таким образом, чувствительность, специфичность и диагностическая точность метода составили 98,4%, 96,9% и 98,0% соответственно.
Таблица 7.
Распределение больных лимфопролиферативными заболеваниями в зависимости от метаболического ответа опухоли на проводимое лечение (n=54).
| Выраженность метаболического ответа | Количество больных | SUVмакс до лечения | SUVмакс после лечения | SUVср до лечения | SUVср после лечения | |
|---|---|---|---|---|---|---|
| n | % | |||||
| Полная метаболическая ремиссия | 28 | 51,8 | 3,00±0,15 | Отсутствие накопления | 2,22±0,25 | Отсутствие накопления |
| Частичная метаболическая ремиссия | 14 | 25,9 | 4,76±0,21 | 4,1±0,18 | 2,31±0,15 | 2,10±0,10 |
| Стабилизация процесса | 8 | 14,9 | 3,93±0,25 | 3,89±0,27 | 2,67±0,21 | 2,56±0,19 |
| Прогрессирование заболевания | 4 | 7,4 | 3,84±0,16 | 5,1±0,19 | 2,93±0,18 | 3,11±0,17 |
Таким образом, представленные данные свидетельствуют о том, что ПЭТ является высокоинформативным методом диагностики большинства наиболее социально значимых злокачественных новообразований, в т.ч. на ранних стадиях их развития, и, как правило, позволяет установить истинные размеры, распространенность и степень злокачественности опухолевого поражения, а также объективно оценить эффективность проводимого лечения. Вместе с тем, накопленный опыт показал относительно низкие диагностические возможности ПЭТ с 18 F-ФДГ при некоторых опухолях головы и шеи, раке почки, предстательной железы (выявление первичного опухолевого узла), раке мочевого пузыря и др. Мировой клинический опыт по использованию для диагностики специфических туморотропных РФП, в силу целого ряда причин, крайне ограничен. До настоящего времени не решен вопрос об оптимальных сроках выполнения контрольных исследований при лечении различных онкологических заболеваний. Требует совершенствования и технология проведения ПЭТ сканирования. Другими словами, очевидно, что диагностические возможности ПЭТ еще далеко не исчерпаны. На базе проводимых исследований эффективность метода должна быть существенно повышена.