Дилатация сап у ребенка что это значит
Дилатация сап у ребенка что это значит
а) Терминология:
1. Сокращения:
• Расширение субарахноидальных пространств (САП)
2. Синонимы:
• Доброкачественное расширение субарахноидальных пространств
• Доброкачественная внежелудочковая гидроцефалия, доброкачественное внемозговое скопление жидкости у младенцев
• Доброкачественная сообщающаяся гидроцефалия, физиологическая внежелудочковая обструктивная гидроцефалия
• Доброкачественная макрокрания у младенцев
3. Определение:
• Идиопатическое расширение САП на первом году жизни
1. Общие характеристики расширения субарахноидальных пространств:
• Лучший диагностический критерий:
о Расширение САП и увеличение окружности головы (> 95%)
• Локализация:
о Субарахноидальное пространство
• Размеры:
о Определение нормальной ширины САП в литературных источниках разнится: единогласно принятых норм не существует
о Ширина кранио-кортикального пространства (ШККП): наибольший вертикальный размер между поверхностью головного мозга и сводом черепа:
— Верхняя граница нормы ШККП: 3-5 мм
— У младенцев возрастом 10 мм рассматривается как абсолютный признак патологии
о Ширина синокортикального пространства (ШСКП): наибольший вертикальный размер между латеральной стенкой верхнего сагиттального синуса и поверхностью головного мозга:
— Диапазон нормы: 2-10 мм
о Ширина межполушарного пространства: наибольшее расстояние между большими полушариями:
— Его расширение > 8,5 мм
о Примечание: нормальная максимальная ширина достигает пика к 28-й неделе (7-му месяцу) жизни
• Морфология:
о Границы ликворных пространств соответствуют контурам извилин (без их сглаживания)
о Субарахноидальные пространства справа и слева симметричны
2. Рентгенографические признаки:
• Рентгенография:
о Макроцефалия, выступающие лобные бугры
3. КТ признаки расширения субарахноидальных пространств:
• Бесконтрастная КТ:
о Расширение САП в лобных/передних межполушарных отделах
о Расширение цистерн (особенно супраселлярной/цистерны зрительного перекреста)
о Легкое расширение желудочков или их нормальные размеры
о Отсутствие расширения борозд (особенно в задних отделах головного мозга)
о Постуральное одностороннее уплощение черепа вокруг ламбдовидного шва
о Отсутствие изменений со стороны структур задней черепной ямки
• КТ с контрастированием:
о Позволяет визуализировать вены, пересекающие САП
о Аномальное контрастное усиление мозговых оболочек отсутствует
4. МРТ признаки расширения субарахноидальных пространств:
• Т1-ВИ:
о Изменения аналогичны таковым при бесконтрастной КТ
• Т2-ВИ:
о Изменения мозговой ткани или сигнальных характеристик отсутствуют
о Нормальный эффект потери сигнала за счет эффекта потока в водопроводе мозга
о Легкое расширение желудочков или нормальные их размеры
• FLAIR:
о Гомогенно гипоинтенсивная жидкость в САП (соответствует нормальному сигналу от СМЖ)
• Т2* GRE:
о Продукты крови отсутствуют
• ДВИ:
о Ограничение диффузии отсутствует
• Постконтрастные Т1-ВИ:
о Контрастированные вены пересекают САП
• МРТ плода: распределение жидкости/отдел боковых желудочков, имеющий наибольшие размеры; эти факторы зависят от положения плода
о После рождения обычно преобладает размер боковых желудочков в лобных отделах, что обусловлено положением ребенка лежа на спине
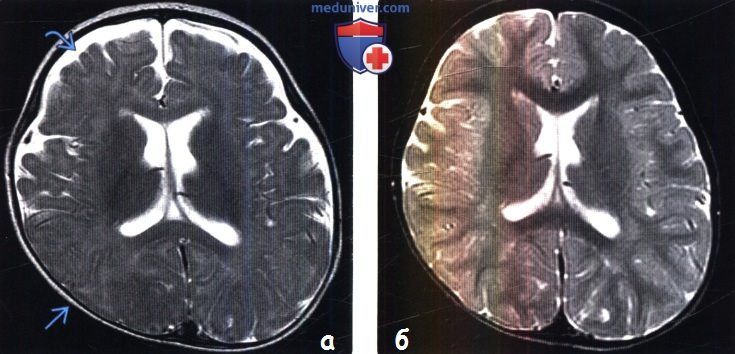
(Справа) МРТ у того же пациента в динамике в возрасте семи месяцев, Т2-ВИ, аксиальный срез: наблюдается нормализация размеров околомозговых и передних межполушарных отделов ликворных пространств. У таких пациентов в семейном анамнезе встречается доброкачественная макроцефалия.
5. УЗИ признаки расширения субарахноидальных пространств:
• В-режим:
о Расширение субарахноидальных пространств в лобных областях
о У неврологически здоровых младенцев ШККП и ШСКП 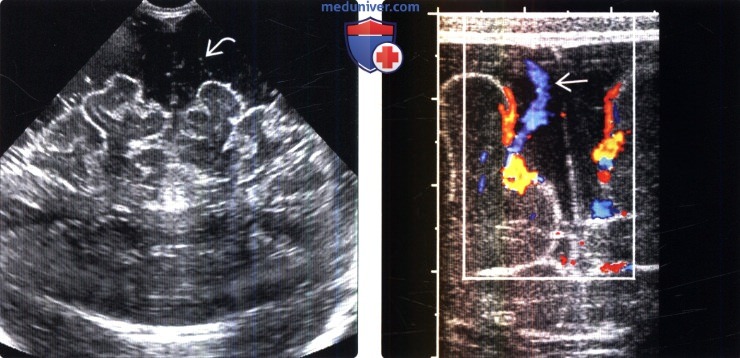
(Справа) Цветное допплеровское картирование, корональный срез: визуализируются венозные структуры, пересекающие расширенные субарохноидальные пространства. Расширенные субарахноидальные пространства обусловлены незрелостью путей ликворооттока.
в) Дифференциальная диагностика расширения субарахноидальных пространств:
1. Атрофия:
• Малая окружность головы (ОГ):
о «Заострение» формы лба вследствие закрытия методического шва
• У пациентов с доброкачественным расширением САП наблюдаются большие размеры головы:
о «Уплощение» лба вследствие формирования выступающего лобного бугра
• Учет окружности головы имеет критичное значение при постановке диагноза
2. Приобретенная внежелудочковая обструктивная гидроцефалия (ВЖОГ):
• Часто имеет геморагический / поствоспалительный / неопластический генез:
о Внемозговое скопление жидкости имеет большую плотность, чем СМЖ
• Ахондропалзия и другие аномалии основания черепа:
о Коарктация (сужение) большого затылочного отверстия
• Скачкообразное повышение внутричерепного давления
3. Неслучайная травма:
• Предрасположенность к кровотечению при минимальной травме не доказана:
о Связано с «растяжением» вен
4. Глутаровая ацидурия 1 типа:
• Расширение сильвиевых борозд в сочетании с отсроченной миелинизацией
• Повышение интенсивности сигнала на Т2-ВИ от базальных ганглиев
5. Повышенное венозное давление:
• Может быть обусловлено заболеваниями сердца или двусторонним тромбозом поперечных синусов/яремных вен
1. Общие характеристики расширения субарахноидальных пространств:
• Этиология:
о Механизм развития плохо изучен
о Самая распространенная теория: несоответствие между быстрым увеличением скорости секреции СМЖ и незрелостью дренажных ликворных путей:
— Дренаж СМЖ главным образом происходит через внеклеточное пространство → в капилляры
— «Созревание» арахноидальных грануляций (АГ) происходит к 18-и месяцам жизни
— АГ переходят в вены (как резисторы Старлинга)
— АГ регулируют пульсовое давление/венозный отток СМЖ после закрытия родничков
— Доброкачественное расширение САП обычно разрешается к этому времени
• Генетика:
о Доказанная генетическая предрасположенность отсутствует, хотя часто встречается доброкачественная семейная макрокрания
— Встречаемость макроцефалии в семейном анамнезе > 80%
• Ассоциированные аномалии:
о Возможность повышения риска повреждения мостиковых вен и возникновения, как результата, субдуральной гематомы в условиях отсутствия травмы
о Может представлять собой значимый фактор риска развития арахноидальных кист de novo
2. Стадирование и классификация:
• Признаки опасности:
о Растущее внутричерепное давление (ВИД)
о Быстрое увеличение окружности головы
о Возрастающая задержка развития или неврологическая симптоматика
о Появление в возрасте > 1 года или сохранение имевшегося ранее расширения САП в данном возрасте
3. Макроскопические и хирургические особенности:
• Глубокие/расширенные, но, в остальном, внешне нормальные САП
• Патологические мембраны отсутствуют
4. Микроскопия:
• При доброкачественном расширении САП поражение эпендимы не наблюдается
д) Клиническая картина:
1. Проявления расширения субарахноидальных пространств:
• Наиболее частые признаки/симптомы:
о Макрокрания: окружность головы > 95%
о Выступающие лобные бугры
о Отсутствие признаков повышения внутричерепного давления; нормальное давление ликвора при люмбальной пункции
• Другие признаки/симптомы:
о Возможно отставание в развитии (50% случаев), которое обычно разрешается самостоятельно
• Клинический профиль:
о Часто наличие доброкачественной макроцефалии в семейном анамнезе
о Младенцы мужского пола, иногда позднее начало ходьбы
2. Демография:
• Возраст:
о Обычно обнаруживается в возрасте 3-8 месяцев
• Пол:
о Мужской в 80% случаев
• Эпидемиология:
о Сообщается о распространенности макрокрании при нейровизуализации в возрасте
Редактор: Искандер Милевски. Дата публикации: 6.5.2019
Факты и заблуждения перинатальной неврологии
Ключевые слова : перинатальная энцефалопатия (ПЭП) или перинатальное поражение центральной нервной системы (ПП ЦНС), гипертензионно-гидроцефальный синдром (ГГС); расширение желудочков мозга, межполушарной щели и субарахноидальных пространств, псевдокисты на нейросонографии (НСГ), синдром мышечной дистонии (СМД), синдром гипервозбудимости, перинатальные судороги.
Диагноз «перинатальная энцефалопатия» (ПЭП) в советской детской неврологии очень неопределенно характеризовал практически любые нарушения функции (и даже структуры) головного мозга в перинатальном периоде жизни ребенка (примерно с 7 месяца внутриутробного развития ребенка и до 1 месяца жизни после родов), возникающие вследствие патологии мозгового кровотока и дефицита кислорода.
Самое безрадостное в этих цифрах, не только определенное нежелание отдельных врачей использовать знания современной неврологии и добросовестное заблуждение, но и явно просматриваемая, психологическая (и не только) комфортность в стремлении к такой «гипердиагностики».
Гипертензионно-гидроцефальный синдром (ГГС): повышение внутричерепного давления (ВЧД) и гидроцефалия
До сей поры диагноз «внутричерепная гипертензия» (повышение внутричерепного давления ( ВЧД) ), один из наиболее употребительных и «любимых» медицинских терминов у детских неврологов и педиатров, которым можно объяснить практически все! и в любом возрасте жалобы родителей.
Несчастные мамы таких детей невольно, с подачи врачей (или вольно, питаясь собственной тревогой и страхами), подхватывают флаг «внутричерепной гипертензии» и надолго попадают в систему наблюдения и лечения перинатальной энцефалопатии.
Внутричерепную гипертензию (если она действительно есть) не трудно заметить внимательным родителям: для нее типичны постоянные или приступообразные головные боли (чаще по утрам), тошнота и рвота, не связанная с едой. Ребенок часто вялый и грустный, постоянно капризничает, отказывается есть, он все время хочет полежать, прижаться к маме.
Очень серьезным симптомом может быть косоглазие или разность зрачков, и, конечно же, нарушения сознания. У грудных детей весьма подозрительным является выбухание и напряжение родничка, расхождение швов между костями черепа, а также избыточный рост окружности головы.
Без сомнения, в таких случаях ребенка необходимо как можно скорей показать специалистам. Довольно часто довольно одного клинического осмотра, чтобы исключить или предварительно диагностировать данную патологию. Иногда требует проведение дополнительных методов исследования (глазное дно, нейросонодопплерография, компьютерная или магнитно-резонансная томография головного мозга)
Разумеется, не может служить доказательством внутричерепной гипертензии расширение межполушарной щели, желудочков мозга, субарахноидальных и другие пространств ликворной системы на снимках нейросонографии (НСГ) или томограммах мозга (КТ или МРТ). Это же относится, к изолированным от клиники, нарушениям мозгового кровотока, выявленным при допплерографии сосудов, и «пальцевым вдавлениям» на рентгенограмме черепа
Кроме того, нет никакой связи внутричерепной гипертензии и просвечивающих сосудиков на лице и волосистой части головы, ходьбы на цыпочках, дрожания ручек и подбородка, гипервозбудимости, нарушения развития, плохой успеваемости, носовых кровотечений, тиков, заикания, плохого поведения и т.д. и т.п.
Вот поэтому, если вашему малышу поставили диагноз «ПЭП, внутричерепная гипертензия», на основании «вытаращивания» глазок (симптом Грефе, «заходящего солнца») и ходьбы на цыпочках, то не стоит заранее сходить с ума. На самом деле эти реакции могут быть характерны для легковозбудимых детей раннего возраста. Они очень эмоционально реагируют на все, что их окружает и что происходит. Внимательные родители легко заметят эти взаимосвязи.
Таким образом, при постановке диагноза ПЭП и повышения внутричерепного давления естественно лучше всего обратиться в специализированную неврологическую клинику. Только так можно быть уверенным в правильности диагностики и лечения.
Начинать же лечение этой серьезной патологии по рекомендациям одного врача на основании вышеперечисленных «аргументов» абсолютно неразумно, кроме того такое необоснованное лечение совсем не безопасно.
Чего стоят только мочегонные препараты, которые назначают детям на продолжительное время, что крайне неблагоприятно воздействует на растущий организм, вызывая обменные расстройства.
Есть и другой, не менее важный аспект проблемы, который необходимо учитывать в данной ситуации. Иногда лекарства необходимы и неправомерный отказ от них, на основании только собственного убеждения мамы (а чаще папы!) в медикаментозной вредности, может привести к серьезным неприятностям. Кроме того, если действительно имеет место серьезное прогрессирующее повышение внутричерепного давления и развитие гидроцефалии, то нередко неправильная медикаментозная терапия внутричерепной гипертензии влечет за собой потерю благоприятного момента для оперативного вмешательства (шунтирующая операция) и развитию тяжелых необратимых последствий для ребенка: гидроцефалия, нарушение развития, слепота, глухота и др.
Чаще всего, данные НСГ дают косвенные и неопределенные результаты, и учитываются только в совокупности с результатами клинического осмотра.
Несомненно, поэтому, при подозрении на повышенное внутричерепное давление и гидроцефалию, диагностика должна проводиться на самом высоком профессиональном уровне.
Что такое мышечный тонус и за что его так «любят»?
Изменения мышечного тонуса могут быть, в зависимости от степени выраженности, как вариантом нормы (чаще всего), так и серьезной неврологической проблемой (это гораздо реже).
Коротко о внешних признаках изменения мышечного тонуса.
Мышечная гипотония характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Может быть ограничена спонтанная и произвольная двигательная активность, прощупывание мышц несколько напоминает «кисель или очень мягкое тесто». Ярко выраженная мышечная гипотония может существенно влиять на темпы двигательного развития (подробней см. в главе о двигательных расстройствах у детей первого года жизни).
Мышечная дистония характеризуется состоянием, когда мышечная гипотония чередуется с гипертонией, а также вариантом дисгармонии и асимметрии мышечного напряжения в отдельных мышечных группах (например, в руках больше, чем в ногах, справа больше чем слева и т.д.)
В покое у этих детей при пассивных движениях может наблюдаться некоторая мышечная гипотония. При попытке активно выполнить какое-либо движение, при эмоциональных реакциях, при изменении тела в пространстве, мышечный тонус резко нарастает, становятся выраженными патологические тонические рефлексы. Нередко такие нарушения в дальнейшем приводят к неправильному формированию двигательных навыков и ортопедическим проблемам (например, кривошея, сколиоз).
Мышечная гипертония характеризуется увеличением сопротивления пассивным движениям и ограничением спонтанной и произвольной двигательной активности. Выраженная мышечная гипертония также может существенно влиять на темпы двигательного развития.
Заметить различие между физиологическими изменениями и патологическими симптомами за одну консультацию даже грамотному врачу иногда довольно трудно. Дело в том, что изменение мышечного тонуса не только связано с неврологическими расстройствами, но и сильно зависит от конкретного возрастного периода и других особенностей состояния ребенка (возбужден, плачет, голоден, сонлив, замерз и т.д.). Таким образом, наличие индивидуальных отклонений в характеристиках мышечного тонуса, далеко не всегда заставляет беспокоиться и требует какого-либо лечения.
Но даже в том случае, если функциональные нарушения мышечного тонуса подтвердятся, в этом нет ничего страшного. Хороший невролог, скорей всего, назначит массаж и занятия лечебной физкультурой (очень эффективны упражнения на больших мячах). Медикаменты назначаются крайне редко.
(синдром повышенной нервно-рефлекторной возбудимости)
Все двигательные, чувствительные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают интенсивно и резко, и так же быстро могут угасать. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. Они очень впечатлительные, переживательные и ранимые! Засыпают крайне плохо, только с мамой, постоянно просыпаются, плачут во сне. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудимости сочетается с повышенной психической истощаемостью.
Постоянная гипервозбудимость в причинном отношении мало специфична и чаще всего может наблюдаться у детей с особенностями темперамента (например, так называемый холерический тип реагирования).
Значительно реже, гипервозбудимость можно связать и объяснить перинатальной патологией центральной нервной системы. Кроме того, если поведение ребенка вдруг неожиданно и надолго нарушилось практически без видимых причин, у него появилась гипервозбудимость, нельзя исключить вероятность развития реакции нарушения адаптации (приспособления к внешним условиям среды) вследствие стресса. И чем быстрее ребенка посмотрят специалисты, тем легче и быстрее удается справиться с проблемой.
И, наконец, наиболее часто, преходящая гипервозбудимость бывает связана с педиатрическими проблемами (рахит, нарушения переваривания пищи и кишечные колики, грыжи, прорезывание зубов и др.).
Существуют две крайности в тактике наблюдения за такими детьми. Или «объяснение» гипервозбудимости с помощью «внутричерепной гипертензии» и напряженное медикаментозное лечение с использованием нередко препаратов с нешуточными побочными эффектами (диакарб, фенобарбитал и др.). Или полнейшее пренебрежение проблемой, которое может привести в дальнейшем к формированию стойких невротических расстройств (страхи, тики, заикание, тревожные расстройства, навязчивости, нарушения сна) у ребенка и членов его семьи, и потребует длительной психологической коррекции.
Конечно же, логично предположить, что адекватный подход находится где-то между ними.
Такие приступы могут скрываться за любыми стереотипными и повторяющимися эпизодами в поведении ребенка. Непонятные вздрагивания, кивки головой, непроизвольные движения глаз, «замирания», «зажимания», «обмякания», в особенности с остановкой взгляда и отсутствием реакции на внешние раздражители, должны насторожить родителей и заставить обратиться к специалистам. Иначе, поздно поставленный диагноз и несвоевременно назначенная медикаментозная терапия значительно уменьшают шансы на успех лечения.
В раннем возрасте состояние ребенка чрезвычайно переменчиво, поэтому отклонения в развитии и другие расстройства нервной системы иногда могут быть обнаружены лишь только в процессе длительного динамического наблюдения за малышом, при повторных консультациях. С этой целью определены конкретные даты плановых консультаций детского невролога на первом году жизни: обычно в 1, 3, 6 и 12 месяцев. Именно в эти периоды можно обнаружить большинство тяжелых болезней нервной системы детей первого года жизни (гидроцефалия, эпилепсия, ДЦП, обменные расстройства и др.). Таким образом, выявление конкретной неврологической патологии на ранних этапах развития позволяет вовремя начинать комплексную терапию и достигать при этом максимально возможного результата.
Расширение межполушарной щели
Здравствуйте!
Было у меня на днях две темы.
Ребенку 4,5 месяца, межполушарная щель расширена до 8,3. ОГ 41, ОГР 40. Голова на 1 см больше груди, как оказалось ( вчера были у другого невролога). Отменили цитраль, назначили схему диакарб +аспаркам.
Что нам делать, посоветуйте пожалуйста!
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация детского невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Елена, вчерашний невролог сказала что это бесполезно, через столь короткий срок. Не знаю. Страшно идти. Но наверное пойдем.
Скажите, эта схема нормальная? Мы во вторник еще к одному доктору записаны, тоже будем советоваться. Но как я понимаю, мой ребенок нуждается в в уменьшении количества ликворной жидкости?
Дилатация сап у ребенка что это значит
Установление причины острой перинатальной гипоксии у детей вызывает большие трудности [1], вследствие которых в детском возрасте в 20-30 % случаев проходят под другими ошибочными диагнозами [3, 4].
Перинатальная гипоксия, повреждая цито-хемо-ангио-архитектонику нервной системы, приводит к полиорганным нарушениям, влияющим на адаптацию организма, степень тяжести и прогноз течения заболевания [1, 2].
Применяемые в клинической практике методы лечения постгипоксических изменений головного мозга у новорожденных, без учета анатомо-физиологических, возрастных особенностей детского организма.
Цель исследования – изучение клинических особенностей последствии постгипоксических изменений головного мозга у новорожденных.
Материалы и методы исследования
Методом ультразвуковой диагностики изучены нейросонографические признаки перинатальной постгипоксической энцефалопатии (ППЭ), выявлены клинические особенности постгипоксических повреждений головного мозга у новорожденных.
Изучены клинические особенности и результаты обследования головного мозга у 240 новорожденных с постгипоксическими повреждениями головного мозга.
Данная патология требует помимо клинико-неврологического обследования, эхоэнцефалографии, нейросонографии, исчерпывающих методик исследования: компьютерной томографии, магнитно-резонансной томографии, электроэнцефалографии, реоэнцефалографии, допплеросонографии, церебральной ангиографии.
В клинической практике используется адаптированная Международная Классификация Болезней X пересмотра, 2000 г.
Всем детям проведен дифференцированный комплекс консервативно-восстановительной терапии, адаптированный к особенностям возраста ребенка и нюансам морфологического субстрата в остром и реабилитационном периодах.
Результаты исследования и их обсуждение
Среди 240 новорожденных по срокам гестации преобладали доношенные дети 132 (55 %), недоношенные дети составили 108 (45 %). Изучение течения беременности выявило в 100 % случаев наличие патологического фактора – в 15 % случаев установлена патология плода: хроническая фетоплацентарная недостаточность, маловодие, в 85 % – патология матери: анемия, острые вирусные заболевания, гипертония, хронические заболевания.
Хроническая гипоксия плода, выявлена у 40 % беременных женщин. Среди новорожденных: 65 % дети (6-8 баллов по шкале Апгар) – в состоянии легкой степени тяжести асфиксии, дети средней степени тяжести и тяжелые составили соответственно 35 %.
Больные поступали в клинику в сроки от 1 часа до 9 суток от начала заболевания. До 60 % больных поступили из непрофильных клиник – обычных инфекционных больниц, после консультации невропатологов. Причиной поздней диагностики, является недостаточная осведомленность врачебного персонала об постгипоксических изменений головного мозга у новорожденных, сложность диагностики и необходимость дифференцировки с целой группой различных состояний.
У большинства детей в кругу семьи родственники страдали разнообразными цереброваскулярными заболеваниями и переносили инсульты головного мозга. У детей старшего возраста отмечались фоновые заболевания неврологического характера с элементами метеозависимости, протекавшие с обширной группой субъективных жалоб, эпизодами транзиторных нарушений мозгового кровообращения в прединсультном периоде.
При нейросонографических исследовании выявлены:
– перивентрикулярные кровоизлияния (ПВК) – 96 (40 %), с дилятацией желудочковой системы (гидроцефалией) – 48 (20 %), с ишемией подкорковых ядер – 24 (10 %);
– диффузные изменения мозговой ткани: отек мозговой паренхимы (36) и перивентрикулярная (субкортикальной) ишемия мозга (70).
Особенностью при УЗИ головного мозга острого периода ППЭ у 240 новорожденных являлось преобладание перивентрикулярной ишемии мозговой ткани (преимущественно у недоношенных новорожденных), с внутрижелудочковыми кровоизлияниями (преимущественно у доношенных новорожденных) и с отеком мозговой ткани (преимущественно у доношенных детей). Перивентрикулярная ишемия мозговой ткани – признак функциональной незрелости мозга [3,4] выявлялась и у недоношенных новорожденных, и у доношенных детей (15 %), что является проявлением нарушения мозгового кровообращения.
Отечность и ишемия мозговой ткани у детей с перенесенной гипоксией головного мозга, впервые появлялась именно в течение нескольких суток жизни.
Этиологическими факторами перинатальных поражений нервной системы у новорожденных явились: асфиксия у 75 % детей, у 10 % – инфекции, 8 % – эндокринные воздействия и 7 % – травма.
В острый период перинатальных поражений нервной системы у новорожденных чаще всего встречались следующие клинические синдромы:
– с повышенной нейрорефлекторной возбудимостью – 70 детей из 206 (34 %),
– в 2 раза реже встречались дети с синдромом общего угнетения – 17,5 %,
– в 7 раз реже – судорожный синдром (4,8 %).
У детей с церебральной ишемией в клинике преобладали синдромы возбуждения ЦНС, признаки внутричерепной гипертензии и угнетения ЦНС.
Среди новорожденных с внутричерепными кровоизлияниями в остром периоде ППЭ преобладали дети с ВЖК 2 степени (перивентрикулярными кровоизлияниями 2-3 степени) с доминированием в клинике признаков внутричерепной гипертензии, в том числе у 30 % пациентов – с развитием гидроцефального синдрома (у недоношенных новорожденных), а у 25 % детей – с симптомами угнетения ЦНС (у доношенных новорожденных).
У 25 % детей с ВЖК 2 степени выявлялся судорожный синдром (только у доношенных новорожденных).
Факт выявления клинических синдромов у части детей с отсутствием ультразвуковой патологии головного мозга во всех периодах перинатальной постгипоксической энцефалопатии (преимущественно в возрасте 1-3 месяца жизни), указывает на наличие нарушений мозговой гемодинамики как у новорожденных, подтвергшихся гипоксии, так и в более позднем возрасте.
При соотношении детей с ПВК различной степени тяжести встречались легкие формы патологии – 55 % детей с ПВК 1-2 степени.
Сочетанные формы патологии (ПВК и ишемии подкорковых ядер, гидроцефалии и ишемии подкорковых ядер) впервые выявлялся у детей 1-3 месяцев жизни (55 %), у 90 (37,5 %) детей – данная патология появлялась в возрасте от 4 до 9 месяцев, реже 18 (7,5 %) – в возрасте 6-30 дней.
Изучение обратного развития нейросонографических признаков ППЭ позволили установить, что компенсация патологии при образовании ее в остром периоде ППЭ (1 мес. жизни) составляет лишь 35 %, в раннем восстановительном периоде (1-3 мес. жизни) увеличивается почти в два раза – 75 %, а в позднем восстановительном периоде (4 мес.-З года жизни) сокращается до 31,4 %. Из 240 новорожденных с различными повреждениями нервной системы у 70 (27,5 %) компенсации патологии в дальнейшем не произошло.
Нейросонография является ценным методом диагностики постгипоксической патологии головного мозга у новорожденных, позволяющим вследствии неинвазивности, отсутствию лучевой нагрузки, возможности многократного исследования (мониторирование), не требуют специальной подготовки пациентов, выявлять сроки появления нейросонографических признаков ППЭ: ПВК, гидроцефалию, ишемические изменения мозговой ткани и подкорковых ядер, отечность мозговой паренхимы и их сочетания.
Профилактика перинатальной энцефалопатии заключается в возможной минимизации факторов риска при беременности, прежде всего в отказе матери от употребления потенциально опасных для ребенка веществ.
При соблюдении этих условий исключить перинатальную энцефалопатию, полностью нельзя. Своевременное лечение гарантирует полное выздоровление 20-30 % детей.
У остальных возможна незначительная мозговая дисфункция, вегето-сосудистая дистония, временная генерализация гидроцефального синдрома. В случае запоздалого диагностирования и лечебных процедур не исключены тяжелые исходы (ДЦП, эпилепсия, стойкое поражение ЦНС и прочие заболевания мозга), требующие очень серьезного долгого и дорогостоящего лечения [5].
Эти данные позволяет неонатологам, невропатологам и педиатрам более точно оценивать динамику постгипоксических изменений головного мозга у новорожденных и детей первых трех лет жизни, компенсаторные возможности и адаптационные резервы детского организма.


