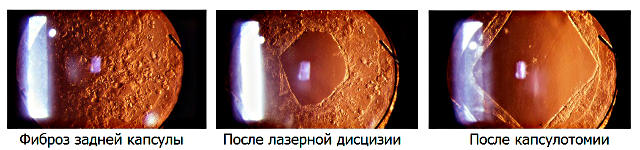
Дисцизия задней капсулы хрусталика что это
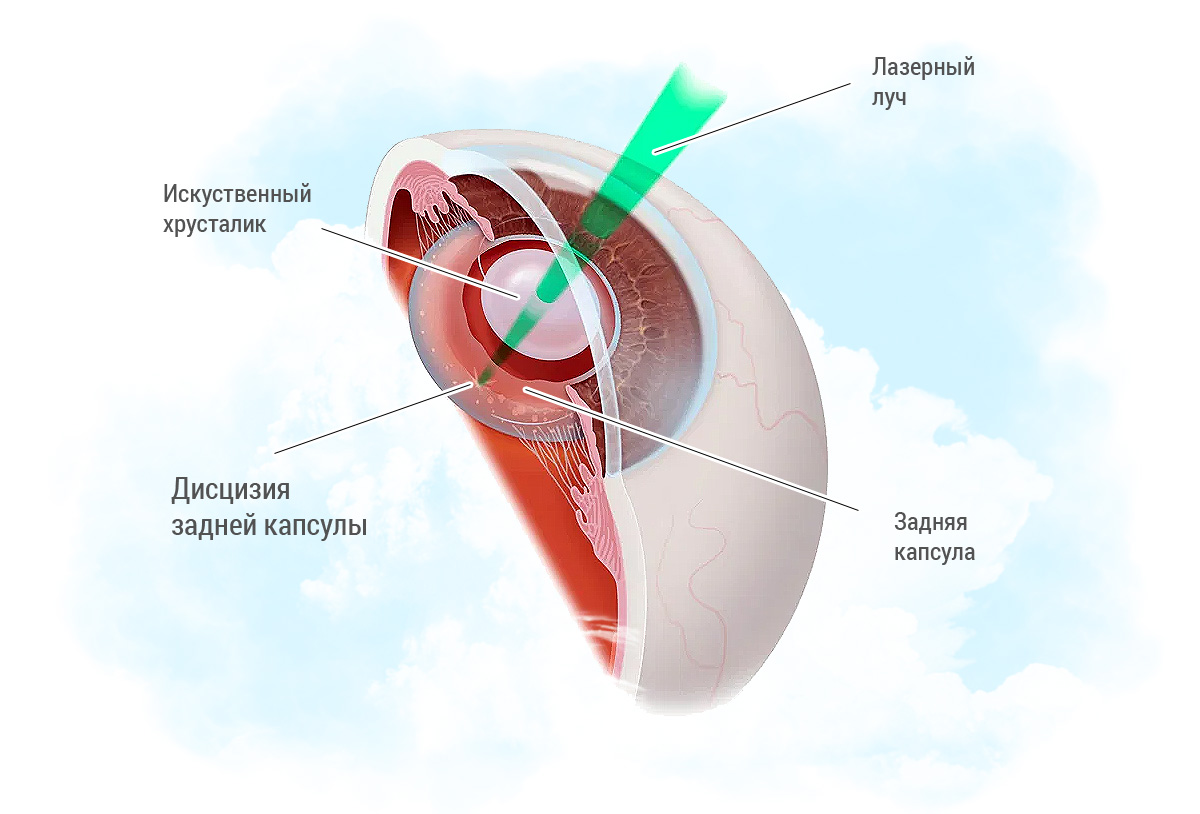
Принцип данного метода заключен в следующем: хирург, посредством лазера, как бы рассекает капсулу хрусталика, для возможности прохождения света и восстановления зрения.
Процедура проводится амбулаторно. Выполнение YAG – лазерной дисцизии совершенно безболезненно и не требует какой-либо анестезии.
Цены на операцию лазерной дисцизии при вторичной катаракте
В нашей клинике мы придерживаемся демократичной ценовой политики.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий. Опытные врачи, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов позволяют обеспечить максимально благоприятный результат для пациента.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Вторичная катаракта
Помутнения задней капсулы хрусталика, называемые вторичной катарактой, как осложнения хирургии, достаточно распространены. Она встречается практически у каждого четвертого пациента и наступают в течение 5-ти лет после операции. Такое помутнение, как правило, развивается постепенно и происходит из-за разрастания эпителия на задней поверхности капсулы. Подобное осложнение никак не связано с непрофессионализмом офтальмолога и обусловлено исключительно особенностями организма. У некоторых людей наросшая эпителиальная мембрана настолько нарушает зрение, что оно становится таким, как до операции катаракты.
При вынесении решения о необходимости лазерного лечения помутнения учитываются те же критерии, что и при хирургическом лечении катаракты:
Видео операции
Осложнения лечения
Из особенно частых возможных осложнений YAG – лазерной дисцизии вторичной катаракты, нужно отметить быстро проходящее повышение внутриглазного давления.
Прочие осложнения случаются редко, к ним относят:
YAG – лазерную дисцизию, для профилактики вторичной катаракты не применяют. Предсказать, что у какого-то из пациентов после проведения экстракции катаракты, возникнет подобное осложнение, просто невозможно. Риск возникновения помутнения задней капсулы по может снизить имплантация специальных интраокулярных линз.
Как в случае с иными хирургическими вмешательствами, перед проведением YAG – лазерной дисцизии вторичной катаракты, необходимо взвесить все возможные показания и потенциальные риски операции, что поможет сделать наблюдающий вас офтальмохирург.
Фиброз (помутнение) задней капсулы хрусталика и её дисцизия
Существует множество причин, форм и клинических вариантов развития катаракты – помутнения хрусталика глаза, вследствие чего закономерно снижаются зрительные функции: утрачиваются четкость, яркость, контрастность, светочувствительность и другие важнейшие показатели зрения; при отсутствии лечения наступает полная слепота. На сегодняшний день катаракта остается лидирующей причиной среди всех факторов приобретенной слепоты, однако ситуация кардинальным образом изменилась с середины ХХ века, когда были разработаны, – и стали все успешней применяться в клинической практике, – операции по удалению катарактального хрусталика и замене его искусственными имплантатами (ИОЛ, интраокулярными линзами).
К настоящему времени постоянные исследования в области биосовместимых прозрачных синтетиков, отработка и развитие микрохирургической методологии, стремительная эволюция конструкций и моделей ИОЛ – все это привело к тому, что имплантация ИОЛ становится одной из наиболее распространенных операций не только в офтальмологии, но и в современной медицине вообще, причем именно за офтальмохирургией ВОЗ признает максимально высокие показатели эффективности (в смысле восстановления утраченных функций) и безопасности (в аспекте интра- и постоперационных рисков).
Однако даже в этой области, чрезвычайно успешной и прогрессивной в целом, есть своеобразная ахиллесова пята: эффект послеоперационного фиброза, или вторичного помутнения задней стенки хрусталиковой капсулы, – тонкой прозрачной оболочки, в которой содержится естественный хрусталик и, после его удаления при катаракте, помещается ИОЛ.
Причины и симптоматика
Основной причиной фиброза задней капсулы считают невозможность идеально полного удаления подлежащих эвакуации хрусталиковых масс: невидимые мельчайшие частички остаются, органически дегенерируют и начинают мигрировать в пространстве между ИОЛ и стенкой капсулы. Любая непрозрачность (или сниженная прозрачность) на главной оптической оси глаза приводит к ухудшению зрения и образованию различных иллюзорных артефактов в поле зрения – светящихся ореолов, шаров и т.п. Однако описанный здесь алгоритм предельно упрощен: в действительности появляются все новые научные данные и представления, заставляющие отнести послеоперационный фиброз задней капсулы (как вариант вторичной катаракты) к полиэтиологическим, многопричинным феноменам.
Диагностика
В публикациях и на научных конференциях специалисты отмечают сложности ранней диагностики заднекапсульного фиброза. Изредка его наличие удается обнаружить уже во время операции (в этом случае едва ли можно его считать послеоперационным осложнением), но гораздо чаще помутнение обнаруживается через некоторое время после имплантации ИОЛ. При этом жалобы пациента, как и данные объективного исследования, не позволяют четко определить: побочный ли это эффект хирургического вмешательства, или естественный (но слишком интенсивный) фиброз как следствие ампутации предусмотренного природой элемента, или патологическая реакция на присутствие пусть и биосовместимого, но все же инородного тела, или, наконец, это сугубо оптическая абберация, обусловленная браком или неудачно подобранными параметрами самой линзы (особенно если это сложная мультифокальная модель).
Ведущие специалисты в данной области, называет такую ситуацию «головоломной»; по их словам, можно «удалить линзу и не решить проблему» (если изначально помутнение имело эндогенно-органическую природу) или, наоборот, произвести повторное корригирующее микрохирургическое вмешательство на капсуле – и в результате все равно «получить недовольного пациента», если источником симптоматики в действительности была ИОЛ.
Лечение (лазерная дисцизия)
Поскольку медикаментозному лечению фиброзное помутнение, опять же, не поддается, ставится вопрос о повторном хирургическом вмешательстве; планирование его сути, объема и тактики всецело зависит от конкретных особенностей клинической картины, в частности, от локализации и выраженности помутнения на капсуле, степени снижения остроты зрения и пр. Очевидно, однако, что повторная операция нежелательна во всех случаях.
Эффективным, радикальным и малоинвазивным решением, как это все чаще случается в современной офтальмологии, стало применение лазера. С появлением мощных YAG-лазеров со сверхточным компьютерным наведением и ультракоротким импульсом были созданы предпосылки для разработки операции лазерной дисцизии задней капсулы (вторичной катаракты). Абсолютное большинство лазерных процедур, и дисцизия задней капсулы в том числе, производится амбулаторно, занимает очень мало времени и не требует анестезии, будучи безболезненной процедурой. Вместе с тем, такая коррекция позволяет надежно устранить проблему вторичной (фиброзной) катаракты хрусталиковой капсулы.
Видео операции
Стоимость дисцизии
Цена лазерного лечения фиброза задней капсулы в нашем офтальмологическом центре составляет 10 500 рублей. Операция проводится амбулаторно, без боли и вскрытия глазного яблока. Анализов (кровь, ЭКГ, и т.д.) для этого не требуется.
Справедливости ради отметим, что к редким, но теоретически возможным осложнениям лазерной дисцизии относят повреждение ИОЛ (для этого надо очень постараться, расфокусировав луч), быстро преходящее повышение внутриглазного давления или начало воспалительного процесса. Стандартным же исходом является восстановление оптической пропускной способности и, соответственно, достигнутого в ходе имплантации ИОЛ терапевтического эффекта.
Лечение пресбиопии
Эффективная коррекция нарушений аккомодации
Установка факичных линз — безопасная микрооперация в «Клинике доктора Шиловой» вернет максимально возможную остроту зрения. Безболезненные процедуры, легкая реабилитация, быстрый результат (восстановление зрения уже в день операции).
Вторичная катаракта возникает после замены хрусталика, это риск с примерно 35%-ной вероятностью. Задняя капсула искусственного хрусталика при этом начинает мутнеть, капсула уплотняется и ее способность пропускать свет ухудшается.
Лучшим методом устранения вторичной катаракты является безболезненная лазерная операция дисцизия. Уже через два дня после ее проведения зрение может восстанавиться на 100%.
Факторы, которые увеличивают риск образования вторичной катаракты — это молодой возраст пациента, наличие сахарного диабета и других метаболических нарушений, употребление алкоголя и курение, травмы глаз, воспаления различного характера, глаукома.
Таким образом профилактика вторичной катаракты строится на заботе об общем состоянии организма: здоровый образ жизни, лечение или компенсация хронических заболеваний.
Симптомами вторичной катаракты является ухудшение зрения, расфокусировка, помутнение, размытость, блики, засветы и другие дефекты. При наличии таких ощущений следует обратиться к врачу. Офтальмолог проанализирует жалобы пациента и историю предыдущей замены хрусталика. Проведет визометрию и с ее помощью оценит остроту зрения. Биомикроскопия позволит проанализировать степень утолщения задней части хрусталика. Также будет произведена офтальмоскопия глазного дна, замер внутриглазного давления и другие необходимые обследования. Офтальмологи клиники доктора Шиловой тщательно изучат Вашу ситуацию, поставят точный диагноз и предложат оптимальный способ лечения.
Видео о вторичной катаракте и причинах ее появления
Вторичная катаракта возникает из-за особенностей индивидуальной реакции организма — излишней клеточной регенерации. В ответ на замену хрусталика начинаются дистрофические изменения в тканях. Питание клеток ухудшается и эпителий начинает уплотняться, волокна теряют прозрачность — так стенка задней капсулы, удерживающей хрусталик в верном положении, темнеет и снижает зрение.
Иногда организм отвечает на операцию синтезированием слишком большого количества иммунных клеток, запускающих образование коллагена, который способствует фиксации хрусталика в неправильном положении.
Возникновение вторичной катаракты можно предсказать еще при внедрении искусственного хрусталика — офтальмохирург заметит фиброзные очаги и укажет пациенту на необходимость дополнительного лечения. Своевременная дисцизия предотвратит смещение импланта и позволит избежать более серьезного и рискованного лечения катаракты — капсулотомии. При капсулотомии задняя капсула рассекается и лишний эпителий удаляется хирургическим путем. Операция более травматична и период восстановления длится дольше и сложнее.
Вторичная катаракта может развиваться из-за неверно подобранной формы и материала линзы. Поэтому такую важную манипуляцию следует доверять лишь профессионалам с многолетним опытом работы в микрохирургии глаз и на базе современной оборудованной клиники.
Как происходит дисцизия вторичной катаракты
Дисцизия назначается при патологических изменениях в задней части капсулы. После обследования пациента и назначения дисцизии, выбирается удобное для пациента время операции. Манипуляция производится амбулаторно в условиях клиники, под капельной анестезией, которую закапывают пациенту за 30–60 минут до начала.
Сама дисцизия занимает 5–20 минут. Пациент принимает удобное положение лежа, веки фиксируются с помощью специальной гониоскопической линзы. YAG-лазер подает импульсы, безболезненно формируя отверстия в задней капсуле. Пациент при этом может увидеть небольшие вспышки и услышать треск аппарата.
В конце манипуляции в глаз закапывают капли от воспаления, пациент остается в клинике на час для контроля состояния и отслеживания внутриглазного давления. Далее пациент может идти домой и выполнять рекомендации специалиста в реабилитационный период, на прием необходимо явиться через несколько дней. Курс противовоспалительных капель продолжается до двух недель.
Общими рекомендациями является соблюдение гигиены: нельзя допускать занесения инфекции, поэтому прикасаться к лицу лишний раз не стоит. В первые дни нельзя мочить глаза и делать макияж, рекомендуется ограничить чтение и просмотр телевизора, использование компьютера и гаджетов. При их использовании нужно закапывать специальные увлажняющие капли. Не следует поднимать тяжести весом более трех килограмм и рекомендуется с осторожностью отнестись к любым спортивным нагрузкам. В первую неделю запрещено использовать глазные мази, употреблять алкогольные напитки, водить автомобиль.
Возможные осложнения после дисцизии, как правило, сводятся к временному дискомфорту:
• микрочастицы при попадании в поле зрения могут создать эффект «мушек»,
• повышение внутриглазного давления, которое нормализуется в течение нескольких часов.
Такие проявления следует контролировать и при длительном их сохранении необходимо обратиться к лечащему врачу-офтальмологу. Существует минимальный риск возникновения отека сетчатки после лазерной дисцизии, поэтому следует серьезно отнестись к выполнению послеоперационных рекомендаций.
«Клиника доктора Шиловой» предлагает записаться на офтальмологическое обследование для лечения вторичной катаракты. Клиника оснащена самым современным и эффективным диагностическим и операционным оборудованием с европейскими технологиями, а лечение проводят самые опытные врачи и хирурги.
Стоимость лечения вторичной катаракты
Выгодная цена лечения вторичной катаракты (лазерной дисцизии) в клинике доктора Шиловой включает в себя первичную консультацию, медицинское обследование перед дисцизией, саму хирургическую манипуляцию, подробные инструкции для реабилитационного периода и контроль восстановления.
Профессор Татьяна Шилова
Дисцизию проводит доктор медицинских наук, главный врач клиники, профессор Шилова Татьяна Юрьевна — специалист из числа ведущих офтальмологических хирургов в России.
| Лазерное рассечение задней/передней капсулы хрусталика 1 категория сложности | 11 000 руб. |
| Лазерное рассечение задней/передней капсулы хрусталика 2 категория сложности | 15 000 руб. |
Показания и противопоказания к лечению вторичной катаракты с помощью лазера
Показания к лазерной дисцизии вторичной катаракты
Лечение вторичной катаракты лазером проводится через полгода после внедрения импланта. Показаниями к YAG-лазерной дисцизии является ухудшение зрения, разрастание эпителия вокруг хрусталика, помутнение задней части капсулы. Лечение назначает офтальмолог, который проводит обследование и оценивает целесообразность проведения дисцизии в каждом конкретном случае.
Противопоказания к лазерной дисцизии вторичной катаракты
Дисцизия противопоказана при фиброзных изменениях, отеке роговицы, срастании линзы с капсулой, воспалительных процессах, атрофии зрительного нерва, дистрофии сетчатки, ее отслойках и разрывах. Эти противопоказания могут на время отложить проведение дисцизии или полностью запретить ее.
Получите инструкцию по подготовке
и реабилитации бесплатно!
Удаление вторичной катаракты
Содержание статьи:
У трех пациентов из десяти в течение первых 6-18-ти месяцев после экстракции катаракты происходит снижение зрения. Этот процесс медленный, прогрессирующий, не сопровождающийся болевыми ощущениями. При обращении к врачу диагностируется вторичная катаракта.
Вторичная катаракта после замены хрусталика – что это?
Хрусталик состоит из упорядоченной массы хрусталиковых волокон, которые продолжают свой рост в течение всей жизни человека. В ходе хирургического вмешательства по катаракте офтальмологи убирают все помутневшие массы внутри органа и имплантируют в заднюю капсулу интраокулярную линзу.
Эпителиальные клетки задней сумки хрусталика продолжают свой рост и формируют неполноценные хрусталиковые волокна в виде шаров.
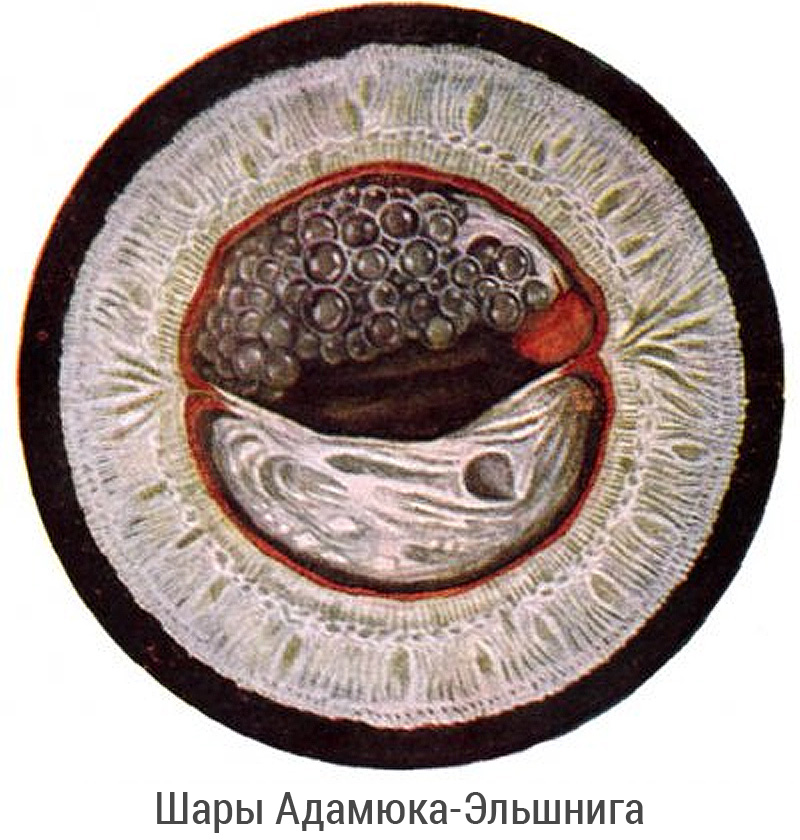
В ряде случаев, в основном, у пожилых пациентов, эти клетки подвергаются дистрофическим изменениям и вызывают уплотнение – фиброз – задней капсулы хрусталика. Фиброзирование также ведет к повторному появлению симптомов катаракты.
Пациент предъявляет жалобы на прогрессирующее ухудшение зрения, не корректирующееся очками. Затруднена детализация изображения, снижена цветопередача.
Причины катаракты, возникшей повторно – естественный, физиологический рост клеток задней капсулы хрусталика или их инволюция. Вторичная катаракта – не осложнение, а ожидаемый ход событий после хирургического вмешательства у 30% пациентов. Исключение составляют лишь случаи интракапсулярной экстракции, когда помутневший орган извлекают целиком вместе с капсульным мешком.
Удаление вторичной катаракты
Для уточнения диагноза и исключения иных причин ухудшения зрительных функций офтальмолог производит тщательное обследование, требующее расширения зрачка.
В обязательном порядке определяют:
остроту зрения и рефракцию;
уровень внутриглазного давления;
состояние передних оптических сред и положение интраокулярной линзы;
возможные изменения на глазном дне.
В сомнительных случаях, когда наблюдается значительное снижение зрения, а капсула хрусталика относительно прозрачная, могут понадобиться дополнительные обследования – периметрия, ретинография, оптическая когерентная томография (ОКТ) сетчатки и т.д.
Объем диагностических мероприятий перед удалением катаракты вторичной для каждого пациента индивидуален и определяется лечащим врачом.
Противопоказания к удалению катаракты вторичной:
острые воспалительные процессы в глазном яблоке, в том числе период обострения хронических. После купирования воспаления возможно проведение YAG-лазерной дисцизии;
высокие цифры внутриглазного давления. Фотодеструктивную операцию выполняют после компенсации ВГД;
смещение (дислокация) интраокулярной линзы. Вопрос решают индивидуально после консультации микро- и лазерного хирургов;
помутнение передних светопреломляющих сред (рубцы, дистрофические процессы или отек в роговице и т.п.);
наличие новообразованных сосудов в зоне операции;
психофизические особенности пациента, которые помешают правильному положению и неподвижности при выполнении вмешательства.
Удаление вторичной катаракты лазером
Удаление катаракты вторичной лазером происходит амбулаторно и не требует сбора анализов. Процедура безболезненная, занимает несколько минут.
В день операции, после тонометрии, пациенту закапывают капли, расширяющие зрачок и дают таблетку диакарба для профилактики подъема внутриглазного давления. Полный мидриаз достигается через 40-60 минут. После этого закапывают средства местной анестезии.
Удаление вторичной катаракты лазером выполняют в положении сидя, важное условие – неподвижное положение головы и глазного яблока (подбородок не сдвигать, лоб прижать к головному упору, смотреть прямо перед собой).
Во время операции к «замороженной» поверхности глаза приставляется офтальмологическая линза, ощущаются яркие вспышки света, слышны негромкие щелчки работы лазерной установки. Вмешательство может сопровождаться чувством легкого покалывания. Длительность процедуры – 5-10 минут.
Зрение восстанавливается в тот же день по мере сужения зрачка – за 4-8 часов. В редких случаях процесс может затянуться до недели. Контрольные осмотры проводят на следующий день после удаления вторичной катаракты лазером и через 2 недели.
Послеоперационный период
В течение 2-х недель после удаления вторичной катаракты лазером назначают противовоспалительные капли. На протяжении этого времени запрещена физическая нагрузка, связанная с наклонами туловища, подъем тяжестей.
Под запрет попадают посещения бань и саун, разрешены обычные водные процедуры и теплый душ. Также важно избегать переохлаждения.
Первые пять дней рекомендовано:
избегать приема острой, соленой и жирной пищи;
не употреблять более 1.5 литров жидкости в день;
не спать на стороне вмешательства
сократить зрительные нагрузки, делать длительные перерывы в работе каждый час (не менее 40 минут).
Точное соблюдение рекомендаций врача позволяет избежать осложнений и восстановить зрительные функции в кратчайшие сроки.
Самые частые жалобы после удаления вторичной катаракты – плавающие «мушки» в поле зрения. Это связано с остатками капсулы хрусталика, плавающими в стекловидном теле внутри глаза. Они отбрасывают тень на сетчатку и хорошо видны на светлом однотонном фоне (чистый лист бумаги, голубое небо и т.п.). Подобные помутнения не требуют специального лечения и рассасываются в течение 2-3 месяцев.
Хрусталик представляет собой оптически прозрачную структуру, расположенную позади радужки, перед стекловидным телом и сетчаткой. Форма, прозрачность и показатель преломления естественной линзы позволяют ей фокусировать свет на сетчатке.
В медицине общепринято разделять катаракты на две главные подгруппы: врожденные и приобретенные. Ограниченное по площади помутнение отмечается при врожденном заболевании, в дальнейшем оно не развивается.
Капсула хрусталика представляет собой невероятно тонкий эластичный мешок, в который в рамках операции для терапии катаракты будет вставлен искусственный хрусталик (интраокулярная линза или ИОЛ).
Лазерная дисцизия вторичной катаракты
Автор:

Специалист Московской Глазной Клиники Миронова Ирина Сергеевна в своей статье раскрывает все нюансы лазерной дисцизии вторичной катаракты.
В каких случаях проводится лазерная дисцизия?

По сравнению с инвазивными процедурами использование лазера вполне безопасно. Высокоэффективная методика минимизирует вероятность инфицирования пациента. Кроме того, при использовании лазерной дисцизии искусственный хрусталик остается на прежнем месте, его целостность не повреждается.
Основные преимущества YAG – лазерной дисцизии
Популярность данной методики вполне обоснована особенностями лазерного воздействия, безопасностью процедуры и сниженными рисками развития возможного неблагоприятного исхода.
Особенности лазерной коррекции при лечении вторичной катаракты:
Противопоказания
Методика лазерного лечения является достаточно безопасной и используется в большинстве случаев при вторичной катаракте, но некоторые патологические состояния являются противопоказанием для применения малоинвазивной методики.
Диагностические мероприятия
Как проводится процедура: особенности лазерной дисцизии
Осложнение в виде вторичной катаракты приводит к снижению зрительной функции, способствует формированию белой пленки перед глазами и двойного зрения (двоение объекта в глазах). На сегодняшний день применение лазерной дисцизии позволяет добиться высоких результатов в устранение данного дефекта и восстановлении зрительной функции.

Этапы проведения лазерной коррекции вторичной катаракты:
Из чего состоит реабилитационный период?
Несмотря на безопасность проводимого лечения, в восстановительном периоде рекомендуется придерживаться простых правил по уходу за прооперированным глазом:
Также в первую неделю после малоинвазивной процедуры рекомендуется не делать резких наклонов вперед головой и спать ночью на здоровой стороне лица. Также следует исключить тяжелые физические нагрузки, в частности ношение тяжестей.
Особенности восстановительного периода
После лазерной дисцизии и устранения помутневшей капсулы достаточно часто у пациентов происходит повышение нормальных показателей ВГД, поэтому в первые полчаса после процедуры проводится его измерение, и затем на протяжении последующего часа. Как только показатели нормализуются, и врач убедится в успешности процедуры, отсутствии осложнений, пациента отпускают домой. Назначаются препараты в виде капель с противовоспалительным действием. Длительность их применения от 7-ми до 10-ти дней, медикаментозные препараты предотвращают возможное развитие инфекции, а также возникновение воспалительных.
Врач предупреждает пациента о возможном увеличении ВГД в последующие несколько часов, но в течение суток его показатели нормализуются. Если давление не приходит в норму, назначаются глазные капли с гипотензивным эффектом и требуется ежедневный контроль состояния у офтальмолога до полной стабилизации состояния.
После проведения лазерной дисцизии улучшение зрения отмечается уже впервые дни..
Возможные последствия лазерной дисцизии
Лечение с использованием лазерного излучения очень редко приводит к развитию осложнениям.
Среди возможных последствий лазерной дисцизии различают:
Благоприятность исхода во многом зависит от своевременности диагностирования патологических изменений и проведения соответственной терапии.
Как правило, после лазерной дисцизии зрительная функция восстанавливается в полном объеме уже в первые дни послеоперационного периода, а осложнения развиваются крайне редко.
Видео лазерной дисцизии вторичной катаракты
Наши цены
Стоимость лечения зависит от выбранного метода (аппаратное или хирургическое), количества рекомендованных процедур и т.д. Комплексное обследование в нашей на косоглазие составляет 4 000 руб. С ценами на все виды диагностических исследований, процедур на аппаратах и хирургические вмешательства можно посмотреть здесь.
Уточнить все интересующие подробности, цены на услуги и записаться на консультацию к специалисту Вы можете по телефонам: 8(800)777-38-81 (звонок бесплатный для всех телефонов РФ) и московскому номеру 8(499)322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.