Для чего делается лучевая терапия при онкологии
Лучевая терапия
Лучевая терапия (радиотерапия) — метод лечения онкологических заболеваний, основанный на воздействии радиации на опухолевые клетки с использованием специальных излучателей, или на введении в организм радиоактивных веществ (системная лучевая терапия).
Принципиально лучевая терапия разделяется на следующие виды:
Очень важно понимать, что лучевая терапия в большинстве случаев (за исключением системной радиотерапии) является методом локального воздействия, т.е. проводится на определенную область тела. Она, как правило, не оказывает системного действия на весь организм, как химиотерапия.
Благодаря направленному и максимальному воздействию радиации, разрушается ДНК клеток опухоли, прекращается их деление и рост, клетки погибают.
К сожалению, при этом неизбежно страдают клетки жизненно важных структур (сердца, крупных сосудов, спинного мозга), которые находятся рядом с опухолью. Задача современной лучевой терапии подвести максимум необходимой дозы к опухоли, минимально затрагивая окружающие ткани.
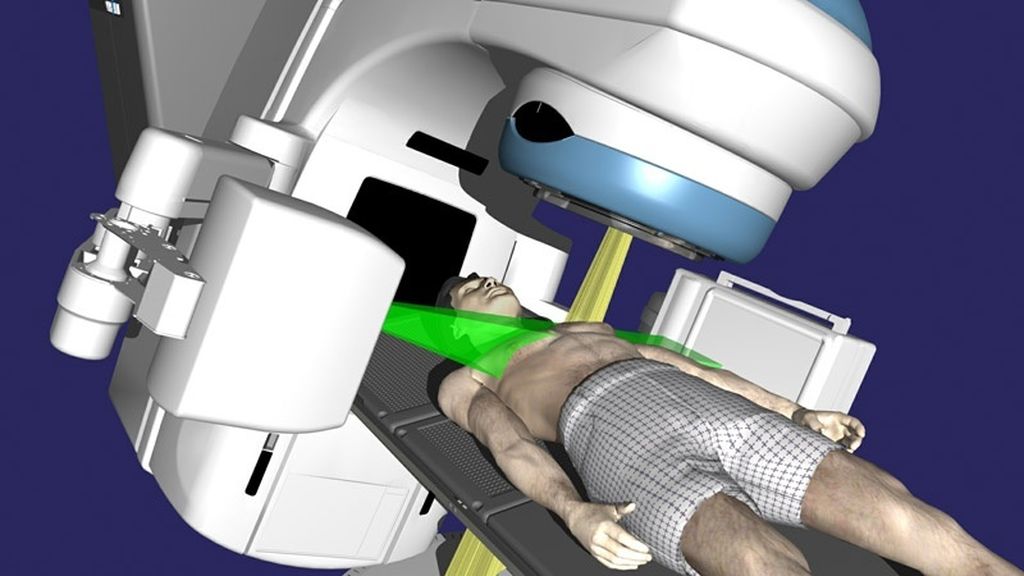
Виды дистанционной лучевой терапии
Изначально лучевая терапия проводилась по принципу прямого облучения: пучки проходили через все тело к опухоли в одном направлении, при этом одинаковую дозу получали как клетки опухоли, так и нормальные клетки. Облучение проходило полем (квадратным или прямоугольным пучком по одной оси), в которое вмещалась опухоль, а чтобы защитить жизненно важные структуры, применяли специальные экраны. Конечно, при таком подходе ни о каком точном подведении дозы речи не шло. Эта терапия сопровождалась большим количеством осложнений, они проявлялись долгое время, вплоть до конца жизни пациентов.
В дальнейшем, по мере развития технологий, были разработаны более точные системы планирования и доставки дозы, стали использоваться лепестки — коллиматоры, что позволяло формировать поле под конфигурации опухоли и облучать ее с разных точек. При этом подходе получалось лучше охватывать опухоль, но все равно он не считался оптимальным.
Сегодня «золотым стандартом» является так называемая 3D-конформная лучевая терапия, которая с помощью специальных сложных вычислений «оконтуривает» опухоль в тканях и направляет пучки радиации с большого количества точек. Таким образом обеспечивается максимальное подведение дозы к опухоли и ее распределение между тканями с минимальным повреждением. Для этих целей используются сложные аппараты — линейные ускорители элементарных частиц, которые модулируют пучок радиации с помощью коллиматоров, а сам источник крутится вокруг пациента, подводя дозу с разных точек (модуляция интенсивности пучка, IMRT). Новые технологические решения (Rapid-Arc, VMAT, IGRT) позволяют наиболее точно подводить дозу радиации, даже с учетом дыхательных движений. Но, к сожалению, даже в этих случаях избежать облучения окружающих тканей невозможно, так как пучки пролетают на всем протяжении (пробег пучка) и на своем пути воздействуют на все ткани.
Возможным решением этой проблемы являются новые технологические решения, например, протонная терапия, которая в отличие от классической лучевой терапии, использующей электроны, применяет другие частицы — протоны. Это позволяет высвобождать энергию в конкретной точке пути пучка и подводить дозу более точно, не повреждая здоровые ткани. Однако пока эти технологии малодоступны, что не позволяет использовать их рутинно. На данный момент нет и убедительных исследований, свидетельствующих о том, что протонная терапия дает больше преимуществ.
Брахитерапия
Брахитерапия — метод лучевой терапии, обеспечивающий возможность облучения в глубине тканей. В отличие от ускорителей частиц, которые производят направленный пучок энергии, брахитерапия использует излучатели, высвобождающие энергию во всех направлениях, но неглубоко. Элементы, которые используются при брахитерапии, обладают малой проникающей способностью, что делает их ценными для работы в местах, труднодоступных для дистанционной лучевой терапии.
Брахитерапия бывает внутриполостная, когда источник с помощью специальных устройств — интрастатов вводится в полость на время и удаляется после окончания процедуры, и внутритканевая, когда излучающие радиацию иглы или зерна имплантируются в ткань опухоли (под контролем УЗИ или компьютерной томографии) и остаются там.
В ряде ситуаций сочетают дистанционную лучевую терапию и брахитерапию, например, при раке шейки матки, когда сначала проводится наружное облучение, а затем «дооблучение» тканей изнутри.
Системная лучевая терапия
Это вид лучевой терапии, при котором радиоактивный препарат вводится в системный кровоток пациента и воздействует на опухолевые клетки изнутри. Для этого используют изотопы различных веществ, которые участвуют в метаболизме тех тканей, где развивается опухоль.
Примером системной лучевой терапии может быть радиойодтерапия, которая применяется при лечении рака щитовидной железы.
Одной из основных функций щитовидной железы является продукция гормонов — тироксина, трийодтиронина (Т3, Т4) и тиреокальцитонина, которые регулируют обмен веществ, участвуют в формировании костной ткани, метаболизме кальция и фосфора. Для производства этих гормонов требуется йод, поэтому клетки щитовидной железы активно захватывают этот элемент. Фактически весь йод, поступающий в организм, используется щитовидной железой. В тех случаях, когда для лечения рака щитовидной железы недостаточно хирургического лечения (прорастание опухолью капсулы железы, метастазы в лимфатических узлах и отдаленных органах), проводится радиойодтерапия. В организм пациента вводится препарат, содержащий радиоактивный изотоп йода 131. Оставшиеся опухолевые клетки после полного удаления щитовидной железы — будь то микроскопические участки или уже сформировавшиеся метастазы — точно так же, как и нормальная ткань щитовидной железы, накапливают йод. При этой терапии накапливается изотоп йода, который избирательно и полностью уничтожает остаточную опухолевую ткань.
В каких случаях назначают лучевую терапию?
Лучевая терапия может использоваться как самостоятельный метод лечения (в основном это немеланомный рак кожи, начальные стадии рака голосовых складок, а также некоторые опухоли центральной нервной системы), но намного чаще ее применяют при комбинированном или комплексном лечении рака.
Лучевая терапия в большинстве случаев показана пациентам в рамках адьювантной или неоадьювантной терапии (до или после операции), а также при рецидивах заболевания. Например, при лечении опухолей головы и шеи ее назначают в комбинации с хирургическим лечением и химиотерапией.
Дистанционная лучевая терапия не является системным лечением. Ее задача — локальный (местный) контроль. Тем не менее она может быть назначена и при метастатической болезни, например, при метастазах в головной мозг.
Также лучевая терапия используется с целью облегчения боли и устранения риска патологического перелома костей, например, при поражении позвоночника. Подведение крупных фракций в короткие сроки может помочь купировать болевой синдром.
Лучевая терапия может проводиться отдельно, в сочетании с химиотерапией (химиолучевая терапия), а также одновременно с гормональной терапией.
Побочные эффекты лучевой терапии
Побочные эффекты дистанционной лучевой терапии чаще всего связаны с кожными реакциями. Локально (в месте воздействия) может наблюдаться покраснение кожи, зуд, жжение, болезненность, шелушение. Вы должны знать, что раздражение кожи, вызванное воздействием излучения, носит временный характер и чаще всего проходит через некоторое время после завершения лечения. Тем не менее, о всех побочных проявлениях лечения необходимо сообщать онкологу, особенно, если к повреждению кожного покрова присоединилась инфекция. Врач назначит необходимые лекарства (в форме таблеток или мазей), чтобы снизить проявление симптомов и уменьшить чувство дискомфорта, или рассмотрит вариант небольшого перерыва в лечении для восстановления повреждений кожи.
Лучевая терапия может влиять на показатели крови, у пациента может наблюдаться снижение количества эритроцитов (анемия) или лейкоцитов (нейтропения).
Нередко во время курса лечения пациенты жалуются на тошноту; повышенную утомляемость, слабость, отсутствие сил; сухость во рту, боли в горле, нарушение вкуса, паротит (при опухолях головы и шеи). Могут возникнуть проблемы в интимной сфере и нарушение фертильной функции, затруднение мочеиспускания, кишечная непроходимость (при раке предстательной железы).
Побочные эффекты возникают далеко не во всех случаях, их проявление зависит от вашей индивидуальной ситуации и выбранного метода лучевой терапии, зоны облучения и дозы.
В случае возникновения побочных эффектов при проведении лучевой терапии онкологи клиники Рассвет помогут вам снизить неприятные ощущения и предложат все возможные варианты сопроводительной терапии.
Что вы получите от лучевой терапии в клинике Рассвет?
Онкологи клиники Рассвет являются высококвалифицированными специалистами и регулярно проходят международные тренинги и стажировки.
Рассвет — многопрофильная клиника экспертного уровня. Мы предоставляем сопровождение смежных специалистов на всех этапах специфического противоопухолевого лечения, а также обеспечиваем весь спектр необходимой поддерживающей терапии. Уделяем огромное внимание комфорту наших пациентов и прикладываем все усилия, чтобы максимально снизить психоэмоциональное напряжение во время лечения и реабилитации.
Клиника Рассвет работает с надежными и проверенными центрами лучевой терапии, а их доктора, лучевые терапевты являются частью нашей мультидисциплинарной команды по лечению онкологических заболеваний.
Что такое лучевая терапия? Словарь радиотерапевта
Елена Ивановна Тюряева, онколог и радиотерапевт НМИЦ онкологии им. Н.Н. Петрова, рассказала о возможностях современной лучевой терапии и ее значении в борьбе с онкологическими заболеваниями.
Когда появилась лучевая терапия?
В 1896 году в Вене доктор Фройнд впервые в мире применил рентгеновское излучение не для диагностики заболевания, а для лечения поверхностно расположенного доброкачественного образования. Несколькими годами позднее супруги Пьер и Мария Кюри открыли радиоактивный радий, который стал использоваться для контактной радионуклидной терапии.
За 125 лет лучевая терапия, проделав огромный путь совершенствования, получила широкое применение и вышла на качественно новый уровень. По мнению экспертного сообщества, в настоящее время не менее 60-70 % всех онкологических пациентов нуждается в лучевой терапии.
Что такое лучевая терапия?
Лучевая терапия – это процесс использования ионизирующего излучения для лечения различных заболеваний, прежде всего, онкологических. Это один из самых высокотехнологичных методов терапии, объединяющий инженерно-технические разработки, физико-математические модели и достижения информационных технологий. Лучевая терапия требует специалистов-радиотерапевтов знаний в области биологии, анатомии, радиобиологии, лучевой диагностики и общей онкологии.
Цели лучевой терапии
Задача лучевой терапии – достижение максимально возможного воздействия на опухоль и зоны ее клинического и субклинического распространения с высокой степенью точности и минимальными последствиями для окружающих тканей и органов. Цель лучевой терапии – разрушение опухолевой массы, в идеале приводящее к ее ликвидации или уменьшению размеров и метастатического потенциала, замедлению роста, что способствует продлению жизни и улучшению ее качества.
Лучевая терапия может использоваться на разных этапах лечения:
Предоперационная лучевая терапия
Задача предоперационной лучевой терапии — максимальное уменьшение объема опухоли, предотвращение попадания опухолевых клеток в лимфатическую или кровеносную систему, снижение риска развития отдаленных метастазов. При большинстве типов опухолей наиболее часто используется тандем лучевой и химиотерапии. Такое комбинированное воздействие позволяет в дальнейшем выполнить радикальное вмешательство с полным удалением новообразование. В ряде случаев предоперационная лучевая/химиолучевая терапия может приводить к полному регрессу опухоли, таким образом оказываясь самостоятельным методом лечения. Достижение полного клинического регресса, доказанное рентгенологическими методами (КТ, МРТ, ПЭТ-КТ) и подкрепленное данными биопсии, увеличивает возможность отсрочки или отказа от операции. Так, для опухолей прямой кишки, с полным клиническим ответом на химиолучевую терапию, получила признание концепция «waitandsee», т.е. «жди и наблюдай», закрепленная в международных и национальных стандартах лечения.
Интраоперационная лучевая терапия
Интраоперационная лучевая терапия – это облучение ложа опухоли сразу же после удаления ее хирургическим путем, непосредственно в операционном поле. Это действенный метод снижения риска развития местного рецидива. Интраоперационная лучевая терапия используется при опухолях молочной железы, при саркомах мягких тканей и даже при новообразованиях ЖКТ. Этот метод очень эффективен, но не лишен недостатков. Во-первых, для ее проведения необходимы специальные мобильные и компактные лучевые установки, которые могут располагаться в операционной. Во-вторых, однократная доза облучения может оказаться недостаточной, а объем интраоперационно облучаемых тканей достаточно ограничен. Интраоперационная лучевая терапия не позволяет воздействовать на пути лимфоотока. Трудно обеспечить точность дозиметрического планирования. Лучевая процедура увеличивает время пребывания пациента под наркозом и общую продолжительность вмешательства. Поэтому чаще интраоперационная лучевая терапия является составной частью сочетанного облучения, этапом комплексного лечения.
Послеоперационная лучевая терапия
Послеоперационная лучевая терапия – это воздействие на зону удаленной опухоли и пути лимфооттока для того, чтобы предотвратить возможность распространения отдельных опухолевых клеток в ходе хирургического вмешательства, т.е. снижения рисков развития местных и отдаленных метастазов. Послеоперационная лучевая терапия бывает необходима и после обширных операций, и после малоинвазивных вмешательств. В настоящее время наиболее часто применяется в лечении рака молочной железы, сарком мягких тканей, опухолей головы и шеи.
Самостоятельная или дефинитивная лучевая терапия
Самостоятельная лучевая/химиолучевая терапия показана в тех случаях, когда ее эффективность сравнима с радикальным оперативным лечением, т.е. при раннем раке, или, напротив, когда радикальное вмешательство невозможно – при наличии общих противопоказаний или из-за распространенности опухоли. В настоящее время рассматривается в качестве альтернативного метода лечения ранних опухолей голосового отдела гортани, ряда новообразований кожи. Наибольшее применение нашла в лечении рака предстательной железы. В сочетании с химиотерапией успешно используется при ранних опухолях пищевода, анального канала. Химиолучевое лечение является ведущим методом лечения рака шейки матки.
Наконец, лучевая терапия применяется для устранения симптомов опухолевого заболевания, таких, как боль, нарушение глотания и др. (симптоматическая лучевая терапия) или сдерживания опухолевого процесса (паллиативная лучевая терапия).
Технология лучевой терапии
Последовательность лечебных мероприятий для каждого больного принимается на онкологическом консилиуме в составе хирурга-онколога, химиотерапевта и радиотерапевта. Определив показания к лучевому лечению, врач-радиотерапевт формулирует общий план лечения: продолжительность курса, режим фракционирования дозы (доза за один сеанс облучения), суммарную дозу облучения, необходимость одновременного химиолучевого лечения, применения радиомодификаторов. Проведению сеансов облучения предшествуетэтап предлучевой подготовки.
Предлучевая подготовка включает:
Компьютерная топометрия
Создание индивидуальной дозиметрической карты облучения начинается с компьютерной топометрии, которую проводит врач-рентгенолог совместно с радиотерапевтом. На компьютерном томографе-симуляторе, с теми же фиксирующими приспособления и в том же положении, в котором будет проводиться лечение, сканируется область анатомического расположения опухоли (грудная клетка, брюшная полость, головной мозг и т.д.). Оцениваются структурные и анатомические особенности — локализация опухоли, протяженность объема, взаимоотношение со смежными органами, плотность внутренних тканей. Во время этой процедуры на кожу больного выносятся графические ориентиры –метки для центрации пучков излучения, которые в дальнейшем позволят ускорить навигацию в процессе проведения сеансов лечения. Последовательность компьютерных сканов передается на планирующую станцию для создания индивидуального плана облучения.
Контуринг мишени и смежных органов
Дальше наступает этап обработки полученных изображений. Сканы импортируются в планирующую систему, где врач-радиотерапевт с помощью врача-рентгенолога производит выделение очертаний (оконтуривание) опухолевой мишени, всех смежных органов в каждом полученном скане. На основании совокупности объемных изображений в дальнейшем производится расчет дозных нагрузок в ходе лечения на опухоль и соседние органы с учетом их толерантности к облучению.
Дозиметрическое планирование
После завершения оконтуривания, оценки расположения опухоли и смежных органов, наступает этап дозиметрического планированиякурса лучевого лечения, который выполняется медицинскими физиками.Дозиметрическое планирование – это подбор количества и условий формирования пучков излучения, их пространственного размещения для того, чтобы подвести к опухоли максимально возможную терапевтическую дозу с минимальными последствиями для соседних органов. Современные медицинские ускорители, обладающие многолепестковыми коллиматорами, позволяют формировать поля сложной конфигурации, максимально точно соответствующие объему и форме облучаемой мишени, производя т.н. конформное облучение. Исходя из поставленных задач, оптимальный охват мишени может быть спланирован с использованием 3D многопольного облучения с объемно-модулируемой интенсивностью (IMRT) или дуговой модулируемой интенсивностью пучка излучения (VMAT).
На изображении представлен пример 3D многопольного излучения. Видно, что для облучения опухоли используется 3 пучка.
Средства иммобилизации пациента
Для того, чтобы осуществлять точную подачу ионизирующего излучения к облучаемой мишени, необходимо четко воспроизводить то положение, в котором шел процессе подготовки к лучевому лечению, т.е. компьютерная топометрия и дозиметрическое планирование. Это обеспечивается разнообразными средствами для укладки, иммобилизации пациента. Они могут быть в виде разных штатных дек с подголовниками, креплениями, валикамии подставками для рук, ног, таза. Есть и индивидуальные средства. Например, вакуумные матрасы и термопластические маски, фиксирующие индивидуальные формы тела пациента в положении облучения. Эти приспособления позволяют избегать смещения облучаемой зоны из-за непроизвольных движений пациента.
Виды лучевой терапии
Дистанционная лучевая терапия
При дистанционном облучении источник ионизирующего излучения находится на расстоянии — вне тела пациента и вне опухолевой мишени. В зависимости от типа излучающего аппарата дистанционная лучевая терапия включает в себя рентгенотерапию, телегамматерапию, электронную и протонную терапию. Наиболее распространенным вариантом дистанционной лучевой терапии в настоящее время является облучение высокоэнергетическими фотонами и пучками электронов на медицинских ускорителях электронов. Современные модели ускорителей с помощью компьютерного управления параметрами и геометрией пучка излучения обеспечивают максимальное соответствие формы очага-мишени и распределения в нем дозы облучения. Возможность формирования пучков тормозного (фотонного) и корпускулярного (электронного) излучения с различной мощностью — от 6 МэВ до 18-20 МэВ — позволяет облучать как поверхностные, так и расположенные глубоко в тканях тела объекты.
Особое внимание в настоящее время приковано к протонной терапии. Первый в России клинический центр протонной терапии был построен в Санкт-Петербурге. Преимущество метода состоит в особенности тяжелых заряженных частиц (протонов). Протоны максимально высвобождают энергию торможения в конце пути своего пробега, причем спад дозы от 90% до 20% происходит на дистанции 2-5 мм. Такая возможность концентрации дозы в конце пробега частицы позволяет не только наилучшим образом сконцентрировать дозу, но и минимизировать лучевую нагрузку на ткани по ходу пучка и за патологическим очагом. Протонная терапия актуальна в онкоофтальмологии, радионейрохирургии, и особенно для пациентов детского возраста. В настоящее время сфера применения протонной терапии расширяется, однако пока использование метода существенно ограничивается его высокой стоимостью.
Современной технологией дистанционного облучения является стереотаксическая лучевая терапия – метод высокопрецизионного крупнофракционного облучения опухолей размером не более 5 см. В отличие от радиохирургии, разработанной для лечения опухолей головного мозга, использующей однократное облучение, общее число фракций при стереотаксическом облучении варьирует от 1 до 5-6. Разовая очаговая доза составляет от 8 Гр до 20 Гр, суммарная эквивалентная поглощенная доза от 50 Гр до 150 Гр, что существенно выше, чем при классическом варианте фракционирования лучевой терапии. Гамма-нож — один из видов лучевых установок для стереотаксического облучения новообразований головного мозга. Ускорители с микролепестковыми коллиматорами позволяют производить стереотаксическое облучение любых очагов (головной мозг, предстательная железа, легкое, кости, печень, поджелудочная железа, лимфоузлы, мягкие ткани). При стереотаксическом облучении обязательно учитываются смещения очага, возникающие при дыхании. Для этого запись КТ-изображений при КТ-симуляции производится с синхронизацией дыхательного цикла (4D лучевая терапия).
Контактная лучевая терапия
При контактной лучевой терапии или брахитерапии, источник излучения вводится внутрь пораженного органа. Преимущества такого вида терапии – это короткий курс, высокая точность и низкая нагрузка на смежные органы, что очень важно для дальнейшего качества жизни пациентов. Для брахитерапии используются различные радиоактивные источники – изотопы кобальта (Co⁶⁰), иридия (Ir¹⁹²), цезия (Cs¹³⁶).
Контактная лучевая терапия имеет разновидности: аппликационная, внутриполостная, внутритканевая и радионуклиднаялучевая терапия.
Аппликационная лучевая терапия
При аппликационной лучевой терапии источник располагается на поверхности облучаемого наружного объекта (кожа).
Внутриполостная лучевая терапия
При внутриполостной лучевой терапии источник подводят напрямую к опухоли в полости органа. Наиболее часто применяется при раке прямой кишки, анального канала, пищевода, при внутрибронхиальных образованиях. Внутриполостная или внутрипросветная брахитерапия чаще используется как этап сочетанной лучевой терапии, до или после дистанционного облучения. Однако нередко брахитерапия как самостоятельный метод достаточна после малоинвазивных операций при ранних стадиях рака. При паллиативном лечении рака пищевода брахитерапия — эффективный способ устранения дисфагии (расстройства акта глотания).
Внутритканевая лучевая терапия
При внутритканевой лучевой терапии источник вводят в ткани самой опухоли. Внутритканевая брахитерапия наиболее распространена при опухолях предстательной железы, широко используется при облучении молочной железы, при опухолях головы и шеи и при новообразованиях в печени.
Радионуклидная лучевая терапия
Перспективы лучевой терапии
Основными векторами дальнейшего развития лучевой терапии являются усовершенствование методик визуально ориентированного подведения дозы, влияние на радиочувствительность опухолевых клеток с помощью радиомодификаторов, применений комбинаций лучевого лечения с новыми химио- и иммунотерапевтическими агентами.
Беседовала
Анастасия Башкова
практикант отдела по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций
Что такое лучевая терапия?
Лучевая терапия – один из методов лечения злокачественных опухолей.
Опухоли бывают двух типов: доброкачественные и злокачественная. Доброкачественная опухоль растет медленно и обычно не бывает проблем. Злокачественная опухоль распространяется быстро, и, могут возникнуть серьезные проблемы.
Лечения опухолей может осуществляться разными способами, таких как: лучевая терапия, излучение, рентгеновские лучи, гамма-лучи, и заряженные частицы, Лучевая терапия является такой же процедурой, как снимок легких и не причиняет никакой боль. 50% всех больных раком проходят лучевую терапию во время лечения, по крайней мере хотя бы один раз в течение лечения.
Как убивает раковые клетки лучевая терапия?
Лучевая терапия убивает раковые клетки путем воздействия на ДНК-тест. В результате лечения или раковые клетки умирают, или наступает ремиссия.
Лучевая терапия убивает только раковые клетки?
К сожалению часть здоровых клеток, расположенных вокруг раковых клеток могут пострадать во время лечения, но так как эти клетки являются здоровыми, после лечения они сами возобновляются и приходят в нормальное состояние. Во время лучевой терапии, облучение получает только та часть тела, где есть опухоль.
С какой целью лучевую терапию назначают пациенту?
Врач назначает лучевую терапию, чтобы полностью уничтожить опухоль и / или путем предотвращения рецидива. Может применяться в комбинации с химиотерапией.