Для чего нужна кислородная маска
KISLOROD: что важно знать о кислородных баллончиках
Баллончики Prana KISLOROD — хорошие помощники современного горожанина. Газовая смесь наполняет легкие «энергией жизни», так как содержит в 4 раза больше кислорода, чем в обычном воздухе.
Содержание кислорода в атмосфере близко к 20 %, но в крупных городах, рядом с автомобильными трассами и промышленными предприятиями этот показатель снижается. Даже здоровому человеку для полноценного дыхания и насыщения организма кислородом иногда приходится учащенно дышать, посещать парки и скверы, проветривать помещения.
Каковы предпосылки для покупки кислородных баллончиков?
Способ насыщения кислородом организма, без которого не обходятся процессы окисления, достаточно прост и сотворен самой природой. Газовая смесь поступает в легкие при вдохе, где попадает в альвеолы и через капилляры кислород поступает в кровь, тем самым возмещается его дефицит в тканях организма. Кислородотерапия (или оксигенотерапия) является дополнением к основной схеме лечения, а не его заменой. С ее помощью возможно дополнительное снабжение организма необходимой порцией кислорода.
Кислородные баллончики KISLOROD появились в нашей жизни совсем не случайно. Загрязненный воздух, болезнетворные микроорганизмы (вирусы, бактерии), аллергены и, как следствие, неумолимая статистика роста пациентов с болезнями органов дыхания 1 поставила перед производителями амбиционные задачи: разработать не только продуктивные, но и мобильные кислородные баллончики, которые без труда можно положить в женскую сумочку, спортивный рюкзак или бардачок автомобиля.
Продукция компании Prana — баллончики KISLOROD, стали продаваться в аптеках 15 лет назад, и на первых порах заинтересовали «профильных» покупателей, страдающих астмой, пневмонией, бронхитом, ишемической болезнью сердца, диабетом. Но очень скоро кислородные баллончики завоевали популярность и у сторонников здорового образа жизни (ЗОЖ), офисных сотрудников с приступами мигрени, полуночников с расстройством сна, водителей, сидящих за баранкой по 10–12 часов в сутки, альпинистов и путешественников, штурмующих высокогорья.
Какие бывают баллончики?
Сейчас в ассортименте производителя Prana несколько видов кислородных баллончиков KISLOROD:
Во всех баллончиках содержится газовая смесь «правильной» пропорции (80 % кислорода и 20 % азота). В такой пропорции ингаляция практически не имеет ограничений к применению, не «сушит» дыхательные пути.
В аптеках кислородные баллончики KISLOROD — товар достаточно новый: в 2019 году компания «Прана Инвест», которой принадлежит торговая марка Prana KISLOROD, первой на российском рынке зарегистрировала кислородные баллончики в Росздравнадзоре (РУ № РЗН 2019/8811 от 23.08.2019).
Газовая смесь не содержит примесей и ароматизаторов. Надежный клапан позволит периодически использовать баллончик на протяжении длительного времени. Срок годности с даты производства насчитывает 36 месяцев.
Мобильность превыше всего
Первая и основная причина использования кислородных баллончиков — это их удобство. Их компактность позволяет оставаться мобильными тем, кому доктор рекомендовал использовать газовую кислородную смесь в дополнение к основному лечению. Согласитесь, ведь не так удобно передвигаться по улице с кислородной подушкой или кислородным концентратором. Многим пациентам, вынужденным использовать источники кислорода, также требуется мобильность в передвижении, чтобы не быть изолированными от общества и тем самым не подвергаться риску психологических расстройств, вызванных вынужденным «заточением».
Простота применения
Кислородный «допинг» может помочь снять стресс и повысить работоспособность в моменты пиковых нагрузок, более эффективно провести спортивную тренировку и не уснуть за рулем. Для каждого случая — свои рекомендации, выполнение которых не требует специальных навыков и изменения привычного распорядка дня, ведь баллончик всегдаё может быть под рукой. Применять баллончики с кислородом очень просто:
Важно помнить, что баллончики KISLOROD — это медицинское изделие, которое находится в свободной продаже и не требуют рецепта. Большой спектр применимости делает продукт востребованным среди покупателей. Добавление его в ассортимент вашей аптеки не приводит к «каннибализации продаж» других медицинских изделий, а только расширяет возможность получения дополнительного дохода.
При этом покупка баллончиков KISLOROD не наносит урон семейному бюджету: цена вполне доступная для большинства потребителей и зависит прежде всего от объема и выбранной комплектации. А если учесть, что срок годности составляет 36 месяцев с даты производства, то можно смело рекомендовать покупку кислородных баллончиков и для домашней аптечки.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
1 Заболеваемость населения по основным классам болезней https://rosstat.gov.ru/folder/13721
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Оксигенотерапия повреждает микробиом легких: новое звено патогенеза Covid-19
Несмотря на то, что легкие считаются относительно «чистыми и свободными» от бактерий, в них существует определенный баланс микробиоты, который может нарушаться при проведении оксигенотерапи
Одним из ключевых признаков Covid-19 является одышка, которая вызывается значительным снижением уровня кислорода в крови. Во время госпитализации такие пациенты получают оксигенотерапию для нормализации уровня кислорода.
Несмотря на то, что легкие считаются достаточно «чистыми и свободными» от бактерий, в них существует определенный баланс микробиоты. Новое исследование указывает на то, что оксигенотерапия может негативным образом воздействовать на этот баланс.
«Кислород в избыточном виде является токсином. Если поместить лабораторное животное в среду с 100% кислородом, то оно погибнет в течение 5 дней, при этом будут развиваться повреждения легких, схожих с таковыми при Covid-19 или легочной недостаточности другой этиологии», – рассуждают авторы исследования.
Пациенты в интенсивной терапии получают высокие дозы кислорода на протяжении длительного времени. Ученые решили исследовать, как при этом меняется состав и жизнедеятельность микроорганизмов легких. Различные бактерии достаточно слабо различаются в том, как они реагируют на высокие дозы кислорода.
Была проведена серия экспериментов на здоровых лабораторных мышах. Изменения оказались ровно такими, как предполагали ученые: кислород-толератные бактерии, такие как стафилококки, распространялись в этой среде куда активнее остальных.
Следующий вопрос заключался в том, какое из изменений происходит первым – повреждение легочной ткани или изменения микробиомных взаимоотношений? Оказалось, что микробиом реагировал на оксигенотерапию уже в течение первого дня, в то время как повреждения легких развивались только после 3 дня.
В последнем эксперименте ученые сравнили 2 группы генетически идентичных мышей, получавших оксигенотерапию: со стерильными легкими и с обычным легочным микробиомом. Первая группа не демонстрировала легочных повреждений, характерных для второй группы с естественной микрофлорой в легких.
Это исследование указывает на то, что в патогенезе легочных повреждений при Covid-19 у пациентов, получающих оксигенотерапию, по-видимому, определенную роль играет легочный микробиом.
Тем не менее, результаты использования антибиотиков оказались неожиданными: применение ванкомицина, обладающего эффективностью против грамположительных стафилококков, не повлияло на возникновение легочных повреждений, в отличие от цефтриаксона, направленного на грамотрицательные бактерии.
Авторы работы настаивают на том, чтобы на основании их данных не проводилось никаких изменений актуальных протоколов лечения, в особенности оксигенотерапии. Необходимо проведение рандомизированных контролируемых исследований для получения уверенных клинических рекомендаций.
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Как разобраться в расходных материалах для кислородной терапии
Время чтения: 4 мин.
Распространенная ситуация: пациенту назначена респираторная терапия или терапия по удалению мокроты на дому (ИВЛ, аспиратор). Его должны обеспечить всем необходимым. Больница или поликлиника выдает, что указал врач, а потом оказывается, что расходных материалов нет!
Почему так происходит? Дело в том, что обычно врач не разбирается в специфике комплектации оборудования. Пациент или его родственники — тем более. Больница же выдает только то, что попросили. В итоге получается замкнутый круг: не выдали, потому что не просили. Не просили, потому что не знали, что просить.
Что такое расходные материалы
Чтобы в итоге человек получил назначенную кислородную терапию, в вопросе должны разбираться и врачи и сотрудники, ответственные за закупку оборудования в медицинских учреждениях. Тогда врач даст полную выписку, закупщик составит полное техническое задание, пациент получит всё и оно будет работать.
Какие бывают интерфейсы
В обычном вдыхаемом воздухе содержится примерно 21% кислорода. Медицинский кислородный концентратор вырабатывает 90-96-процентный кислород.
Какое количество этого кислорода «дойдет» до пациента зависит от интерфейса (приспособления между источником кислорода и пациентом), с помощью которого он ему подается.
Кислородная канюля
Это трубка специальной конструкции, имеющая два патрубка (зубца) со стороны пациента, которые вставляются в ноздри. Кислородные носовые канюли чаще всего изготовлены из ПВХ или полипропилена. Они различаются по размерам: неонатальные, детские, взрослые (разный диаметр и расстояние между носовыми зубцами).
Конструкция зубцов у разных производителей может отличаться, как и у различных моделей — с прямыми или изогнутыми зубцами, цилиндрическими или расширяющимися и др.
Как правило длина канюли (трубки) составляет около 2 метров (редко 5 метров). Если вам необходимо использовать кислородный концентратор на большем расстоянии от пациента, придется присоединять дополнительную кислородную линию (трубку).
При использовании кислородной канюли и кислородного концентратора при потоках до 6 л/мин концентрация кислорода во вдыхаемом воздухе обычно около 30% (в некоторых источниках приводят диапазон 24-44 %).
При подаче кислорода от стационарных кислородных концентраторов или портативных в режиме постоянного потока не забывайте контролировать наличие воды в увлажнителе. Поток сухого воздуха очень быстро высушивает слизистую оболочку носа и причиняет дискомфорт пациенту в местах прилегания канюли.
Кислородную канюлю следует менять один раз в месяц при использовании 24/7. При постоянном использовании зубцы канюли становятся жесткими и травмируют места прилегания к ноздрям.
Существует множество производителей кислородных носовых канюль. Некоторые делают мягкие утолщения в местах прилегания к ушам.
Канюля — один из самых дешевых интерфейсов для передачи кислорода от кислородного концентратора к пациенту.
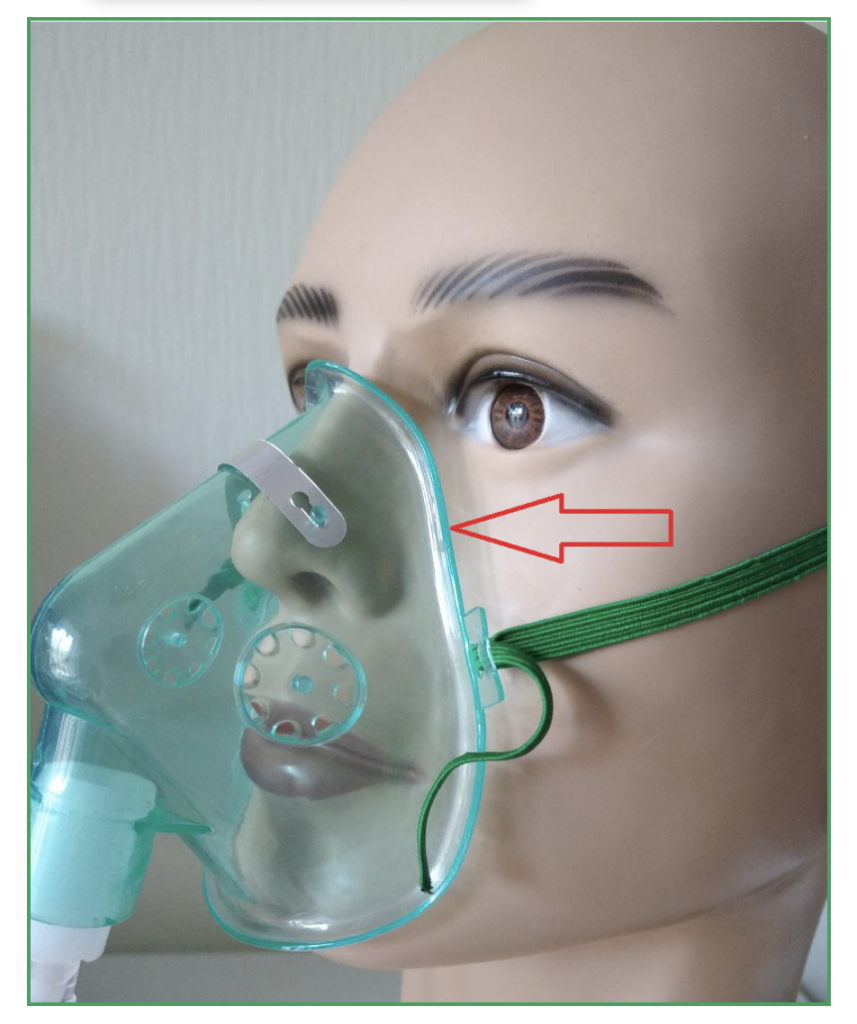
Кислородная маска
Специальная маска, которая покрывает нос и рот пациента. Поток кислорода, который идет от маски значительно меньше раздражает слизистую носа. Использовать маску предпочтительнее, когда пациент дышит ртом. Выдох происходит через специальные отверстия в маске.
Также маски отличаются друг от друга конструктивно — с металлическим носовым зажимом и без, с мягким уплотнением в месте прилегания к лицу, специальной анатомической формы.
Кислородные маски, как и маски НИВЛ, желательно подбирать по форме лица каждого человека и смотреть удобно ли ему. Обязательно проследите, чтобы не было утечек кислорода, особенно в области глаз и в местах расположения держателя.
Использование кислородной маски позволяет увеличить концентрацию кислорода во вдыхаемой смеси в среднем до 45-55 %.
Маски следует ежедневно обрабатывать мыльным раствором и заменять на новые один раз в 3 месяца при использовании 24/7.
На сайте Паллиатив.рф можно скачать файл с примерными сроками замены расходных материалов для домашнего использования.
У некоторых производителей кислородные маски снабжены вирусобактериальными фильтрами на выдохе. Использование таких кислородных масок убережет работников больниц, ухаживающий персонал от возможного заражения от пациента, находящегося на кислородной поддержке. Это особенно актуально в период пандемии COVID-19.
Кислородная маска высокой концентрации
Если концентрация кислорода во вдыхаемой смеси должна быть выше, чем обеспечивает простая кислородная маска (маска средней концентрации), используют кислородную маску высокой концентрации. Эта маска конструктивно схожа с обычной кислородной маской, но снабжена мешком, в котором накапливается кислород от аппарата во время выдоха пациента.
Такие маски имеют специальное устройство с клапаном, который обеспечивает поступление кислорода к пациенту и в резервный мешок, а также клапанами выдоха и безопасности.
Использование кислородной маски высокой концентрации повышает процент кислорода во вдыхаемой смеси до 80-85%. Наиболее эффективно их использовать при потоке выше 10 л/мин.
Тепловлагообменные фильтры
Если кислородозависимый пациент дышит через трахеостомическую трубку (без ИВЛ), подачу кислорода как правило осуществляют через тепловлагообменный фильтр (официациальное название — термовент дыхательный, неофициальное — искусственный нос). Такие фильтры присоединяются к трахеостомической трубке. Для подачи кислорода они снабжены специальным входом, к которому подключается кислородная линия.
Подача кислорода через такие фильтры наиболее комфортна и безопасна для пациента. Единственный минус: понять конкретную концентрацию кислорода во вдохе невозможно.
Для трахеостомированных пациентов существуют также специальные аэрозольные маски, прилегающие к трахеостомической трубке, через которые можно подавать увлажненный кислород.
Кислородная линия
Для увеличения расстояния между кислородным концентратором и пациентом используют специальную трубку — кислородную линию (кислородные концентраторы могут работать с линией до 15 м). Кислородная линия может быть изготовлена из ПВХ, из материалов не содержащих ПВХ, из силикона и др.
Они могут быть толстостенными, с внутренним армированием (ребрами жесткости), переменного сечения. Трубки переменного сечения наиболее удобны в использовании — они продаются бухтами по 50 и более метров (всегда можно отрезать кусок нужной длины), имеют изменение диаметра от 4 до 8 мм с шагом около 80 см (минимальный диаметр подходит для наконечников ТВО-фильтров).
Примерная комплектация закупки
Чтобы обеспечить кислородной поддержкой на дому 5 пациентов больнице нужно закупить:
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Респираторная поддержка при COVID-19
Время чтения: 9 мин.
В декабре 2020 года прошла первая «Респираторная школа» для врачей. Организовали школу фонд «Живи сейчас», он помогает людям с боковым-амиотрофиечским склерозом. В рамках школы лекцию об особенностях респираторной поддержки и ведения пациентов с COVID-19 прочитала Зульфия Сукмарова, к.м.н, кардиолог-аритмолог, врач функциональной диагностики госпиталя им П.В.Мандрыка.
Течение ОРДС и осложнения при COVID-19
Пандемия COVID-19 простимулировала два позитивных процесса. Во-первых, консолидировала врачебное сообщество, стали бурно развиваться междисциплинарные связи. Во-вторых — способствовала развитию респираторной школы. Думаю, если бы все врачи до пандемии имели представление о неинвазивной вентиляции легких (НИВЛ), мы пережили бы пандемию с меньшими потерями.
Задумывая Респираторную школу в апреле 2020 года, мы надеялись, что она будет благодатной почвой для расширения знаний по разным видам вентиляции легких, и эти знания пригодятся в работе с паллиативным, пульмонологическими пациентами, с пациентами с нарушениями дыхания во время сна и т. д. Чем больше врачей знают про неинвазивную вентиляцию, тем лучше для наших пациентов. Потому что COVID-19 — это частный случай дыхательной недостаточности, тогда как дыхательная недостаточность — огромная проблема, с ней сталкиваются врачи почти всех специальностей.
Респираторная школа фонда «Живи сейчас» / Alsfund.ru
Основные патологические изменения при COVID-19 происходят в дыхательной системе (острая вирусная пневмония, пневмонит, острый респираторный дистресс-синдром). Сейчас мы знаем, что ОРДС при COVID-19 нетипичный, как и тактика его ведения. По статистике 20% пациентов имеют тяжелую форму пневмонии и требуют госпитализации, а 25% из госпитализированных нуждаются в пребывании в отделении интенсивной терапии. Это как раз та часть пациентов, которая требует инвазивной стратегии вентиляции. Оставшиеся 75% – кандидаты для той или иной неинвазивной стратегии вентиляции.
Структура и частота осложнений у пациентов с COVID-19 следующая:
8% – острая дыхательная недостаточность по другой причине,
7-20% – острая сердечная недостаточность,
6-10% – вторичная инфекция,
14-53% – острая почечная недостаточность,
4-8% – септический шок.
У 33% пациентов, которые были в критическом состоянии, выявлялась кардиомиопатия, а у 71 % погибших был ДВС (диссеминированное внутрисосудистое свертывание).
Повреждения сердца при COVID-19
Как кардиолог, расскажу о повреждениях сердца при COVID-19.
Ранние повреждения сердца это:
8% – инфаркт миокарда как обострение коронарной болезни сердца атеросклеротической или стрессовой кардиомиопатии,
18% – наджелудочковые нарушения ритма сердца,
8% – желудочковые нарушения,
14% – острая остановка сердца.
Крайне редко бывает острое легочное сердце (вследствие ТЭЛА или ОСН). А вот выпотной перикардит в той или иной степени встречается очень часто.
Среди поздних повреждений:
2% – сердечная недостаточность.
Почти у всех переболевших даже в легкой форме наблюдается адгезивный перикардит (уплотнение плевры и перикарда), вызывающий дискомфорт в грудной клетке. Часто после COVID-19 на приёме у кардиолога обнаруживаются манифестация и ухудшение контроля гипертонии.
COVID-19 и повреждения легких
Теперь сконцентрируемся на лёгких. Основным морфологическим субстратом COVID-19 является диффузное альвеолярное повреждение, и даже при легком течении болезни у большинства пациентов на КТ видны инфильтративные изменения. Даже если пациенты малосимптомные и практически без жалоб, у 88% из них выявляются изменения на КТ, хотя бы маленькие. А вот вторичная бактериальная пневмония при COVID-19 встречается редко – примерно в 12% случаев (при других вирусных заболеваниях присоединение вторичной инфекции типично и встречается чаще).
Дыхательная недостаточность при COVID-19 чаще — первого типа (гипоксическая), но нас будет интересовать более редкая дыхательная недостаточность второго типа (гиперкапническая). Она реже встречается и еще реже диагностируется, ведь люди с лёгкой и средней степенью заболевания лечатся дома, где у них никто не берёт газ-анализ, а по пульсоксиметру они классифицируются чаще как гипоксические пациенты.
Особенности течения дыхательной недостаточности при COVID-19 таковы, что одышка возникает относительно поздно, в среднем через 6-6,5 дней после первых симптомов. Но если она уже возникла, до тяжёлого ОРДС проходит в среднем всего два с половиной дня.
Среди тех, кто находится в критическом состоянии, тяжёлая, острая гипоксическая дыхательная недостаточность является доминирующей находкой. Потребность в искусственной вентиляции лёгких у больных в критическом состоянии — от 30% до 100%. Такой большой разброс обусловлен тем, что в разных сообществах реаниматологов, в разных странах и клиниках — разный порог к интубации. Кстати, отмечу, что баротравмы развиваются нечасто, в 2% случаев, поэтому вентилировать неинвазивно — довольно безопасно даже в домашних условиях.
Факторы риска тяжелого течения COVID-19 уже всем известны. Это пожилой возраст, курение, ожирение, хронические заболевания легких, заболевание сердца и сосудов, диабет. Я их перечисляю только для того, чтобы подчеркнуть, что одновременно это факторы риска вентиляторной недостаточности и нарушений дыхания во время сна.
Я изучила рекомендации по НИВЛ общества интенсивной терапии, Китайского торакального общества, Австралийского и новозеландского общества интенсивной терапии, Всемирной организации здравоохранения, Центров США по контролю и профилактике заболеваний, национальных институтов, Немецкого общества пульмонологов. Лучше всего неинвазивная вентиляция развита в Германии. Там все врачи имеют представление о ней, понимают, когда и кому она показана. Кроме того, многие умеют сами налаживать систему.
Поговорим о госпитализированных пациентах.
Если нет показаний к инвазивной вентиляции, то рекомендуется прон-позиция столько времени, сколько пациент сможет ее переносить, и столько, сколько будет для него безопасно (без пролежней и так далее). Надо пациентов к этому мотивировать.
Следующий этап – низкопоточный кислород (1-6 л/мин), который есть в любом стационаре. Далее – высокопоточный кислород (6-20 л/мин) и, наконец, неинвазивная вентиляция.
Согласно немецким рекомендациям нужно опираться на газ-анализ, так как периферическая сатурация и оксигенация не всегда совпадают. У итальянцев описан случай, когда прибыл пациент с уровнем периферической сатурации 67%, но чувствовал себя относительно нормально – был в сознании, дышал, ухаживал за собой. Его не стали интубировать, и он неинвазивно пережил обострение. Поэтому мы в широком смысле опираемся на периферическую оксигенацию, но если есть возможность, контролируем через артериальную концентрацию.
И обязательно следим за частотой дыхания – это один из главных критериев. К тому же подавляющее большинство авторов говорит, что нужно избегать гипероксии, чтобы не подавлять дыхательный драйв.
При неэффективном достижении целей оксигенации переходим на неинвазивную вентиляцию или высокопоточный кислород . Признаки неэффективности низкопоточного кислорода (и на остальных ступенях тоже) – когда не снижается частота дыхания, показатели кислорода не растут до целевых цифр или снижаются, сохраняется работа вспомогательных мышц (обращаем внимание на шею!) или ухудшается гемодинамика.
Если динамика хуже, чем ожидалось, стоит задуматься: только ли в том дело, что кислорода подается недостаточно, вентиляция плохая? Или есть какая-то другая проблема (тромбоэмболия легочной артерии , инфаркт и т. д.)? Поэтому на этапе оценки эффективности стратегии имеет смысл задуматься о дообследовании.
Разные общества выбирали разные преимущественные стратегии при неэффективности обычной низкопоточной канюли. В Испании это высокопоточный кислород, в Италии – шлем CPAP, в США – высокопоточный кислород, в Португалии или то, или другое, в Соединенном Королевстве – CPAP, в Китае давали высокопоточный кислород, в Австралии и Новой Зеландии – тоже, а вот в Германии предпочитали шлем.
Система подачи высокопоточного кислорода состоит из концентратора, датчика кислорода, увлажнителя. Давление может достигать 60 литров в минуту, FiO2 можно увеличивать до 100%. В общих показаниях по высокопоточному кислороду – гипоксемия без гиперкапнии, ОРДС, острая гипоксемическая дыхательная недостаточность любого генеза (особенно после экстубации, т.к. высокопоточный кислород, в отличие от обычного, уменьшает риск реинтубации).
Есть очень интересное исследование, которое все время дополняется, обновляется: сравнение эффективности начальной стартовой терапии какой-то неинвазивной стратегии и ранней ИВЛ. Согласно большому китайскому исследованию на 548 пациентах, применение высокопоточного кислорода давало значительное уменьшение риска интубации и смерти при тяжелом ОРД.
Частота применения высокопоточного кислорода на настоящий момент в разных сообществах составляет 14-63%. Накапливаются уверенные данные о снижении риска или, как минимум, неувеличении риска при использовании высокопоточного кислорода. Это важно, так как мы часто боимся, что неинвазивная стратегия ухудшит прогноз.
Расскажу о неинвазивной вентиляции при дыхательной недостаточности на фоне вирусной пневмонии в предыдущие эпидемии. Рассмотрим три исследования. Первое – о гриппозной пневмонии с тяжелым ОРДС. Одиннадцати из двадцати пациентов при помощи неинвазивной вентиляции удалось избежать интубации. У девяти пациентов неинвазивная вентиляция не была успешной (но у большинства из них показатели PO2/FIO2 изначально были очень низкими).
Дальше – атипичная пневмония 2004 года. 77% пациентов благодаря НИВЛ избежали интубации и всех связанных с ней рисков и последствий. Затем эпидемия МЕRS. Было масштабное исследование четырнадцати клиник Саудовской Аравии. Они поставили себе целью попытаться вести этот синдром неинвазивно. Большая часть пациентов потом переходила на инвазивную вентиляцию, однако применение НИВЛ не увеличило 90-дневную летальность по сравнению с ранней ИВЛ.
Таким образом, было доказано, что инвазивная вентиляция эффективна в 70% случаев при ОРДС средней и легкой степени, а в отдельных случаях – и при тяжелой. Также неинвазивная вентиляция не ухудшает отдаленный прогноз по сравнению с первичной ИВЛ даже у пациентов с тяжелой степенью ОРДС.
Одно из исследований показало, что PO2 и FIO2 увеличиваются быстрее и лучше, если использовать неинвазивную вентиляцию вместе прон-позицией. Далее по убывающей: просто НИВ, высокопоточный кислород плюс прон-позиция, просто высокопоточный кислород. Это еще раз подчеркивает важность позиционирования.
Исследование, основанное на случаях 141 пациента, показало, что неинвазивная вентиляция снизила смертность по сравнению с инвазивной. С другой стороны, на инвазивную вентиляцию попадают люди в тяжелом состоянии, смертность в этой категории пациентов составляет до 80%, поэтому оценить эти данные корректно сложно. Но, согласно нескольким другим исследованиям, применение НИВЛ вместо раннего ИВЛ не ухудшало показатели смертности, что тоже важно. В целом пока нет окончательных данных по этому вопросу, но все больше авторов солидарны в том, что применение НИВЛ часто бывает более выигрышным.
Все рассмотренные авторы сходятся в том, что при легком течении болезни (PaO2/FiO2-200-300) показан высокопоточный кислород (ВПК) и прон-позиция (ПП), а при умеренном (PaO2/FiO2-100-200) предпочтительнее неинвазивная вентиляция (НИВ) и ПП. Сочетание ВПК с НИВЛ может быть лучшим вариантом.
О тактике при тяжелой степени ОРДС еще остается много вопросов. Некоторые исследователи рекомендуют раннюю эндотрахеальную ИВЛ, другие уверены, что даже при тяжелой форме заболевания и выраженной гипоксии все равно стоит пытаться использовать НИВЛ (естественно, с низким порогом к интубации и с четким отслеживанием эффективности).
Из этого обзора исследований можно сделать вывод о том, что из-за неоднородности клинической картины пневмонии и ОРДС при COVID-19 высоко оправдан индивидуальный несхематичный подход к вентиляции.
Оказалось, что новую коронавирусную инфекцию люди переносят очень по-разному. Например, поражение очаговое одинаковое, но у кого-то гипоксия, у кого-то нет. У одних пациентов очень выраженная одышка и перегрузка вентиляторной мускулатуры, а другие довольно спокойны. Это тоже определяет показания к вентиляции. Авторы говорят о том, что при тяжелом течении COVID-19 не всегда бывает ОРДС, а если он и развивается, то протекает нетипично, не ступенчато, поэтому не всегда типично отвечает на предложенную по схемам ОРДС-терапию.
Параметры НИВЛ при пневмонии COVID-19
Рекомендовано начинать с низких параметров:
В общем, это неагрессивные, маленькие цифры, которые даже во время бодрствования вполне себе переносимы.
Лучшие кандидаты для применения ранней неинвазивной стратегии — это пациенты с ХОБЛ, с гиперкапнической дыхательной недостаточностью любого генеза (нейромышечной, паллиативной, кардиогенным отеком легких, обострением астмы, после операций на грудной клетке и брюшной полости, пациенты с ожирением, иммуносупрессией). Для этой маски очень важен комплаенс, а если нет приверженности, пациент против, ажитирован, все остальное уже не имеет значения.
В исследованиях я нашла несколько интересных моментов. Пишут, что при развитии у этих пациентов дыхательной недостаточности (ДН) второго типа, гиперкапния, скорее всего, объясняется увеличением мертвого пространства. Также пишут, что если тяжелую гиперкапнию невозможно контролировать, несмотря на увеличение частоты дыхания до 35/ мин, то нужно увеличивать объем вентиляции (начинаем с 6 и можно увеличивать дальше, но не превышать PEEP более 15 и PРlat более 30 см Н2О, то есть вентиляция не должна быть слишком агрессивной).
Итак, мы смотрим за падением сатурации, всегда имея в виду, что она падает не только из-за неэффективности вентиляции, но и из-за того, что пациент снимал маску, из-за того, что в этот момент произошла аспирация, и по другим причинам. То есть не обязательно сразу грешить на неэффективность инвазивной вентиляции. Если PaO2/FiO2 значительно улучшаются, частота дыхания снижается при относительно низком используемом объеме, тогда принимаем решение продолжать НИВЛ, откладывая ИВЛ. Если сатурация сохраняется на уровне 90% или снижается и сохраняется тахипноэ при использовании максимального дыхательного объема, тогда рассматривается вопрос об интубации.
Почти все авторы практикуют комбинацию неинвазивной вентиляции с кислородотерапией. Во-первых, можно давать кислород вместо неинвазивной вентиляции, когда плохо переносится маска. В этом случае можно периодически ее снимать и предлагать пациенту канюлю или высокопоточный кислород. Во-вторых, в перерывах, когда нужно поговорить с пациентом, или покормить его и т.д. В-третьих, вместе с неинвазивной вентиляцией, когда нужно корректировать и то, и другое одновременно. Причем можно под маску поставить канюлю, а можно присоединить кислород к контуру. Допустимо использовать НИВЛ и кислород в комплексе, если при нахождении на неинвазивной вентиляции у пациента сохраняется сатурация менее 90% или напряжение кислорода менее 55 на максимально рекомендованных настройках.
Уже доказано, что среднее время на ИВЛ при COVID-19 значительно больше, чем при классическом ОРДС. И это отличает его от других описанных ранее ОРДС. При этом у большинства пациентов с COVID-19 наблюдается высокий респираторный драйв, т.е. одышка.
Она выражена иногда даже неадекватно гипоксемии: бывает, что одышка сильная, хотя сатурация неплохая. Это происходит в том числе из-за цитокинового шторма и прямых нейротропных эффектов этого вируса на дыхательный центр, вызывающих нейропатию. НИВЛ рекомендуется в том числе для того, чтобы после экстубации предотвратить повреждение легких. Порой в случае чрезмерных усилий на вдохе происходит перерастяжение легких из-за низкого внутриплеврального давления и высокого дыхательного объема, что может вызвать повреждение паренхимы, т.е. пациент сам себя повреждает.
Следующее – это защита диафрагмы. НИВЛ позволяет уменьшить слишком интенсивную работу мышц после экстубации, т.е. неконтролируемую одышку. Ведь если чрезмерная работа какое-то время сохраняется, возникает отек диафрагмы со снижением в последующем ее сократительной способности, из-за прямого разрушения саркомера. То есть из-за этой гиперактивности разрушается вещество мышцы. Это называется вентилятор-индуцированное повреждение диафрагмы, оно ведет к более длительному времени вентиляции и увеличению количества осложнений.
Применять НИВЛ следует с осторожностью, учитывая опасность аэрозолизации. Основные меры предосторожности: отбор пациентов:
Рекомендации по НИВЛ при COVID-19 в домашних условиях заключаются в том, что дома НИВЛ можно продолжать с соблюдением дистанцирования, с использованием бактериальных фильтров. Возможно потребуется коррекция режима: если у пациента исходно был ХОБЛ или тяжелое апноэ, вероятно, придется сделать терапию менее агрессивной. При поступлении в стационар при отсутствии условий нужно отменить НИВЛ (если это открытый контур, чтобы не подвергать риску соседей), а если условия есть, нужно продолжить НИВЛ в стационаре, по возможности, заменив на закрытый контур.
Поскольку легкие – основной “орган-мишень” вируса SARS-CoV-2, для более эффективного восстановления организма необходимо, в первую очередь, восстановление дыхательной функции. Физическая реабилитация здесь приобретает огромное значение.
Многие рекомендации по реабилитационному периоду основаны на международных рекомендациях по ХОБЛ (с некоторыми модификациями). Пациентам с сохраняющимися астеническими ощущениями особенно нужна реабилитация по восстановлению и мышечной силы, и дыхательной функции.
Много информации содержится в “Методических рекомендациях проведения легочной реабилитации у пациентов с новой коронавирусной инфекцией (COVID-19), внебольничной двухсторонней пневмонии. Версия 1 (11.07.2020)”. Там говорится о реабилитации респираторной функции, мышечной дисфункции и так далее. Во всем мире пристальное внимание сейчас уделяется нутритивной поддержке. Говорится и о реабилитации коморбидных состояний (психологической и медикаментозной).
Цели реабилитации, в первую очередь, облегчить одышку и снять тревогу и депрессию, а в долгосрочной перспективе – максимально сохранить функциональность, улучшить качество жизни и способствовать возвращению пациента в общество.
Методы легочной реабилитации улучшают жизнедеятельность, уменьшают одышку, улучшают качество жизни, сокращают продолжительность и количество госпитализаций, увеличивают толерантность к нагрузке, увеличивают выживаемость, увеличивают бронходилатационный эффект.
Направления респираторной реабилитации:
К.м.н. Зульфия Сукмарова.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.