Для чего нужна санитарная комната в больнице
Для чего нужна санитарная комната в больнице
ЗДАНИЯ И ПОМЕЩЕНИЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ
Buildings and rooms for health care facilities. Design rules
Дата введения 2014-06-01
Сведения о своде правил
2 ВНЕСЕН Техническим комитетом по стандартизации ТК 465 «Строительство», Федеральным автономным учреждением «Федеральный центр нормирования, стандартизации и технической оценки соответствия в строительстве» (ФАУ «ФЦС»)
3 ПОДГОТОВЛЕН к утверждению Департаментом градостроительной деятельности и архитектуры Министерства строительства и жилищно-коммунального хозяйства Российской Федерации (Минстрой России)
5 ЗАРЕГИСТРИРОВАН Федеральным агентством по техническому регулированию и метрологии (Росстандарт)
ВНЕСЕНЫ: Изменение N 1, утвержденное и введенное в действие приказом Министерства строительства и жилищно-коммунального хозяйства Российской Федерации от 16 декабря 2016 г. N 977/пр c 17.06.2017; Изменение N 2, утвержденное и введенное в действие приказом Министерства строительства и жилищно-коммунального хозяйства Российской Федерации от 25 сентября 2018 г. N 623/пр c 26.03.2019; Изменение N 3, утвержденное и введенное в действие приказом Министерства строительства и жилищно-коммунального хозяйства Российской Федерации от 1 марта 2021 г. N 98/пр c 02.09.2021
Изменения N 1, 2, 3 внесены изготовителем базы данных по тексту М.: Стандартинформ, 2021
Введение
Настоящий свод правил разработан на основе научных исследований в области проектирования зданий для медицинских организаций.
При участии инженера А.С.Барановского (ФГБУ ВНИИПО МЧС России) и инженера Е.В.Семенчукова («ГОРПОЖТЕХНИКА»).
1 Область применения
Свод правил распространяется на проектирование новых, реконструируемых, капитально ремонтируемых зданий медицинских организаций, а также помещений медицинского назначения, встраиваемых в жилые, общественные и производственные здания (независимо от формы собственности) и обеспечивает выполнение технических, санитарно-эпидемиологических и эргономических требований.
2 Нормативные ссылки
В настоящем своде правил использованы нормативные ссылки на следующие документы:
ГОСТ 9.602-2016 Единая система защиты от коррозии и старения. Сооружения подземные. Общие требования к защите от коррозии
ГОСТ 617-2006 Трубы медные и латунные круглого сечения общего назначения. Технические условия
ГОСТ 3262-75 Трубы стальные водогазопроводные. Технические условия
ГОСТ 9941-81 Трубы бесшовные холодно- и теплодеформированные из коррозионно-стойкой стали. Технические условия
ГОСТ 14254-2015 (IEC 60529:2013) Степени защиты, обеспечиваемые оболочками (Код IP)
ГОСТ 16038-80 Сварка дуговая. Соединения сварные трубопроводов из меди и медно-никелевого сплава. Основные типы, конструктивные элементы и размеры
ГОСТ 19249-73 Соединения паяные. Основные типы и параметры
ГОСТ 30494-2011 Здания жилые и общественные. Параметры микроклимата в помещениях
ГОСТ 31416-2009 Трубы и муфты хризотилцементные. Технические условия
ГОСТ 31565-2012 Кабельные изделия. Требования пожарной безопасности
ГОСТ Р 12.3.047-2012 Система стандартов безопасности труда. Пожарная безопасность технологических процессов. Общие требования. Методы контроля
ГОСТ Р ИСО 7396-1-2011 Системы трубопроводные медицинских газов. Часть 1. Системы трубопроводные для сжатых медицинских газов и вакуума
ГОСТ Р ЕН 13779-2007 Вентиляция в нежилых зданиях. Технические требования к системам вентиляции и кондиционирования
ГОСТ Р ИСО 14644-1-2017 Чистые помещения и связанные с ними контролируемые среды. Часть 1. Классификация чистоты воздуха по концентрации частиц
ГОСТ Р 50267.0-92 (МЭК 601-1-88) Изделия электрические медицинские. Часть 1. Общие требования безопасности.
ГОСТ Р 50571.3-2009 (МЭК 60364-4-4-41:2005) Электроустановки низковольтные. Часть 4-41. Требования для обеспечения безопасности. Защита от поражения электрическим током
ГОСТ Р 50571.28-2006 (МЭК 60364-7-710:2002) Электроустановки зданий Часть 7-710. Требования к специальным электроустановкам. Электроустановки медицинских помещений
ГОСТ Р 51241-2008 Средства и системы контроля и управления доступом. Классификация. Общие технические требования. Методы испытаний
ГОСТ Р 51256-2018 Технические средства организации дорожного движения. Разметка дорожная. Классификация. Технические требования
ГОСТ 31512-2012 Бароаппараты одноместные медицинские стационарные. Общие технические требования
ГОСТ Р 51558-2014 Средства и системы охранные телевизионные. Классификация. Общие технические требования. Методы испытаний
ГОСТ Р 52435-2015 Технические средства охранной сигнализации. Классификация. Общие технические требования и методы испытаний
ГОСТ 31471-2011 Устройства экстренного открывания дверей эвакуационных и аварийных выходов. Технические условия
ГОСТ Р 52875-2018 Указатели тактильные наземные для инвалидов по зрению. Технические требования
ГОСТ Р 53245-2008 Информационные технологии. Системы кабельные структурированные. Монтаж основных узлов систем. Методы испытания
ГОСТ Р 53246-2008 Информационные технологии. Системы кабельные структурированные. Проектирование основных узлов системы. Общие требования
ГОСТ Р 53491.1-2009 Бассейны. Подготовка воды. Часть 1. Общие требования
ГОСТ Р 53633.6-2012 Информационные технологии. Сеть управления электросвязью. Расширенная схема деятельности организации связи (еТОМ). Декомпозиция и описания процессов. Процессы уровня 2 еТОМ. Стратегия, инфраструктура и продукт. Разработка и управление услугами
ГОСТ Р 54892-2012 Монтаж установок разделения воздуха и другого криогенного оборудования. Общие положения
ГОСТ Р 54995-2012 Телевидение вещательное цифровое. Требования к кодированию аудио- и видеосигналов для приложений вещания, основанных на транспортных потоках MPEG-2. Общие технические требования
ГОСТ Р МЭК 62040-1-2-2009 Источники бесперебойного питания (ИБП). Часть 1-2. Общие требования и требования безопасности для ИБП, используемых в зонах с ограниченным доступом
СП 1.13130.2020 Системы противопожарной защиты. Эвакуационные пути и выходы
СП 2.13130.2020 Системы противопожарной защиты. Обеспечение огнестойкости объектов защиты
СП 3.13130.2009 «Системы противопожарной защиты. Система оповещения и управления эвакуацией людей при пожаре. Требования пожарной безопасности»
СП 4.13130.2013 «Системы противопожарной защиты. Ограничение распространения пожара на объектах защиты. Требования к объемно-планировочным и конструктивным решениям»
СП 5.13130.2009 «Системы противопожарной защиты. Установки пожарной сигнализации и пожаротушения автоматические. Нормы и правила проектирования» (с изменением N 1)
СП 7.13130.2013 «Отопление, вентиляция и кондиционирование. Противопожарные требования»
СП 8.13130.2020 Системы противопожарной защиты. Источники наружного противопожарного водоснабжения. Требования пожарной безопасности
СП 10.13130.2009 «Системы противопожарной защиты. Внутренний противопожарный водопровод. Требования пожарной безопасности» (с изменением N 1)
СП 12.13130.2009 «Определение категорий помещений, зданий, и наружных установок по взрывопожарной и пожарной опасности» (с изменением N 1)
СП 30.13330.2016 «СНиП 2.04.01-85* Внутренний водопровод и канализация зданий» (с изменением N 1)
СП 44.13330.2011 «СНиП 2.09.04-87* Административные и бытовые здания» (с изменениями N 1, N 2, N 3)
СП 52.13330.2016 «СНиП 23-05-95* Естественное и искусственное освещение»
СП 59.13330.2016 «СНиП 35-01-2001 Доступность зданий и сооружений для маломобильных групп населения»
СП 60.13330.2016 «СНиП 41-01-2003 Отопление, вентиляция и кондиционирование»
СП 82.13330.2016 СНиП III-10-75 Благоустройство территорий (с изменениями N 1, N 2)
СП 89.13330.2016 «СНиП II-35-76* Котельные установки»
СанПиН 2.1.3.1375-03. Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров.
Постановление Главного государственного санитарного врача РФ
от 6 июня 2003 г. N 124
«О введении в действие санитарно-эпидемиологических правил и нормативов СанПиН 2.1.3.1375-03»
На основании Федерального закона «О санитарно-эпидемиологическом благополучии населения» от 30 марта 1999 г. N 52-ФЗ (Собрание законодательства Российской Федерации 1999, N 14, ст. 1650) и «Положения о государственном санитарно-эпидемиологическом нормировании», утвержденного постановлением Правительства Российской Федерации от 24 июля 2000 г. N 554 (Собрание законодательства Российской Федерации, 2000, N 31, ст. 3295) постановляю:
1. Ввести в действие санитарно-эпидемиологические правила и нормативы «Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров. СанПиН 2.1.3.1375-03», утвержденные Главным государственным санитарным врачом Российской Федерации 6 июня 2003 года, с 30 июня 2003 года.
Зарегистрировано в Минюсте РФ 18 июня 2003 г. Регистрационный N 4709
Санитарно-эпидемиологические правила и нормативы
СанПиН 2.1.3.1375-03
«Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров»
и обслуживающего персонала лечебного учреждения
в лечебных учреждениях
помещений от двух коек и более
помещений дневного стационара
помещений дневного стационара
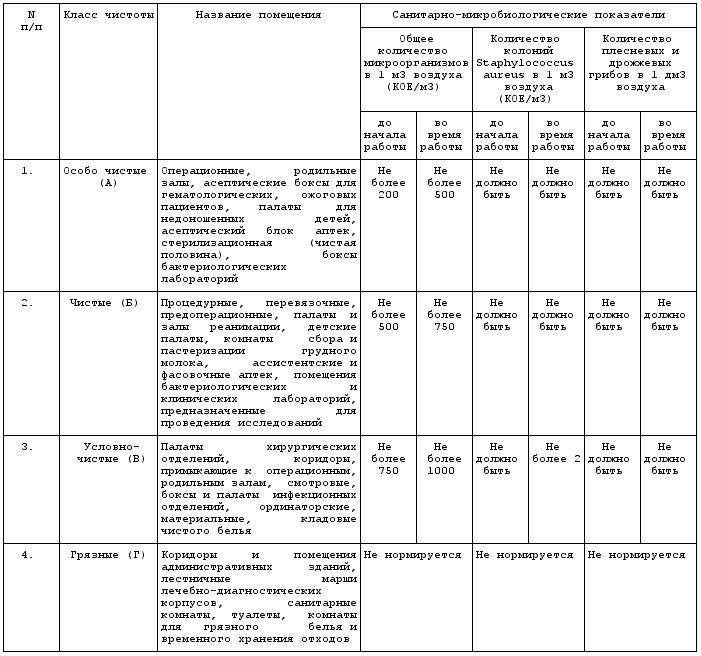
по чистоте в помещениях лечебных учреждений,
в т.ч. в дневного стационара
опасности лекарственных средств в воздухе помещений
среды помещений лечебных учреждений в зависимости
от их функционального назначения и класса чистоты
I. Общие положения и область применения
1.3. Настоящие санитарные правила являются обязательными для исполнения юридическими лицами и индивидуальными предпринимателями, деятельность которых связана с проектированием, строительством, реконструкцией и эксплуатацией лечебных учреждений.
1.4. Настоящие санитарные правила устанавливают требования к размещению, устройству, оборудованию, содержанию, санитарно-гигиеническому и противоэпидемическому режиму, организации питания больных в лечебных учреждениях.
Дневной стационар предназначен для проведения профилактических, диагностических, лечебных и реабилитационных мероприятий больным, не требующим круглосуточного медицинского наблюдения, с применением медицинских технологий в соответствии со стандартами и протоколами ведения больных.
Допускается размещать в жилых и общественных зданиях женские консультации, кабинеты врачей общей практики и частнопрактикующих врачей, лечебно-оздоровительные, реабилитационные и восстановительные центры, а также дневные стационары при них при наличии санитарно-эпидемиологического заключения.
1.5. Ввод в эксплуатацию построенных или реконструированных лечебных учреждений, подвергавшихся перепланировке, перепрофилированию * и переоборудованию, а также при временном использовании зданий и помещений под лечебные учреждения, осуществляется при наличии санитарно-эпидемиологического заключения о соответствии санитарным правилам.
1.6. Все действующие лечебные учреждения должны иметь санитарно-эпидемиологическое заключение о соответствии санитарным правилам согласно заявленным на лицензирование видам медицинской деятельности, работ и услуг в порядке, установленном законодательством Российской Федерации.
См. Положение о лицензировании медицинской деятельности, утвержденное постановлением Правительства РФ от 4 июля 2002 г. N 499
1.7. Контроль за выполнением санитарных правил осуществляется органами и учреждениями государственной санитарно-эпидемиологической службы Российской Федерации.
II. Гигиенические требования к размещению и территории лечебного учреждения
2.1. Лечебные учреждения располагают на территории жилой застройки, зеленой или пригородной зонах на расстоянии от общественных, промышленных, коммунальных, хозяйственных и других организаций в соответствии с требованиями, предъявляемыми к планировке и застройке городских, поселковых и сельских населенных пунктов, а также в соответствии с гигиеническими требованиями и размещением санитарно-защитных зон.
2.2. Специализированные больницы (комплексы) мощностью свыше 1000 коек с пребывание # больных в течение длительного времени, а также стационары с особым режимом работы (психиатрические, инфекционные, в т.ч. туберкулезные, онкологические, кожно-венерологические и др.) располагают в пригородной зоне или в зеленых массивах на расстоянии не менее 500 метров от территории жилой застройки.
2.3. При проектировании и строительстве необходимо предусмотреть удаление лечебных учреждений от железных дорог, аэропортов, скоростных автомагистралей и других источников шума. Уровень шума на территории лечебного учреждения не должен превышать гигиенические нормы.
2.4. Земельный участок для лечебного учреждения должен быть сухим, чистым, вдали от источников загрязнения атмосферного воздуха. Не допускается размещать учреждения на загрязненных территориях. Содержание токсичных и вредных веществ в почве и атмосферном воздухе не должно превышать гигиенические нормы.
2.5. Через территорию лечебного учреждения не должны проходить магистральные инженерные коммуникации городского (сельского) назначения (водоснабжение, канализация, теплоснабжение, электроснабжение).
2.6. Дневные стационары, при размещении их в жилых и общественных зданиях, должны быть отделены от основного здания капитальной стеной, с оборудованием самостоятельной системы вентиляции, канализации и отдельным входом для пациентов.
Не допускается размещать в жилых и общественных зданиях дневные стационары дерматовенерологического, психиатрического, инфекционного и туберкулезного профилей.
2.7. Территория лечебного учреждения должна быть благоустроена, озеленена, ограждена и освещена.
Площадь зеленых насаждений и газонов должна составлять не менее 60% общей площади участка.
2.8. На территории лечебного учреждения выделяются зоны: лечебных корпусов для инфекционных и неинфекционных больных, педиатрических, психосоматических, кожно-венерологических, радиологических корпусов, родильных домов и акушерских отделений, садово-парковая, поликлиники, патологоанатомического корпуса, хозяйственная и инженерных сооружений.
2.9. Патологоанатомический корпус с ритуальной зоной максимально изолируется от палатных корпусов и не должен просматриваться из окон лечебных и родовспомогательных помещений, а также жилых и общественных зданий, расположенных вблизи территории лечебного учреждения. Расстояние от патологоанатомического корпуса до палатных корпусов, пищеблока должно быть не менее 30 метров.
Ритуальную зону лечебного учреждения необходимо оборудовать отдельным въездом и выездом.
2.10. Инфекционные, кожно-венерологические, акушерские, детские, психосоматические отделения, радиологические отделения для лечебных целей, входящие в состав многопрофильных лечебных учреждений, должны размещаться в отдельно стоящих зданиях. Поликлинический корпус должен быть приближен к периферии участка, иметь самостоятельный вход.
2.11. На территории инфекционной больницы (корпуса) выделяют зону для инфекционных больных, изолированную от других участков полосой зеленых насаждений, с отдельным въездом (входом) и крытой площадкой для дезинфекции транспорта.
2.12. На территории хозяйственной зоны лечебного учреждения на расстоянии 25 м от здания оборудуют контейнерную площадку с твердым покрытием и подъездом со стороны улицы. Размеры площадки должны превышать площадь основания контейнеров на 1,5 м во все стороны.
III. Гигиенические требования к зданиям, сооружениям и помещениям лечебных учреждений
3.2. Архитектурно-планировочные и конструктивные решения зданий и помещений лечебных и родовспомогательных стационаров должны обеспечивать оптимальные санитарно-гигиенические и противоэпидемические режимы и условия для оказания медицинской помощи населению и создания оптимальных условий труда для медицинского персонала.
3.3. Структура учреждения и планировка его помещений должны исключать возможность перекрещивания или соприкосновения «чистых» и «грязных» технологических потоков (при госпитализации больных и рожениц, оказании медицинской помощи, проведении санитарно-гигиенических и противоэпидемических мероприятий).
3.4. Состав и площади основных и вспомогательных помещений должны определяться заданием на проектирование в соответствии с требованиями действующих нормативных документов.
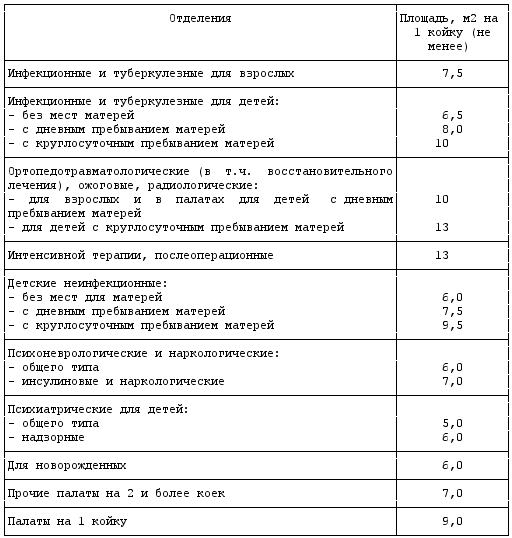
Площадь основных помещений палатных отделений следует принимать согласно Приложению 1 и Приложению 2 настоящих санитарных правил.
В больницах, родильных домах и других стационарах, являющихся учебными базами медицинских вузов и училищ, институтов усовершенствования врачей, а также научными базами научно-исследовательских институтов системы здравоохранения, необходимо дополнительно предусмотреть учебные помещения для студентов и курсантов, кабинеты для преподавателей, вспомогательные помещения (раздевалки, туалеты, кладовые и др.), обособленные от основных функциональных подразделений лечебного учреждения.
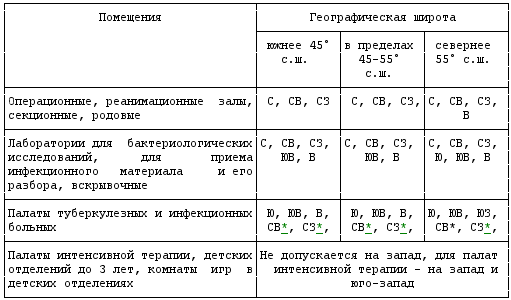
3.5. Ориентацию окон помещений по странам света следует принимать в соответствии с таблицей 1.
* Допускается не более 10% общего числа коек в отделении.
В палатах, ориентированных на запад, в районах 55° с.ш. и южнее, для детей от 3 лет и старше и для взрослых следует предусматривать защиту помещений от перегрева солнечными лучами (жалюзи или другие устройства).
При планировке зданий не допускается размещение под окнами палат помещений травматологических пунктов, приемно-смотровых боксов, входов в приемное отделение, тарных, загрузочных, экспедиционных и других помещений, к которым имеется подъезд автомашин.
3.6. В цокольных этажах зданий не допускается размещать палатные отделения для больных, кабинеты электросвечения, родовых, операционных, рентгеновских кабинетов, процедурных и кабинетов врачей, а также мастерских, складов ядовитых, сильнодействующих, легковоспламеняющихся и горючих жидкостей, приемных отделений.
Подвальные и цокольные этажи используются в соответствии с требованиями строительных норм и правил для общественных зданий и сооружений.
3.7. Оборудование, являющееся источником шума и вибрации, не допускается размещать вблизи палат для больных, лечебно-диагностических и процедурных кабинетов. Уровни звукового давления, вибрации не должны превышать допустимые уровни, установленные санитарными правилами.
3.8. Размещение рентгеновских кабинетов, помещений, связанных с работой с радиоактивными веществами, осуществляется в соответствии с гигиеническими требованиями устройства и эксплуатации рентгеновских кабинетов, аппаратов и проведения рентгенологических исследований, а также других действующих нормативных документов.
3.9. Процедурные рентгеновских кабинетов, кабинетов и помещений отделений лучевой терапии, в которых находятся источники ионизирующих излучений, помещения лабораторий радиоизотопной диагностики, где ведутся работы 1 и 2 классов, не допускается размещать смежно (по горизонтали и вертикали) с палатами беременных и детей.
3.9.1. Входы в рентгеновское отделение для больных стационара и для посетителей поликлинического отделения должны быть раздельными.
Рентгеновское отделение не должно быть проходным.
3.10. Операционные блоки могут размещаться в изолированном здании, пристройке-блоке или изолированных секциях в составе корпуса. При размещении операционного блока вне других лечебных корпусов необходимо предусмотреть удобные утепленные переходы, соединяющие операционный блок с другими лечебно-диагностическими и клиническими подразделениями. Операционные для неотложной хирургии размещаются в составе приемных отделений.
Отделения в операционных блоках не должны быть проходными.
Ориентация окон операционных должна исключать юг, юго-восток, юго-запад.
3.10.1. В стационаре предусматривается наличие септического и асептического операционных блоков со строгим зонированием внутренних помещений (стерильная зона, зона строгого режима, зона «грязных» помещений).
При размещении операционных друг над другом септические операционные следует размещать выше асептических или на верхних этажах корпусов терапевтического профиля.
3.10.2. В операционных блоках санитарные пропускники для персонала (мужской и женский) следует проектировать каждый в составе трех смежных помещений. Первое помещение, оборудованное душем, санузлом и дозатором с раствором антисептика. В данном помещении приходящий персонал снимает спецодежду, в которой работал в отделении, принимает душ и производит гигиеническую обработку рук. Во втором помещении персонал надевает чистые хирургические костюмы, разложенные в ячейках по размерам, специальную обувь, бахилы и выходит из санпропускника. После проведения операций персонал возвращается в санпропускник через третье помещение, в котором устанавливаются контейнеры для сбора использованного белья (халатов, хирургических костюмов, масок, шапочек, бахил). Далее персонал проходит в первое помещение, где при необходимости принимает душ, надевает спецодежду для работы в отделении и выходит из операционного блока.
Душевые устанавливаются из расчета 1 кабина на 2-4 операционные.
3.10.3. Потоки в операционном блоке должны быть разделены на:
Потоки обеспечиваются раздельными лифтами и не должны пересекаться.
3.11. Состав и площадь отделений анестезиологии и реанимации определяется заданием на проектирование в зависимости от профиля лечебного учреждения и количества коек.
3.11.1. Отделения реанимации и анестезиологии должны состоять из 2 подразделений: для больных, поступающих из палатных отделений больницы, и для больных, поступающих помимо приемного отделения.
3.12. В лечебных учреждениях предусматриваются отделения функциональной диагностики, площадь и состав помещений которых определяется заданием на проектирование в зависимости от количества исследований производимых в день. В учреждениях на 400 и более коек следует предусматривать два отделения функциональной диагностики: одно отделение для приема больных стационара, другое отделение для приема посетителей поликлинического отделения.
3.12.1. Помещения микробиологического отделения должны быть изолированы от остальных помещений лабораторий. Вход в микробиологическое отделение для посетителей должен быть снаружи.
3.13. Отделение для переливания крови следует размещать на первом этаже. Состав и площадь помещений определяется заданием на проектирование.
3.14. В родовспомогательных лечебных учреждениях как самостоятельных, так и в составе многопрофильных больниц архитектурно-планировочные решения должны обеспечить четкое зонирование отделений, цикличность их заполнения и санитарной обработки, упорядочение внутрибольничных потоков, оптимальные условия работы персонала.
3.14.1. В акушерских обсервационных приемных и детских отделениях должны быть оборудованы санпропускники для персонала с гардеробной и душевыми из расчета 1 душевая кабина на 5 человек.
3.14.2. Обсервационные отделения должны быть размещены на 1 этаже и смещены относительно основного здания или на верхнем этаже над отделениями патологии беременных, физиологическом и гинекологическом.
Для предупреждения внутрибольничных инфекций все помещения (кроме вестибюля, фильтра) необходимо предусматривать отдельно для физиологического («чистый поток») и обсервационного отделений («грязный поток»).
3.14.3. Родовые палаты и подготовительную для персонала следует изолировать от прочих помещений отделения; подготовительную персонала следует размещать перед родовыми палатами или между ними.
3.15. Инфекционные отделения следует размещать в отдельно стоящем здании.
В инфекционных отделениях входы, лестничные клетки и лифты должны быть раздельными для приема и выписки больных.
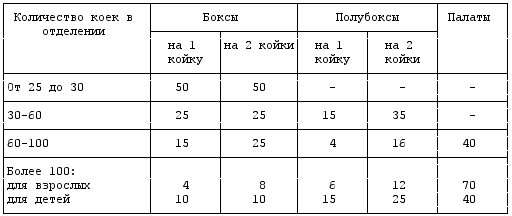
Процентное соотношение коек в боксах, полубоксах и палатах инфекционных отделений следует принимать по таблице 1. #
3.15.2. В составе боксов и полубоксов предусматривается: санитарный узел, состоящий из туалета и ванной, палату и шлюз между палатой и коридором. Кроме того, бокс должен иметь тамбур с выходом наружу.
3.15.3. В инфекционных отделениях в стенах и перегородках, отделяющих детские палаты от коридоров, а также в стенах и перегородках между палатами для детей в возрасте до 7 лет следует предусматривать остекленные проемы, размеры которых определяются заданием на проектирование; при палатах следует предусматривать шлюзы с туалетами.
В боксах, полубоксах и палатах следует предусматривать окна для передачи пищи, лекарственных средств и белья.
3.17.1. Палатная секция должна быть непроходной. При входе в палатную секцию следует предусмотреть шлюз. Количество коек в палатной секции определяется заданием на проектирование.
3.17.2. Вместимость палат для детей старше 1 года и взрослых должна быть не более 4 коек. Вместимость палат для детей до 1 года, а также в обсервационном акушерском отделении должна быть не более чем на 2 койки.
3.17.3. В детских отделениях для детей до 1 года следует предусмотреть отсеки на 8 коек.
В отделении для новорожденных следует предусмотреть отсеки не более чем на 20 кроваток.
Допускается размещать палаты новорожденных между палатами родильниц. В этом случае перед входом в палату новорожденных следует предусмотреть шлюз.
3.18. В отделениях с двумя палатными секциями предусматривается не менее 2 процедурных.
В инфекционных отделениях, состоящих из боксов, процедурные должны иметь наружный выход и шлюз при входе из коридора.
В детских отделениях столовую следует предусматривать для детей старше трех лет.
3.20. В палатных секциях для детей старше 1 года следует предусматривать 2 ванны в ванной комнате; для детей до 1 года ванны следует предусматривать в палатах или помещении дежурной медицинской сестры.
Для палатных и родовых акушерских отделений следует предусмотреть стерилизационную для суден площадью 40 м2.
3.21. Архитектурно-планировочные решения дневного стационара и его кабинетов и помещений должны обеспечивать оптимальные санитарно-гигиенические и противоэпидемические режимы и условия пребывания больных и обслуживающего персонала.
3.21.1. Структура дневных стационаров и планировка их помещений должны исключать возможность пересечения «чистых» и «грязных» потоков.
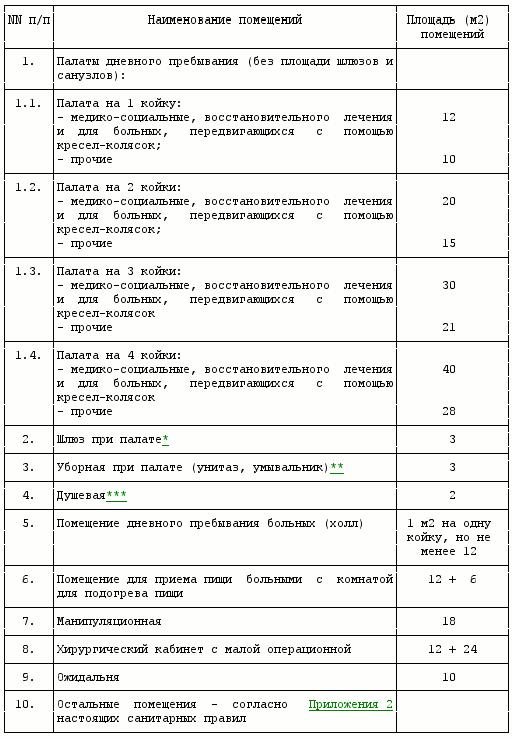
3.21.2. Вместимость палат дневного пребывания должна быть не более 4-х коек.
3.21.3. Состав помещений дневного стационара определяется с учетом профиля коек, мощности дневного стационара и местных условий.
3.21.4. Состав помещений дневного стационара определяется с учетом использования аналогичных помещений других подразделений лечебно-профилактического учреждения и местными условиями.
3.21.5. Дневные стационары хосписов могут иметь нетрадиционное устройство. Палаты в них могут отсутствовать. Для встреч и общений больных и их родственников друг с другом и с медицинским персоналом предусматривается помещение дневного пребывания.
3.22. Состав помещений и площади отделения восстановительного лечения для больных стационаров определяется заданием на проектирование на основании расчетного количества процедур:
— физиотерапевтические процедуры (электросветолечение, теплолечение, грязеводолечение и др.);
— массаж, лечебная физическая культура (в том числе бассейны, ванны для лечения движением в воде), трудо- и механотерапия и др.
3.22.1. Отделение восстановительного лечения может быть общим и для посетителей поликлинического отделения и дневных стационаров.
Входы для больных стационаров и посетителей поликлинического отделения, дневных стационаров в отделение восстановительного лечения должны быть отдельными.
3.22.2. Установку и эксплуатацию аппаратуры, являющейся источником электромагнитных полей (ЭМП), производить в соответствии с санитарными правилами по электромагнитным полям в производственных условиях.
3.22.3. В составе солярия, предназначенного для искусственного ультрафиолетового облучения людей, следует предусматривать раздевальные и душевые. При солярии организуется пост медицинской сестры (оператора).
3.22.4. Физиотерапевтическая аппаратура устанавливается в изолированных кабинах, каркасы которых выполняются из пластмассовых или деревянных стоек либо из металлических (никелированных) труб, свободных от заземления (изоляция от стен и пола).
3.22.6. Аппараты для проведения УВЧ и СВЧ-терапии с дистанционным, в том числе и с универсальным расположением конденсаторных пластин излучателей («Экран 1», «Экран 2», «Импульс 3», «Волна 2», «Луч 58» и др.) требуют организации специально выделенных помещений либо кабин, экранированных тканью с микропроводом.
3.22.7. Лазерные установки 3 и 4 класса опасности должны размещаться в отдельных помещениях. Стены должны изготавливаться из несгораемых материалов с матовой поверхностью. Двери помещений должны закрываться на внутренние замки с блокирующими устройствами, исключающими доступ в помещение во время работы лазеров. На двери должен быть знак лазерной опасности и автоматически включающееся световое табло «Опасно, работает лазер!».
Лазерные установки 1 и 2 класса опасности разрешается размещать в общих помещениях.
3.22.8. В помещении отделений экстракорпорального оплодотворения следует предусматривать писсуар и умывальник.
3.22.10. Размещение оборудования и мебели в помещениях восстановительного отделения должно обеспечивать доступность для уборки.
3.23. Патологоанатомические отделения следует размещать, как правило, в отдельном здании. Допускается пристраивать патологоанатомические корпуса к зданиям, располагаемым в хозяйственной зоне, исключая здания приготовления пищи.
3.23.1. Состав и площадь патологоанатомического отделения определяется заданием на проектирование. Помещения для вскрытия инфицированных трупов должны быть изолированными и иметь отдельный вход снаружи.
3.24. В лечебных учреждениях следует предусматривать центральные стерилизационные отделения (ЦСО), площадь и состав которых определяется количеством коек обслуживающих стационаров в соответствии с нормативными документами.
3.25. При проектировании прачечных при лечебных учреждениях производительность следует принимать из расчета стирки 2,3 кг сухого белья в сутки на 1 койку в стационаре и 0,4 кг сухого белья в сутки на одно посещение амбулоторно-поликлинического учреждения.
3.25.1. Независимо от наличия прачечной в лечебных учреждениях следует предусматривать дезинфекционное отделение, состав и площадь которого определяется производительностью обрабатываемого белья.
3.26. Межэтажные перекрытия, перегородки, стыки между ними и отверстия для прохождения инженерных коммуникаций и проводок должны обеспечивать непроницаемость для грызунов и насекомых.
3.27. В лечебных учреждениях предусматриваются раздельные туалеты для больных и персонала.
3.27.1. Размеры кабин для больных должны быть 1,1 х 1,6 м при открывании дверей наружу. При туалетах должны быть шлюзы с умывальниками.
В санузлах женских палатных секций должна быть оборудована кабина гигиены женщин с восходящим душем.
3.27.2. В санитарно-бытовых помещениях для обслуживающего персонала следует принимать:
3.28. Систему сбора, хранения и удаления отходов и мусора из зданий и территорий лечебных учреждений следует определять заданием на проектирование в соответствии с требованиями санитарных правил и другими действующими нормативными документами.
3.29. Пищеблок лечебного учреждения следует размещать в отдельно стоящем здании, который может соединяться транспортными тоннелями с палатными отделениями, кроме инфекционных отделений. Пищеблок должен отвечать требованиям санитарных правил для предприятий общественного питания.
IV. Требования к внутренней отделке помещений
4.1. Для внутренней отделки помещений, воздуховодов, вентиляционных систем и фильтров используются материалы в соответствии с их функциональным назначением и разрешенные для применения в лечебных учреждениях в установленном порядке.
4.2. Поверхность стен, полов и потолков помещений должна быть гладкой, легкодоступной для влажной уборки и устойчивой при использовании моющих и дезинфицирующих средств, разрешенных к применению в установленном порядке.
В вестибюлях полы должны быть устойчивы к механическому воздействию (мраморная крошка, мрамор, мозаичные полы и т.д.).
4.4. В помещениях с влажным режимом работы и подвергающихся влажной текущей дезинфекции (операционные, перевязочные, родовые, предоперационные, наркозные, процедурные и др. аналогичные помещения, а также ванные, душевые, санитарные узлы, клизменные, помещения для хранения и разборки грязного белья и др.) стены следует облицовывать глазурованной плиткой и/или другими влагостойкими материалами на высоту помещения. Для покрытия пола следует применять водонепроницаемые материалы.
Полы в операционных, наркозных, родовых и других аналогичных помещениях должны быть антистатические.
Покрытия пола в лечебных учреждениях не должны иметь дефектов (щелей, трещин, дыр и др.), должны быть гладкими, плотно пригнанными к основанию, быть устойчивыми к действию моющих и дезинфицирующих средств. При использовании линолеумных покрытий края линолеума у стен должны быть подведены под плинтуса, которые должны быть плотно закреплены между стеной и полом. Швы, примыкающих друг к другу листов линолеума, должны быть тщательно пропаяны.
Потолки в помещениях с влажным режимом должны окрашиваться водостойкими красками или выполняться другими влагостойкими материалами.
4.5. В местах установки раковин и других санитарных приборов, а также оборудования, эксплуатация которого связана с возможным увлажнением стен и перегородок, следует предусматривать отделку последних глазурованной плиткой или другими влагостойкими материалами на высоту 1,6 м от пола и на ширину более 20 см от оборудования и приборов с каждой стороны.
4.6. Применение подвесных потолков различных конструкций разрешается в помещениях, не требующих соблюдения особого противоэпидемического режима, асептики и антисептики: вестибюлях, коридорах, холлах и других подсобных помещениях. Допускается применение подвесных потолков в операционных, родовых, перевязочных, процедурных, палатах и аналогичных помещениях, при этом конструкции и материалы подвесных потолков должны обеспечивать герметичность, гладкость поверхности и возможность проведения их влажной очистки и дезинфекции.
4.7. Наружная и внутренняя поверхность медицинской мебели должна быть гладкой и выполнена из материалов, устойчивых к воздействию моющих, дезинфицирующих и медикаментозных средств.
V. Требования к водоснабжению и канализации
5.1. Все вновь строящиеся, реконструируемые и действующие лечебные учреждения, в том числе и дневные стационары, должны быть оборудованы водопроводом, канализацией, централизованным горячим водоснабжением. Качество воды для хозяйственно-питьевого назначения должно соответствовать требованиям санитарных правил.
При наличии собственного источника водоснабжения водопотребление лечебным учреждением возможно при наличии санитарно-эпидемиологического заключения на данный источник.
5.2. В каждом лечебном учреждении разрабатывается и утверждается система сбора, временного хранения и удаления отходов различных классов опасности в соответствии с требованиями действующих нормативных документов, в связи с чем учреждение должно быть обеспечено необходимым количеством технологического оборудования (стоек-тележек, транспортных внутрикорпусных тележек, герметизаторов и др.), одноразовой упаковочной тары и транспортных контейнеров.
5.3. Очистка и обеззараживание сточных вод от лечебных учреждений должна осуществляться на общегородских или других канализационных очистных сооружениях, гарантирующих эффективную очистку и обеззараживание сточных вод. При отсутствии общегородских или других очистных сооружений сточные воды лечебных учреждений должны подвергаться полной биологической очистке и обеззараживанию на локальных сооружениях.
5.3.1. Сточные воды инфекционных и туберкулезных лечебных учреждений (отделений) перед сбросом в наружную канализацию должны быть обеззаражены.
5.3.2. В помещениях для приготовления гипса следует предусмотреть под умывальником установку гипсоотстойника.
5.3.3. Отвод сточных вод из помещений грязевых процедур, грязевой кухни и других помещений грязелечебницы должен осуществляться через специальные трапы в сборный грязеотстойник.
5.3.4. Для очистки производственных сточных вод из здания пищеблока в больницах на 1000 коек и более следует предусмотреть установку (вне здания) жироуловителей.
5.5. В палатах для больных (в том числе в детских палатах и палатах новорожденных), врачебных кабинетах, комнатах и кабинетах персонала, в туалетах, в шлюзах боксов и полубоксов, в материнских комнатах при детских отделениях, процедурных, перевязочных и вспомогательных помещениях должны быть установлены умывальники с подводкой горячей и холодной воды, оборудованные смесителями. Температура горячей воды в разводящей сети детских и психиатрических палат не должна превышать 37°С.
5.6. Предоперационные, перевязочные, родовые залы, реанимационные, процедурные кабинеты, посты медсестер при палатах новорожденных и другие помещения, требующие соблюдения особого режима и чистоты рук обслуживающего медперсонала, следует оборудовать умывальниками с установкой локтевых кранов со смесителями, а также дозаторами (локтевыми) с жидким (антисептическим) мылом и растворами антисептиков.
В инфекционных, туберкулезных, кожно-венерологических, гнойно-септических, ожоговых, гематологических отделениях, клинико-диагностических и бактериологических лабораториях необходимо устанавливать умывальники с локтевыми кранами и дозаторы с жидким (антисептическим) мылом и растворами антисептиков в шлюзах боксов, полубоксов и санузлах для персонала.
Все санузлы обеспечиваются одноразовыми бумажными или электрополотенцами и педальными спусками для смывных бачков.
5.7. В палатах новорожденных устанавливаются раковины с широкой чашей и со смесителями.
5.8. Санитарные комнаты палатных отделений должны быть оборудованы устройствами для обработки и сушки суден, клеенок и пр.
VI. Требования к отоплению, вентиляции, микроклимату и воздушной среде помещений
6.1. Системы отопления, вентиляции и кондиционирования воздуха должны обеспечивать оптимальные условия микроклимата и воздушной среды помещений лечебных учреждений.
6.3. Нагревательные приборы должны иметь гладкую поверхность, допускающую легкую очистку, их следует размещать у наружных стен, под окнами, без ограждений. Не допускается расположение в палатах нагревательных приборов у внутренних стен.
В операционных, предоперационных, реанимационных залах, наркозных, родовых, электросвечения и помещениях психиатрических отделений, а также в палатах интенсивной терапии и послеоперационных палатах в качестве нагревательных приборов следует применять нагревательные приборы с гладкой поверхностью, устойчивой к ежедневному воздействию моющих и дезинфицирующих растворов, исключающие адсорбирование пыли и скопление микроорганизмов.
При устройстве ограждений отопительных приборов в административно-хозяйственных помещениях, в детских больницах используется материал, разрешенный для применения в установленном порядке. При этом должен быть обеспечен свободный доступ для текущей эксплуатации и уборки отопительных приборов.
6.4. В качестве теплоносителя в системах центрального отопления больниц и родильных домов используется вода с предельной температурой в нагревательных приборах 85°С. Использование других жидкостей и растворов (антифриза и др.) в качестве теплоносителя в системах отопления лечебных учреждений не допускается.
6.5. Здания лечебных учреждений должны быть оборудованы системами приточно-вытяжной вентиляции с механическим побуждением и естественной вытяжной без механического побуждений. #
В инфекционных, в том числе туберкулезных отделениях, вытяжная вентиляция с механическим побуждением устраивается посредством индивидуальных каналов в каждом боксе и полубоксе, которые должны быть оборудованы устройствами обеззараживания воздуха.
При отсутствии в инфекционных отделениях приточно-вытяжной вентиляции с механическим побуждением, должна быть оборудована естественная вентиляция с обязательным оснащением каждого бокса и полубокса устройством обеззараживания воздуха рециркуляционного типа, обеспечивающая эффективность инактивации микроорганизмов и вирусов не менее 95%.
6.6. Проектирование и эксплуатация вентиляционных систем должны исключать перетекание воздушных масс из «грязных» зон в «чистые» помещения.
6.7. Помещения лечебных учреждений, кроме операционных, помимо приточно-вытяжной вентиляции с механическим побуждением, оборудуются естественной вентиляцией (форточки, откидные фрамуги и др.), оборудованные системой фиксации.
6.8. Забор наружного воздуха для систем вентиляции и кондиционирования производится из чистой зоны на высоте не менее 2 м от поверхности земли. Наружный воздух, подаваемый приточными установками, подлежит очистке фильтрами грубой и тонкой структуры в соответствии с действующей нормативной документацией.
Воздух, подаваемый в операционные, наркозные, родовые, реанимационные, послеоперационные палаты, палаты интенсивной терапии, а также в палаты для больных с ожогами кожи, больных СПИДом и других аналогичных лечебных помещениях должен обрабатываться устройствами обеззараживания воздуха, обеспечивающими эффективность инактивации микроорганизмов и вирусов, находящихся в обрабатываемом воздухе не менее 95% (фильтры высокой эффективности H11-H14).
6.9. Помещения операционных, палат интенсивной терапии, реанимации, родовых, процедурных и других помещений в которых сопровождается выделением в воздух вредных веществ, должны быть оборудованы, местными отсосами или вытяжными шкафами.
6.11. Кондиционирование воздуха следует предусматривать в операционных, наркозных, родовых, послеоперационных палатах, палатах интенсивной терапии, онкогематологических больных, больных СПИДом, с ожогами кожи, реанимационных, а также в палатах для новорожденных детей, грудных, недоношенных, травмированных детей и других аналогичных лечебных помещениях. В палатах, которые полностью оборудуются кювезами, кондиционирование не предусматривается.
6.12. Воздуховоды систем приточной вентиляции (кондиционирования воздуха) после фильтров высокой эффективности (Н11-Н14) предусматриваются из нержавеющей стали.
6.13. Применение сплит-систем допускается при наличии фильтров высокой эффективности (Н11-Н14) только при соблюдении правил регламентных работ. Сплит-системы, устанавливаемые в учреждении, должны иметь положительное санитарно-эпидемиологическое заключение, выданное в установленном порядке.
6.15. Воздуховоды, воздухораздающие и воздухоприемные решетки, венткамеры, вентустановки и другие устройства должны содержаться в чистоте, не должны иметь механических повреждений, следов коррозии, нарушения герметичности.
6.16. Вентиляторы и электродвигатели не должны создавать посторонних шумов.
6.17. Не реже 1 раза в месяц следует производить контроль степени загрязненности фильтров и эффективности работы устройств обеззараживания воздуха. Замена фильтров должна осуществляться по мере его загрязнения, но не реже, чем рекомендовано предприятием-изготовителем.
6.18. Общеобменные приточно-вытяжные и местные вытяжные установки должны включаться за 5 минут до начала работы и выключаться через 5 минут после окончания работы.
6.19. В операционных и предоперационных вначале включаются приточные вентиляционные системы, затем вытяжные, или одновременно приточные и вытяжные.
6.20. Во все помещения воздух подается в верхнюю зону помещения. В стерильные помещения воздух подается ламинарными или слаботурбулентными струями (скорость воздуха
6.21. Воздуховоды приточно-вытяжной вентиляции (кондиционирования) должны иметь внутреннюю поверхность, исключающую вынос в помещения частиц материала воздуховода или защитного покрытия. Внутреннее покрытие должно быть несорбирующим.
6.22. Для размещения оборудования систем вентиляции следует выделить специальные помещения, раздельные для приточных и вытяжных систем и не примыкающих по вертикали и горизонтали к кабинетам врачей, операционным, палатам и другим помещениям постоянного пребывания людей.
6.24. Помещения вентиляционного оборудования следует использовать только по прямому назначению.
6.25. В помещениях, к которым предъявляются требования асептических условий, предусматривается скрытая прокладка воздуховодов, трубопроводов, арматуры. В остальных помещениях возможно размещение воздуховодов в закрытых коробах.
6.26. Допускается естественная вытяжная вентиляция для отдельно стоящих зданий высотой не более 3-х этажей (в приемных отделениях, палатных корпусах, отделениях водолечения, инфекционных корпусах и отделениях). При этом приточная вентиляция предусматривается с механическим побуждением и подачей воздуха в коридор.
6.27. Вытяжная вентиляция с механическим побуждением без устройства организованного притока предусматривается из помещений: автоклавных, моек, душевых, уборных, санитарных комнат, помещений для грязного белья, временного хранения отходов и кладовых для хранения дезинфекционных средств.
6.28. Воздухообмен в палатах и отделениях должен быть организован так, чтобы максимально ограничить перетекание воздуха между палатными отделениями, между палатами, между смежными этажами.
6.29. Количество приточного воздуха в палату должно составлять 80 м3/час на 1 больного.
6.30. Для создания изолированного воздушного режима палат их следует проектировать со шлюзом, имеющим сообщение с санузлом, с преобладанием вытяжки в последнем.
6.31. При входе в отделение должен быть оборудован шлюз с устройством в нем вытяжной вентиляции с самостоятельным каналом (от каждого шлюза).
6.32. Для исключения возможности поступления загрязненного воздуха из лестнично-лифтовых холлов в палатные отделения целесообразно устройство между ними переходной зоны с обеспечением в ней подпора воздуха.
6.33. Архитектурно-планировочные решения и системы воздухообмена стационара должны исключать перенос инфекций из палатных отделений и других помещений в операционный блок и другие помещения, требующие особой чистоты воздуха.
6.34. Для исключения возможности поступления воздушных масс из палатных отделений, лестнично-лифтового холлов и других помещений в операционный блок, необходимо устройство между указанными помещениями и операционным блоком шлюза с подпором воздуха.
6.35. Движение воздушных потоков должно быть обеспечено из операционных в прилегающие к ним помещения (предоперационные, наркозные и др.), а из этих помещений в коридор. В коридорах необходимо устройство вытяжной вентиляции.
6.37. Необходимо предусматривать обособленные (изолированные) системы вентиляции и кондиционирования для чистых и гнойных операционных, родильных блоков, реанимационных, онкогематологических, ожоговых отделений, перевязочных, отдельных палатных секций, рентгеновских и других спецкабинетов.
6.38. Профилактический осмотр и ремонт систем вентиляции и кондиционирования воздуха воздуховодов должен проводиться согласно утвержденному графику, не реже 2 раз в год. Устранение текущих неисправностей, дефектов должно проводиться безотлагательно.
6.39. Администрацией лечебного учреждения организуется контроль за параметрами микроклимата и загрязненностью химическими веществами воздушной среды, работой вентиляционных систем и кратности воздухообмена в следующих помещениях:
VII. Гигиенические требования к естественному и искусственному освещению
7.1. Помещения лечебных учреждений должны иметь естественное освещение. Освещение вторым светом или только искусственное освещение допускается в помещениях кладовых, санитарных узлов при палатах, гигиенических ванн, клизменных, комнат личной гигиены, душевых и гардеробных для персонала, термостатных, микробиологических боксов, предоперационных и операционных, аппаратных, наркозных, фотолабораторий и некоторых других помещений, технология и правила эксплуатации которых не требуют естественного освещения.
При проектировании, строительстве, реконструкции и в функционирующих лечебных учреждениях уровень естественного и искусственного освещения должен соответствовать санитарным правилам и нормам для общественных зданий ( Приложение 8 ).
7.2. Коридоры палатных секций (отделений) должны иметь естественное освещение, осуществляемое через окна в торцовых стенах зданий и в световых карманах (холлах). Расстояние между световыми карманами не должно превышать 24 м и до кармана не более 36 м. Коридоры лечебно-диагностических и вспомогательных подразделений должны иметь торцевое или боковое освещение.
7.3. Продолжительность инсоляции должна приниматься с учетом гигиенических требований к инсоляции и солнцезащите помещений жилых и общественных зданий и территорий.
7.4. Для защиты от слепящего действия солнечных лучей и перегрева в лечебных учреждениях окна, ориентированные на южные румбы горизонта, оборудуются солнцезащитными устройствами (козырьки, жалюзи и др.).
7.5. Искусственная освещенность (общая и местная), источник света, тип лампы принимаются в соответствии с действующими нормативными документами.
7.6. Светильники общего освещения помещений, размещаемые на потолках, должны быть со сплошными (закрытыми) рассеивателями.
7.7. Для освещения палат (кроме детских и психиатрических отделений) следует применять настенные комбинированные светильники (общего и местного освещения), устанавливаемые у каждой койки на высоте 1,7 м от уровня пола.
7.8. В каждой палате, кроме того, должен быть специальный светильник ночного освещения, установленный около двери на высоте 0,3 м от пола (в детских и психиатрических отделениях светильники ночного освещения палат устанавливаются над дверными проемами на высоте 2,2 м от уровня пола).
7.9. Во врачебных смотровых кабинетах необходимо устанавливать настенные или переносные светильники для осмотра больного.
VIII. Требования к инвентарю и технологическому оборудованию
В палатах должны быть установлены тумбочки и стулья по числу коек.
8.2. Каждое отделение должно быть оснащено средствами малой механизации (каталками, креслами-каталками, тележками для транспортировки лекарств, белья, пищи, отходов и т.д.) в необходимом количестве в зависимости от коечной вместимости и профиля отделения.
8.4. Для обеззараживания воздуха и поверхностей помещений в лечебных учреждениях должно применяться ультрафиолетовое бактерицидное излучение с использованием бактерицидных облучателей, разрешенных к применению в установленном порядке.
Методы применения ультрафиолетового бактерицидного излучения, правила эксплуатации и безопасности бактерицидных установок (облучателей) должны соответствовать гигиеническим требованиям и инструкциям по применению ультрафиолетовых лучей.
XI. Гигиенические требования к условиям труда медицинского персонала
9.1. В основных функциональных, производственных помещениях и на рабочих местах обслуживающего медицинского и другого персонала должны быть обеспечены гигиенические нормативы: микроклиматических параметров и воздушной среды (температура, влажность, скорость движения воздуха, химический и бактериологический состав) и др.
9.2. Расстановка медицинского и технического оборудования, его эксплуатация должны проводиться в соответствии с правилами охраны труда и возможностью его обработки.
9.3. В операционных, родильных блоках не допускается применение наркозных и других аппаратов без оборудования по удалению и поглощению поступающих в воздушное пространство с выдыхаемым воздухом паров веществ и средств для ингаляционного наркоза при помощи отводящих шлангов (воздухоотсосов) или поглощающих фильтров с активированным углем.
9.4. Не допускается использование наркозных и дыхательных аппаратов с нарушенной герметизацией системы подачи газов.
В процедурных, аэрозольно-ингаляционных кабинетах, перевязочных и стерилизационных отделениях должны быть предусмотрены вытяжные шкафы для выполнения манипуляций, связанных с применением высокоактивных медикаментов, с оборудованной раковиной и сливом в канализацию.
9.5. Санитарно-бытовые помещения для персонала лечебных учреждений должны быть оборудованы с соблюдением следующих требований:
а) количество шкафов в гардеробных следует принимать равным 100% списочного состава персонала;
б) площадь гардеробных уличной одежды следует принимать из расчета не менее 0,08 м2 на 1 вешалку (крючок) гардеробной;
в) площадь гардеробных для домашней и рабочей одежды персонала следует принимать из расчета не менее 0,4 м2 на 1 шкаф. Гардеробные должны быть обеспечены двустворчатыми закрывающимися вентилируемыми шкафами по числу работающих, обеспечивающими раздельное хранение личной (домашней) и рабочей (санитарной) одежды, обуви и головных уборов;
г) количество душевых кабин и санитарных приборов для персонала следует принимать в соответствии с п. 3.26. настоящих правил;
д) для работающих женщин должны быть предусмотрены помещения (комнаты) личной гигиены женщин, имеющие в своем составе процедурные кабины, оборудованные гигиеническими душами с гибкими шлангами и смесителями горячей и холодной воды. Размер процедурной кабины должен быть не менее 1,8 х 1,2 м. В кабинах должны быть крючки (вешалки) для белья и одежды.
9.6. Для обеспечения персонала горячим питанием в лечебных учреждениях должны быть предусмотрены столовые или буфеты (в зависимости от количества работающих). Количество посадочных мест в столовых или буфетах следует предусматривать из расчета 10-12 мест на 100 работающих.
Состав и площади помещений столовых и буфетов следует принимать в соответствии с действующими строительными нормативами по проектированию предприятий общественного питания.
9.7. В каждом структурном подразделении должны быть предусмотрены комнаты для персонала площадью не менее 12 м2, оборудованные холодильниками, электроводонагревательными устройствами, средствами для разогрева пищи и раковинами.
9.8. Администрация лечебного учреждения осуществляет комплекс мероприятий по улучшению условий труда в соответствии с законодательством Российской Федерации.
9.9. Персонал лечебных учреждений должен проходить предварительные при поступлении на работу и периодические медицинские осмотры и профилактические прививки в соответствии с законодательством Российской Федерации.
9.10. Требования к условиям труда персонала отдельных специализированных подразделений и кабинетов определяются специальными правилами по устройству и эксплуатации указанных подразделений и кабинетов.
X. Санитарное содержание помещений, оборудования, инвентаря
10.1. Все помещения, оборудование, медицинский и другой инвентарь должны содержаться в чистоте. Влажная уборка помещений (обработка полов, мебели, оборудования, подоконников, дверей) должна осуществляться не менее 2 раз в сутки, с использованием моющих и дезинфицирующих средств, разрешенных к использованию в установленном порядке.
Мытье оконных стекол должно проводиться не реже 1 раза в месяц изнутри и не реже 1 раза в 3 месяца снаружи (весной, летом, осенью).
Уборочный инвентарь (ведра, тазы, ветошь, швабры и др.) должен иметь четкую маркировку с указанием помещений и видов уборочных работ, использоваться строго по назначению, обрабатываться и храниться в выделенном помещении.
10.2. Генеральная уборка помещений палатных отделений и других функциональных помещений и кабинетов должна проводиться по графику не реже 1 раза в месяц, с обработкой стен, полов, оборудования, инвентаря, светильников.
Генеральная уборка (мойка и дезинфекция) операционного блока, перевязочных, родильных залов, процедурных, манипуляционных, стерилизационных, проводится один раз в неделю с обработкой и дезинфекцией оборудования, мебели, инвентаря.
10.3. В основных помещениях лечебных учреждений следует ежегодно проводить косметический ремонт помещений. Устранение текущих дефектов (ликвидация протечек на потолках и стенах, следов сырости, плесени, заделка трещин, щелей, выбоин, восстановление отслоившейся облицовочной плитки, дефектов напольных покрытий и др.) должно проводиться незамедлительно.
10.4. В период проведения текущего или капитального ремонта функционирование помещений должно быть прекращено.
10.5. В лечебных учреждений не должно быть синантропных членистоногих, крыс и мышевидных грызунов. Проведение профилактической обработки (дезинфекции, дезинсекции, дератизации) помещений против синантропных членистоногих, крыс и мышевидных грызунов должно осуществляться в соответствии с санитарными правилами организациями, аккредитованными на данный вид деятельности.
10.6. Изделия однократного применения после дезинфекции утилизируют в установленном порядке.
10.7. Изделия медицинского назначения многократного применения, которые в процессе эксплуатации могут вызвать повреждение кожи, слизистой оболочки, соприкасаться с раневой поверхностью, контактировать с кровью или инъекционными препаратами, подлежат дезинфекции, предстерилизационной очистке и стерилизации.
10.8. Дезинфекция, предстерилизационная очистка, стерилизация проводятся в соответствии с нормативными документами и требованиями, установленными Министерством здравоохранения Российской Федерации.
Предстерилизационная очистка и стерилизация изделий медицинского назначения проводится в центральном стерилизационном отделении лечебного учреждения.
10.9.1. В операционных, акушерских стационарах (родильных блоках и других помещениях с асептическим режимом, а также в палатах для новорожденных) должно применяться стерильное белье.
10.9.2. Сбор грязного белья от больных в отделениях должен осуществляться в специальную плотную тару (клеенчатые или полиэтиленовые мешки, специально оборудованные бельевые тележки или другие аналогичные приспособления) и передаваться в центральную бельевую для грязного белья.
Запрещается разборка грязного белья в отделениях.
Временное хранение (не более 12 часов) грязного белья в отделениях допускается в помещениях для грязного белья с водостойкой отделкой поверхностей, оборудованных умывальником, устройством для обеззараживания воздуха, в закрытой таре (металлических, пластмассовых бачках, плотных ящиках и других емкостях, подвергающихся дезинфекции).
Для работы с грязным бельем персонал должен быть обеспечен сменной санитарной одеждой (халат, косынка, перчатки, маска).
10.9.3. Стирка больничного белья должна осуществляться в специальных прачечных или прачечной в составе лечебного учреждения. Режим стирки белья должен соответствовать действующим гигиеническим нормативам.
10.9.4. Доставка чистого белья из прачечной и грязного белья в прачечную должна осуществляться в упакованном виде (в контейнерах) специально выделенным автотранспортом.
Перевозка грязного и чистого белья в одной и той же таре не допускается. Стирка тканевой тары (мешков) должна осуществляться одновременно с бельем.
10.9.5. Процессы, связанные с транспортировкой, погрузкой, разгрузкой белья, должны быть максимально механизированы.
10.9.6. После выписки (смерти) больного, а также по мере загрязнения, матрацы, подушки, одеяла должны подвергаться дезинфекционной камерной обработке. Для этого в учреждении должен быть обменный фонд постельных принадлежностей.
10.10. Сбор, временное хранение и удаление отходов различных классов опасности в лечебных учреждениях осуществляются в соответствии с правилами сбора, хранения и удаления отходов лечебно-профилактических учреждений.
10.11. Урны, установленные для сбора мусора у входов в здания, в местах отдыха и на территории (через каждые 50 м), должны очищаться от мусора ежедневно и содержаться в чистоте.
10.12. Контейнеры для сбора твердых бытовых отходов должны быть обеспечены крышками, регулярно очищаться, мыться и дезинфецироваться после каждого опорожнения.
XI. Требования к правилам личной гигиены больных, медицинского и обслуживающего персонала лечебного учреждения
11.1. При поступлении в лечебное учреждение больные (за исключением имеющих медицинские противопоказания) проходят специальную санитарную обработку в приемном отделении, включающую: принятие душа или ванны, стрижку ногтей и другие процедуры при необходимости, в зависимости от результатов осмотра. Каждому больному выдается мыло и полотенце. После специальной санитарной обработки больному выдается комплект чистого нательного белья, пижаму, тапочки. Личная одежда и обувь отдается на хранение в специальной таре с вешалками (полиэтиленовые мешки, чехлы из плотной ткани и т.д.) или передается на хранение его родственникам (знакомым). Допускается нахождение больных в стационарах в домашней одежде. Личная одежда больных инфекционными заболеваниями должна подвергаться камерной дезинфекции в установленном порядке.
11.3. Гигиеническая обработка больных должна осуществляться не реже 1 раза в 7 дней с отметкой в истории болезни (при отсутствии медицинских противопоказаний). Гигиенический уход за тяжелобольными (умывание, протирание кожи лица, частей тела, полоскание полости рта и т.д.) проводится утром, а также после приема пищи и при загрязнении тела. Периодически должны быть организованы стрижка и бритье больных.
11.4. Медицинский персонал лечебных учреждений должен быть обеспечен комплектами сменной одежды: халатами, шапочками или косынками, масками, сменной обувью (тапочками) в количестве, обеспечивающем ежедневную смену одежды. Хранение ее надлежит осуществлять в индивидуальных шкафчиках. В наличии постоянно должен быть комплект санитарной одежды для экстренной ее замены в случае загрязнения. Верхняя одежда хранится в гардеробе для персонала.
Стирка одежды должна осуществляться централизовано и раздельно от белья больных.
11.6. Не медицинский персонал, выполняющий работу (в т.ч. временную) в подразделениях лечебных учреждений, должен иметь сменную одежду и обувь.
Сменная одежда и обувь должна быть предусмотрена также и для медицинского персонала других подразделений, оказывающего консультативную и другую помощь.
Нахождение в медицинской одежде и обуви за пределами лечебного или родовспомогательного учреждения не допускается.
Студенты, занимающиеся в операционных блоках, отделениях родовспоможения, инфекционном, фтизиатрическом, кожно-венерологическом, должны быть обеспечены сменной одеждой лечебного учреждения.
11.7. Врачи, медицинские сестры, акушерки обязаны мыть и дезинфицировать руки перед осмотром каждого больного (роженицы, родильницы) или выполнением процедур, а также после выполнения «грязных процедур» (уборки помещений, смены белья больным, посещения туалета и т.д.).
11.8. В целях предупреждения различных заболеваний, связанных с медицинскими манипуляциями, персонал обязан:
— использованный медицинский инструментарий сразу после окончания манипуляции или процедуры погружать в емкость с дезинфицирующим раствором;
— при загрязнении рук кровью, сывороткой, выделениями тщательно протирать их тампоном, смоченным кожным антисептиком, после чего мыть проточной водой с мылом. Перчатки обрабатывать салфеткой, смоченной дезинфектантом, затем мыть проточной водой, снимать их и руки мыть и обрабатывать кожным антисептиком;
— при попадании биологической жидкости пациента на слизистые ротоглотки немедленно рот и горло прополоскать 70% спиртом или 0,05% раствором марганцовокислого калия; при попадании биологических жидкостей в глаза промыть их раствором марганцовокислого калия в воде в соотношении 1:10000;
— при уколах и порезах вымыть руки, не снимая перчаток, проточной водой с мылом, снять печатки, выдавить из ранки кровь, вымыть руки с мылом и обработать ранку 5% спиртовой настойкой йода;
— при наличии на руках микротравм, царапин, ссадин заклеивать поврежденные места лейкопластырем;
— для ухода за кожей рук использовать смягчающие и защитные кремы, обеспечивающие эластичность и прочность кожи.
XII. Гигиенические требования при организации питания больных в лечебных учреждениях
12.1. Устройство и содержание помещений пищеблока, оборудование, инвентарь, посуда, условия транспортировки и хранения пищевых продуктов должны соответствовать санитарным правилам к организации общественного питания.
Эксплуатация пищеблоков лечебных учреждений допускается при наличии санитарно-эпидемиологического заключения.
12.2. Пищеблоки лечебных учреждений должны иметь необходимый набор производственных цехов, обеспечивающих соблюдение гигиенических требований при технологических процессах приготовления блюд.
12.3. Поточность технологического процесса приготовления блюд, в т.ч. с использованием в работе оборудования, должна исключать возможность контакта сырых и готовых к употреблению продуктов.
12.4. Пищевые продукты, поступающие на пищеблок, должны соответствовать гигиеническим требованиям, предъявляемым к продовольственному сырью и пищевым продуктам, и сопровождаться документами, удостоверяющими их качество и безопасность, с указанием даты выработки, сроков и условий годности (хранения) продукции. Сопроводительный документ необходимо сохранять до конца срока годности (хранения) продукта. Для контроля за качеством поступающей продукции и сроков ее годности (хранения) проводится органолептическая оценка и делается запись в журнале бракеража продукции.
12.5. Не допускается хранение скоропортящихся продуктов без холода. В холодильных камерах должны строго соблюдаться правила товарного соседства. Сырые и готовые продукты следует хранить в отдельных холодильных камерах. В небольших учреждениях, имеющих одну холодильную камеру, а также в камере суточного запаса продуктов, допускается их совместное кратковременное хранение с соблюдением условий товарного соседства (на отдельных полках, стеллажах). Условия и сроки хранения продуктов должны соответствовать требованиям санитарных правил.
12.6. В целях предупреждения возникновения инфекционных заболеваний и отравлений среди пациентов лечебного учреждения:
а) не допускается принимать:
— продовольственное сырье и пищевые продукты без документов, подтверждающих их качество и безопасность;
— продовольственное сырье и пищевые продукты с истекшими сроками годности, признаками порчи и загрязнения; подмоченные продукты в мягкой таре (мука, крупа, сахар и другие продукты.);
— крупу, муку, сухофрукты, продукты зараженные амбарными вредителями, а также загрязненными механическими примесями;
— овощи, фрукты, ягоды с наличием плесени и признаками гнили;
— мясо и субпродукты сельскохозяйственных животных без клейма и ветеринарного свидетельства;
— мясо и яйца водоплавающей птицы (утки, гуси);
— кровяные и ливерные колбасы;
— яйца с загрязненной скорлупой, с насечкой «тек», «бой», а также яйца из хозяйств, неблагополучных по сальмонеллезам;
— консервы с нарушением герметичности банок, бомбажные консервы, «хлопуши», банки с ржавчиной, деформированные, без этикеток;
— фляжное, бочковое, непастеризованное молоко, фляжный творог и сметана без тепловой обработки (кипячения); прокисшее молоко «самоквас»;
— консервированные продукты домашнего приготовления;
в) не изготавливаются на пищеблоке лечебного учреждения:
— сырковая масса, творог;
— макароны с мясным фаршем («по-флотски»), блинчики с мясом, студни, зельцы, окрошка, паштеты, фаршмаг из сельди, заливные блюда (мясные и рыбные);
— кремы, кондитерские изделия с кремом;
— изделия во фритюре, паштеты.
12.7. При составлении меню-раскладок должны учитываться основные принципы составления меню диет, а также нормы питания на одного больного в установленном порядке.
Питание больных должно быть разнообразным и соответствовать лечебным показаниям по химическому составу, пищевой ценности, набору продуктов, режиму питания.
При разработке планового меню, а также в дни замены продуктов и блюд должен осуществляться подсчет химического состава и пищевой ценности диет.
12.8. Обработка яиц, используемых для приготовления блюд, осуществляется в соответствии с требованиями, установленными санитарными правилами для предприятий общественного питания. Хранение необработанных яиц в кассетах, коробках в производственных цехах не допускается.
12.9. Промывка гарниров, приготовленных из макаронных изделий и риса, не допускается.
12.10. Для приготовления и хранения готовой пищи следует использовать посуду из нержавеющей стали. Алюминиевую посуду можно использовать только для приготовления и кратковременного хранения блюд. Не допускается использовать для приготовления и хранения блюд эмалированную посуду.
12.11. Выдача готовой пищи осуществляется только после снятия пробы. Оценку органолептических показателей и качества блюд проводит бракеражная комиссия лечебного учреждения, назначенная администрацией лечебного учреждения. При нарушении технологии приготовления пищи, а также в случае неготовности блюдо к выдаче не допускается до устранения выявленных кулинарных недостатков. Результат бракеража регистрируется в журнале бракеража готовой продукции.
Для членов бракеражной комиссии должны быть выделены отдельные халаты.
12.12. В целях контроля за доброкачественностью и безопасностью приготовленной пищи на пищеблоках лечебных учреждений отбирается суточная проба от каждой партии приготовленных блюд.
Посуда для хранения суточной пробы (емкости и крышки) обрабатывается кипячением в течение 5 минут.
12.13. Для транспортирования готовой пищи в буфетные отделения лечебного учреждения используют термосы или плотно закрывающуюся посуду. Хлеб можно транспортировать в полиэтиленовых или клеенчатых мешках, хранение хлеба в которых не разрешается.
До момента раздачи первые и вторые блюда могут находиться на горячей плите не более 2 часов.
12.15. На пищеблоке при экспедиции должно быть выделено помещение для мытья и хранения кухонной посуды из отделений (термоса, кастрюли, ведра и т.д.). В данном помещении не допускается мытье и хранение кухонной посуды пищеблока, а также посуды из инфекционных отделений.
Допускается мытье и хранение буфетной кухонной посуды в моечных буфетных отделений # при отсутствии условий на пищеблоке. Для этого необходимо предусмотреть дополнительную установку ванны необходимых типоразмеров и выделено место для хранения кухонной посуды.
12.17. Во всех посудомоечных помещениях (в т.ч. в буфетных отделениях) должны быть установлены резервные электроводонагревательные установки с подводкой воды к моечным ваннам.
12.18. Для обработки посуды необходимо использовать моющие, чистящие и дезинфицирующие средства, разрешенные к применению в лечебных учреждениях в установленном порядке. В моечных отделениях вывешивают инструкцию о правилах мытья посуды и инвентаря с указанием концентраций и объемов применяемых моющих и дезинфицирующих средств.
12.19. В буфетных отделениях должно быть предусмотрено два помещения: для раздачи пищи (не менее 9 м2) и для мытья посуды (не менее 6 м2). В помещении обработки посуды устанавливается 5 моек с подводкой к ним холодной и горячей моды # со смесителем.
12.19.1. Раздачу готовой пищи производят в течении 2 часов, прошедших после ее изготовления и время доставки пищи в отделение.
12.19.2. Не допускается оставлять в буфетных остатки пищи после ее раздачи больным, а также смешивать пищевые остатки со свежими блюдами.
12.19.3. Раздачу пищу больным производят буфетчицы и дежурные медицинские сестры отделения. Раздача пищи должна производиться в халатах с маркировкой «Для раздачи пищи». Не допускается к раздачи пищи младший обслуживающий персонал.
12.19.4. В местах приема передач и в отделениях должны быть вывешены списки разрешенных (с указанием их предельного количества) для передачи продуктов.
12.19.5. Ежедневно дежурная медицинская сестра отделения должна проверять соблюдение правил и сроков годности (хранения) пищевых продуктов, хранящихся в холодильниках отделения и тумбочках больных.
При обнаружении пищевых продуктов с истекшим сроком годности (хранения), хранящихся без целлофановых пакетов (в холодильнике), без указания фамилии больного, а также имеющих признаки порчи, должны изыматься в пищевые отходы. О правилах хранения больной должен быть информирован при поступлении в отделение.
12.19.6. Обработка столовой, чайной посуды и столовых приборов должна проводиться раздельно в следующей последовательности:
Для обеззараживания посуды вместо дезинфицирующих средств можно использовать метод кипячения в течении 15 минут.
В инфекционных лечебных учреждениях или при возникновении случаев инфекционных заболеваний в неинфекционных отделениях последовательность обработки посуды, средства и методы ее обеззараживания, а также обеззараживание остатков пищи от больного при различных болезнях проводятся в порядке, установленном Министерством # Российской Федерации.
12.19.7. Кухонную посуду буфетных отделений моют горячей водой с температурой не ниже 50°С, ополаскивают проточной горячей водой с температурой не ниже 65°С, просушивание посуды на специальных полках или решетках.
12.19.8. Мочалки для мытья посуды и ветошь для притирки столов по окончании уборки кипятят в течение 15 минут или замачивают в дезинфицирующих растворах.
12.19.9. После каждой раздачи пищи производят тщательную уборку помещений буфетных в отделениях с применением дезинфицирующих средств. Уборочный материал после мытья полов заливают раствором дезинфицирующих средств в том же ведре, которое использовалось для уборки, далее прополаскивают в воде и сушат.
Главный государственный
Первый заместитель
Министра здравоохранение
Российской Федерации
* Перепрофилирование лечебных учреждений для лечения больных туберкулезом запрещается.
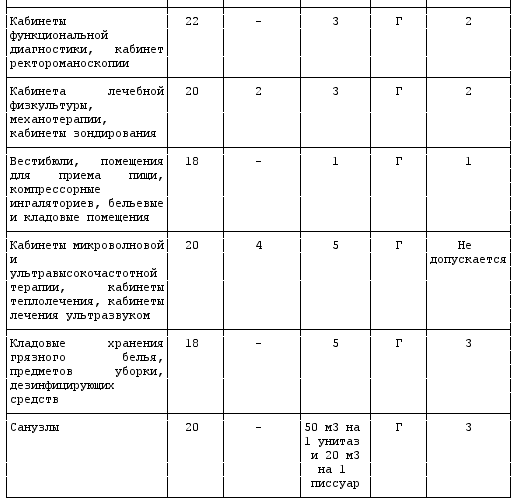
Расчетная площадь в палатах помещений # лечебных помещений от двух коек и более
Площадь помещений в палатных отделениях лечебных учреждений
Рекомендуемый состав и площади неспециализированных помещений дневного стационара
* При использовании современных миниатюрных аппаратов для УЗИ.
** При необходимости может быть совмещен с другими кабинетами функциональной диагностики.
*** При использовании современных портативных аппаратов для детоксикации.
Рекомендуемый состав и площади специализированных помещений дневного стационара
и Центры, дома сестринского ухода, хосписы)
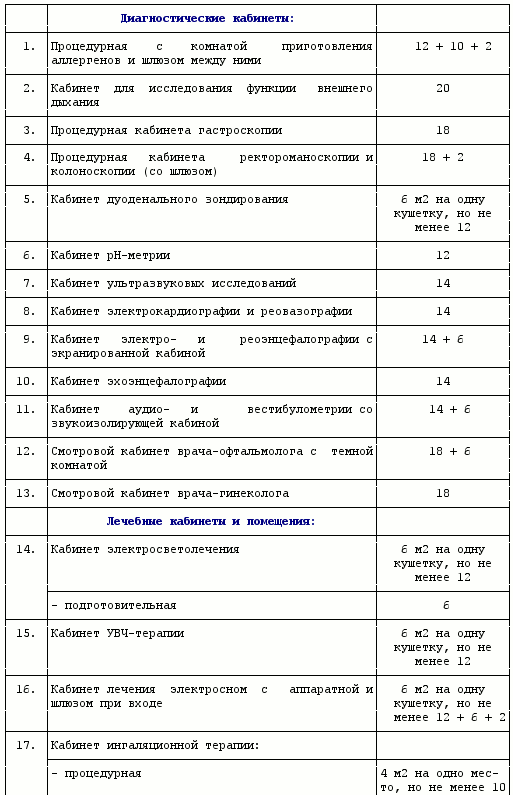

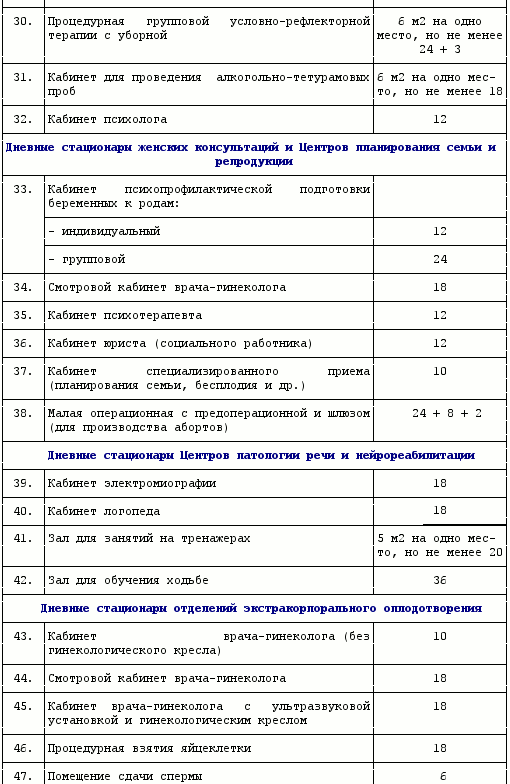
1) При увеличении числа рабочих мест (2 и более) площадь кабинета увеличивается из расчета 8 м2 на каждое дополнительное место.
2) Предстерилизационная очистка и стерилизация изделий медицинского назначения проводится в центральном стерилизационном отделении учреждения. В случае наличия в составе дневного стационара кабинета эндоскопии, предусматривается помещение, площадью не менее 8 м2 для обработки и глубокой дезинфекции эндоскопического оборудования.
4) Уборные могут проектироваться с входом из шлюза или с входом из палаты.
5) Душевые могут быть как совмещенные с уборной, так и раздельные с ней.
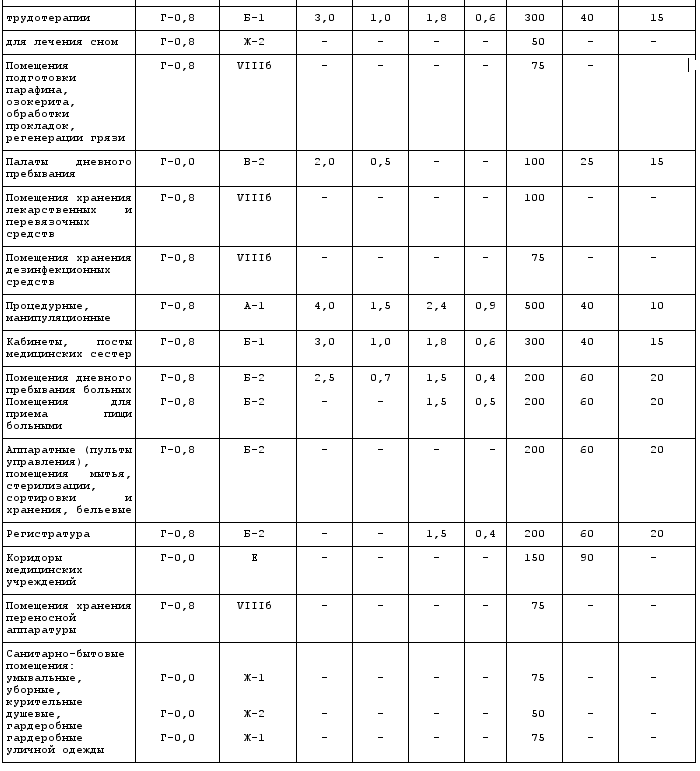
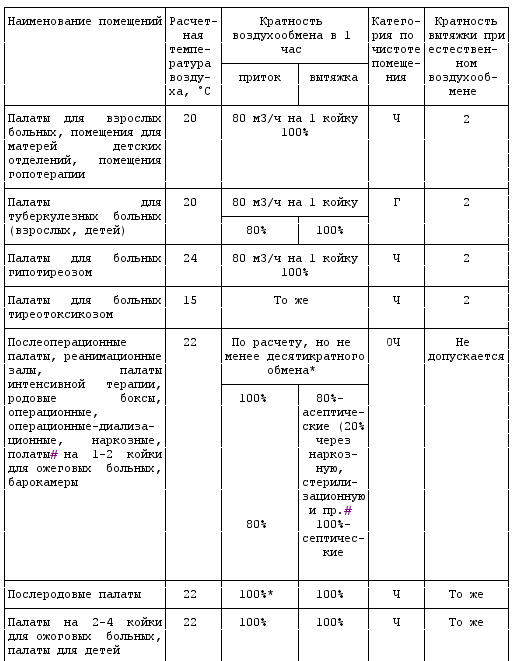
Расчетная температура, кратность воздухообмена, категория по чистоте
в помещениях лечебных учреждений, в т.ч. в дневного стационара
Предельно-допустимая концентрация (ЦЦК) и классы опасности лекарственных
средств в воздухе помещений лечебных учреждений
Допустимые уровни бактериальной обсемененности воздушной среды помещений
лечебных учреждений в зависимости от их функционального назначения
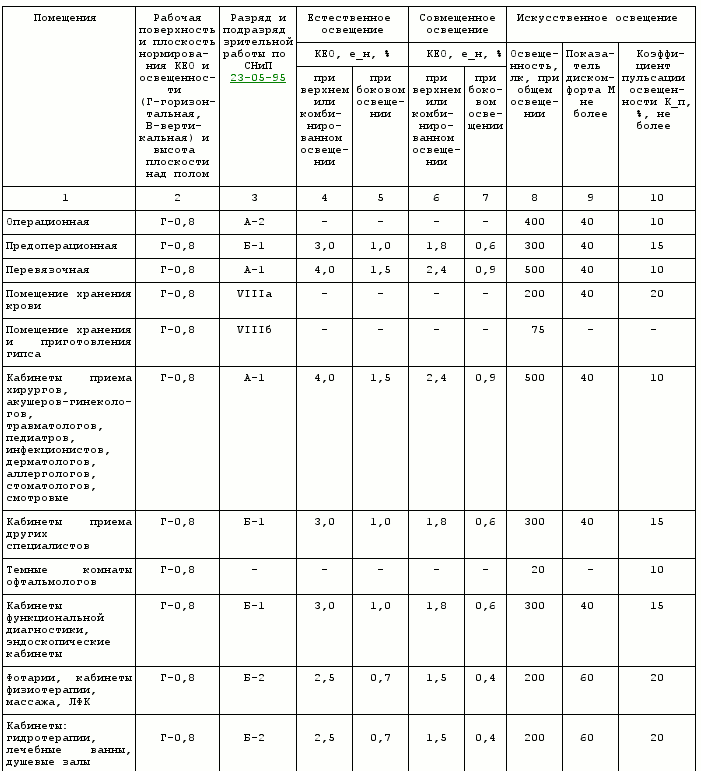
Естественная и искусственная освещенность помещений лечебных учреждений
Хотите оперативно узнавать о новых публикациях нормативных документов на портале? Подпишитесь на рассылку новостей!