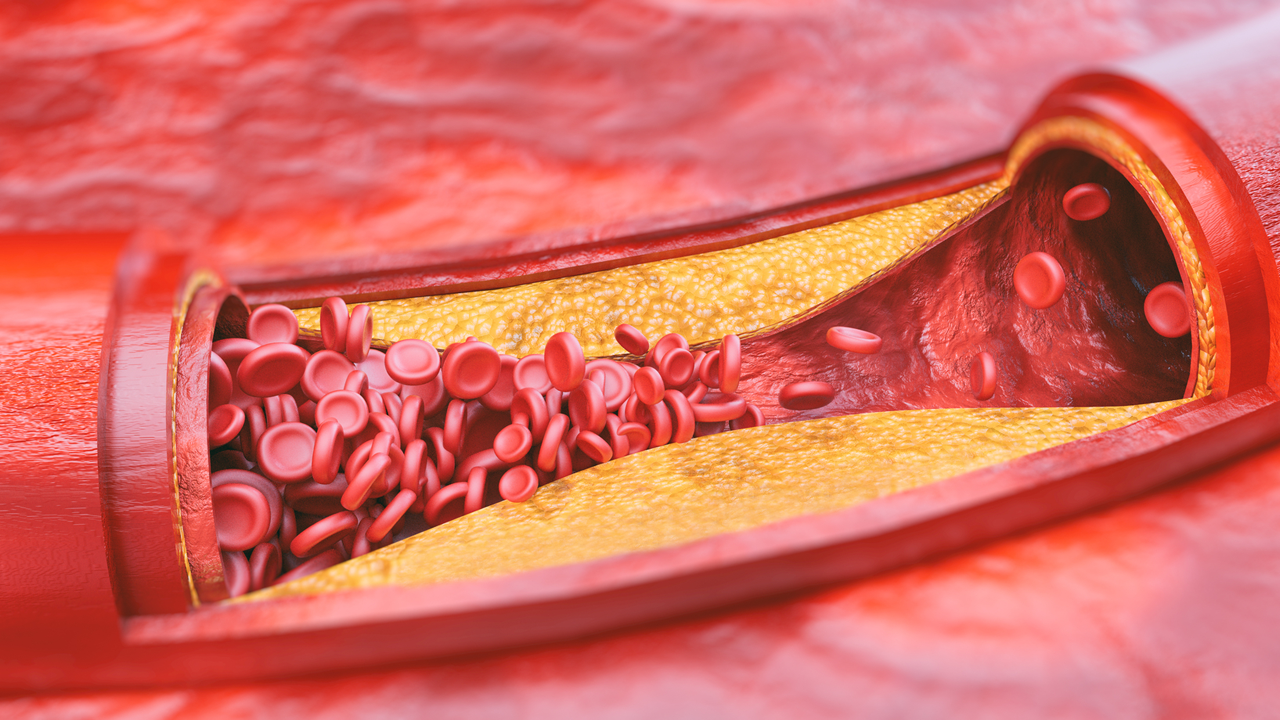
Для чего нужно принимать статины
Мифы о статинах
«Доктор, только не назначайте мне статины, все равно не буду их принимать!»
«Соседка сказала, что больше трех месяцев подряд принимать статины нельзя!»
«Зачем мне статины! Вы что не видите, что у меня нормальный холестерин!»
Эти и подобные фразы каждый кардиолог много раз слышал на приёме.
В 2021 году статины отметят полувековой юбилей!
В 1971 году японский доктор Akira Endo выделил первый ингибитор синтеза холестерина из продуктов жизнедеятельности пенициллиноподобных рибов. Это вещество, названное компактином стало родоначальником современных статинов.
В середине 90 гг, статины широко вошли в клиническую практику, были исследованы в многочисленных международных исследованиях.
Статины по праву стали «звёздным хитом» кардиологии, как препараты, влияющие на прогноз, а не только на симптомы!
Тем не менее, эти хорошо изученные и доказавшие свою эффективность препараты воспринимаются некоторыми пациентами, как вредные и ненужные, их назначение, зачастую, окутано мифами и опасениями.
Попробуем разобраться с самыми частыми:
На самом деле, точкой фармакологического действия статинов, действительно является печень, где находится фермент, участвующих в синтезе холестерина. Действие этого фермента ослабляется под воздействием статинов, таким образом, синтез холестерина и его фракций уменьшается.
Однако, частота лекарственных поражений печени при приёме статинов крайне невысока, и составляет по разным данным 2-5%, из которых 90-95 % составляет повышение уровня печёночных ферментов (АЛТ, АСТ), зачастую не требующее отмены или даже снижения дозы.
Гепатотоксичность парацетамола в 10-15 раз выше гепатотоксичности любого из статинов, даже в самых высоких дозах. Существуют болезни печени, такие как жировая болезнь печени, жировой гепатоз, в лечении, которых используются именно статины!
Ни хронические вирусные гепатит, ни камни в желчном пузыре не являются противопоказаниями к назначению статинов.
На самом деле, не существует никаких научных данных, свидетельсвующих даже о небольшом риске подобных заболеваний при приёме статинов.
Наоборот, лечение атеросклероза является эффективной профилактикой сосудистой деменции и эректильной дисфункции, особенно у пациентов старших возрастных групп и у пациентов высокого риска
Диета с ограничением животных жиров, является важным компонентом здорового питания.
Однако, даже самое строгое её соблюдение не может снизить уровень холестерина плазмы более, чем на 10-15%. Это связано с тем, что только 25% холестерина поступает в организм с пищей, а оставшиеся 75% синтезируются в организме, и мало зависят от характера питания
На самом деле, показания к приёму статинов и их целевые уровни могут быть определены только врачом. Лабораторные нормы указаны для здоровых людей. Для пациентов, уже имеющих сердечно-сосудистые заболевания, нормы другие.
На самом деле, никакого эффекта привыкания статины не вызывают, их отмена не сопровождается никаким ухудшением состояния.
Однако, действительно, имеет смысл только длительный, многолетний приём статинов, так, как только он позволяет в полной мере реализовать все положительные лечебные эффекты препаратов. Именно по этой же причине, бессмысленно, прекращать приём статинов при нормализации уровня холестерина, так как в этом случае, эффект будет утерян с прекращением приёма.
На самом деле, у статинов есть еще противовоспалительный эффект, выражающийся в снижении воспаления во внутренней стенке кровеносных сосудов, что позволяет им профилактировать разрыв атеросклеротической бляшки, защищать почки, сетчатку глаза и головной мозг, а также помогать в лечении инфекционных заболеваний (в данный момент даже проводится исследование о применении статинов в лечении новой коронавирусной инфекции)
На самом деле, назначить эти препараты с учётом конкретной клинической ситуации у каждого пациента, подобрать конкретный препарат и определить дозу может только врач.
В нашей клинике мы готовы подробно ответить на все вопросы пациентов, связанные с липидоснижающей терапией, и подобрать оптимальное лечение в каждом случае!
Статины: плюсы и минусы
«Высокий холестерин» не болит, но именно он может приводить к развитию атеросклероза. Атеросклероз поражает сердечно-сосудистую систему, приводит к образованию атеросклеротических бляшек и нарушениям кровоснабжения. Нередко это заканчивается инфарктами, инсультами.
Сегодня существует немало препаратов из группы статинов. Доказана их эффективность в снижении смертности от сердечно-сосудистых заболеваний, но продолжаются споры об их безопасности. Для достижения и удержания нужных показателей липидного обмена требуется длительный прием препаратов, но многие пациенты не выполняют рекомендации, отчего эффективность лечения резко снижается. Что говорить о пациентах, когда врачи имеют разные мнения на этот счет.
Что такое статины
Статины — это группа гиполипидемических препаратов. Они замедляют работу одного из главных ферментов, участвующих в синтезе холестерина — ГМК-КоА-редуктазы. Это приводит к уменьшению синтеза холестерина в печени.
Снижение синтеза холестерина в гепатоцитах увеличивает количество рецепторов к липопротеидам низкой плотности (ХС ЛПНП) и последующему захвату их из кровотока. Кроме того, возможно, некоторое снижение образования ЛПНП за счет угнетения синтеза в печени их предшественника — липопротеидов очень низкой плотности (ЛПОНП). Так статины способствуют снижению общего ХС, ХС ЛПНП и ХС ЛПОНП в плазме крови. Одновременно препараты этой группы способны уменьшить уровень ТГ и несколько повысить уровень «хорошего холестерина» (липопротеидов высокой плотности). Эффективность снижения уровня холестерина в крови зависит от дозы препарата. Для получения нужного уровня снижения требуются достаточно высокие дозы.
Вклад в пользу статинов вносят и их многочисленные дополнительные свойства:
Статины полезны не только своей способностью снижать холестерин в крови.
Виды статинов
В группе статинов препараты отличаются путями, по которому идет их обмен, силой подавления образования холестерина, лекарственными взаимодействиями. Лекарства отличаются не только названиями, но и действующим веществом:
Показания
Препараты этой группы назначает только врач и он подбирает какое действующее вещество подойдет, его дозировку. Обычно для этого определяют риск сердечно-сосудистых событий по специальной шкале, опроснику, сдаются анализы для определения липидного спектра и биохимических показателей крови. Сегодня статины назначают не только после инфарктов, инсультов как вторичную профилактику. При определенных условиях, высоком риске, врач может использовать статины в первичной профилактике сердечно-сосудистых заболеваний.
Минусы
Но есть и нерешенные вопросы в лечении статинами. Так от 40 до 75% пациентов прекращают прием статинов в течение 1-2 лет после начала лечения. Причинами этого пациенты называют: опасение развития нежелательных эффектов из инструкции к препарату (46%), неверие в то, что лекарство продлевает жизнь (29,4%), прием большого количества других таблеток (27,6%), забывчивость (26,5%), плохой контроль уровня ХС крови на фоне приема лекарства (18,8%), отмену препарата нелечащим врачом (13,5%). При этом реальное развитие нежелательных эффектов на терапии статинами наблюдалось только у 11,7% пациентов, причем их проявления были легкой и умеренной степени выраженности.
Мышечные симптомы
Частота развития симптомов поражения мышц составляет 7-29% по разным данным. К ним относят:
Причины этого изучены недостаточно. По одной версии происходит снижение коэнзима Q10 в мышечной ткани и снижение уровня витамина D. Затрагивается работа митохондрий.
Мышечные симптомы встречаются в 7-29%.
Симптомы, как правило, появляются в обеих руках или ногах. Срок появления около 4-6 недель после начала приема статинов. Иногда при болезнях суставов, связок происходит усиление боли. Возможно, этому способствует мышечная слабость. Необычно, но физически активные люди чаще страдают от мышечных симптомов.Так в одном из исследований указывалось, что спортсмены хуже переносят липидснижающую терапию.
По данным исследований, эти симптомы встречаются редко. Но в сами исследования часто не допускаются пациенты старшего возраста, с нарушениями функции печени и почек, принимающие определенные лекарственные препараты, то есть нельзя сказать, что это обычный пожилой человек с «букетом болезней».
Сахарный диабет и инсулинорезистентность
Установлено, что длительный прием статинов при определенных факторах может способствовать развитию инсулинорезистентности и сахарного диабета. Об этом говорят не только данные исследований, но и национальные рекомендации некоторых стран.
Факторами риска развития СД при приеме липидоснижающих препаратов могут стать:
Воздействие на печень
При приеме статинов для снижения негативного влияния на печень необходимо исключить прием:
Статины могут негативно влиять на поврежденную печень.
Не следует их назначать при активном вирусном гепатите, пока показатели печени не вернутся к норме.
Взаимодействие с лекарствами
Статины обладают множественным эффектом. Это происходит из-за того, что они действуют не изолированно, а затрагивают многие химические реакции в организме. Особенно это важно у пациентов принимающих множество лекарственных препаратов по поводу сердечно-сосудистых заболеваний.
Что делать?
Задумавшись о приеме статинов стоит понимать, что это не «волшебная таблетка». И даже длительная терапия на многие годы для увеличения продолжительности жизни будет эффективной только в комплексном подходе, так как развитие атеросклероза зависит не только от приема препаратов. Схемы терапии меняются, но никто не отменял собственных усилий, которые должен делать человек. Нужно поменять образ жизни, который десятилетиями приводил к накоплению проблем.
Диета. Оптимальной диетой для профилактики ССЗ, связанных с атеросклерозом, признана средиземноморская диета. Рекомендуется высокое содержание овощей, бобовых, цельнозерновых продуктов, фруктов, рыбы и ненасыщенных ЖК (особенно оливкового масла). Возможно умеренное потребление алкоголя (в основном красного вина, преимущественно с пищей). Держать в рационе низкий процент красного мяса, молочных продуктов и насыщенных жиров.
Отказ от курения. Курение одна из причин развития атеросклероза. Риск смерти или развития острого инфаркта миокарда у продолжающих курить, после успешной операции по восстановлению проходимости коронарных сосудов, почти в 2 раза выше, чем у некурящих. Отказ от курения уже в течение первого года снижает риск развития ИБС на 50%, а при отказе от курения в течение 5-15 лет риск развития ОКС и инсульта уравнивается с некурящими.
Курение — одна из причин развития атеросклероза.
Физическая активность. Установлено, что сокращение сидения перед телевизором до 2 ч в день увеличивает продолжительность жизни на 1,4 года. Лучшее начало увеличения физической активности это ходьба, особенно в возрасте от 60 лет. Основной принцип плавное повышение интенсивности и объема в течение нескольких недель.
Так обсудив с врачом все плюсы и возможные риски приема статинов нужно придерживаться выбранного пути многие годы для достижения результата.
Статины – старые мифы и новые факты
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ключевые слова: статины, розувастатин, профилактика сердечно-сосудистых осложнений, приверженность терапии.
Для цитирования: Смирнова М.Д., Агеев Ф.Т. Статины – старые мифы и новые факты. РМЖ. 2017;20:1421-1428.
Research Institute of Clinical Cardiology of National Medical Research Center of Cardiology, Moscow
Statins are the most well studied group of cardiovascular drugs, which reduce cardiovascular morbidity and mortality and occupy one of the leading places in Russian and international clinical recommendations for the treatment and prevention of cardiovascular diseases. The article is devoted to common misconceptions concerning statins, their side effects, intaking and influence on the patients’ compliance to the therapy. The article considers the most popular misconceptions in order to provide cardiologists, therapists, and neurologists with the tools to increase the patients’ compliance to statin therapy. The common misconceptions and research data are compared. New data on the use of statins in different categories of patients, their connection with oncology, liver diseases, dementia and the risk of developing diabetes and cataracts on the background of statins therapy are discussed. The comparative characteristic of efficiency and pharmacodynamic features of various statins is given. New data on «additional» effects of statins are presented.
Статья посвящена распространенным среди пациентов заблуждениям, касающимся статинов, их побочным эффектам, особенностям приема и их влиянию на приверженность терапии
Миф 7. «Это очень дорого»
Да, действительно, статины, особенно оригинальные, стоят недешево. Однако это ситуация, когда «скупой платит дважды». Доказано, что улучшение приверженности терапии приводит не к увеличению, а к снижению расходов на лечение [21]. В уже упоминаемом нами фармакоэкономическом исследовании 2011 г. [15], в котором анализировалось влияние симвастатина, аторвастатина и оригинального розувастатина на прямые медицинские затраты у пациентов с высоким риском развития ССО, было показано: использование всех трех статинов приводит к снижению использования медицинских ресурсов. Наибольшая экономия достигнута при применении розувастатина, что связано с более высокой эффективностью препарата. Исследователи отметили, что, учитывая высокую клиническую значимость осложнений ССЗ и их значительное финансовое бремя для системы здравоохранения, дополнительные затраты на все три статина не превышают «порог готовности платить», определенный в Российской Федерации на момент проведения исследования, и являются фармакоэкономически обоснованным выбором при вторичной профилактике ССЗ у пациентов с высоким риском. Как ни удивительно, затраты на достижение целевых значений ХС ЛНП меньше при использовании оригинального препарата Крестор по сравнению с, казалось бы, более дешевыми дженерическими аторвастатином (на 31%) и симвастатином (на 36%), что показали опубликованные в 2004 г. результаты еще одного российского фармакоэкономического исследования [23].
Миф 8. «Статины надо периодически менять, чтобы к ним не привыкнуть»
Делать этого не следует, что показало, в частности, наше собственное исследование [24]. В исследование было включено 163 пациента с высоким / очень высоким риском ССО по шкале SCORE и 173 пациента c ИБС. В качестве гиполипидемического препарата в течение 1-го года все пациенты принимали оригинальный розувастатин, который выдавался бесплатно. Через 1 год были достигнуты снижение уровня общего ХС, ТГ, ХС ЛПНП, повышение уровня ХС ЛПВП. Отмечены также статистически значимое повышение приверженности терапии в обеих группах и улучшение качества жизни пациентов. В начале 2-го года больным было предложено перейти на терапию дженерическим аторвастатином, который выдавался также бесплатно. Часть больных не захотела менять лечение и оставалась на терапии Крестором, который они покупали уже самостоятельно. В результате замены препаратов 66,7% пациентов вообще прекратили прием статинов к концу 2–го года, 16,3% остались на терапии Крестором, и только 17% реально принимали выдаваемый им бесплатно аторвастатин. В дальнейшем у пациентов, которые перешли на прием аторвастатина, была отмечена отрицательная динамика достигнутых показателей, а именно достоверное повышение уровня общего ХС (p=0,004) и ХС ЛПНП (p=0,002). У пациентов, продолжающих прием розувастатина, уровень общего ХС не изменился, однако было отмечено незначительное, но статистически значимое повышение уровня ХС ЛПНП. Главной причиной снижения эффективности при смене препарата было не качество дженерического препарата, а назначение неадекватных доз и резкое снижение приверженности терапии. Таким образом, при достаточной эффективности и хорошей переносимости препарата замена его нецелесообразна, поскольку провоцирует прекращение терапии вообще и потерю достигнутого гиполипидемического эффекта.
Миф 9 (самый главный). «Они очень вредные»
Миф этот очень популярен. Так, при подготовке статьи на одном из «медицинских» интернет-ресурсов мы прочитали следующее: «Врачам хорошо известен эффект, когда лечение медикаментами одного заболевания может спровоцировать другое. К таким коварным препаратам, вне всякого сомнения, стоит отнести и средства для лечения кардиологических заболеваний – статины. Анализ имеющихся данных показывает, что их прием повышает риск заболевания раком и может привести к слабоумию…. У некоторых пациентов, регулярно принимающих статины, наблюдались кратковременные провалы в памяти, депрессии и перепады настроения. Более ранние исследования доказали, что статины могут вызывать нарушение деятельности печени, острую почечную недостаточность, катаракты и мышечную миопатию». Оставим на совести журналистов очевидные стилистические и логические ошибки. Действительно ли статины настолько коварны?
Начнем с самого актуального.
2. Рабдомиолиз и миопатия.
3. Статины и онкопатология.
4. Статины и деменция.
5. Статины и катаракта.
6. Статины и СД 2-го типа
.
Повышение риска развития СД 2 – это, пожалуй, единственный побочный эффект приема статинов, который не был опровергнут в ходе клинических исследований. Статины подавляют синтез убихинона (коэнзима Q10), что ведет к уменьшению продукции аденозинтрифосфата (АТФ) и секреции инсулина бета-клетками. Хотя, например, в HOPE-3, включавшем 12,7 тыс. больных, не выявлено возрастания рисков развития СД. Но все же метаанализ, в который вошли результаты 13 рандомизированных клинических исследований с участием 91 140 человек [40], показал небольшое, но статистически значимое увеличение относительного риска развития СД 2 на 9%. При этом надо понимать, что абсолютный риск увеличивается в течение 4 лет при приеме любого статина по сравнению с плацебо всего на 0,4%, т. е. надо лечить статинами 250 человек в течение 4 лет, чтобы один из них заболел СД 2 раньше, чем он бы это сделал, не принимая эти препараты. При этом мы предупредим у этих же людей развитие 5,4 случая смерти. Риск развития диабета не для всех пациентов одинаков. Особенно велик он, по всей видимости, у пожилых женщин (старше 75 лет) [41], т. е. в той группе, где назначение статинов в любом случае требует особого подхода. В исследовании JUPITER среди больных, у которых в группе розувастатина развился СД 2, в 77% случаев при включении в исследование отмечалась нарушенная толерантность к глюкозе. Риск развития СД 2 зависит от дозы. При назначении высоких доз он повышается на 12% по сравнению со средними [42].
В заключение приведем новые данные о «дополнительных» эффектах статинов, имеющие пока статус «информации к размышлению»:
• Пациенты, не получавшие статины, имеют почти вдвое выше риск смерти от гриппа в сравнении с находящимися на гиполипидемической терапии. В исследовании использовались данные о госпитализации взрослого населения 10 штатов Северной Америки в сезон гриппа 2007–2008 гг. Включены 3043 пациента с лабораторно подтвержденным диагнозом «грипп» старше 18 лет [43].
• Статины снижают риск венозного тромбоза [44]. Вывод был сделан после анализа 36 исследований с участием более 3,2 млн человек. Снижение риска оценивается в 15–25%.
• Розувастатин снижает риск контраст-индуцированной нефропатии у пациентов с СД и ХБП [45].
• У больных хронической обструктивной болезнью легких (ХОБЛ) использование статинов ведет к снижению общей смертности и смертности от ХОБЛ, уменьшению количества обострений, замедлению снижения легочной функции, уменьшению случаев госпитализации, повышению толерантности к нагрузке [46]. Возможное объяснение – противовоспалительный эффект статинов.
• Розувастатин сокращает сроки амнезии и дезориентации при травматическом поражении мозга (снижение риска амнезии по сравнению с контрольной группой на 46%, p Литература
Только для зарегистрированных пользователей
Для чего нужно принимать статины
Нужно ли пить статины?
По стандартам современной медицины атеросклероз и холестерин считаются «убийцами», вызывающими сосудистые катастрофы. И пациент даже с пограничным нарушением липидного спектра приговаривается к пожизненному приему вредного статина. Чтобы, не дай бог, не случилось инсульта или инфаркта. Но так ли страшен черт, как его малюют.
Есть много научных работ, где авторы критикуют доказательную медицину с ее процентами, факторами риска, которые якобы уменьшаются при употреблении статинов. Целевой уровень холестерина они называют маркетинговым ходом фармацевтической индустрии. Ведь доходы фармацевтических компаний от продажи статинов превышают миллиарды долларов.
Что такое холестерин? Вреден он или полезен?
Холестерин – это органическое жироподобное соединение, которое многие люди ошибочно считают очень вредным и абсолютно ненужным. А на самом деле без него человек просто не выживет! Это строительное вещество для каждой клеточной мембраны и всех стероидных гормонов. Без холестерина нет клеток, нет нервов, нет гормонов, нет секса, нет памяти, нет мышц!
Круговорот холестерина в организме.
80% необходимого для человека холестерина вырабатывает собственная печень, независимо от того, питаетесь вы салом или капустой. А недостающие 20% «импортируются» из мяса, жирных молочных продуктов, яичного желтка.
80%+20%=100%=cont. Это постоянная величина.
Чем меньше животных жиров поступает с пищей, тем интенсивнее печень синтезирует холестерин из углеводов, работая с перегрузкой вместо выведения токсинов из организма.
Жирная пища в 12-перстной кишке встречается с желчью и расщепляется. В кишечнике пищевой холестерин расходуется на обновление собственного эпителия, а оставшаяся часть всасывается в кровь. Если клетки кишечника потратят весь пищевой холестерин на себя, то в кровь он не поступит совсем, и анализы будут хорошими. На обезжиренной диете голодный кишечник попросит у печени эндогенного холестерина для своих мембран. Анализы на такой диете только испортятся. Вот такой компенсаторный природный механизм.
Жирная пища практически не влияет на показатели холестерина крови. Связь между поеданием жирной пищи и концентрацией холестерина в крови до сих пор не доказана.
В 1991 году Фред Керн опубликовал статью о мужчине 88 лет, употреблявшем от 20 до 30 куриных яиц в день в течение многих лет. Одно яйцо содержит 300 мг холестерина, а в 25 штуках получается 7500 мг. Но, ни ожирения, ни плохих анализов у пожилого мужчины не было. Для науки пациенту 2 месяца в пищу добавляли меченный радиоактивный холестерин. В контрольной группе принимали участие добровольцы, согласившиеся употреблять до 5 яиц 18 дней. Меченый холестерин поступал в печень, перерабатывался в желчные кислоты и удалялся через кишечник. При этом печень на 20% уменьшала выработку эндогенного холестерина. А у дедушки и у контрольной группы не было ухудшения в липидном спектре. Вывод: излишки пищевого холестерина удаляются из организма и диеты не нужны!
Долгожители и высокий холестерин! У всех людей с возрастом холестерин в крови постепенно неуклонно нарастает, даже у вегетарианцев. Это повышение продолжается до 60 лет, а затем цифры стабилизируются. Инсульты и инфаркты также чаще встречаются у пожилых. Поэтому легче всего в сердечнососудистых проблемах обвинить высокий холестерин.
Если бы холестерин был так вреден для здоровья, то в процессе эволюции особи с высоким его уровнем давно бы вымерли в результате естественного отбора. А у долгожителей холестерин, наоборот, повышен.
С 1986 года геронтологи Голландии в течение 10 лет изучали липидный спектр у 89-летних людей и анализировали причины их смерти. Оказалось, что смертность от сосудистых катастроф была одинаковой у пациентов с нормальным, умеренно повышенным и высоким уровнем холестерина крови. А вот от онкологии или инфекционных заболеваний реже умирали люди с высокими показателями холестерина.
Во втором эксперименте во Франции наблюдали за 92-мя женщинами. В начале эксперимента их возраст составлял 82 года и холестерин крови от 4,0 до 8,8 ммоль/л. За 5 лет умерли 53 пациентки преимущественно с хорошими цифрами холестерина. Минимальная смертность была при холестерине 7 ммоль/л.
В 2006 г в американском Институте старения у долгожителей, проживших более 100 лет, был изучен холестериновый профиль. Все они имели повышенный уровень «плохого» холестерина (ЛПНП), хорошую память и сохранный интеллект.
Выводы: Повышенный холестерин способствует долгожительству, не является фактором риска сердечнососудистых заболеваний, активирует иммунитет и уменьшает вероятность онкологических заболеваний. Искусственное снижение холестерина ухудшает память вплоть до деменции, приводит к преждевременному старению, дегенеративным болезням. Холестериновая теория несостоятельна, а насильственное снижение холестерина, наоборот, увеличивает смертность у пожилых людей.
Холестерин – это индикатор возраста, как седые волосы и морщины на лице. Холестерин у всех растет с возрастом. Холестерин всегда повышается по необходимости, по потребности организма.
Повышение холестерина у людей моложе 50 лет сигнализирует о серьезных скрытых болезнях и требует дополнительного обследования. Повышенный холестерин защищает, а не ослабляет организм. В молодом возрасте в разгар профессиональной карьеры много стрессов, требующих холестерина для воспроизводства кортизола.
При холестерине ниже нормы, как правило, плохо работает печень или организм поражен скрытым онкологическим процессом. Чем ниже уровень холестерина, тем ближе человек к смерти. Это маркер грозных заболеваний, таких как СПИД, цирроз печени, онкология, декомпенсированный сахарный диабет и др.
Какой холестерин жизненно необходим, а какой считается заклятым врагом человечества?
Холестерин, как любой жир, не растворим в воде. Для передвижения по крови ему нужны носители липопротеиды. На липопротеидах низкой плотности холестерин из печени по кровяному руслу «транспортируется» к другим органам, где из него синтезируются жизненно необходимые вещества.
ЛПНП переносят холестерин туда, где он будет востребован, поэтому ЛПНП должны быть в крови, несмотря на то, что их считают плохими. Но сейчас даже вредный холестерин реабилитирован. В период опасности, инфекции или воспаления для увеличения производства защитных спасительных гормонов нужно больше холестерина и ЛПНП.
В яичках у мужчин из холестерина вырабатывается тестостерон, а в яичниках у женщин эстрогены и прогестерон. Надпочечники из холестерина синтезируют гормон стресса кортизол, кожа на солнечном свету витамин Д, а головной мозг гормон радости серотонин. Холестерин способствует образованию новых синапсов в головном мозге, сохраняя память и умственные способности.
Липопротеиды высокой плотности возвращают из крови в печень излишки невостребованного холестерина, где он перерабатывается в желчь. ЛПВП считаются полезными, так как тормозят рост атеросклеротических бляшек.
Про анализы. Грамотно сдавать кровь на весь липидный спектр, в который входит и плохой холестерин (общий, липопротеиды низкой и очень низкой плотности, триглицериды) и хорошие липопротеиды высокой плотности. По результатам обследования рассчитывается коэффициент атерогенности.
Что такое атеросклероз?
Это болезнь, при которой на внутренней поверхности артерии нарастают холестериновые бляшки, нарушающие кровообращение в жизненно важных органах. Клинические симптомы (стенокардия, ОИМ, ишемический инсульт и др.) появляются лишь при сужении просвета сосуда более чем на 75%. Такие «закупоренные» сосуды действительно опасны для жизни и здоровья. Но виноват ли в этом холестерин?
Холестериновая причина атеросклероза. В 1912 году Николай Аничков сообщил, что в артериях кроликов после поедания яичных желтков образовались типичные атеросклеротические бляшки. И сделал вывод: «Если у животных так случилось, то и людям надо запретить есть жирную пищу». Не логично хотя бы потому, что кролики, в отличие от людей, 100% вегетарианцы, они никогда не ели яйца. Если животное кормить чужеродным для него продуктом, то оно обязательно погибнет. Но Аничков настаивал на главной роли экзогенного холестерина в развитии атеросклероза у людей, несмотря на то, что экспериментальные животные не приспособлены к перевариванию животных жиров.
Холестериновая теория атеросклероза, от якобы съеденного кусочка сливочного масла, никакой критики не выдержала. Ancel Keys (эксперимент в Миннесоте) подтвердил, что нет никакой связи между жирной пищей и холестерином в крови, если только вы не кролик и не курица.
Другие причины атеросклероза.
Воспалительная теория. Её основоположник Рудольф Людвиг Карл Вирхов утверждал, что в основе атеросклероза лежит повреждение интимы и сосудистое воспаление с последующей жировой инфильтрацией стенки артерии.
Курение, гипертония, сахарный диабет, вирусные инфекции (сейчас вроде и листерии с хламидиями обвиняют), высокий гомоцистеин образуют «дыру» в артерии. Сердце, сокращаясь до 80 раз в минуту, механическими ударами вызывает «трещины» в аорте.
Холестерин, независимо от его уровня в анализах, пассивно откладывается в месте дефекта, ремонтирует поврежденные артерии, сохраняя их целостность и защищая сосуды от разрыва. Если эндотелий не поврежден, то даже при холестерине 10 ммоль/л, бляшки не налипают. Но на месте дефекта даже при 4 ммоль/л бляшки начинают свой рост и наступают сосудистые катастрофы (инфаркты, инсульты).
Маркером сосудистого воспаления является СРБ (Ц реактивный белок). Чем выше его показатели в крови, тем сильнее системное воспаление и быстрее прогрессирует атеросклеротический процесс. Большие надежды для профилактики и лечения атеросклероза ученые возлагали на новые нестероидные препараты. Но оказалось, что коксибы только увеличивают сердечнососудистый риск.
Гипотиреоз. После удаления щитовидных желез у коз и овец, никогда не употреблявших жирную пищу, подскочил холестерин и развился атеросклероз коронарных артерий.
Как сейчас лечат атеросклероз? Врачи ориентируются на показатели уровня холестерина в крови. Если ЛПВП много, а ЛПНП мало, то это хорошо. Кардиологи советуют поддерживать уровень общего холестерина в пределах 5,2 ммоль/л. И даже при хороших анализах врачи советуют придерживаться обезжиренной диеты, чтобы холестерина и ЛПНП стало еще меньше. Да и норму в течение 20 лет постоянно занижают. Чем ниже норма, тем больше якобы больных людей, тем больше спрос на статины.
Статины ингибируют фермент ГМГ-КоА-редуктазу, который необходим для синтеза холестерина в печени, что приводит к снижению холестерина в крови.
В болезнях сердца холестерин не виноват! По показателям холестерина в крови нельзя просчитать риск сердечнососудистых катастроф.
Статины не нужно пить, если холестерин высокий, а болезней (ИБС, инфаркта миокарда в анамнезе и других) нет.
Однозначно, статины показаны при наследственной гиперхолестеринемии и атеросклеротической бляшке, перекрывающей мозговой кровоток более чем на 60%. А после ТИА на фоне такой бляшки или к сосудистому хирургу, или пить пожизненно эту гадость, или ждать парализации. Тут уж из 3-х зол выбирать приходиться наименьшее «зло».
Всемирная организация здравоохранения рекомендует изгнать «опальный» холестерин из рациона питания, запрещая животные жиры. Страх перед пищевым холестерином довел до абсурдного «обрезания» куриных яиц, с выбрасыванием полезного желтка. Но если не доказана связь холестерина в пище с уровнем холестерина в крови и бляшками, то зачем себя мучить жесткими диетами? Постепенно медицинская наука реабилитирует богатую холестерином пищу и даже яйца с салом, признав их полезной для здоровья пищей!
Обезжиренные диеты ухудшают анализы. Низкое количество холестерина в пище плохо влияет на здоровье и на показатели анализов, подавляет секрецию желчи и ЛПВП, способствует нарастанию плохого холестерина.
Диетические помешательства и статины уничтожают «сырьё» для производства половых гормонов, вызывая сексуальную дисфункцию, бесплодие, ранний климакс или преждевременные роды. Недостаток пищевого холестерина в рационе детей может привести к рахиту. Головной мозг при дефиците холестерина страдает от депрессии, провоцирует агрессивное поведение и склонность к самоубийству. Искусственное понижение уровня ЛПНП оставляет в дефиците все органы, которые в нем нуждаются. Представляете, сколько функций организма страдает при искусственном снижении холестерина?
Сливочное масло, сметану, жирные сыры, натуральное молоко от «коровы», деревенские яйца, мясо и прочую вкуснятину я покупаю сама и не запрещаю своим пациентам. Только прошу соблюдать меру, считать калории и следить за весом.
Врагами сердечного здоровья во всем мире признаны трансжиры, которые вредны в любом количестве. В России с 1 января 2018 года законодательно ограничено их содержание в спреде и маргарине. В остальных продуктах они даже не указывается на упаковке. Поэтому в Россию поставляются продукты, запрещенные в странах Евросоюза и США. Обязательно в магазине читайте состав кондитерских изделий, выпечки, печенья и хлеба.
Атеросклероз – это заболевание, которое не лечится понижением холестерина.
Холестерин легко снизить лекарствами. Труднее устранить первопричину, повреждение сосуда, а не бездумно понижать холестерин. Холестерин выполняет защитную функцию, он лечит сосуды от этих повреждений. Статины блокируют холестерин и повреждения увеличиваются. Чем ближе к старости, тем больше требуется холестерина на ремонт сосудов, для поддержания себя в порядке.
А на другие факторы риска, влияющие на здоровье сосудов, очень тяжело воздействовать. Этот путь к здоровью сложный, долгий, трудоемкий и дорогой. Проще принять волшебную таблетку, которая поможет полностью выздороветь. Но такого не бывает.
А как лечить сосуды? Да очень просто! При сбалансированном питании, отсутствии стрессов, хорошей физической активности и соблюдении здорового образа жизни у вас не будет атеросклероза даже при высоком уровне холестерина, здоровые сосуды не будут нуждаться в «штукатурке». При отказе от курения угарный газ не повредит интиму сосудов, и там не будет для ее восстановления откладываться холестерин. Физическая активность стимулирует общий и местный кровотока.
Антихолестериновая тарелка.