Доброкачественная гиперплазия лимфоузлов что
Гиперплазия
Оглавление
Под гиперплазией понимают изменение строения тканей, сопровождающееся увеличением в них количества составляющих их клеток. При этом в клеточных элементах растет количество внутренних структур. Такое разрастание тканей связано с тенденцией к ускоренному клеточному делению под действием физиологических (естественных) или патологических причин. Оно может привести к увеличению органа или его части в размере, что напоминает доброкачественную опухоль.
Гиперплазия может быть предраковым состоянием. При дальнейшем увеличении количества клеток в них появляются мутации, характерные для опухолевого роста, меняется форма. Поэтому необходимо своевременное распознавание этого процесса и лечение соответствующих заболеваний.
Классификация гиперплазии
Гиперплазии в первую очередь подвергаются клетки, которые и в норме достаточно быстро делятся. Чаще всего они выстилают слизистые оболочки (эндотелий), образуют железы (железистая гиперплазия) или входят в состав иммунной системы (лимфоидная гиперплазия).
В зависимости от распространенности патологического процесса различается очаговая гиперплазия, диффузная, а также подобные клетки могут образовывать ограниченные образования – узлы и полипы.
Примером физиологического процесса служит гиперплазия молочных желез во время беременности и грудного вскармливания. При этом разрастаются клетки, секретирующие молоко. Этот процесс обратимый, впоследствии железистая ткань постепенно сменяется жировой.
При заболевании в начальной стадии под действием патологических стимулов возникает доброкачественная гиперплазия. Она проявляется лишь увеличением количества клеток в ткани без изменения их свойств. В дальнейшем в таких клетках происходят структурные изменения, и процесс приобретает черты предракового. Так возникает, например, атипическая гиперплазия эндометрия.
Причины и признаки гиперплазии
Основные причины гиперплазии:
Гиперплазия считается естественной реакцией организма на воздействие какого-либо стимула, например, гормона. При устранении провоцирующего фактора постепенно исчезают и симптомы гиперплазии. Этим она отличается от неопластических процессов, лежащих в основе рака и доброкачественных опухолей, которые не реагируют на прекращение действия вредного фактора. Однако патологическая гиперплазия может постепенно трансформироваться в неоплазию.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.
Наиболее часто встречаются такие клинические формы:
Лечение гиперплазии
Эти морфологические изменения тканей могут привести:
Лечение гиперплазии зависит от того, в каком органе она сформировалась и насколько она выражена. Например, при поражении эндометрия необходима консультация гинеколога, а сама терапия включает назначение лекарственных препаратов, выскабливание при кровотечении или другие хирургические методы.
При гиперплазии щитовидной железы может быть достаточно восстановить поступление йода в организм. Если образовавшийся узел слишком крупный и сдавливает трахею, мешает дыханию и глотанию, его удаляют хирургическим путем.
Гиперплазия простаты лечится с помощью лекарственных средств, а при их неэффективности назначается операция – резекция железы.
Определить, как лечить гиперплазию в каждом индивидуальном случае, может только врач. Народные методы в этом случае будут малоэффективны, а отсутствие своевременной помощи может стать причиной злокачественного перерождения гиперплазированных тканей.
Преимущества клиники для всей семьи «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» приглашает на обследование и лечение при гиперпластических процессах любой локализации:
Для записи на прием приглашаем позвонить по телефону, указанному на сайте, или заполнить соответствующую заявку.
Рекомендовано к прочтению:
© Сеть семейных клиник
«Мама Папа Я», 2018
Этиология и патогенез гиперплазии лимфоузлов
Дата обновления: 10 января 2021
Дата создания: 10 мая 2018
Еще одна большая проблема современной клинической медицины – это гиперплазия лимфоузлов. Что представляет собой данное патологическое состояние? В этой статье мы постарались разобраться.
Гиперплазия лимфоузлов – это патологическое увеличение объема лимфоидной ткани, для которого характерно бесконтрольное размножение клеток. Именно такое чрезмерное деление клеток, как правило, приводит к образованию опухолей. Впрочем, гиперплазия лимфатических узлов – это не первичная патология, а лишь симптом, который сигнализирует о том, что в организме проходит воспалительный процесс и произошло бактериальное или вирусное заражение.
Причины гиперплазии лимфатических узлов
Стоит оговориться, что лимфатические узлы есть не только в лимфатической системе, но и в костном мозге, ЖКТ, слизистых органах дыхания, органах мочеполовой системы и т.д. В случае, если те или иные органы поражены инфекционным агентом, а также когда имеет место воспалительный процесс, происходит разрастание лимфоидной ткани, так как вирусы и бактерии провоцируют выработку защитных антител и увеличение количества лимфоцитов.
В данном случае, мы будем говорить не о таких состояниях, а о гиперплазии регионарных лимфатических узлов. Причин такой гиперплазии может быть множество:
В случае если организм поражен бактериями или вирусами, именно в лимфоузлах скапливаются продукты жизнедеятельности этих микроорганизмов, что, собственно и вызывает увеличение лимфатических узлов. Стоит заметить, что локализация гиперплазии может рассказать о многом, ведь регионарные лимфоузлы располагаются рядом с теми или иными органами или их системами и могут указать врачам, где именно нужно искать патологические изменения.
Таким образом, можно резюмировать, что гиперплазия лимфоузлов может иметь следующее происхождение:
Если гиперплазия имеет инфекционную этиологию, то она является следствием поражения организма следующими инфекционными агентами:
И это далеко не полный перечень патологических состояний, которые могут стать причиной гиперплазии лимфоузлов.
Злокачественная гиперплазия лимфоузлов может быть первичной или вторичной. Первичной формой патологии являются лимфомы. Среди других причин гиперплазии – онкопатологии различных органов и систем. В этом случае в патологический процесс могут быть вовлечены те или иные лимфатические узлы по всему телу пациента. По локализации патологического процесса можно сделать предположения о характере злокачественных изменений:
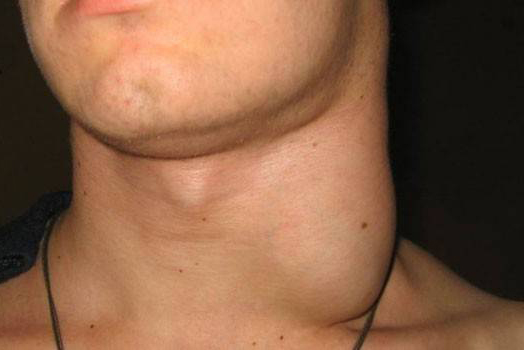
Реактивная гиперплазия лимфатических узлов, как правило, является следствием различных аутоиммунных заболеваний, таких как ревматоидные артриты, системная красная волчанка, грануломатоз и другие. Кроме того, патологическое состояние может стать следствием болезней накопления, таких как эозинофильная гранулема. Наблюдается реактивная гиперплазия лимфатических узлов при лучевой терапии, химиотерапии, лечении сывороточными препаратами, которые имеют животное происхождение. Реактивная гиперплазия, как правило, вовлекает в патологический процесс шейные лимфоузлы, а также лимфоузлы нижней челюсти.
Впрочем, увеличение лимфоузлов в той или иной области может быть свидетельством функциональных нарушений органов или их систем, а потому пациенту непременно показано полное обследование и дифференциальная диагностика.
Диагностика гиперплазии лимфатических узлов
 |
| Pulmonary Pathology Flickr |
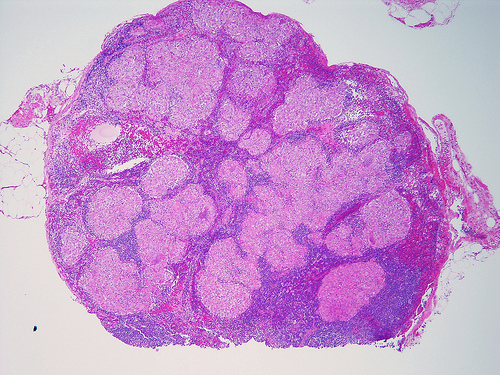
Диагностика такой патологии как гиперплазия лимфатических узлов требует дифференциального подхода и учета многих факторов. По этой причине для постановки уточненного диагноза пациентам необходимо полное обследование и консультация квалифицированных специалистов. Если у вас увеличены какие-либо лимфатические узлы, то вам необходимо первым делом обратиться к врачу-инфекционисту.
После визуального осмотра, пальпации лимфатических узлов и сбора анамнеза пациенту выдают направления на различные диагностические процедуры и клинические лабораторные исследования. Так для правильной диагностики необходимо всестороннее обследование, в которое входит:
Это не полный перечень исследований и дополнительные методы диагностики могут быть применены в определенных клинических случаях, если врач считает их необходимыми. Самый информативный метод диагностики, по мнению многих специалистов – это именно пункция лимфатического узла. Этот метод позволяет поставить точный диагноз в половине из всех клинических случаев.
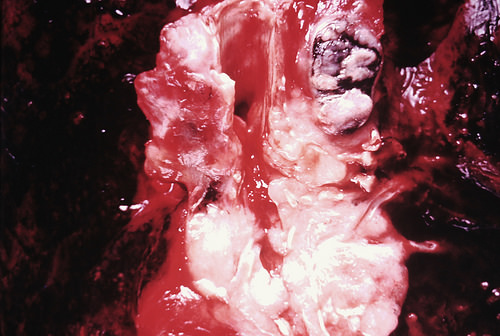
Лечение гиперплазии лимфатических узлов
 |
| Pulmonary Pathology Flickr |
В лечении гиперплазии лимфатических узлов нет единой терапевтической схемы, что объясняется тем, что данное состояние является не причиной, а следствием тех или иных патологических состояний. Поэтомы лечить следует, прежде всего, не саму гиперплазию лимфоузлов, а причину, по которой эта гиперплазия возникла.
Если гиперплазия имеет вирусную или бактериальную этиологию, то лечение должно быть направлено на то, чтобы помочь организму пациента справиться с инфекцией. Для этого проводят пробы на чувствительность к антибиотикам и назначают адекватную антибактериальную терапию. Когда обострение заболевания останется позади, эффективными могут показать себя некоторые методы физиотерапии, такие как УВЧ. Пациенту рекомендуется, кроме прочего, принимать поливитаминные комплексы, в особенности, богатые витаминами группы В. При специфических инфекциях, таких как ВИЧ или туберкулез, назначаются соответствующие специфические препараты в индивидуальном порядке с учетом результатов лабораторных исследований и других факторов.
Если диагностированы аутоиммунные заболевания или злокачественные перерождения клеток, то антибиотики здесь не помогут. В этом случае нужна специфическая терапия, которая подбирается индивидуально для каждого пациента.
Медицинский прогноз при гиперплазии лимфоузлов
Медицинский прогноз также зависит от того, по каким именно причинам возникла гиперплазия. При неспецифической инфекционной этиологии – прогноз благоприятный и терапия не представляет сложности.
При некоторых аутоиммунных заболеваниях прогноз оценивается как условно неблагоприятный. Прогноз при злокачественных опухолях различных органов зависит от стадии развития патологического процесса. При первых стадиях заболевания – прогноз условно благоприятный.
Самолечение при увеличении лимфоузлов абсолютно недопустимо и лимфоузлы ни в коем случае нельзя согревать или предпринимать другие манипуляции, которые популярны в народной медицине. При любых изменениях настоятельно рекомендуем обратиться к врачу для того, чтобы установить причину гиперплазии лимфоузлов той или иной локализации.
В 2013 году окончила Гомельский Государственный Медицинский Университет по специальности «Лечебное дело». В 2013-2014 гг. прошла интернатуру по специальности «терапия».
Работаю с 2014 года в поликлинической организации здравоохранения.
Прошла курсы повышения квалификации в 2020 году по специальности «Общая врачебная практика».
Круг профессиональных интересов: терапия, эндокринология, кардиология.
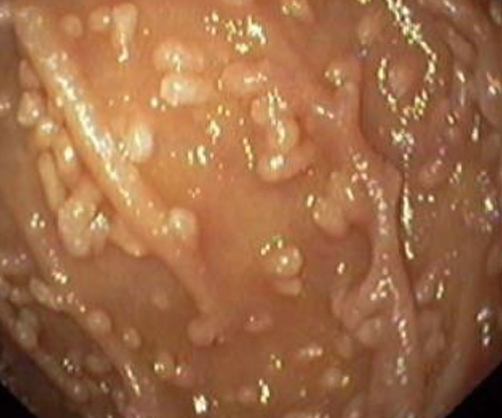
Нодулярная лимфоидная гиперплазия (НЛГ)
Нодулярная лимфоидная гиперплазия (НЛГ) ― довольно редкое доброкачественное заболевание, характеризующееся множественными узелками в слизистой оболочке различных отделов желудочно-кишечной трубки: тонкой и толстой кишки, а также желудка.
Распространенность этого заболевания до конца неизвестна, оно достаточно часто встречается у детей до 10 лет, однако иногда может наблюдаться и у взрослых лиц.
Классификация НЛГ
Выделяют две формы заболевания:
1) Фокальная НЛГ ― представлена отдельными очагами, локализованными чаще всего в терминальном отделе подвздошной кишки, прямой кишке и других участках желудочно-кишечного тракта
2) Диффузная НЛГ ― для этой формы характерно вовлечение больших участков желудочно-кишечной трубки (например, вся тонкая кишка).
Этиопатогенез НЛГ
Патогенетические механизмы развития НЛГ до сих пор остаются неясными. Однако существуют несколько теорий, которые отличаются друг от друга в зависимости от того, имеется ли у пациента ассоциированное иммунодефицитное состояние или нет.
Так, если у пациента подтвержден иммунодефицит, то образование узелков в слизистой оболочке может быть результатом скопления предшественников плазматических клеток (неспособных к полноценному созреванию В-лимфоцитов).
НЛГ при отсутствии нарушений иммунодефицита может быть связана с иммунной стимуляцией лимфоидной ткани кишечника. Эта гипотеза предполагает наличие постоянных раздражителей (триггеров) в просвете желудочно-кишечной трубки, чаще всего инфекционного происхождения. Повторяющаяся стимуляция иммунных клеток может привести к возможной гиперплазии лимфоидных фолликулов. Такой механизм может объяснить нередкую ассоциацию лямблиоза и Helicobacter pylori с НЛГ (см.ниже).
Клинические проявления НЛГ
Зачастую НЛГ не имеет никаких симптомов и является случайной находкой во время эндоскопического исследования желудка, толстой и тонкой кишки. Однако некоторые исследователи связывают НЛГ с желудочно-кишечными симптомами, такими как хроническая диарея, боль в животе, желудочно-кишечное кровотечение (оккультное или явное, из прямой кишки) и кишечная непроходимость (очень редко). У части пациентов может отмечаться потеря белка и снижение массы тела.
Насколько велик вклад НЛГ в возникновение симптомов, до сих пор остается неясным. Является ли это состояние первопричиной жалоб или НЛГ ― всего лишь случайная находка у пациента с желудочно-кишечной симптоматикой? Вопросов больше, чем ответов.
Ассоциированные с НЛГ заболевания и состояния
Достаточно часто по сравнению с другими лицами НЛГ выявляется у пациентов с иммунодефицитами. Так, 20% больных, страдающих общим вариабельным иммунодефицитом (ОВИД), имеют НЛГ. ОВИД ― заболевание, характеризующееся снижением уровней иммуноглобулинов различных субклассов (G, A, M), нарушенным иммунным ответом из-за снижения выработки антител. Пациенты часто страдают рецидивирующими бактериальными инфекциями дыхательных путей, аутоиммунными заболеваниями и имеют повышенный риск развития онкологических патологий. НЛГ при ОВИД обычно генерализованная, с вовлечением всей тонкой кишки.
НЛГ нередко ассоциирована с селективным дефицитом IgA, который выявляется у 1 из 300-700 лиц европеоидной расы. У таких людей отмечается снижение уровня IgA в крови ниже 0,7 г/л при нормальных или даже повышенных уровнях других иммуноглобулинов. Большинство лиц с селективным дефицитом IgA бессимптомны, однако у части из них встречаются рецидивирующие инфекции верхних дыхательных путей, аутоиммунные заболевания, аллергии и желудочно-кишечные патологии (целиакия, НЛГ).
НЛГ может быть ассоциирована с лямблиозом как у лиц с нормальным иммунным ответом, так и с иммунодефицитом. Триада НЛГ + лямблиоз + снижение уровня гамма-глобулинов известна как синдром Германа (англ. Herman’s syndrome).
Инфекция Helicobacter pylori может быть причиной развития НЛГ с вовлечением желудка и 12-перстной кишки.
НЛГ также нередко встречается у лиц с ВИЧ-инфекцией, может быть ассоциирована с семейным аденоматозом толстой кишки и синдромом Гарднера.
Существуют данные о возможной ассоциации синдрома раздраженного кишечника (СРК) с НЛГ. При этом рядом авторов НЛГ рассматривается как проявление малоактивного воспаления в слизистой оболочке толстой кишке у пациентов с СРК.
Осложнения НЛГ
НЛГ ― заболевание доброкачественное, и крайне редко приводит к развитию осложнений. Однако описаны случаи кишечной непроходимости у лиц с распространенным процессом в тонкой кишке, а также кишечных кровотечений..
Известно, что у лиц с НЛГ повышается риск лимфопролиферативных заболеваний (лимфомы), однако точный риск не установлен.
Диагностика НЛГ
Существует два основных метода диагностики НЛГ:
1) Эндоскопический ― выявление узелков различных размеров (2-10 мм, в среднем 5 мм) на слизистой оболочке желудка, тонкой кишки, толстой/прямой кишки. Такие узелки (чаще всего в виде выступающих папул) могут быть обнаружены при гастроскопии (ЭГДС), колоноскопии, энтероскопии или капсульной эндоскопии.
На фото ― НЛГ в 12-перстной кишке.
2) Гистологический метод ― выявление в слизистой оболочке и в поверхностной части подслизистого слоя увеличенных (гиперплазированных) лимфоидных фолликулов, которые обычно формируют группы, и могут практически сливаться между собой.
Дифференциальный диагноз
Дифференциальный диагноз ЛНГ проводится с лимфопролиферативными заболеваниями (лимфома тонкой кишки, желудка). При локализации НЛГ в толстой кишке ее элементы (узелки) могут напоминать аденоматозные полипы.
Важно помнить, что у некоторых пациентов при проведении илеоколоноскопии в подвздошной кишке могут также выявляться лимфоидные фолликулы. В этой зоне концентрация лимфоидных фолликулов максимальная по сравнению с другими отделами кишечной трубки. При этом в отличие от НЛГ узелки (те самые лимфоидные фолликулы) небольших размеров (1-3 мм, реже больше), они располагаются отдельно друг от друга, не сливаясь, между ними видны участки нормальной слизистой. Эти изменения не следует рассматривать как патологию, они ― вариант нормы.
Лечение НЛГ
Сама по себе ЛНГ не требует лечения. В случае, если имеются ассоциированные заболевания (лямблиоз, инфекция Helicobacter pylori), следует провести терапию, направленную на удалению возбудителя.
Прогноз НЛГ
Прогноз НЛГ в целом благоприятный, в большинстве случаев требуется лишь динамическое наблюдение за пациентом.
Лимфаденопатия
Лимфаденопатия – это состояние, которое характеризуется увеличением размеров периферических лимфатических узлов, изменением их консистенции и подвижности. Оно развивается вместе с повышением общей температуры тела, увеличением селезёнки и печени. Даже небольшое увеличение лимфоузлов говорит о том, что в организме развиваются патологические процессы, которые требуют адекватного лечения. Оно может охватить одну или несколько структур и стать причиной воспалительных процессов.
Пройти диагностику и лечение лимфоденопатии в Москве приглашает гематологическое отделение ЦЭЛТ. Вы имеете возможность проконсультироваться у ведущих отечественных гематологов, в арсенале которых имеются современные методики и мощная база, позволяющая быстро и точно устанавливать диагноз. Они проводят лечение в соответствии с международными стандартами. Узнать стоимость услуг можно в разделе «Услуги и цены». Во избежание недоразумений, не забывайте уточнять цифры на консультации или у наших операторов: +7 (495) 788 33 88.
Лимфаденопатия: что это такое?
Увеличенные лимфатические узлы имеют вид мягких или плотных образований округлой формы, расположенных под нижней челюстью, в шейной, подмышечной, паховой или других областях. Они могут иметь гладкую или бугристую поверхность и очень часто развиваются после перенесённых инфекций и воспалений в острой форме. Иногда их появление спровоцировано травматическими повреждениями кожного покрова или введением вакцины.
Лимфаденопатия развивается вследствие скопления в лимфаденоидной ткани клеток определённого типа. Реакцию нередко провоцирует усиленный ток крови, увеличение количества лимфоцитов и макрофагов в ответ на появление в организме чужеродных генов. Буквально за одну неделю узел может увеличиться в пять-пятнадцать раз. О патологическом состоянии говорят в том случае, если наряду с превышением размера, налицо изменение плотности, подвижности и поверхности структуры. При ощупывании она может быть достаточно болезненной или безболезненной.
Поводы для обращения в наш центр диагностики лимфаденопатии в Москве: самостоятельное выявление крупных узлов, которые не болят, ощущение интенсивной боли во время прощупывания, другие симптомы в виде высыпания, повышения температуры тела, утраты веса, быстрой утомляемостью. Особенно опасными могут быть узлы, которые не проходят более двух месяцев, расположенные в разных областях, диаметром более двух сантиметров, увеличение которых произошло без видимых причин.
Лимфаденопатия: классификация и причины
Классификация лимфаденопатии основывается на целом ряде параметров, начиная с локализации поражённых структур и заканчивая их болезненностью и размерами:
Лимфаденопатия: симптомы
Основным клиническим проявлением лимфаденопатии является аномальное увеличение узлов лимфатической системы. Оно сопровождается целым рядом других клинических проявлений:
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
Кроме осмотра, пациенту назначают диагностические исследования:
Лимфаденопатия: лечение
Разработка тактики лечения осуществляется специалистами ЦЭЛТ исходя из полученных результатов диагностики и индивидуальных показателей пациента. В первую очередь, усилия направляют на устранение патологического состояния, которое стало инициирующим фактором для развития лимфаденопатии. При выявлении гнойных поражений лимфатических структур или выявлении бактериальных инфекций больному назначают антибактериальную терапию. При наличии показаний возможно хирургическое удаление узла.
Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств. Чаще всего, лимфаденопатия проходит через один-полтора месяца после того, как устранена причина, вызвавшая её. В противном случае, гематолог назначает биопсию и разрабатывает новую тактику лечения.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет от двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. В частности в отделении отоларингологии доступна септопластика, позволяющая повысить качество жизни пациента.
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Диагностика лимфаденопатий
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
Первый этап заключается в сборе жалоб, данных анамнеза жизни и анамнеза заболевания, эпидемиологического анамнеза и физикального исследования (рис.1) (II A).
Рисунок 1. Алгоритм первичной диагностики пациентов с ЛАП 
Жалобы и анамнез:
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий. 
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения. 

Таблица 5. Значение клинических признаков при лимфаденопатии. 

Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
3. Правила выбора лимфатического узла и выполнения его биопсии:

Алгоритм дифференциальной диагностики после проведения биопсии лимфатического узла представлен на рисунке 2 и основан на выявленных морфологических изменениях. В случаях с морфологической картиной опухолевого поражения (лимфома или нелимфоидная опухоль) проводиться ряд дополнительных исследований (иммуногистохимическое и/или молекулярно-генетическое исследование) для уточнения нозологической формы согласно ВОЗ классификации. При отсутствии опухолевого поражения, устанавливается гистологический вариант ЛАП согласно дифференциально-диагностическим группам (таблица 6), в зависимости от которого проводятся/непроводятся дополнительные исследования – повторный сбор жалоб, данных анамнеза жизни, заболевания, объективного осмотра, лабораторное и инструментальное исследования (рисунок 2).
Рисунок 2. Алгоритм постбиопсийной диагностики ЛАП 
Лечение
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует. Проводить консервативное лечение следует в случае доказанной неопухолевой природы ЛАП:
Уровень убедительности рекомендаций В (уровень достоверности доказательств – III).
Медицинская реабилитация
Профилактика
Информация
Источники и литература
Информация
Они предназначены для врачей-гематологов, онкологов, терапевтов, инфекционистов, хирургов, педиатров, работающих в амбулаторно-поликлинических условиях, организаторов здравоохранения.
Поспелова Татьяна Ивановна, д.м.н., профессор, заведующая кафедрой терапии, гематологии и трансфузиологии Федерального государственного бюджетного образовательного учреждения высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.