Долевая пневмония неуточненная что значит неуточненная
Долевая пневмония неуточненная (J18.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Период протекания
Минимальный период протекания (дней): 11
Максимальный период протекания (дней): не указан
Длительность протекания заболевания указана для молодых пациентов с неотягощенным фоном.
Этиология и патогенез
Фибринозная воспалительная реакция плевры (возникающая в самом начале, в ответ на воспаление паренхимы, при консолидации легочной ткани и достижении ею поверхности легкого) называется фибринозным(крупозным) парапневмоническим плевритом. Как и пневмония, плеврит способен к самостоятельному разрешению, но чаще он организуется, оставляя после себя плотные бляшки на поверхности плевры или соединеительнотканные спайки между плевральными листками.
Эпидемиология
Крупозная пневмония диагностируется практически всегда у взрослых, очень редко – у детей; мужчины заболевают чаще, чем женщины. Распространена крупозная пневмония повсеместно, встречается во всех возрастных группах, однако наиболее часто в 18-40 лет.
Факторы и группы риска
— алкоголизм
— плохие материально-бытовые условия
— гипо- и авитаминоз
— плохое питание
— курение
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Заболевание начинается остро, потрясающим ознобом. Среди полного здоровья, обычно во второй половине дня, больной вдруг ощущает резкий холод, начинает дрожать всем телом, зубы у него стучат, чувство тяжелого недомогания заставляет лечь в постель. Озноб длится около получаса и постепенно сменяется сильным жаром. Температура повышается до 39—40°, затем лихорадка принимает постоянный, реже волнообразный характер. Падение температуры обычно критическое; кризис при отсутствии лечения антибиотиками наступает на 7—11-й день и продолжается менее суток. С применением антибиотиков течение крупозной пневмонии может быть оборвано уже в первой фазе. Температура падает до нормы в срок от 2 до 3 дней в 75—80% случаев.
В первые часы заболевания появляется колющая боль в боку, усиливающаяся при дыхании, сухой мучительный кашель. Иногда при нижнедолевой пневмонии боль возникает в области живота, симулируя острый аппендицит, приступ желчнокаменной или почечной колики. Через 2—3 дня болезни появляется густая, вязкая, трудно отделяемая мокрота. Характерно выделение «ржавой» мокроты. Количество ее колеблется от 50 до 100—200 мл в сутки. Больной неспокоен, на щеках лихорадочный румянец (больше на стороне поражения), глаза блестят; заметно движение крыльев носа; около губ и носа часто видно пузырьковое высыпание (herpes).
Дыхание всегда учащено: 30—40 в минуту и более. Оно поверхностно, так как глубокое дыхание болезненно из-за сопутствующего сухого плеврита. При осмотре довольно отчетливо заметно отставание той половины грудной клетки, где расположен воспалительный процесс.
Пальпаторно определяется усиление голосового дрожания в области уплотненной доли легкого. Голосовое дрожание ослабевает при сопутствующем экссудативном плеврите. Данные перкуссии и аускультации зависят от стадии развития воспаления легкого. В первый день заболевания вследствие гиперемии стенок альвеол «перкуторный легочный звук принимает тимпанический оттенок. При выслушивании определяется ослабленное везикулярное дыхание и крепитация (crepitatio indux). Она бывает хорошо слышна на высоте глубокого вдоха, особенно после покашливания. Возникает крепитация вследствие слипания при выдохе и разлипания при вдохе альвеол, покрытых липким экссудатом.
По мере уплотнения легкого соответственно границам пораженной доли определяется тупой тон и бронхиальное дыхание. Нередко можно уловить шум трения плевры. С началом разрешения тупость уменьшается, снова появляется более грубая крепитация (crepitatio redux), выслушиваются мелкопузырчатые хрипы; бронхиальное дыхание постепенно исчезает и заменяется везикулярным.
Бронхофония при крупозной пневмонии усилена. Выявление этого симптома весьма ценно для распознавания очагов воспаления, расположенных в глубине легкого (центральная пневмония).
Диагностика
Высокий процент расхождений диагноза (22,4 %) и цифры досуточной летальности (55,3%), по отдельным данным в РФ, свидетельствуют о неудовлетворительном качестве клинической диагностики заболевания на догоспитальном этапе.
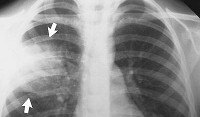
Рентгенологическая диагностика. Патогомоничными типичными признаками считаются
— гомогенность инфильтрации доли или сегмента;
— отчетливая плевральная реакция;
— выпуклые границы пораженной доли.
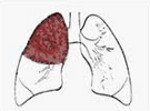
Крупозная пневмония обычно развивается в одном легком (чаще справа) и может захватывать одну, две, три доли или даже быть двусторонней. Иногда при развитии характерной гомогенной пневмонической инфильтрации в проекции доли в контрлатеральном легком визуализируется небольшая очаговая инфильтрация. Данная рентгенологическая «находка» укладывается в клинику крупозной пневмонии и формулировки диагноза не меняет.
Изменения рентгенологической картины в разных стадиях развития долевой пневмонии
Динамика теневой картины
1. Усиление и обогащение легочного рисунка вследствие гиперемии.
2. Расширение тени корня на стороне поражения, с потерей его обычной структуры и последующей гомогенизацией.
3. Прозрачность легочной ткани обычная.
4. Нежное снижение прозрачности легочной ткани.
5. Более высокое, чем в норме, положение купола диафрагмы, со стороны поражения.
Красного и серого опеченения.
1. Интенсивное снижение прозрачности легочной ткани, прилежащая плевра утолщена, тень корня расширена, гомогенизирована.
2. Корень лёгкого, на стороне поражения расширен, тень его гомогенизирована.
3. Более высокое, чем в норме, положение купола диафрагмы, со стороны поражения.
1. Уменьшение интенсивности тени пораженного участка, неоднородность структуры затемнения.
2. Фрагментация массива тени, и уменьшение её в размерах.
3. Тень корня расширена, не структурная, гомогенизированная.
4. Легочной рисунок усилен, обогащен, на месте, ранее существовавшего снижения прозрачности легочной ткани.
Остаточные изменения, которые определяются в течение 4 недель после «клинического выздоровления»
1. Усиление и обогащение легочного рисунка.
2. Расширенная и частично гомогенизированная тень корня лёгкого.
Разновидности и особенности течения (по скиалогической картине) некоторых пневмоний.
2. Интенсивность тени поражения больше в медиальных отделах.
Перисциссурит. Эта форма крупозной пневмонии скиалогически отображается в виде синдрома «Затемнения без анатомических границ», при которой участки воспалительной инфильтрации локализуются по ходу междолевых щелей (плевры), по периферии долей и отделены от грудной стенки массивом «не пораженной легочной ткани».
Для перисциссурита характерно:
— чёткий контур по ходу междолевой плевры, нечеткость контуров с интактной легочной тканью;
— визуализация просветов сегментарных и субсегментарных бронхов на фоне инфильтрированной легочной ткани;
— стандартная конфигурация междолевых щелей, что свидетельствует об отсутствии объёмного уменьшения;
— некоторая гомогенизация и расширение тени корня на уровне патологического процесса
КТ показана при резистентности к проводимой терапии и в целях дифдиагностики.
ЭКГ целесообразна для ранней диагностики поражений миокарда.
Прочие методы визуализации важны для своевременной диагностики осложнений.
Лабораторная диагностика
Выделение возбудителя. Т.к. этиология заболевания почти исключительно связана с пневмококком, его высеваемость составила 24 %. Бактериоскопически ланцетовидный диплококк определен в 100 % исследований, гистобактериоскопически в 86,2 %. Таким образом бактериоскопия мокроты остается «золотым стандартом» в диагностике этиологии долевой пневмонии.
ОАК. явный нейтрофильный лейкоцитоз до 20- 30х109/л, сдвиг лейкоцитарной формулы влево до юных типов нейтрофильных гранулоцитов и миелоцитов. О значительной патогенности возбудителей болезни и низкой устойчивости иммунитета свидетельствует гиперлейкоцитоз более 40х109/л или лейкопения менее 5х109/л. Часто регистрируют токсическую зернистость нейтрофилов. Количество эозинофилов уменьшается, эозинофилия диагностируется только при тяжелых формах. Часто регистрируют относительный или абсолютный моноцитоз и лимфопения. СОЭ в большинстве случаев значительно повышена. Тяжелые формы характеризуются тромбоцитопенией и геморрагическими высыпаниями
ОАМ. протеинурия, уробилинурия, цилиндурия, признаки олигоурии.
Дифференциальный диагноз
Для тромбоэмболии мелких ветвей легочной артерии характерно внезапное, часто приступообразное появление одышки или диспноэ с резкой болью в грудной клетке. Нередко отсроченное (на 3-5 дней) повышение температуры тела без предшествующего озноба. Отсутствие выраженной интоксикации в начале заболевания даже при высокой температуре, кровохаркание с выделением мокроты красноватого цвета. Часто на электрокардиограмме отмечаются, признаки гипертрофии или перегрузки правых отделов сердца при незначительно выраженной инфильтрации или даже при ее отсутствии. Для больных с тромбоэмболией ветвей легочной артерии характерна иктеричность, которая не сопровождается поражением печени. Физикальные методы исследования не специфичны, и не имеют решающего диагностического значения.
Важную роль играет рентгенологическое исследование, при помощи которого удается определить выбухание конуса легочной артерии, резкое расширение корня легкого, регионарное ослабление или исчезновение легочного рисунка и высокое стояние купола диафрагмы на стороне поражения. Спустя несколько суток, можно констатировать признаки инфаркта легкого, проявляющиеся в возникновении затемнения в виде «груши», полосы или «ракеты». Из биохимических показателей имеет значение повышение уровня лактатдегидрогеназы и билирубина.
Долевую пневмонию целесобразно дифференцировать с очагово-сливной бронхопневмонией (J18.0) для которой характерны связь с респираторными заболеваниями, более постепенное, размытое начало, отсутствие цикличности в клиническом течении, наличие очагов и отсутствие характерных долевых и плевритных изменений на рентгенограмме, слизистый или слизисто-гнойный характер мокроты..
Осложнения
Осложнения чаще наблюдаются со стороны органов дыхания (плеврит, иногда гнойный, хроническая пневмония, абсцесс легкого), значительно реже — со стороны других органов (нефрит, гепатит, менингит, перикардит). Среди легочных осложнений, наиболее частыми были нагноения (30,9 %), поражения сосудов (21,1 %), экссудативный плеврит (19,1 %). Важными внелегочными осложнениями были менингит (11,2 %), кровоизлияния в надпочечники (4,6 %), перикардиты и эндокардиты с поражением аортального клапана (3,3 %). Танатогенетически значимыми в целом из осложнений были изменения в сердце (33,5 %), почках (34,2 %).
Лечение
Прогноз
Госпитализация
Профилактика
Информация
Источники и литература
Информация
1. Современная характеристика крупозной пневмонии по материалам паталогоанатомических вскрытий тема диссертации и автореферата по ВАК 14.03.02, кандидат медицинских наук Свистунов, Владимир Владимирович Научная библиотека диссертаций и авторефератов disserCat http://www.dissercat.com/content/sovremennaya-kharakteristika-krupoznoi-pnevmonii-po-materialam-patalogoanatomicheskikh-vskry#ixzz2G3AtK8JF
5. Визер В.А.. Лекции по терапии, 2011
6. Рекомендации по ведению взрослых пациентов с инфекциями нижних дыхательных путей
Долевая пневмония – это острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
МКБ-10
Общие сведения
Причины
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути.
Факторы риска
Риск развития долевой пневмонии может повышаться на фоне:
Развитию долевой пневмонии способствуют различные фоновые состояния:
Патогенез
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии:
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39°С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1°С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную.
Осложнения
Легочные осложнения долевой пневмонии вызваны нарушением фибринолитической функции нейтрофилов. Они включают:
Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем. К ним относятся:
Диагностика
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов. Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).
Лечение долевой пневмонии
Антибиотикотерапия
При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14–21 дней.
Вспомогательное лечение
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Лечение осложнений
Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
Прогноз и профилактика
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии. Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
Долевая неуточненная пневмония
Дольчатая пневмония характеризуется воспалительным процессом в одной из двух долей легкого или в нескольких частях органа (она называется неопределенной, поскольку возбудитель болезни не может быть идентифицирован). Кроме того, воспаление часто носит инфекционный и аллергический характер.
Дольковая пневмония имеет те же симптомы, что и обычная форма. Воспаление всей доли легкого или сразу нескольких наблюдается при дольковой или долевой пневмонии.
Неуточненная эмболическая пневмония имеет код ICD-10 J18.1.
Классификация по локализации очага воспаления
Заболевание можно классифицировать в зависимости от места дислокации воспаления. Итак, лобулярная неуточненная пневмония может быть:
Все эти названия указывают на то, где развилось воспаление.
Эмболическая пневмония — это еще одно название эмболической, фиброзной, дольчатой или плевральной пневмонии. Двусторонняя пневмония — это разновидность правосторонней пневмонии, указывающая на патологический процесс в правом легком и поражение только двух из трех долей. Дольчатая пневмония — еще одно название очаговой пневмонии, бронхопневмонии. То есть это разделение на виды пневмонии в зависимости от частоты патологического процесса.
Также патология влияет на характер течения:
Кроме того, пневмония может быть нозокомиальной (нозокомиальной) и нозокомиальной.
Этиология и патогенез
Часто болезнь вызывается стафилококками, которые активизируются на фоне воспаления. Однако есть и другие болезнетворные бактерии, вызывающие пневмонию. Они могут включать:
Если причина пневмонии неясна, врачи распознают ее как неуточненную лобулярную пневмонию. Например, вирус может длительное время находиться в носоглотке, не проявляя себя. Бывает, что у внешне физически сильного человека внезапно развивается пневмония. Это может произойти под влиянием предрасполагающих факторов. Поэтому врач сначала должен изучить историю болезни пациента, возможно, причины в прошлом.
Микробы и вирусы, способствующие развитию пневмонии, попадают в легкие следующим образом:
Патогенез заболевания проявляется гиперчувствительностью немедленного типа. В легочной паренхиме дыхательных путей возникают острые воспалительные процессы. Патология развивается в одном или нескольких очагах межальвеолярных пор, а затем также поражает ткани легкого.
Нарушается проницаемость сосудов в результате поражения лимфатических сосудов и мелких кровеносных сосудов. По этим же причинам образуется фиброзный экссудат.
Клиническая картина
Дольковая пневмония развивается быстро и быстро. Самоуважение стремительно падает. Появляются следующие симптомы:
В целом эти симптомы встречаются у 80% пациентов за редким исключением.
При эмболической пневмонии кашель присутствует всегда, оночень болезненно и утомительно. За это время выделяется обильная мокрота, которая активирует защитные силы организма. Слизь может быть как густой, так и жидкой, но чаще всего вязкой. Цвет мокроты оранжевый, ржавый или желтоватый. На ротовой полости пациента возникает сыпь, похожая на герпетические поражения.
Дополнительные симптомы патологии включают следующие проявления:
Этапы заболевания
Все морфологические изменения в легких в результате развития патологии условно делятся на четыре стадии:
Диагностика
Не всегда удается вовремя диагностировать пневмонию, часто симптомы заболевания нечеткие и могут проявляться при других заболеваниях у взрослого человека, например, туберкулезе. В результате человек обращается за квалифицированной медицинской помощью, когда патология уже развилась и прогрессирует.
На приеме врач сначала беседует с пациентом, проводит визуальный и физический осмотр.
Характерный симптом, который может напомнить врачу о пневмонии, — это кашель пациента. Затем появляется лихорадка и одышка. В случае сомнений это считается неопределенной лобулярной пневмонией.
Особую роль в обследовании пациента играет рентгенография. Также проводятся анализы крови и мочи, выявляющие воспалительный процесс. И это далеко не вся информация о диагностике. Это типично для лобулярной пневмонии.
Лечение
В период обострения человек придерживается постельного режима, должен пить больше жидкости и правильно питаться.
Медикаментозное
Основой лечения лобулярной неопределенной пневмонии является прием антибиотиков, которые назначают в срочном порядке после сбора бактериального посева мокроты, чтобы определить, какими препаратами лечить человека в будущем.
Чаще всего назначают следующие группы препаратов:
Дополнительно показан прием таких препаратов:
Физиотерапия
Физиотерапия показана как дополнение к лечению. Ваш врач может порекомендовать следующие общеукрепляющие физические процедуры:
Народная медицина
Любые рекомендации следует обсудить с врачом перед применением, иначе могут возникнуть побочные эффекты. Народную медицину следует использовать как дополнение к основному лечению. Наиболее эффективными лекарственными растениями в этом случае являются:
Осложнения
Осложнения могут заключаться в патологии легких и других органов и могут быть опасными.
Прогноз
Прогноз будет определяться в зависимости от наличия факторов риска развития осложнений. Например, заболевание может затянуться у маленьких детей до 5 лет, а также у пожилых людей, пациентов с тяжелыми сопутствующими заболеваниями, низким иммунитетом или бактериями в организме.
Заключение
Если человек вовремя обратился за медицинской помощью, исход любого вида пневмонии будет благоприятным. Ведь чем раньше будет диагностирована болезнь, тем легче ее вылечить. Важно не затягивать с обращением в медицинское учреждение. Адекватная терапия и молодой возраст пациента также способствуют благоприятному прогнозу.