Двойной контур головки плода на узи что это
Основы проведения УЗИ в первом триместре беременности
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Несмотря на свою высокую стоимость и неизвестные осложнения, применение УЗИ в акушерстве оправдано по следующим причинам: (а) Как минимум 50% тех женщин, которые уверенно заявляют, что знают свои сроки беременности, ошибаются, по меньшей мере, на две недели, а сроки наступления родов могут иметь критическое значение для выживания ребенка, (б) 90% аномалий плода возникают без отягощенной наследственности. Даже при клинически нормально протекающей беременности могут возникать грубые аномалии плода. Редко у будущих матерей можно обнаружить явные факторы риска. (в) Ни клиническое исследование, ни наследственность не дают надежной информации о многоплодной беременности. (г) В значительном числе случаев с низко расположенной плацентой не наблюдается каких-либо симптомов до начала кровотечения.
Показания для проведения УЗИ в первом триместре
Биометрия плода на ранних сроках беременности
Трансабдоминальное УЗИ
| Биометрия плода | Недель |
|---|---|
| Плодный мешок | 3-5 |
| Плацента | 4-5 |
| Cердечная деятельность | 5-7 |
| Эмбрион и желточный мешок | — |
| Обнаружение двойного децидуального мешка | 5 |
| Симптом двойного пузырька | 6-7 |
| Головка | 9 |
| Желудочки | 11 |
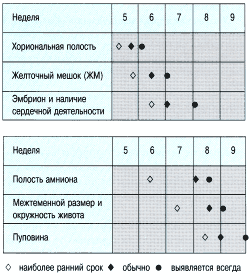
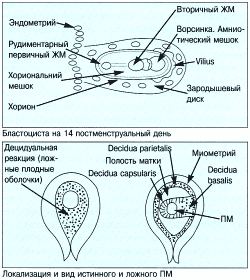
Первым признаком внутриматочной беременности является наличие плодного мешка, его внутренний диаметр 5 мм соответствует сроку 5 недель беременности по менструации. Разрыв трофобластического кольца свидетельствует о патологии течения беременности. Имплантационное кровоизлияние разделяет слои decidua capsularis и decidua vera. Оно выглядит в виде треугольной анэхогенной зоны снаружи плодного мешка, вдоль дна или внутренних границ плодных оболочек. Кровоизлияние возникает в половине всех случаев беременности и в большинстве из них гематома рассасывается к сроку 15 недель. Хориональная полость превращается в амниотическую после слияния амниона и хориона. Имитировать это может пустой плодный мешок при двойне или гематома позади плодных оболочек.
Трансвагинальное УЗИ
Трансвагинальное УЗИ позволяет установить указанные признаки (таблица 1) на 1 неделю раньше, поскольку в этом случае для визуализации тазовых органов используются высокочастотные датчики.
Примечания
Патология
Кровотечение с гипертонусом матки или без такового может быть связано с выкидышем, эрозией шейки матки, полипом, эктопической беременностью или пузырным заносом.
Неизбежный выкидыш устанавливается при наличии преждевременного разрыва плодных оболочек при расширении шейки матки. Может быть выявлена различная картина: нормальный плодный мешок, отделение плодных оболочек от стенки матки, атипичное положение оболочек, появление границы жидкость-жидкость, что указывает на кровотечение в полость плодного мешка, расширение шейки матки или расположение плодного яйца в шейке матки или влагалище.
Неполный выкидыш. Его признаками являются пустой или плохо очерченный плодный мешок, увеличение матки и наличие в полости недифференцированной высокоэхогенной массы.
Состоявшийся выкидыш. Матка увеличена, без признаков наличия плодного мешка, эмбриона или плаценты в ее полости, выраженные центральные эхосигналы могут быть обусловлены децидуальной реакцией. Применение УЗИ может помочь избежать хирургического вмешательства.
Разрушение плодного яйца. При этом состоянии в плодном мешке отсутствует эмбрион. До 7 недель требуется проведение повторного исследования. Плодный мешок выглядит непропорционально маленьким или большим по сравнению с размерами матки. Плодные оболочки плохо очерчены или имеют неправильную форму. Симптом желточного мешка имеет диагностическое значение при разрушении плодного яйца. В 50% случаев наблюдаются хромосомные аномалии.
Несостоявшийся выкидыш. В этом случае происходит задержка эмбриона в полости матки после его смерти. Иногда бывает сложно визуализировать погибший эмбрион вследствие воспаления ворсинок хориона, что приводит к гидропическим изменениям плаценты. Эмбрион может иметь маленькие размеры, быть отечным или деформированным из-за мацерации.
При внематочном плодном мешке в полости матки могут быть обнаружены ложные плодные оболочки. Ложные оболочки легко отличить по их центральному расположению в полости матки, отсутствию двойного кольца и признаков наличия эмбриона в оболочках. Разрыв при внематочной беременности ведет к возникновению гемоперитонеума. Ранняя ультразвуковая диагностика позволяет в короткие сроки провести хирургическое удаление эктопически расположенного эмбриона до возникновения осложнений, угрожающих жизни.
При центральном положении плодного мешка возможна беременность в одном из рогов двурогой матки. Брюшная внематочная беременность возможна в том случае, если плодный мешок или эмбрион визуализируются за пределами тела матки. Имплантация происходит на кишечник или сальник. Следует исключать ретроверсию и аномалии развития матки. Объемные образования смешанной структуры могут быть видны при яичниковой или шеечной беременности. При хроническом разрыве плодовместилища в полости таза могут быть выявлены плотные массы, обусловленные организацией сгустков крови в гематоме. При эктопической беременности дифференциальный диагноз проводят с кистой желтого тела, эндометриодной кистой, гидропиосальпинксом и петлями тонкой кишки.
Рис. 1. Беременность в двурогой матке.

Ольга Владимировна Рожкова 
ФГБОУ ВО АГМУ Минздрава России; КГБУЗ «Алтайский краевой клинический перинатальный центр «ДАР», г. Барнаул
Россия
аспирант, кафедра акушерства и гинекологии с курсом ДПО; врач ультразвуковой диагностики, отделение лучевой диагностики
Иван Григорьевич Брусенцов 
ФГБОУ ВО АГМУ Минздрава России, г. Барнаул
Россия
канд. мед. наук, ассистент, кафедра акушерства и гинекологии с курсом ДПО
НОВОСТИ МЕДИЦИНЫ
Рожкова О.В., Брусенцов И.Г.
Алтайский государственный медицинский университет, Алтайский краевой клинический перинатальный центр «ДАР», г. Барнаул, Россия
ВОЗМОЖНОСТИ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ДИАБЕТИЧЕСКОЙ ФЕТОПАТИИ ПРИ ГЕСТАЦИОННОМ САХАРНОМ ДИАБЕТЕ
Цель исследования – определить информативность известных эхографических маркеров диабетической фетопатии (макросомия, гепатомегалия, кардиомегалия/кардиопатия, отек и утолщение подкожно-жирового слоя, двухконтурность головки плода, многоводие) с оценкой чувствительности и специфичности, а также при их сочетании.
Материалы и методы. Проведено ретроспективное сравнительное исследование данных ультразвукового исследования, проведенного за 3-7 дней до родоразрешения, у 122 пациенток с доношенной одноплодной беременностью при диагностированном гестационном сахарном диабете (ГСД). Оценка информативности ультразвуковых маркеров диабетической фетопатии проведена в соответствии с постнатальным диагнозом у новорожденного. Были сформированы 2 группы исследуемых в зависимости от постнатального диагноза: первая группа ( n = 15) – новорожденным постнатально установлен диагноз диабетической фетопатии (ДФ), вторая группа (n = 107) – новорожденные без диабетической фетопатии.
Результаты. Полученные данные показали, что предложенные в клинических рекомендациях ультразвуковые маркеры диабетической фетопатии при гестационном сахарном диабете обладают высокой чувствительностью и специфичностью, однако прогностическая ценность положительного результата у отдельных УЗ-маркеров не превышает 50 %. Диагностика кардиопатии/кардиомегалии в доношенном сроке беременности связана с возникающими техническими трудностями, обладает ограниченными возможностями диагностики патологического состояния. Сочетание 4-х и более ультразвуковых маркеров позволяет увеличить диагностическую точность метода.
Заключение. При диагностике диабетической фетопатии сочетание четырех и более выявленных антенатально ультразвуковых маркеров, предложенных в клинических рекомендациях, увеличивает вероятность постанатального подтверждения диагноза с чувствительностью 90,9 %, специфичностью – 93,8 %.
Ключевые слова: ультразвуковая диагностика; гестационный сахарный диабет; диабетическая фетопатия; макросомия; гепатомегалия
Rozhkova O.V., Вrusentsov I.G.
Altai State Medical University, Altai Regional Clinical Perinatal Center «DAR», Barnaul, Russia
POSSIBILITIES OF ULTRASONIC DIAGNOSTICS OF DIABETIC PHETOPATHY WITH GESTATIONAL DIABETES MELLITUS
The aim of the research – determination of the informativity of echographic markers of diabetic fetopathy: macrosomia, hepatomegaly, cardiomegaly/cardiopathy, edema and thickening of the subcutaneous fat layer, double-contour of the fetal head, polyhydramnios with an assessment of sensitivity and specificity, as well as their combination.
Materials and methods. A retrospective comparative study of ultrasound data conducted 3-7 days before delivery was performed in 122 patients with full-term single-fetus pregnancy with diagnosed GSD. The information content of ultrasound markers of diabetic fetopathy was evaluated in accordance with the postnatal diagnosis in a newborn. 2 groups of subjects were formed depending on the postnatal diagnosis: the first group (n = 15) – newborns were postnatally diagnosed with DF, the second group (n = 107) – newborns without diabetic fetopathy.
Results. The ultrasound markers of diabetic fetopathy in the clinical recommendations for gestational diabetes have high sensitivity and specificity, but the prognostic value of a positive result does not exceed 50 %. Diagnosis of cardiopathy/cardiomegaly in full-term pregnancy is associated with emerging technical difficulties, has limited opportunities to diagnose the pathological condition.
Conclusion. The combination of four or more ultrasound markers increases the probability of post-Natal confirmation of diabetic fetopathy with sensitivity 90.9 %, specificity – 93.8 %.
Key words: ultrasound diagnostics; gestational diabetes mellitus; diabetic fetopathy; macrosomia; hepatomegaly
Сведения об авторах:
РОЖКОВА Ольга Владимировна
аспирант, кафедра акушерства и гинекологии с курсом ДПО, ФГБОУ ВО АГМУ Минздрава России; врач ультразвуковой диагностики, отделение лучевой диагностики, КГБУЗ «Алтайский краевой клинический перинатальный центр «ДАР», г. Барнаул, Россия
E-mail: rojkovaov@mail.ru
БРУСЕНЦОВ Иван Григорьевич
канд. мед. наук, ассистент, кафедра акушерства и гинекологии с курсом ДПО, ФГБОУ ВО АГМУ Минздрава России, г. Барнаул, Россия
ROZHKOVA Olga Vladimirovna
postgraduate student, department of obstetrics and gynecology with a course of continuing professional education, Altai State Medical University; doctor of ultrasound diagnostics, department of radiation diagnostics, Altai Regional Clinical Perinatal Center «DAR», Barnaul, Russia
E-mail: rojkovaov@mail.ru
BRUSENTSOV Ivan Grigorievich
candidate of medical sciences, assistant, department of obstetrics and gynecology with a course of continuing professional education, Altai State Medical University, Barnaul, Russia
Гипергликемия при беременности, как проявление сахарного диабета, является одним из наиболее распространенных состояний, определяющих исход и течение процесса гестации [1]. На сегодняшний день гестационный сахарный диабет (ГСД) является важной медико-социальной проблемой, так как значительно увеличивает риск возникновения акушерских осложнений, неблагоприятно влияет на внутриутробное состояние плода, а также на здоровье и развитие новорожденного в последующем [2]. Согласно данным Международной Федерации по диабету (IDF), общее число родов живым плодом в 2019 году составило 129,5 миллионов. В 2019 году на свет появились 15,8 % новорожденных (20,4 миллиона), матери которых имели ту или иную форму гипергликемии. На долю ГСД приходится 83,6 % всех случаев гипергликемии во время беременности [3].
Современные критерии диагностики ГСД были разработаны на основе проведенного мультицентрового исследования НАРО, которое было основано на выявлении неблагоприятных исходов беременности при гипергликемии матери [4]. К ним относятся первичные проявления (рождение детей весом более 90 перцентиля; кесарево сечение; неонатальная гипогликемия, уровень С-пептида в пуповинной крови новорожденных с макросомией) и вторичные (преждевременные роды; дистоция плечиков, травма в родах; гипербилирубинемия новорожденного; преэклампсия). Причинами повышенной заболеваемости детей, родившихся у матерей с сахарным диабетом, являются: перинатальное поражение центральной нервной системы (ЦНС), макросомия, гипогликемия, синдром дыхательных расстройств, гипербилирубинемия, электролитные нарушения, перинатальные инфекции, врожденные пороки развития [5].
У новорожденного диабетическая фетопатия (ДФ) клинически проявляется нарушением метаболической адаптации к постнатальному развитию. К характерным фенотипическим признакам ДФ относятся макросомия, обусловленная повышенным отложением жира в подкожной клетчатке, особенно грудной клетки и живота, общая пастозность, гиперемия кожи, характерный кушингоидный тип, диспропорция тела, одутловатость лица и другие признаки незрелости, транзиторная гипертрофическая кардиомиопатия и гепатоспленомегалия.
Основным неинвазивным методом антенатальной диагностики диабетической фетопатии является ультразвуковое исследование. На основании рекомендаций Российского консенсуса «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение», к УЗ-критериям диабетической фетопатии относятся следующие: крупный плод (диаметр живота плода >75 перцентиля), гепатоспленомегалия, кардиомегалия/кардиопатия, двуконтурность головки плода, отек и утолщение подкожно-жировой клетчатки (ПЖК), утолщение шейной складки, впервые выявленное или нарастающее многоводие при установленном диагнозе ГСД (в случае исключения других причин многоводия) [6]. Наличие УЗ-маркеров диабетической фетопатии является показанием к назначению инсулинотерапии и определяет вопрос о сроке и способе родоразрешения [7]. В ряде случаев выявление УЗ-признаков диабетической фетопатии предшествует постановке диагноза гестационный сахарный диабет.
Цель исследования – выявить наиболее значимые и менее вариабельные маркеры диабетической фетопатии, а также их сочетания при сопоставлении с перинатальными исходами у пациенток, страдающих гестационным сахарным диабетом, что позволит оптимизировать подходы к ведению и родоразрешению.
МАТЕРИАЛЫ И МЕТОДЫ
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Ультразвуковые маркеры в различных сочетаниях выявлены в 44,2 % случаев (54 беременных), постнатально диабетическая фетопатия подтверждена лишь у 12,3 % (15 новорожденных).
При оценке статистической значимости различий качественных УЗ-маркеров, измеренных по номинальной шкале, полученных при ультразвуковом исследовании, с помощью точного критерия Фишера получены следующие данные, представленные в таблице 1.
Таблица 1. Сравнение частоты диагностики диабетической фетопатии у новорожденного в зависимости от выявленных антенатально УЗ-маркеров
Table 1. Comparison of the frequency of diagnosis of diabetic fetopathy in a newborn depending on antenatal ultrasound markers
Первый скрининг при беременности
Ультразвуковое исследование
На первом УЗИ-скрининге врач определяет основные параметры плода, такие как копчико-теменной размер (длина плода от темени до копчика), бипариетальный диаметр (расстояние между наружным и внутренним контурами обоих теменных костей), носовую кость, толщину воротникового пространства (складки на шее), частоту сокращений сердца; диагностирует патологические изменения органов и тканей плода.
На что особенно обращают внимание на первом скрининге:
Копчико-теменной размер (КТР):
11 недель – 34-50 мм
12 недель – 42-59 мм
13 недель – 51-75 мм
Носовая кость:
11 недель – носовая кость должна определяться, но измерить ее еще не представляется возможным.
12-13 недель – средний размер носовой кости должен быть более 2,5 мм. В редких случаях это значение может опускаться до 2 мм.
Толщина воротникового пространства (ТВП):
11 недель – 0,8-2,2 мм
12 недель – 0,8-2,5 мм
13 недель – 0,8-2,7 мм
Частота сердечных сокращений (ЧСС):
11 недель – 155-178 ударов в минуту
12 недель – 150-174 ударов в минуту
13 недель – 147-171 ударов в минуту
Бипариетальный размер:
11 недель – 13-21 мм
12 недель – 18-24 мм
13 недель – 20-28 мм
При некоторых патологиях плода на УЗИ можно отметить ряд особенностей:
Синдром Дауна. В сроки проведения первого скрининга не определяется носовая кость или ее размер значительно меньше нормы, контуры лица сглажены.
Синдром Эдвардса. У плода не определяется носовая кость или ее размеры значительно меньше нормы, визуализируется пуповинная грыжа, сниженная частота сердечных сокращений, вместо двух пуповинных артерий – одна.
Синдром Патау. У плода визуализируется пуповинная грыжа, патологии развития многих систем организма, учащенное сердцебиение.
Оценивая все эти показатели, врач делает первое заключение о состоянии плода и о соответствии развития ребенка сроку беременности.
Биохимический скрининг
Биохимический скрининг первого триместра исследует свободный бета-ХГЧ и связанный с беременностью протеин-А (РАРР-А).
Свободный ХГЧ.
12 недель – 13,4-128,5 нг/мл (медиана 39,17 нг/мл)
13 недель – 14,2-114,7 нг/мл (медиана 32,14 нг/мл)
Повышенный уровень свободного ХГЧ может указывать на многоплодную беременность, сильный токсикоз, вероятность синдрома Дауна у ребенка.
Пониженный уровень свободного ХГЧ может указывать на задержку развития плода, замершую беременность, риск спонтанного выкидыша, вероятность синдрома Эдвардса у плода.
РАРР-А
Повышенный уровень РАРР-А не имеет диагностической ценности.
Пониженный уровень РАРР-А может указывать на замершую беременность, риск спонтанного выкидыша или преждевременных родов, вероятность синдрома Эдвардса, синдрома Корнелии де Ланге и синдрома Дауна у плода.
На результаты биохимического скрининга могут оказывать влияние следующие факторы:
беременность, полученная в результате ЭКО;
прием препаратов прогестерона;
сахарный диабет у будущей мамы;
избыточный или недостаточный вес женщины;
психологическое состояние будущей мамы.
Обобщая вышесказанное, можно определить следующий алгоритм проведения первого скрининга при беременности:
Шаг 1. Определение срока беременности (лучше с помощью УЗИ, а не по календарному методу).
Шаг 2. Проведение в срок 11-13 недель ультразвукового исследования.
Шаг 3. Заполнение анкеты с основными сведениями о пациентке и протекаемой беременности.
Шаг 4. Сдача крови для скрининга.
Шаг 5. Получение результатов, консультация гинеколога и, при необходимости, генетика.
Оценка результатов первого пренатального скрининга проводится только врачом. Полученный высокий риск – это не приговор. Слишком много факторов влияют на его достоверность. По вашему желанию вам будут назначены дополнительные исследования, такие как амниоцентез (анализ околоплодных вод) или биопсия ворсин хориона.
Ультразвуковая биометрия плода при физиологически развивающейся беременности (нормативы и сравнительная точность)
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Точное знание срока беременности имеет важное значение для оценки характера развития плода, диагностики некоторых врожденных пороков, выбора оптимального срока прерывания беременности и установления даты выдачи дородового отпуска (особенно у женщин с нерегулярным менструальным циклом), а также для проведения научных исследований. Определение массы и роста плода имеет важное значение в профилактике недонашивания, перенашивания беременности, выборе оптимального способа родоразрешения при наличии крупного плода, диагностике его гипотрофии и аномалий развития.
В настоящей работе впервые приводятся данные статистики, полученной у обследуемой группы женщин, срок беременности у которых верифицировался на основании данных экстракорпорального оплодотворения (ЭКО). При этом полученные результаты сравниваются с данными, рассчитанными по уравнениям наиболее известных зарубежных авторов, которые используются в большинстве ультразвуковых аппаратов.
Материалы и методы
Масса детей при рождении колебалась от 2253 до 4900 г, составляя в среднем 3530±512 г. Рост детей вырьировал от 46 до 58 см и составил в среднем 51,6±1,4 см. Состояние детей с массой менее 3000 г было расценено как нормальное, в связи с чем констатировано наличие здорового маловесного плода.
При проведении фетометрии измеряли копчико-теменной размер эмбриона (в I триместре), бипариетальный размер и лобно-затылочный размер головки плода, средний диаметр живота (Ж), длину бедренной (ДБ), большой берцовой (Бб) и плечевой кости (ДП), длину стопы (Ст), средний диаметр сердца плода (С), межполушарный размер мозжечка (МРМ), средний размер головки плода (Г). Копчико-теменной размер эмбриона измеряли при продольном его сканировании от теменной кости до копчика при согнутом положении головки эмбриона (рис. 1).
Рис. 1. Схема измерения копчико-теменного размера эмбриона.
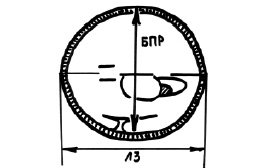
Бипариетальный размер измеряли при визуализации М-эхо на уровне III желудочка мозга, на одинаковом расстоянии от теменных костей, при получении изображения полости прозрачной перегородки и четверохолмия. Измерение производили от наружного до внутреннего контура теменных костей. Определение лобно-затылочного размера осуществляли между наиболее удаленными точками наружных контуров лобной и затылочной костей черепа плода.
Средний размер головки плода рассчитывали как среднее арифметическое бипариетального и лобно-затылочного размера (рис. 2).
Рис. 2. Схема измерения бипариетального и лобно-затылочного размера.
Рис. 3. Схема измерения сердца плода.
Средний диаметр живота вычисляли как среднее арифметическое между поперечным и переднезадним его диаметрами (рис. 4). Измерения осуществляли на уровне пупочной вены.
Рис. 4. Схема измерения живота плода.
МРМ определяли при горизонтальном сканировании головы плода на уровне чет вертого желудочка мозга по максимальному расстоянию между крайнелатеральными границами противоположных его полушарий (рис. 5). При недостаточно четкой визуализации всего мозжечка измеряли его полусферу. Ее определяли как расстояние между крайнелатеральной поверхностью полушария и серединой червя мозжечка. Затем полученную величину удваивали. В тех случаях, когда латеральная поверхность мозжечка четко не определялась, его измерение производили от медиальной поверхности эхонегативного субарахноидального пространства латеральных отделов задней черепной ямки.
Рис. 5. Схема измерения межполушарного размера мозжечка.
За длину бедренной, большой берцовой и плечевой костей принимали кальцифицированную часть их диафизов (рис. 6а, б). Длину стопы определяли как расстояние между дистальной фалангой большого пальца и пяточной костью.
Рис. 6. Схема измерения длины бедренной (а) и плечевой (б) костей плода.
Результаты исследования
В данной работе приводятся нормативные таблицы для определения соответствия отдельных параметров биометрии плода гестационному сроку (табл. 1-11). При этом анализ данных фетометрии в I триместре (табл. 12) показал, что полученное нами уравнение для определения срока беременности дает несколько лучшие результаты. Так, средняя ошибка, по нашим данным, составила 2,2 дня, в то время как согласно другим авторам она варьировала от 3,2 до 4,2 дней.
| Срок беременности | Копчико-теменной размер | Срок беременности | Копчико-теменной размер | Срок беременности | Копчико-теменной размер |
|---|---|---|---|---|---|
| 2 недели | 0,3 | 8 недель | 2,7 | 11 недель | 6 |
| 3 недели, 2 дня | 0,4 | 8 недель, 1 день | 2,9 | 11 недель, 1 день | 6,1 |
| 4 недели, 3 дня | 0,5 | 8 недель, 2 дня | 3 | 11 недель, 2 дня | 6,3 |
| 4 недели, 4 дня | 0,6 | 8 недель, 3 дня | 3,1 | 11 недель, 3 дня | 6,5 |
| 4 недели, 5 дней | 0,7 | 8 недель, 4 дня | 3,3 | 11 недель, 4 дня | 6,7 |
| 4 недели, 6 дней | 0,8 | 8 недель, 5 дней | 3,4 | 11 недель, 5 дней | 6,9 |
| 5 недель | 0,9 | 8 недель, 6 дней | 3,5 | 11 недель, 6 дней | 7,1 |
| 5 недель, 2 дня | 1 | 9 недель | 3,6 | 12 недели | 7,3 |
| 5 недель, 3 дня | 1,1 | 9 недель, 1 день | 3,8 | 12 недели, 1 день | 7,5 |
| 5 недель, 5 дней | 1,2 | 9 недель, 2 дня | 3,9 | 12 недели, 2 дня | 7,7 |
| 5 недель, 6 дней | 1,3 | 9 недель, 3 дня | 4,1 | 12 недели, 3 дня | 7,9 |
| 6 недель, 1 день | 1,4 | 9 недель, 4 дня | 4,2 | 12 недели, 4 дня | 8,1 |
| 6 недель, 2 дня | 1,5 | 9 недель, 5 дней | 4,4 | 12 недели, 5 дней | 8,3 |
| 6 недель, 3 дня | 1,6 | 9 недель, 6 дней | 4,5 | 12 недели, 6 дней | 8,5 |
| 6 недель, 4 дня | 1,7 | 10 недель | 4,7 | 13 недель | 8,6 |
| 6 недель, 5 дней | 1,8 | 10 недель, 1 день | 4,9 | — | — |
| 6 недель, 6 дней | 1,9 | 10 недель, 2 дня | 5,1 | — | — |
| 7 недель | 2 | 10 недель, 3 дня | 5,2 | — | — |
| 7 недель, 1 день | 2,1 | 10 недель, 4 дня | 5,3 | — | — |
| 7 недель, 2 дня | 2,2 | 10 недель, 5 дней | 5,5 | — | — |
| 7 недель, 3 дня | 2,3 | 10 недель, 6 дней | 5,8 | — | — |
| 7 недель, 4 дня | 2,4 | — | — | — | — |
| 7 недель, 5 дней | 2,5 | — | — | — | — |
| 7 недель, 6 дней | 2,6 | — | — | — | — |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 2,6 | 2,2 | 1,8 |
| 15 | 3,2 | 2,7 | 2,2 |
| 16 | 3,7 | 3,2 | 2,6 |
| 17 | 4,3 | 3,6 | 2,9 |
| 18 | 4,8 | 4 | 3,2 |
| 19 | 5,2 | 4,4 | 3,6 |
| 20 | 5,6 | 4,7 | 3,9 |
| 21 | 5,9 | 5 | 4,2 |
| 22 | 6,3 | 5,4 | 4,5 |
| 23 | 6,6 | 5,7 | 4,8 |
| 24 | 6,8 | 5,9 | 5,1 |
| 25 | 7,1 | 6,2 | 5,3 |
| 26 | 7,4 | 6,5 | 5,6 |
| 27 | 7,6 | 6,7 | 5,9 |
| 28 | 7,8 | 7 | 6,2 |
| 29 | 8,1 | 7,2 | 6,4 |
| 30 | 8,3 | 7,5 | 6,7 |
| 31 | 8,5 | 7,7 | 6,9 |
| 32 | 8,7 | 7,9 | 7,2 |
| 33 | 8,9 | 8,1 | 7,4 |
| 34 | 9,1 | 8,3 | 7,6 |
| 35 | 9,3 | 8,6 | 7,9 |
| 36 | 9,4 | 8,8 | 8,1 |
| 37 | 9,6 | 9 | 8,3 |
| 38 | 9,8 | 9,2 | 8,6 |
| 39 | 10 | 9,3 | 8,8 |
| 40 | 10,1 | 9,5 | 9 |
| 41 | 10,3 | 9,7 | 9,2 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 3,3 | 2,5 | 1,7 |
| 15 | 3,9 | 3,2 | 2,5 |
| 16 | 4,9 | 4,1 | 3,2 |
| 17 | 5,8 | 4,8 | 3,8 |
| 18 | 6,4 | 5,4 | 4,3 |
| 19 | 7 | 5,9 | 4,8 |
| 20 | 7,5 | 6,4 | 5,3 |
| 21 | 7,9 | 6,8 | 5,7 |
| 22 | 8,3 | 7,2 | 6,1 |
| 23 | 8,7 | 7,6 | 6,5 |
| 24 | 9 | 7,9 | 6,9 |
| 25 | 9,3 | 8,3 | 7,2 |
| 26 | 9,6 | 8,6 | 7,5 |
| 27 | 9,9 | 8,9 | 7,9 |
| 28 | 10,2 | 9,2 | 8,2 |
| 29 | 10,5 | 9,5 | 8,5 |
| 30 | 10,8 | 9,8 | 8,8 |
| 31 | 11 | 10 | 9 |
| 32 | 11,3 | 10,3 | 9,3 |
| 33 | 11,5 | 10,5 | 9,6 |
| 34 | 11,7 | 10,8 | 9,9 |
| 35 | 12 | 11 | 10,1 |
| 36 | 12,2 | 11,3 | 10,4 |
| 37 | 12,4 | 11,5 | 10,6 |
| 38 | 12,6 | 11,7 | 10,9 |
| 39 | 12,8 | 11,9 | 11,1 |
| 40 | 13 | 12,2 | 11,3 |
| 41 | 13,2 | 12,4 | 11,6 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 2,5 | 2,2 | 1,9 |
| 15 | 3,4 | 3 | 2,4 |
| 16 | 4,3 | 3,7 | 2,9 |
| 17 | 5 | 4,2 | 3,4 |
| 18 | 5,5 | 4,7 | 3,8 |
| 19 | 6 | 5,1 | 4,2 |
| 20 | 6,4 | 5,5 | 4,6 |
| 21 | 6,8 | 5,9 | 5 |
| 22 | 7,2 | 6,3 | 5,3 |
| 23 | 7,5 | 6,6 | 5,6 |
| 24 | 7,8 | 6,9 | 6 |
| 25 | 8,1 | 7,2 | 6,3 |
| 26 | 8,4 | 7,5 | 6,6 |
| 27 | 8,7 | 7,8 | 6,9 |
| 28 | 9 | 8,1 | 7,2 |
| 29 | 9,2 | 8,3 | 7,4 |
| 30 | 9,5 | 8,6 | 7,7 |
| 31 | 9,7 | 8,8 | 8 |
| 32 | 9,9 | 9 | 8,2 |
| 33 | 10,2 | 9,3 | 8,5 |
| 34 | 10,4 | 9,6 | 8,7 |
| 35 | 10,6 | 9,8 | 9 |
| 36 | 10,8 | 10 | 9,2 |
| 37 | 11 | 10,2 | 9,5 |
| 38 | 11,2 | 10,4 | 9,7 |
| 39 | 11,4 | 10,6 | 9,9 |
| 40 | 11,6 | 10,8 | 10,1 |
| 41 | 11,8 | 11 | 10,3 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,2 | 1 |
| 15 | 1,5 | 1,3 | 1,1 |
| 16 | 1,6 | 1,4 | 1,2 |
| 17 | 1,8 | 1,6 | 1,4 |
| 18 | 1,9 | 1,7 | 1,5 |
| 19 | 2 | 1,8 | 1,6 |
| 20 | 2,2 | 2 | 1,8 |
| 21 | 2,3 | 2,1 | 1,9 |
| 22 | 2,6 | 2,3 | 2 |
| 23 | 2,7 | 2,4 | 2,1 |
| 24 | 2,9 | 2,6 | 2,3 |
| 25 | 3 | 2,7 | 2,4 |
| 26 | 3,2 | 2,9 | 2,6 |
| 27 | 3,3 | 3 | 2,7 |
| 28 | 3,5 | 3,2 | 2,9 |
| 29 | 3,6 | 3,3 | 3 |
| 30 | 3,8 | 3,5 | 3,2 |
| 31 | 3,9 | 3,6 | 3,3 |
| 32 | 4,1 | 3,8 | 3,5 |
| 33 | 4,3 | 4 | 3,7 |
| 34 | 4,5 | 4,2 | 3,9 |
| 35 | 4,7 | 4,4 | 4,1 |
| 36 | 4,9 | 4,6 | 4,3 |
| 37 | 5,2 | 4,8 | 4,4 |
| 38 | 5,4 | 5 | 4,6 |
| 39 | 5,6 | 5,2 | 4,8 |
| 40 | 5,9 | 5,5 | 5,1 |
| 41 | 6,1 | 5,7 | 5,3 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,5 | 1,2 | 1 |
| 15 | 1,6 | 1,3 | 1,1 |
| 16 | 1,7 | 1,5 | 1,2 |
| 17 | 1,9 | 1,6 | 1,3 |
| 18 | 2 | 1,7 | 1,5 |
| 19 | 2,1 | 1,8 | 1,5 |
| 20 | 2,2 | 1,9 | 1,6 |
| 21 | 2,4 | 2 | 1,7 |
| 22 | 2,5 | 2,1 | 1,8 |
| 23 | 2,6 | 2,2 | 1,9 |
| 24 | 2,7 | 2,4 | 2 |
| 25 | 2,8 | 2,5 | 2,1 |
| 26 | 2,9 | 2,6 | 2,2 |
| 27 | 3 | 2,7 | 2,3 |
| 28 | 3,2 | 2,8 | 2,4 |
| 29 | 3,3 | 2,9 | 2,6 |
| 30 | 3,4 | 3 | 2,7 |
| 31 | 3,5 | 3,1 | 2,8 |
| 32 | 3,6 | 3,3 | 2,9 |
| 33 | 3,7 | 3,4 | 3 |
| 34 | 3,8 | 3,5 | 3,1 |
| 35 | 3,9 | 3,6 | 3,2 |
| 36 | 4 | 3,7 | 3,4 |
| 37 | 4,1 | 3,8 | 3,5 |
| 38 | 4,2 | 3,9 | 3,6 |
| 39 | 4,3 | 4 | 3,7 |
| 40 | 4,5 | 4,1 | 3,8 |
| 41 | 4,6 | 4,3 | 4 |
| 42 | 4,7 | 4,4 | 4,1 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 3,2 | 2,5 | 1,8 |
| 15 | 3,6 | 2,9 | 2,1 |
| 16 | 4 | 3,3 | 2,5 |
| 17 | 4,5 | 3,6 | 2,8 |
| 18 | 4,9 | 4 | 3,1 |
| 19 | 5,3 | 4,4 | 3,5 |
| 20 | 5,6 | 4,7 | 3,8 |
| 21 | 6 | 5,1 | 4,1 |
| 22 | 6,4 | 5,4 | 4,4 |
| 23 | 6,7 | 5,7 | 4,7 |
| 24 | 7,1 | 6,1 | 5 |
| 25 | 7,4 | 6,4 | 5,3 |
| 26 | 7,8 | 6,7 | 5,6 |
| 27 | 8,1 | 7 | 5,9 |
| 28 | 8,5 | 7,4 | 6,2 |
| 29 | 8,8 | 7,7 | 6,5 |
| 30 | 9,1 | 8 | 6,8 |
| 31 | 9,4 | 8,3 | 7,1 |
| 32 | 9,7 | 8,6 | 7,4 |
| 33 | 10 | 8,9 | 7,7 |
| 34 | 10,3 | 9,2 | 8 |
| 35 | 10,6 | 9,5 | 8,3 |
| 36 | 10,9 | 9,8 | 8,5 |
| 37 | 11,2 | 10 | 8,8 |
| 38 | 11,5 | 10,3 | 7,1 |
| 39 | 11,8 | 10,6 | 9,4 |
| 40 | 12,1 | 10,9 | 9,7 |
| 41 | 12,3 | 11,2 | 9,9 |
| 42 | 12,6 | 11,4 | 10,2 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,5 | 1,1 | 0,7 |
| 15 | 1,9 | 1,5 | 1 |
| 16 | 2,3 | 1,8 | 1,3 |
| 17 | 2,7 | 2,2 | 1,6 |
| 18 | 3,1 | 2,5 | 1,9 |
| 19 | 3,4 | 2,7 | 2,1 |
| 20 | 3,6 | 3 | 2,4 |
| 21 | 3,9 | 3,2 | 2,6 |
| 22 | 4,1 | 3,5 | 2,8 |
| 23 | 4,3 | 3,7 | 3 |
| 24 | 4,6 | 3,9 | 3,3 |
| 25 | 4,8 | 4,1 | 3,5 |
| 26 | 4,9 | 4,3 | 3,7 |
| 27 | 5,1 | 4,5 | 3,8 |
| 28 | 5,3 | 4,7 | 4 |
| 29 | 5,5 | 4,8 | 4,2 |
| 30 | 5,6 | 5 | 4,4 |
| 31 | 5,8 | 5,2 | 4,6 |
| 32 | 6 | 5,4 | 4,7 |
| 33 | 6,1 | 5,5 | 4,9 |
| 34 | 6,3 | 5,7 | 5,1 |
| 35 | 6,4 | 5,8 | 5,2 |
| 36 | 6,5 | 6 | 5,4 |
| 37 | 6,7 | 6,1 | 5,5 |
| 38 | 6,8 | 6,3 | 5,7 |
| 39 | 7 | 6,4 | 5,9 |
| 40 | 7,1 | 6,5 | 6 |
| 41 | 7,2 | 6,7 | 6,1 |
| 42 | 7,3 | 6,8 | 6,3 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,1 | 0,8 |
| 15 | 1,8 | 1,5 | 1 |
| 16 | 2,3 | 1,8 | 1,3 |
| 17 | 2,8 | 2,2 | 1,6 |
| 18 | 3,2 | 2,5 | 1,8 |
| 19 | 3,5 | 2,8 | 2,1 |
| 20 | 3,8 | 3,1 | 2,3 |
| 21 | 4,2 | 3,4 | 2,6 |
| 22 | 4,4 | 3,6 | 2,8 |
| 23 | 4,7 | 3,9 | 3,1 |
| 24 | 5 | 4,1 | 3,3 |
| 25 | 5,2 | 4,4 | 3,6 |
| 26 | 5,5 | 4,6 | 3,8 |
| 27 | 5,7 | 4,9 | 4 |
| 28 | 5,9 | 5,1 | 4,3 |
| 29 | 6,1 | 5,3 | 4,5 |
| 30 | 6,3 | 5,6 | 4,7 |
| 31 | 6,6 | 5,8 | 5 |
| 32 | 6,8 | 6 | 5,2 |
| 33 | 6,9 | 6,2 | 5,4 |
| 34 | 7,1 | 6,4 | 5,7 |
| 35 | 7,3 | 6,6 | 5,9 |
| 36 | 7,5 | 6,8 | 6,1 |
| 37 | 7,7 | 7 | 6,3 |
| 38 | 7,8 | 7,2 | 6,5 |
| 39 | 8 | 7,4 | 6,8 |
| 40 | 8,2 | 7,6 | 7 |
| 41 | 8,3 | 7,7 | 7,2 |
| 42 | 8,5 | 7,9 | 7,4 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,1 | 0,8 | 0,4 |
| 15 | 1,7 | 1,2 | 0,7 |
| 16 | 2,1 | 1,6 | 1,1 |
| 17 | 2,5 | 1,9 | 1,4 |
| 18 | 2,8 | 2,2 | 1,6 |
| 19 | 3,1 | 2,5 | 1,9 |
| 20 | 3,4 | 2,8 | 2,1 |
| 21 | 3,6 | 3 | 2,4 |
| 22 | 3,9 | 3,2 | 2,6 |
| 23 | 4,1 | 3,5 | 2,8 |
| 24 | 4,3 | 3,7 | 3 |
| 25 | 4,5 | 3,9 | 3,2 |
| 26 | 4,7 | 4,1 | 3,4 |
| 27 | 4,9 | 4,3 | 3,6 |
| 28 | 5,1 | 4,5 | 3,8 |
| 29 | 5,3 | 4,7 | 4 |
| 30 | 5,5 | 4,8 | 4,2 |
| 31 | 5,6 | 5 | 4,3 |
| 32 | 5,8 | 5,2 | 4,5 |
| 33 | 6 | 5,3 | 5,7 |
| 34 | 6,1 | 5,5 | 4,8 |
| 35 | 6,3 | 5,6 | 5 |
| 36 | 6,4 | 5,8 | 5,1 |
| 37 | 6,6 | 5,9 | 5,3 |
| 38 | 6,7 | 6,1 | 5,5 |
| 39 | 6,9 | 6,2 | 5,6 |
| 40 | 7 | 6,4 | 5,7 |
| 41 | 7,1 | 6,5 | 5,9 |
| 42 | 7,3 | 6,6 | 6 |
| Срок беременности, нед | 95% | 50% | 5% |
|---|---|---|---|
| 14 | 1,4 | 1,2 | 0,9 |
| 15 | 1,9 | 1,6 | 1,2 |
| 16 | 2,4 | 1,9 | 1,6 |
| 17 | 2,8 | 2,3 | 1,9 |
| 18 | 3,2 | 2,6 | 2,2 |
| 19 | 3,6 | 2,9 | 2,4 |
| 20 | 3,9 | 3,2 | 2,7 |
| 21 | 4,2 | 3,4 | 2,9 |
| 22 | 4,5 | 3,7 | 3,2 |
| 23 | 4,7 | 4 | 3,4 |
| 24 | 5 | 4,2 | 3,7 |
| 25 | 5,3 | 4,5 | 3,9 |
| 26 | 5,5 | 4,7 | 4,1 |
| 27 | 5,7 | 5 | 4,4 |
| 28 | 5,9 | 5,2 | 4,6 |
| 29 | 6,1 | 5,4 | 4,8 |
| 30 | 6,4 | 5,6 | 5,2 |
| 31 | 6,6 | 5,9 | 5,4 |
| 32 | 6,7 | 6,1 | 5,6 |
| 33 | 6,9 | 6,3 | 5,9 |
| 34 | 7,2 | 6,6 | 6,1 |
| 35 | 7,5 | 6,9 | 6,4 |
| 36 | 7,7 | 7,2 | 6,7 |
| 37 | 8 | 7,5 | 7 |
| 38 | 8,2 | 7,7 | 7,3 |
| 39 | 8,4 | 8 | 7,6 |
| 40 | 8,5 | 8,2 | 7,8 |
| 41 | 8,8 | 8,5 | 8,1 |
| 42 | 9,1 | 8,8 | 8,4 |
| Параметр | Собственные результаты, дни | Drumm, дни | Robinson & Fleming, дни |
|---|---|---|---|
| Среднее ± отклонение | 2,2+1,3 | 3,2+2,1 | 4,2+2,3 |
| Ошибка, г | Собственный результат | S. Campbell | J.C. Hobbins, M.J. Shepard | J.C. Birnholz | F.P. Hadlock |
|---|---|---|---|---|---|
| 400 | 6 | 53 | 34,3 | 29,8 | 32 |
| Ошибка, г | Собственные данные | J.C. Hobbins |
|---|---|---|
| 100 | 4,8 | 17,5 |
| Среднее | 27,6±27,8 | 60,3±55,8 |
| % от веса | 6,5 | 14,2 |
В настоящее время мы не встретили сообщений, указывающих на возможность ультразвукового определения роста плода во II триместре беременности. Представленные нами данные говорят о возможности с достаточно высокой точностью устанавливать рост плода в эти сроки беременности. Использование предложенной нами компьютерной фетометрии показало, что средняя ошибка в определении роста плода оказалась небольшой и составила 0,76±0,84 см (2,9% его роста). Незначительная ошибка в определении роста плода, не превышающая 1 см, констатирована в 81,3% наблюдений.
Важно отметить, что при расчете прогнозируемой массы плода по уравнениям и таблицам указанных выше авторов расчет не всегда был возможен (в частности, это наблюдалось при крупных плодах или выраженной асимметрии в размерах живота и головы или живота и бедра).
Сведений о возможности определения роста плода мы не встретили ни у одного из указанных исследователей. В наших наблюдениях средняя ошибка в определении роста плода оказалась равной 1,5±1,2 см и составила 3,1% от его роста. Причем в 80,2% случаев ошибка в вычислении роста не превышала 2 см (табл. 15).
Обсуждение
Анализ полученных данных свидетельствует о достаточно высокой точности предложенной нами компьютерной фетометрии для установления гестационного срока на протяжении всей беременности, а также массы и роста плода во II и III триместрах беременности по сравнению с программами других авторов, которые в настоящее время широко используются в современной ультразвуковой аппаратуре.
Полученные данные при вычислении массы плода во II триместре показали, что точность ее определения в наших наблюдениях оказалась более чем в 2 раза выше, чем при использовании критериев, предложенных J. Hobbins.
В III триместре средняя ошибка в определении срока беременности по нашим данным оказалась в 2 раза меньше, чем у F.P.Hadlock, у которого имел место наилучший результат среди остальных авторов. Среднеквадратичное отклонение в наших наблюдениях также оказалось значительно ниже, чем у других авторов, что указывает на большую надежность получаемых результатов.
В III триместре беременности средняя ошибка определения массы плода при рождении оказалась в 1,6 раза меньше, чем у J.C. Birnholz, в 1,75 раза меньше, чем у F.P. Hadlock, и в 2,5 раза меньше, чем у S. Campbell.
К важным преимуществам компьютерной фетометрии следует также отнести отсутствие больших отклонений расчетных показателей от фактических их значений. Так, величина ошибки при определении срока беременности, превышающая 10 дней при использовании компьютерной фетометрии, встретилась в 3,6 раза реже, чем при применении уравнений F.P. Hadlock, в 4,1 раза меньше, чем по J.C. Hobbins, в 5 раз меньше, чем по M. Hansmann, и в 5,4 раза меньше, чем по S. Campbell. Значительная ошибка при определении массы плода, превышающая 400 г, в наших наблюдениях встречалась в 4 раза реже, чем при использовании критериев J.C. Birnholz, в 5,3 раза реже, чем по F.P. Hadlock, в 5,7 раза реже, чем по J.C. Hobbins и M.J. Shepard и в 8,8 раза реже, чем по S. Campbell (см. табл. 13). Довольно точные результаты, на наш взгляд, получены также при определении роста плода (см. табл. 15).
Таким образом, представленные данные свидетельствуют, что ультразвуковая компьютерная фетометрия представляет ценный метод, использование которого позволяет с достаточно высокой точностью установить срок, массу и рост плода на протяжении всей беременности, что имеет важное значение для практической медицины.
Литература
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.