Двойной контур плода что это
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
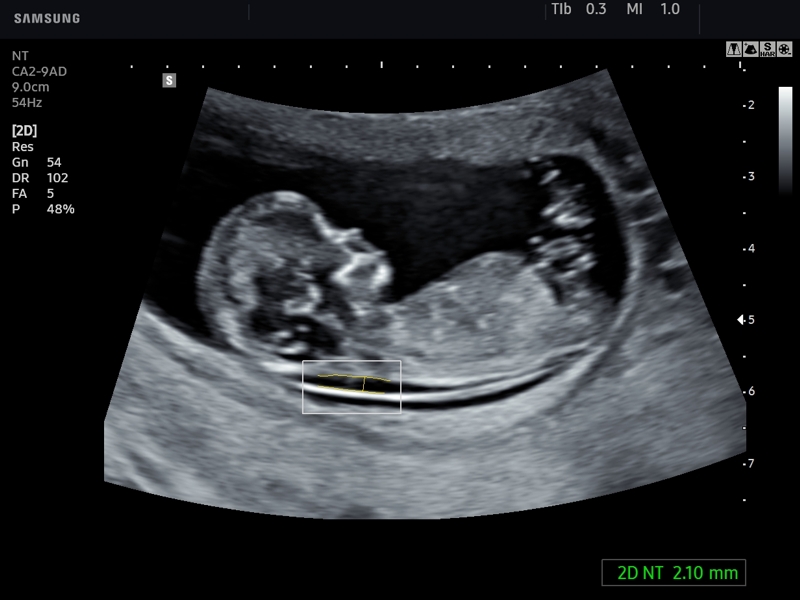
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
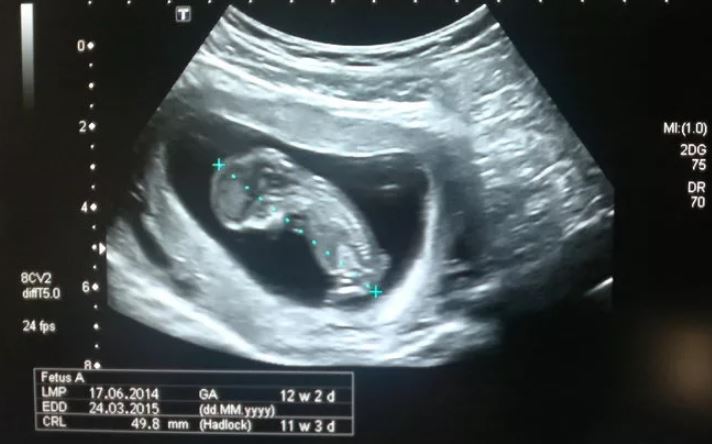
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Антенатальные эхографические мониторинги при гемолитической болезни плода
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Этиопатогенез ГБПН у Rh-отрицательной матери представлен следующей последовательностью: предшествующая беременность Rh-положительным плодом, плодово-материнские трансфузии в родах либо при прерывании беременности, иммунизация матери с формированием в ее крови anti-Rh антител (Rh-сенсибилизация), проникновение антител в кровь Rh-отрицательного плода, повреждающее (гемолитическое) действие антител на эритроциты плода, интоксикация плода и новорожденного продуктами распада гемоглобина. ГБПН является фактором высокого риска перинатальной смертности и заболеваемости [1, 2].
Инвазивный забор фетальной крови и гематологическое исследование позволяют наиболее точно диагностировать ГБП на антенатальном этапе. Очевидно, что поиск критериев, обеспечивающих неинвазивную, т. е. эхографическую, диагностику и оценку степени перинатального риска при сенсибилизированной беременности, является важной задачей современной перинатологии.
Все перечисленное затрудняет пренатальное консультирование и прогнозирование результата беременности у сенсибилизированных женщин.
Кроме того, отсутствие стандартного регламента и алгоритма перинатальной тактики при аномальных показателях антенатальных мониторингов иммуноконфликтной беременности объясняется крайне низкой современной частотой подобных клинических случаев, что исключает получение доказательных выводов. Так, в крупном американском центре за 17 лет наблюдений было выявлено всего 167 случаев иммунной водянки плода, т. е. патология встречалась с частотой менее 10 случаев в год [3]. Опубликованный в 2009 г. ретроспективный анализ всех случаев Rh-иммунизации, имевших место в двух французских административных районах c 3 млн жителей, показал, что популяционная частота Rh-иммунизации в настоящее время ниже 0,41%о [13]. Это, по-видимому, связано с широким внедрением профилактических технологий Rh-десенсибилизации и с высоким уровнем контрацепции в экономически развитых регионах.
В настоящее время отсутствуют четкие протоколы ведения сенсибилизированной беременности в зависимости от результатов антенатальных УЗ-мониторингов, поскольку отсутствует доказательная база, основанная на результатах больших исследований. В каждом случае акушерская ситуация оценивается индивидуально, а алгоритмы отсутствуют. В частности, отсутствуют алгоритмы изменения перинатальной и акушерской тактики на основании допплерографии венозного протока (ВП) плода.
а) Норма, углубление между систолическим и диастолическим пиками (между 1 и 2) отражает период ИВР миокарда.
УЗИ и патологии плода
В число обязательных диагностических процедур при беременности входит УЗИ. Это обследование не имеет противопоказаний и является весьма информативным: помогает выявить патологии развития плода, оценить состояние околоплодных структур, при обнаруженных осложнениях – принять решение относительно дальнейшего течения беременности.
Негативное влияние на развитие плода оказывают:
Большинство из перечисленных рисков удается избежать, если планировать беременность заранее. В ходе подготовки будущие родители проходят комплексное обследование, по результатам которого (при необходимости) назначается лечение обнаруженных нарушений.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
УЗИ плода: задачи, нормы и отклонения в трех триместрах
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=824%2C550&ssl=1″ />
Все беременные женщины, вынашивая ребенка, должны пройти плановые ультразвуковые исследования плода в каждом из трех триместров. Это требование Министерства Здравоохранения Российской Федерации. УЗИ плода позволяет полностью контролировать состояние женщины и ребенка, при этом обследование абсолютно безопасно и наиболее информативно.
Сроки плановых УЗИ во время беременности и показания для внеплановых обследований
Плановые скрининги плода проводятся в следующих рамках:
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?fit=824%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=896%2C598″ alt=»узи плода» width=»896″ height=»598″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?w=896&ssl=1 896w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=824%2C550&ssl=1 824w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-ploda.png?resize=768%2C513&ssl=1 768w» sizes=»(max-width: 896px) 100vw, 896px» data-recalc-dims=»1″ />
Однако большинство женщин проходят процедуру чаще. Поводом для внескринингового УЗИ служат следующие причины.
После первого УЗИ пройти внеплановое обследование нужно, если есть:
Также обследоваться нужно, чтобы подтвердить или опровергнуть заключения врачей прошлых исследований на УЗИ, показавших патологии.
Общие показания для всех трех триместров:
Задачи УЗИ всего периода беременности
Главная задача УЗИ плода — контроль роста, развития и самочувствия малыша. Но в каждом триместре есть свои особенности и уточняющие задачи.
В первом триместре доктору необходимо:
Во втором триместре на УЗИ плода гинеколог сможет:
Третий триместр считается судьбоносным в плане качества родов. Используя ультразвук, гинеколог-акушер может:
Полученная из УЗИ этого периода информация важна для определения возможных вариантов родоразрешения. При неправильном положении плода, доктор назначит кесарево сечение. При отслойке плаценты, угрозе удушения плода и т.д., могут проводиться искусственные ранние роды со стимуляцией процесса.
Подготовка к УЗИ плода, ход процедуры
Каких-то специальных действий от женщины для подготовки к исследованию ультразвуком не требуется, поскольку все внутренние органы смещены маткой и не мешают обзору. Но придерживаться нескольких рекомендаций для максимально комфортного самочувствия беременной придется.
Несоблюдение этих рекомендаций конечно влияет на полученные в процессе УЗИ результаты, но не так значительно, чтобы отказываться от диагностики, если вы съели накануне кусок мяса или выпили стакан газировки.
Процедура безболезненная. Как обычно, женщина ложится на спину на кушетке, специалист водит по смазанному минутой раньше необходимыми в качестве проводников гелями животу. Длится процедура в среднем от 10 минут до получаса.
Часто в первом триместре проводится трансвагинальное УЗИ – датчик с одетым на него презервативом вводят во влагалище беременной. Это не вызывает болезненных ощущений, процедура длится не более нескольких минут. Трансвагинальное УЗИ могут повторять во втором триместре, если необходимо детальное изучение шейки матки.
Что видно специалисту на УЗИ
Первый триместр
Первое плановое исследование ультразвуком является обязательной частью скрининга беременной и по закону должно проводиться не позже шестого дня тринадцатой недели. Глобально оно направлено на исключение патологий или факторов риска их появления. При подозрении на наличие каких-то отклонений, возникнувшем после УЗИ, может понадобиться дополнительное обследование амниотической жидкости или биопсия хориона.
В деталях исследование в первом триместре предоставляет такие фетометрические данные:
Второй триместр
Основная цель УЗИ с 20-й по 24-ю неделю – исследовать размеры и органы плода для исключения аномалий и отклонений в развитии, а также проконтролировать состояние органов беременной для избежания преждевременных родов. Полученные данные во многих случаях помогают сохранить беременность и наладить жизнедеятельность плода медикаментозным способом.
Внутренние органы плода:
Третий триместр
Плановый УЗ скрининг последнего триместра беременности проводится с 30-й до 34-й недели. Глобальная его цель – определить готовность плода и организма беременной к родам. Результаты исследования самые объемные, поэтому и процедура длится около 30 минут.
Женские детородные органы:
Фетометрика плода и ее соответствие нормальному развитию этого периода:
Внутренние органы плода:
Возможные заболевания плода:
Подробная расшифровка результатов УЗИ плода, нормы и патологии
Так как цели и предметы врачебного интереса УЗИ разных триместров различаются, то и аббревиатуры и сокращения в заключениях разные.
Первый триместр
Предполагаемая дата родов (ПДР) – фактически, это то самое, что точный срок беременности, только под другим углом зрения. Определяется данными о менструальном цикле и размерами плода