Дырочки на ногах что это
Флегмона стопы
Флегмона – это поражение подкожной клетчатки и расположенных поблизости мягких тканей. Особенность заболевания – отсутствие четких границ воспалительной области. Это обуславливается тем, что флегмона способна распространяться по прилегающим к очагу воспаления мягким тканям.
Причины развития флегмоны стопы
Возможные причины:
Наличие хотя бы одной из вышеперечисленных причин может привести к образованию болезнетворных микроорганизмов (золотистый стафилококк, стрептококк, гемофильная бактерия, пастерелла, вульгарный протей, кишечная палочка, анаэробы и другие), проникающих в клетчатку и провоцирующих начало флегмоны.
Симптомы флегмоны стопы
При глубоких поражениях тканей стопы возможны одышка, слабость, тахикардия (учащенный пульс), понижение артериального давления, головная боль, жажда.
Диагностика
Правильная постановка диагноза флегмоны стопы включает обязательный осмотр пораженного участка, расспрос больного о возможных причинах воспаления и о течении заболевания. На присутствие в стопе воспаления укажут анализы крови и мочи. Для точного определения возбудителя заболевания врачом назначается бактериологическое исследование гнойной жидкости, которая берется с помощью шприца. В результате анализа гноя устанавливается вид патогенных микроорганизмов, участвующих в воспалительном процессе.
Лечение
Флегмона стопы – заболевание опасное для жизни человека, поэтому требует немедленной госпитализации. В стационаре проводится вскрытие гнойника с последующим удалением гнойной жидкости. Показаниям к оперативному вмешательству являются повышенная температура тела и наличие гноя в области воспаления. Операция проходит под общим наркозом. В результате рассечения гнойника и близлежащих мягких тканей производится отток гнойной жидкости, делается промывание и устанавливаются дренажные трубки.
На рану накладывается повязка с антисептической мазью для предотвращения повторения инфицирования. Дополнительно предполагается применение обезболивающих средств и антибактериальных препаратов.
Обязательным условием лечения в стационаре является строгий постельный режим. В процессе лечения особое внимание уделяется нормальному функционированию сердечной мышцы, сосудистой системы и состоянию крови. При отклонениях от нормы назначаются лекарственные препараты, регулирующие жизненно важные процессы организма пациента.
Лечение флегмоны стопы на начальной стадии – физиотерапевтическое. Назначение врача заключается в применении согревающих компрессов и УВЧ-терапии.
Профилактика
Для предотвращения флегмоны стопы необходимо соблюдать следующие условия:
При первых симптомах флегмоны стопы следует незамедлительно обратиться к врачу, чтобы исключить возможные осложнения и обойтись легкой терапией, не прибегая к хирургической операции.
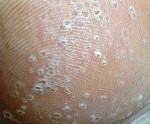
Мелкоточечный кератолиз
Мелкоточечный кератолиз – малоизученное инфекционное заболевание кожи стоп, возникающее на фоне гипергидроза. Клинически характеризуется появлением безболезненных точечных воронкообразных эрозий размером до 8 мм. Эрозии образуют сливные очаги, занимающие значительную поверхность стопы и источающие неприятный запах. Высыпания могут сопровождаться чувством жжения и зудом. Типичными локализациями считаются область пятки, межпальцевые промежутки и подушечки пальцев стопы. Диагностируют клинически, микроскопически и гистологически, проводят посев материала на питательные среды. Лечение комплексное антибактериальное и антигипергидрозное. Результат зависит от точности диагностики.
Общие сведения
Мелкоточечный кератолиз – инфекция кожи стоп, вызываемая кокковой флорой и синегнойной палочкой и проявляющаяся поражением рогового слоя эпидермиса с формированием эрозий со зловонным запахом. Предполагается, что запах является следствием образования соединений серы на фоне потливости и высокой влажности воздуха. Глубина первичных эрозивных элементов зависит от толщины рогового слоя. Впервые заболевание описано в начале ХХ столетия под названием «чёрный кератомикоз», с тех пор понимание сути дерматоза в корне изменилось. Научно доказано, что мелкоклеточный кератолиз не имеет отношения к дерматомикозам, но порочное восприятие нозологии в качестве микотической сохраняется, чему способствует частое сочетание мелкоклеточного кератолиза с разными видами микоза стоп.
Мелкоклеточный кератолиз стоп обладает эндемичностью, встречается преимущественно в странах с жарким климатом. По большей части поражает молодых мужчин. Сезонность отсутствует. В отечественной дерматологии данной нозологии не уделяют достаточного внимания, хотя в России на долю мелкоточечного кератоза приходится более 10% всех инфекционных заболеваний стоп. Особенно часто страдают спортсмены и военные. Из-за схожести клинических симптомов практикующие дерматологи часто принимают мелкоточечный кератолиз за микоз стоп, что приводит к ошибочной диагностике и некорректно назначенной терапии. Актуальность проблемы связана с распространённостью заболевания в социально значимых группах населения: среди военнослужащих, спортсменов.
Причины мелкоточечного кератолиза
Возбудителем мелкоклеточного кератолиза становятся кокки, синегнойная палочка или (чаще) ассоциация этих микроорганизмов. Микрококки – очень маленькие грамположительные микробы, которые поодиночке или группами повсеместно распространены в природе, в воздухе, в пищевых продуктах и на коже. Не являются патогенными микроорганизмами. Не неся в себе прямой угрозы для кожного покрова, микрококки продуцируют на поверхности рогового слоя эпидермиса специфические протеолитические ферменты типа кератиназы, способные легко растворять роговые клетки с образованием отчётливо заметных точечных эрозий. После формирования дефектов микрококки, являющиеся крайне малоподвижной разновидностью кокков, заполняют собой эрозивные поверхности, тем самым препятствуя их заживлению.
Механизм развития мелкоточечного кератолиза, вызванного синегнойной палочкой, отличается от описанного выше. Эта бактерия очень подвижна и нуждается в обязательном присутствии кислорода для своего развития. Выделяя фермент, который лизирует роговой слой эпидермиса и провоцирует образование кратерообразной точечной эрозии, синегнойная палочка не поселяется на поврежденном участке на постоянной основе, а мигрирует от дефекта к дефекту, не давая эрозиям эпителизироваться. При длительном существовании эрозий присоединяется воспаление, в котором принимают участие дермальные клетки, лимфоцитарные клетки общего и местного иммунитета. Лимфоциты иммунной системы частично корректируют возникшее во время течения дерматоза снижение иммунитета и стимулируют развитие воспалительного процесса в дерме. Дермальные клетки активно участвуют в процессе фагоцитоза возбудителей и тканевой пролиферации для замещения дефектов кожного покрова.
В результате перечисленных процессов старые дефекты затягиваются, но рядом появляются новые, получается своеобразный замкнутый круг, который можно разорвать только при проведении специальной антибактериальной терапии. Течение мелкоточечного кератолиза усугубляет гипергидроз, который является компенсаторной реакцией организма на температурные условия окружающей среды. При пребывании пациента в условиях повышенной температуры центр терморегуляции подает сигналы потовым железам, железы продуцируют влагу, создавая на поверхности кожи защитную плёнку. При продолжительном повышенном потоотделении и наличии дефектов изменяется состояние кожи, снижаются её барьерные свойства, присоединяется вторичная инфекция, чаще всего микотическая.
Симптомы мелкоточечного кератолиза
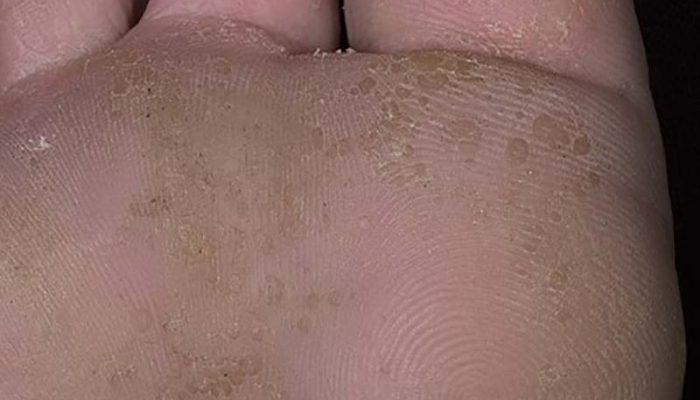
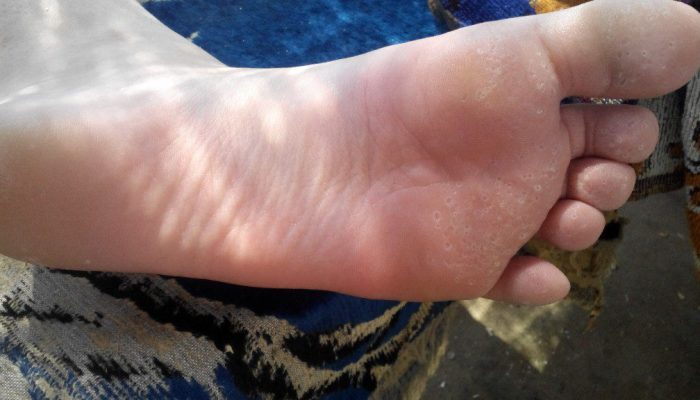
Клинические проявления мелкоклеточного кератолиза очень напоминают микотическое поражение стоп. Первичным элементом заболевания является конусообразная точечная эрозия, глубина которой зависит от толщины рогового слоя подошв (обычно 1-8 мм). Элементы симметрично располагаются в местах омозолелостей, на участках стопы, подверженных постоянному давлению, и на трущихся поверхностях между пальцами ног. Иногда к высыпаниям присоединяются зуд и жжение кожи. Если эрозии сопровождаются повышенным потоотделением, то есть, располагаются внутри водной защитной плёнки, они подвергаются мацерации, приобретают белесый оттенок.
Точечные эрозии имеют тенденцию к слиянию и со временем образуют эрозивные поверхности до нескольких сантиметров в диаметре. Дефекты кожи обычно не доставляют особых неудобств, поскольку не вызывают болевых ощущений. Поводом для обращения к врачу, как правило, становится неприятный запах. Источником запаха являются бактерии, активно размножающиеся на поверхности кожи стоп в тёплой и влажной среде. Необходимо отметить, что при отсутствии лечения мелкоточечный кератолиз может длиться неопределённо долгое время. При продолжительном течении описаны казуистические случаи поражения кожи ладоней.
Диагностика мелкоточечного кератолиза
Диагностику мелкоточечного кератолиза осуществляет дерматолог на основании клинических данных, осмотра поражённых участков под лампой Вуда (люминесцентная диагностика), контрольного соскоба кожи в области дефектов для исключения микотической инфекции, посева на питательные среды для выявления сочетанной кокковой и псевдомонадной (синегнойной) инфекции. Гистоморфология даёт картину точечного кератолиза эпидермиса и колонизации возбудителями точечных микроэрозий. Мелкоточечный кератолиз дифференцируют с микозом стоп, подошвенными бородавками, базальноклеточным невусом, отравлением мышьяком, кандидозом, эритразмой и межпальцевой мацерацией.
Лечение мелкоточечного кератолиза
В основе успешной терапии лежит правильная диагностика заболевания с исключением микотической природы заболевания. В лечении патологии принимают участие дерматолог, физиотерапевт и косметолог. Терапия мелкоточечного кератолиза комплексная, приоритет отдаётся патогенетическим мероприятиям. Прежде всего, необходимо устранить причину, спровоцировавшую возникновение заболевания. Для этого проводят курс терапии антибиотиками из группы макролидов. Средства применяют внутрь и наружно. Используют мази, растворы и присыпки с тем же активным началом, а также препараты бензоилпероксида. Особое внимание уделяют гипергидрозу. Для устранения повышенной потливости в область потовых желез выполняют точечные инъекции нейротоксинового комплекса ботулотоксина типа А, способного парализовать работу железистого аппарата. При наличии противопоказаний к проведению данной манипуляции её заменяют физиолечением: ионофорезом, электрофорезом с препаратами на основе серебра или хлорида алюминия.
Требуется каждодневное соблюдение определенных правил. Необходимо как можно чаще мыть ноги дезодорирующим мылом, отказаться от ношения тесной обуви, использовать при ношении обуви адсорбенты на основе активированного угля, никогда не надевать обувь из синтетических материалов, выбирать хлопковые носки и дышащие стельки. Летом в качестве профилактики приветствуется ходьба босиком по траве для устранения герметичной среды размножения бактерий. Пациентам с мелкоточечным кератолизом противопоказан жаркий влажный климат. Не исключён переезд в умеренные широты. При соблюдении перечисленных рекомендаций прогноз мелкоточечного кератолиза благоприятный.
Почему появляются дырочки на ступнях ног? Симптомы и методы лечения
Визуальные изменения привычного состояния кожи могут сигнализировать о развитии разных патологических состояний, требующих своевременной диагностики и направленного лечения. Попробуем разобраться, чем могут быть вызваны дырочки на ступнях?
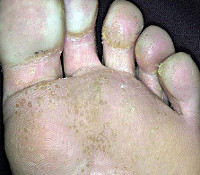
Кожа на стопах в дырках — что это за болезнь?
Стопы человека ежедневно подвергаются множеству нагрузок, но кроме того кожу на ногах регулярно атакуют разные патогеннные организмы. Поэтому такие области тела могут страдать от мозолей, бородавок и разнообразных грибковых заболеваний. Но иногда люди сталкиваются с совершенно неожиданным симптомом — мелкими дырочками на стопах. Врачи уверяют, что появление подобного признака может объясняться мелкоточечным кератолизом. Однако поставить точный диагноз под силу исключительно специалисту-дерматологу, ведь иногда нарушения целостности эпидермиса на стопах являются признаками грибковых инфекций либо активности ВПЧ — вируса папилломы человека.
Причины мелкоточечного кератолиза
Такое заболевание, как мелкоточечный кератолиз, известно медикам уже около сотни лет. Считается, что оно может развиться у любого человека, однако в группе риска находятся жители тропиков либо отдыхающие в теплых странах, а также некоторые другие категории населения. Мелкоточечный кератолиз имеет инфекционную природу и обычно развивается по причине непрерывного соприкосновения стопы с узкой обувью. Вызвать развитие болезни могут разные патогенные микроорганизмы, но чаще всего виновником недомогания становится:
В редких случаях появление специфических дырочек на стопах при мелкоточечном кератолизе вызывают другие патогенные микроорганизмы. Но выявить точную причину развития неприятной симптоматики поможет специальная диагностика.
Группы риска
Мелкоточечный кератолиз может развиться и у людей, далеких от путешествий в жаркие страны. Риск такого заболевания повышается при:
Как утверждают доктора, мелкоточечный кератолиз чаще встречается у мужчин, нежели у женщин, так как представители сильного пола чаще сталкиваются с повышенной потливостью ног и находятся в недостаточно благоприятных условиях.
Сопутствующие симптомы
Мелкоточечный кератолиз может протекать практически бессимптомно, но иногда дырочки на стопах вызывают ощутимый дискомфорт. Среди возможных признаков болезни:
Большинство людей, столкнувшись с дырочками на стопах, сразу же подозревают развитие грибковых болезней. Но неоправданное применение антимикотических (противогрибковых) средств может только ухудшить ситуацию.
Диагностика
Выявить мелкоточечный кератолиз и отличить его от прочих возможных болезней стоп может опытный врач. Специалист обычно проводит:
Правильно диагностировать мелкоточечный кератолиз под силу квалифицированному дерматологу в обыкновенной поликлинике. Но не слишком опытные специалисты могут затрудняться с постановкой диагноза, в такой ситуации пациенту рекомендуется подыскать более компетентного врача.
Что делать, если появились дырки на пятках?
Обнаружив непонятные дырочки на стопах, лучше не заниматься самолечением. При таком состоянии важно обратиться к врачу и пройти специальные исследования, чтобы определить, какой именно микроб вызвал болезнь. Обычно врачи рекомендуют пациентам с мелкоточечным кератолизом:
При правильно подобранной терапии ступни возвращаются к нормальному состоянию уже спустя 7—14 дней. Но если недуг был запущен, лечение может затянуться и на более продолжительный период.
Общие рекомендации
Для успешного восстановления кожи стоп пациентам с мелкоточечным кератолизом стоит:
Иногда только следование общим рекомендациям позволяет нормализовать микрофлору кожи на стопах, и организм сможет справиться с болезнью сам. Но если недуг запущен, или протекает в яркой форме, для его лечения применяются медикаментозные средства.
Лекарственное лечение ног
Лекарственная терапия мелкоточечного кератолиза подбирается в индивидуальном порядке лечащим врачом и носит комплексный характер. Она может включать в себя:
Обычно, на описанных выше средствах лекарственная терапия мелкоточечного кератолиза заканчивается. Но при сложных формах недуга могут дополнительно применяться другие лекарственные средства — их подбирает врач.
Средства народной медицины
Методики народной медицины могут прийти на помощь при лечении мелкоточечного кератолиза. В частности, врачи частенько рекомендуют:
После использования средств народной медицины очень важно качественно просушить кожу стоп и смазать ее лекарством, назначенным врачом. Стоит учитывать, что даже безопасные лекарственные травы могут вызывать аллергию.
Чем отличается подошвенная бородавка от мозоли?
Что такое подошвенная бородавка?
Бородавки на теле, в том числе и на стопах, появляются из-за наличия вируса папилломы человека в крови пациента. Заразиться таким вирусом легко, он может передаваться через общие предметы быта и гигиены, в общественных местах (бассейнах, банях, саунах, массажных кабинетах и т.д.), в некоторых случаях простое рукопожатие может стать причиной заражения.
Бородавки могут появиться на любом участке тела. Подошвенные бородавки выглядят как плотные твердые бугорки, белого или телесного цвета. Их можно обнаружить на тех участках стопы, которые больше всего подвержены трению. Именно поэтому их легко спутать с мозолью. При пальпации, они также болят, как мозоли, и могут кровоточить. При ходьбе доставляют дискомфорт. Сверху нарост покрыт толстым слоем огрубевшей кожи, из-за этого невозможно рассмотреть структуру и точно определить, что же это такое.
Опытный специалист знает, что нужно сделать в таком случае. Необходимо снять верхний слой кожи, для того чтобы увидеть есть ли там небольшие розовые папулы, плотно расположенные друг к другу. А также черные точки, которые сразу выдают бородавку. Новообразование имеет корень, который уходит вглубь кожи. После того, как точно поставлен диагноз, необходимо удалить бородавку.
Как выглядят подошвенные бородавки смотрите на фотоподборке ниже.


Что такое мозоль?
Кожная мозоль появляется в результате длительного трения и внешнего давления, к примеру, тесной обувью или твердым предметом. Различают мокрую и сухую мозоль. Каждому знаком водянистый пузырь, наполненный лимфой, который появляется при натирании – это и есть мокрая мозоль.
Сухая или стержневая мозоль появляется из-за сильного повреждения или трения кожи. Чаще всего причиной становится неправильно подобранная обувь. Внешне нарост выглядит как ороговевший участок кожи, белого или желтоватого цвета. В середине небольшое углубление с черной точкой – это и есть стержень. При надавливании и ходьбе вызывает боль. Именно поэтому ее сложно отличить от бородавки.
Что из себя представляет стержневая мозоль на ноге смотрите на фотоподборке ниже.


Очевидно, что мозоли и бородавки имеют схожую симптоматику, внешний вид и локализацию.
Как отличить стержневую мозоль от подошвенной бородавки?
1. Узнать что это за образование можно при помощи простого распаривания кожи стоп, эту процедуру проводят большинство врачей. Аккуратно очистив верхний слой кожи, покрывающий нарост, можно увидеть гладкую или немного бугристую поверхность, без кровотечений, с одной черной точкой посередине – это мозоль. В том случае если под кожей оказались маленькие розовые сосочки, обильное покраснение и небольшие кровоизлияния – это бородавка.
2. Еще один способ узнать, что перед нами, это сильно нажать пальцем около образования и проанализировать свои ощущения. Если вы ничего не почувствовали, то это скорее всего мозоль. Если же вас поразила сильная боль, то это подошвенная бородавка.
3. Несмотря на, всю схожесть, есть небольшие внешние различия между двумя наростами. Так бородавку можно определить по дочерним отросткам, внимательно посмотрите на стопу, возможно рядом с основной бородавкой вы можете заметить и другие маленькие точки. В свою очередь мозоль можно выявить по небольшому углублению в середине и одной черной точке.
Однако все эти методы не могут дать 100% гарантии на определение вида новообразования. Самый надежный метод – это обратиться к специалисту дерматологу. С помощью специального соскоба и УЗИ можно поставить точный диагноз и начать правильное лечение.
Удаление мозолей и бородавок
При определении вида нароста на стопе, его категории сложности и разрастанию врач выбирает методы лечения. Справиться с сухой мозолью, если она небольшая и появилась недавно, помогут консервативные методы, например, мази, скрабы, пластыри, специальные процедуры, ванночки с лекарственными препаратами.
Если мозоль достаточно большая и доставляет сильный дискомфорт пациенту, назначают удаление. Сегодня, специалисты в основном рекомендуют удалять сухие мозоли и подошвенные бородавки с помощью лазера. Это наиболее эффективный и надежный метод лечения.
Лазер выжигает патологические клетки образования полностью, насколько бы глубоко под кожу не уходил корень или стержень. Но при этом здоровая кожа не травмируется, именно поэтому и заживление происходит достаточно быстро.
Что делать после процедуры?
После удаления врач накладывает повязку на рану. Снять ее можно будет уже через несколько часов. Для того чтобы ранка быстрее зажила и при этом не возникло никаких осложнений, необходимо соблюдать несколько простых рекомендаций: