Enterobacteriaceae spp enterococcus spp у мужчин что это
Дисбиоз мочеполовой системы (уретрит)
Описание исследования
На момент рождения мочеиспускательный тракт мальчиков стерилен. Однако его заселение начинается буквально с первых минут жизни. «Стартовой площадкой» для проникновения представителей микрофлоры внутрь являются кожа и слизистые оболочки.
Микроорганизмы, составляющие нормальную микрофлору мочеиспускательного канала, заселяют его начальный отрезок (порядка 5 см от наружного отверстия). Особенно большое количество микроорганизмов скапливается в области ладьевидной ямки, промываемой мочой хуже, чем весь остальной урогенитальный тракт.
Как показывают мазки на микрофлору, в уретре здоровых мужчин могут присутствовать следующие микроорганизмы:
Количество представителей нормальной микрофлоры в нижних отделах мочеиспускательного канала невелико. Однако ряд факторов могут спровоцировать их патологический рост, а также рост патогенных бактерий. Данное состояние определяется как дисбиоз половых органов мужчин.
Причинами его возникновения могут быть:
1. Проникновение в уретру при половых контактах болезнетворных микроорганизмов. Особенно велика опасность заражения для лиц, ведущих беспорядочную половую жизнь. Риск развития дисбиоза велик также для тех мужчин, чьи постоянные половые партнерши имеют нарушение в микрофлоре влагалища.
2. Резкое и значительное ослабление иммунитета. Иммунная система организма четко контролирует количество микробов. При их усиленном размножении специальные защитные клетки стабилизируют число бактерий, приводя их в норму. Однако различные инфекции, травмы, переохлаждение, применение ряда лекарственных средств ослабляют иммунную защиту, что становится причиной неконтролируемого размножения бактерий и, как следствие, развития дисбиоза.
3. Повышение температуры в мужских половых органах. Обычно температура в них относительно низкая. Однако воспалительные процессы в малом тазу могут привести к повышению местной температуры, что вызывает стремительный рост кокков и палочек.
4. Нарушение функций предстательной железы. Секрет простаты содержит ряд веществ, обладающих антибактериальными свойствами. При снижении функциональности простаты (например, гормональной недостаточности), нерегулярной половой жизни и влиянии прочих факторов нарушается процесс естественного очищения мочеиспускательного канала от лишних микроорганизмов, что становится причиной нарушения микрофлоры уретры.
5. Нарушение кровообращения в малом тазу. Снижение скорости тока крови и ее застой также вызывает местное повышение температуры, создавая тем самым благоприятные условия для усиленного размножения микробов. Это может наблюдаться:
6. Травма стенок уретры. Она может быть получена при неквалифицированном отборе мазков или введении катетера, при мочекаменной болезни во время прохождения по каналу песка и камней.
7. Несбалансированное питание и неправильный питьевой режим. Избыток кислой, острой пищи, алкоголя может стать причиной химического поражения стенок мочеиспускательного канала, что служит причиной для развития болезни. Недостаток жидкости приводит к тому, что мочеиспускание происходит реже, а, следовательно, бактерии, которые могли бы вымыться струей мочи, остаются в уретре.
8. Отсутствие полноценного отдыха. Усиленные физические нагрузки, вызывающие хроническую усталость, могут стать причиной снижения иммунной защиты организма в целом, и уретры в частности.
9. Наличие хронических заболеваний. Возбудители болезни могут попадать в уретру с кровотоком из любой части организма, что может послужить причиной развития инфекции в ней.
Основными симптомами уретрита являются:
У мужчин они проявляются значительно чаще, чем у женщин. Проявления заболевания могут быть острыми или носить «смазанных» характер (что свойственно хронической формы инфекции).
Само по себе заболевание не является опасным, однако отсутствие лечения может привести к весьма неприятным осложнениям:
В рамках данного теста проводится выявление в микрофлоре уретры следующих микроорганизмов:
Исследование проводится методом полимеразной цепной реакции в режиме реального времени. Цель тестирования – выявление в пробе мочи специфических фрагментов ДНК перечисленных выше микроорганизмов.
Подготовка к исследованию
Для проведения анализа отбирается первая утренняя моча в объеме 10-15 мл. Пациенту необходимо получить в пункте забора проб медицинской компании «Наука» или приобрести в аптеке одноразовый пластиковый контейнер.
Перед сбором мочи необходимо провести тщательную гигиену половых органов. Накануне необходимо исключить из рациона питания фрукты и овощи, изменяющие цвет мочи (морковь, свеклу).
Для получения корректных результатов исследования необходимо исключить прием витаминов. Перед проведением тестирования запрещено принимать мочегонные препараты.
Показания к исследованию
Интерпретация исследования
Результаты обследования выдаются на бланке лаборатории медицинской компании «Наука». В столбце «результат» в формулировках «обнаружено» или «не обнаружено» указывается наличие/отсутствие в исследуемой пробе следующих видов бактерий:
В столбце «Нормы интерпретации» содержится информация о референсных для данного исследования значениях. Нормой является отсутствие всех перечисленных видов микроорганизмов (результат «не выявлено»).
Положительный ответ свидетельствует о наличии в моче специфических фрагментов ДНК микроорганизмов и заражении выявленными бактериями.
Отрицательный результат может означать, что:
Пример по данному анализу представлен ниже:
Ф.И.О.: Иванов Иван Иванович Пол: м Год рождения: 01.01.0000
Дата исследования: 12.12.0000
Лечение урогенитальных инфекций
Записаться к врачу
+7 (812) 953-97-00
Урогенитальные инфекции ИППП – это бактерии и вирусы, которые при попадании в половые пути могут привести к неприятным симптомам, таким как: Урогенитальные инфекции
Возбудителями инфекционного процесса являются различные группы микроорганизмов, как патогенные — пагубно влияющие на организм, вызывающие опасные заболевания, так и условно — патогенные формы, которые вредят организму только в определенных условиях.
Заражение урогенитальными инфекциями происходит только половым путем: вагинальным, анальным, генитально-оральным. Таким образом урогенитальные инфекции могут быть обнаружены как во влагалище — у женщин, в мочеиспускательном канале — у мужчин, так и в прямой кишке и ротовой полости у обоих полов.
| Урогенитальные инфекции: | Опасность для организма и действия пациента: |
| ДНК Enterobacterium spp (входит в показатель «общая бактериальная масса» в женском мазке) | Энтеробактерии – кишечные бактерии – не являются ИППП. Вызывают воспалительные процессы в органах малого таза у мужчин и женщин. Может понадобиться профилактическое лечение у врача венеролога. |
| ДНК Streptococcus spp (входит в показатель «общая бактериальная масса» в женском мазке) | Стрептококк – грамоположительная бактерия обитает в кишечнике, носоглотке и урогенитальном тракте – не является ИППП. Повышенное количество может вызвать бактериальный вагиноз, эндометрит – у женщин, у мужчин – простатит, баланопостит, уретрит. Может понадобиться профилактическое лечение у врача венеролога. |
| ДНК Staphylococcus spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Стафилококк – грамположительная бактерия обитает в кишечнике, носоглотке и урогенитальном тракте – не является ИППП. Повышенное количество может вызывать дисбиоз, циститы, уретриты. Может понадобиться профилактическое лечение у врача венеролога. |
| ДНК Gardnerella vaginalis / Prevotella bivia / Porphyromonas spp. | Гарднереллез – микроаэрофильная влагалищная бактерия – не является ИППП. У мужчин может вызывать уретрит и баланопостит. У женщин вызывает бактериальный вагиноз, выделения с «рыбным» запахом. Требует лечения у врача венеролога. |
| ДНК Eubacterium spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Эубактериум – анаэробный микроорганизм обитающий в кишечнике – не является ИППП. При попадании в мочеполовой тракт может вызвать воспалительные процессы у мужчин и женщин. Может понадобиться профилактическое лечение у врача венеролога. |
| ДНК Sneathia spp./Leptotrihia spp./Fusobacterium spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Снетия / Лептотрихия / Фузобактериум – облигатно-анаэробные микроорганизмы – не являются ИППП. В большом количестве могут вызвать неприятные выделения из половых путей. Требуют лечения только при наличии жалоб. |
| ДНК Megasphaera spp./Veilonella spp./Dialister spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Мегасфера / Виелонелла / Диалистер –облигатно-анаэробные микроорганизмы, обитающие в кишечнике и ротовой полости – не являются ИППП. Требуют лечения у врача венеролога в профилактических целях и при наличии жалоб. |
| ДНК Lachnobacterium spp./Clostridium spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Лахнобактериум / Клостридии – облигатно-анаэробные микроорганизмы, обитающие в кишечнике – не являются ИППП. Могут приводить к воспалительным процессам мочеполового тракта. Требуют лечения у врача венеролога в профилактических целях и при наличии жалоб. |
| ДНК Mobiluncus spp./Corynebacterium spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Мобилункус / Корнибактериум – анаэробные микроорганизмы мочеполового тракта мужчин и женщин – не являются ИППП. При снижении иммунитета могут вызвать простатит, уретрит. Требуют лечения у врача венеролога в профилактических целях и при наличии жалоб. |
| ДНК Peptostreptococcus spp. (входит в показатель «общая бактериальная масса» в женском мазке) | Пептострептококус – анаэробная бактерия, обитает в ротовой полости, кишечнике, влагалище – не является ИППП. При наличии жалоб требует лечения у врача венеролога. |
| ДНК Atopobium vaginae (входит в показатель «общая бактериальная масса» в женском мазке) | Атопобиум – влагалищный облигатно-анаэробный микроорганизм – не является ИППП. У мужчин может вызывать уретрит и баланопостит, требует лечения у врача венеролога в профилактических целях. |
| ДНК Candida spp. | Кандида – дрожжеподобная грибковая инфекция, не является ИППП. При наличии жалоб требует лечения у врача венеролога. |
| ДНК Mycoplasma hominis | Микоплазма хоминес – условно-патогенный микроорганизм – ИППП, требует лечения у врача венеролога, независимо от сопутствующей симптоматики. |
| ДНК Ureaplasma (urealyticu+parvum) | Уреаплазма уреалитикум + парвум – условно-патогенный микроорганизм – ИППП, требует лечения у врача венеролога, независимо от сопутствующей симптоматики. |
| ДНК Neisseria gonorrhoeae | Гонококовая инфекция (гонорея) – особо опасная ИППП, требует экстренного лечения у врача венеролога, независимо от сопутствующей симптоматики. |
| ДНК Chlamydia trachomatis | Хламидия (хламидиоз) – особо опасная ИППП, требует экстренного лечения у врача венеролога, независимо от сопутствующей симптоматики. |
| ДНК Mycoplasma genitalium | Микоплазма гениталиум (микоплазмоз) – ИППП, требует экстренного лечения у врача венеролога, независимо от сопутствующей симптоматики. |
| ДНК Trichomonas vaginalis | Трихомонада (трихомониаз) – особо опасная ИППП, требует экстренного лечения у врача венеролога, независимо от сопутствующей симптоматики. |
| ДНК Herpes Simplex Virus 1,2 | Вирус генитального герпеса 1 и 2 типа – ИППП. Требуется лечение у врача венеролога, независимо от сопутствующей симптоматики. |
ВАЖНО!! УВАЖАЕМЫЕ ПАЦИЕНТЫ — УРОГЕНИТАЛЬНЫЕ (ПОЛОВЫЕ) ИНФЕКЦИИ НЕ ЛЕЧАТСЯ ОДНОЙ ВОЛШЕБНОЙ ТАБЛЕТКОЙ ИЛИ СВЕЧКОЙ ОТ ВСЕХ ИНФЕКЦИЙ, ДЛЯ ЛЕЧЕНИЯ КАЖДОЙ ИНФЕКЦИИ СУЩЕСТВУЕТ СВОЙ ПРЕПАРАТ, ДОЗИРОВКА КОТОРОГО НАЗНАЧАЕТСЯ ВРАЧОМ ИСХОДЯ ИЗ ДАВНОСТИ И СТЕПЕНИ ЗАРАЖЕНИЯ
ИППП — инфекции передающиеся половым путем требуют срочного лечения у врача венеролога. Самолечение сбивает симптоматику и переводит инфекцию в хроническую форму, которую в последствие трудно будет вылечить.
Условно — патогенные микроорганизмы — не так безобидны как могут казаться. При определенных факторах: стрессы, недосыпы, переутомляемость, снижение иммунитета — условно-патогенные микроорганизмы начинают усиленно размножаться и вызывать заболевания репродуктивных органов.
Урогенитальные инфекции последствия:
Профилактика урогенитальных инфекций урогенитальные инфекции
Для того, чтобы избежать присоединения инфекции следует соблюдать несложные правила:
Современные подходы к терапии хронического бактериального простатита
Хронический простатит (ХП) принадлежит к числу самых распространенных урологических заболеваний. По данным Н. А. Лопаткина (1998), в России на долю ХП приходится до 35% всех обращений к врачу по поводу
Хронический простатит (ХП) принадлежит к числу самых распространенных урологических заболеваний. По данным Н. А. Лопаткина (1998), в России на долю ХП приходится до 35% всех обращений к врачу по поводу урологических проблем среди мужчин в возрасте от 20 до 50 лет. Для получения данных о частоте встречаемости симптомов простатита с оценкой распространенности дизурии, дискомфорта в промежности и в области полового члена было проведено международное (Англия, Франция, Голландия, Корея) эпидемиологическое исследование Urepik. Анализ, проводившийся на основании шкалы симптомов Nickel и Sorensen (1996), дал возможность выявить признаки простатита у 4800 мужчин в возрасте от 40 до 79 лет. У 35% мужчин за последний год наблюдался как минимум один из симптомов простатита, и для 8% мужчин это представляло, по меньшей мере, неудобство [1].
На долю хронического бактериального простатита (ХБП) приходится 5–15% случаев заболевания [6]. Наиболее распространенными, по мнению большинства исследователей, этиологическими агентами ХБП являются такие грамотрицательные бактерии семейства Enterobacteriaceae, как Escherichia coli, которые обнаруживаются в 65–80% случаев инфекций. Различные виды Serratia, Klebsiella, Enterobacter, Acinetobacter выявляются у 10–15% больных. Большинство исследователей полагают, что на долю таких грамположительных бактерий, как Enterococcus faecalis, приходится от 5 до 10% случаев подтвержденных инфекций простаты [5].
В настоящее время обсуждается роль грамположительных бактерий — коагулазо-негативных стафилококков и стрептококков в развитии ХБП [5, 6, 7]. По нашим данным (Е. Б. Мазо и соавт., 2003, 2004) [1], основанным на результатах микробиологического исследования, которое проводилось в виде четырехстаканного теста Meares–Stamey у 70 больных с ХБП с 2002 г., именно коагулазо-негативные стафилококки играют ведущую роль (66%), если говорить об этиологии ХБП. Между тем на долю грамотрицательных патогенов приходится 19% случаев ХБП, а 15% составляют больные с Enterococcus faecalis. Аналогичными данными располагают М. Ф. Трапезникова и соавторы (2004), суммировавшие результаты идентификации 662 штаммов микроорганизмов у 264 больных ХБП, за которыми велось наблюдение в течение последних 13 лет. При этом выявлена ведущая роль грамположительных кокков в этиологии ХБП: за последние 3 года частота распространения коагулазо-негативных стафилококков составила 87,5% [3]. В то же время удельный вес грамотрицательных палочек — «общепризнанных» возбудителей ХБП — за предыдущие 7 лет неуклонно снижался (с 13,3 до 4,2%). С. Н. Калинина, В. П. Александров, О. Л. Тиктинский (2003) при обследовании 174 больных ХБП также выявили преобладание (82%) грамположительной флоры. Инфекция простаты может быть следствием бактериальной колонизации мочеиспускательного канала. Нормальная флора мочеиспускательного канала у мужчин состоит главным образом из дифтероидов и грамположительных кокков. Сексуальная активность может способствовать колонизации мочеиспускательного канала потенциальными уропатогенами. Blacklock (1974) и Stamey (1980) отметили, что секрет простаты у некоторых мужчин с ХБП содержал те же уропатогены, которые присутствовали в вагинальной флоре их сексуальных партнерш. Бактериальная колонизация может также вызвать персистенцию бактерий в простате. Отличительной чертой этого состояния является персистенция бактерий внутри простаты, несмотря на лечение антибиотиками, что связано с хроническим воспалением и склонностью к обострению инфекции мочевыводящего тракта тем же самым патогеном.
К предрасполагающим факторам развития ХБП относятся: уретропростатический рефлюкс; фимоз; анально-генитальные сношения без предохранения; инфекции мочевых путей; острый эпидидимит; постоянные уретральные катетеры и проведение трансуретральных операций у мужчин с инфицированной мочой без предшествующей антимикробной терапии [1]. У пациентов с ХП может быть выявлено нарушение секреторной функции простаты, характеризующееся изменением состава секрета, т. е. снижением уровней фруктозы, лимонной кислоты, кислой фосфатазы, катионов цинка, магния и кальция; цинксодержащего антибактериального фактора простаты. При этом увеличиваются такие показатели, как рН, отношения изоферментов лактатдегидрогеназы-5 к лактатдегидрогеназе-1, белков воспаления — церулоплазмина и компонента комплемента С3. Эти изменения в секреторной функции простаты также обусловливают неблагоприятное воздействие на антибактериальную природу секрета простаты. Уменьшение действия антибактериального фактора простаты способно снижать врожденную противобактериальную активность секрета, тогда как щелочной показатель рН может препятствовать диффузии в ткань и в секрет простаты основных антимикробных препаратов.
Симптомами ХП являются боли в тазовой области, расстройства мочеиспускания и эякуляции (см. табл. 1).
| Таблица 1 Симптомы хронического простатита | ||
| Локализация боли в тазовой области | Расстройство мочеиспускания | Расстройство эякуляции |
| В промежности В половом члене В яичках В паховой области Над лоном В прямой кишке В крестце | Учащенное мочеиспускание Неполное опорожнение мочевого пузыря Слабая или прерывистая струя мочи Боль или ее усиление во время мочеиспускания | Боли во время или после эякуляции Гемоспермия |
Ведущее место в лабораторной диагностике ХБП принадлежит микробиологическому исследованию — четырехстаканному локализационному тесту, предложенному в 1968 г. Meares и Stamey [8]. Он состоит в получении, после тщательного туалета наружных половых органов (во избежание контаминации поверхностными бактериями), первой (10 мл) и второй (средней) порций мочи для бактериологического исследования, массажа предстательной железы (ПЖ) со взятием секрета для микроскопии и посева, а также третьей порции мочи (после взятия секрета) для посева (рис. 1). Количественные посевы первой и второй порций мочи выявляют бактерии в уретре и мочевом пузыре, в то время как при посевах секрета простаты и порции мочи после взятия секрета (третьей порции мочи) выявляют флору простаты. ХБП характеризуется воспалительной реакцией в секрете (при микроскопии определяется более 10 лейкоцитов в поле зрения при большом увеличении). После инкубации посевов подсчитывают количество колониеобразующих единиц (КОЕ).
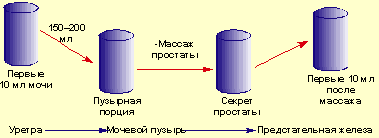 |
| Рисунок 1. Четырехстаканный локализационный тест Meares–Stamey |
Бактериологическое подтверждение ХБП мы проводим на основании, по крайней мере, одного из следующих критериев, предложенных K. G. Naber (2003):
Характерное для ХБП содержание патогенов в образцах примерно следующее:
первая порция мочи 3 КОЕ/мл;
вторая порция мочи 3 КОЕ/мл;
секрет простаты ≥ 10 4 КОЕ/мл;
третья порция мочи ≥ 10 3 КОЕ/мл.
Четкое соблюдение правил микробиологической диагностики и вышеуказанных критериев интерпретации результатов локализационного теста Meares — Stamey на большом количестве наблюдений позволят более точно определить частоту встречаемости истинных патогенов ХБП.
Антимикробная терапия. После идентификации этиологического агента и определения антибиотикорезистентности возникает необходимость назначения больному с ХБП антимикробной терапии. К факторам, оказывающим влияние на выбор антимикробного препарата для лечения ХБП, относятся: чувствительность идентифицированного микроорганизма к антибиотику, его способность в достаточной концентрации проникать через гематопростатический барьер и накапливаться в ткани и секрете простаты, сперме, а также способность препарата преодолевать экстрацеллюлярную полисахаридную оболочку, формируемую микроколониями бактерий, и хорошая переносимость при длительном пероральном приеме. Идеальный антибактериальный препарат для лечения ХБП должен быть жирорастворимым, слабощелочным, с коэффициентом диссоциации, способствующим максимальной концентрации препарата в простате [2]. Антимикробные средства из группы фторхинолонов на сегодняшний день отвечают вышеперечисленным требованиям и являются препаратами выбора для лечения ХБП. Особенностью антибактериального действия фторхинолонов является наличие двух мишеней действия в бактериальной клетке, каковыми являются ферменты (топоизомеразы II типа), ответственные за изменения пространственной конфигурации бактериальной ДНК: ДНК-гираза и топоизомераза IV. ДНК-гираза осуществляет суперспирализацию бактериальной ДНК, а топоизомераза IV — разделение дочерних хромосом в процессе репликации. Ключевым моментом в действии фторхинолонов является образование трехкомпонентного комплекса (бактериальная ДНК–фермент–фторхинолон). Указанный комплекс предотвращает репликацию бактериальной ДНК. Благодаря тому, что топоизомеразы обладают расщепляющей активностью, происходит разрушение молекулы ДНК (С. В. Сидоренко, 2002).
 |
| Рисунок 2. Классификация фторхинолонов (по K.G. Naber,1998) |
В настоящее время в практическое здравоохранение внедрены новые антимикробные препараты из группы фторхинолонов III и IV поколений, которые проявляют активность в отношении как грамотрицательных и грамположительных бактерий, так и атипичных внутриклеточных микроорганизмов, а также обладают способностью воздействовать на бактерии в биологических пленках (см. рис. 2). Антимикробная активность in vitro фторхинолонов III поколения — спарфлоксацина и левофлоксацина, а также фторхинолона IV поколения — моксифлоксацина наглядно представлена в таблице 2.
| Таблица 2 Антимикробная активность in vitro спарфлоксацина, левофлоксацина и моксифлоксацина (МПК90, мкг/мл) [4] | |||
| Микроорганизмы | Спарфлоксацин | Левофлоксацин | Моксифлоксацин |
| Acinetobacter spp. | 0,25 | 16 | 0,5 |
| Citrobacter freundii | 0,25 | 0,5 | 0,5 |
| Enterobacter cloacae | 0,5 | 0,5 | 0,5 |
| Escherichia coli | 0,12 | 0,12 | 0,5 |
| Klebsiella pneumoniae | 0,25 | 0,25 | 0,5 |
| Proteus mirabilis | 0,5 | 0,25 | 0,12 |
| Pseudomonas aeruginosa | 8 | 4 | 16 |
| Staphylococcus epidermidis | 1 | 1 | 2 |
| Staphylococcus saprophyticus | 0,25 | — | 0,5 |
| Enterococcus faecalis | 2 | 16 | 4 |
В 2004 г. мы сравнили чувствительность 25 различных штаммов коагулазо-негативных стафилококков — наиболее распространенных, по нашим данным (Е. Б. Мазо и соавт., 2003, 2004), этиологических агентов ХБП — к левофлоксацину, спарфлоксацину и моксифлоксацину. Бактериологическое исследование проводили классическим методом: выполняли посев мочи и секрета простаты на питательные среды с выделением чистой культуры и идентификацией выделенных штаммов при помощи полуавтоматического микробиологического анализатора Sceptor (Becton Dickinson, USA). Чувствительность выделенных микроорганизмов к левофлоксацину, спарфлоксацину и моксифлоксацину определяли дискодиффузионным методом на среде Мюллера–Хинтона. Результаты оценивали по значениям диаметров зон задержки роста. Всего было изучено 25 штаммов коагулазо-негативных стафилококков (21 — Staphylococcus haemolyticus, 3 — Staphylococcus epidermidis, 1 — Staphylococcus warnerii), выделенных в диагностическом титре из секрета простаты и мочи у больных ХБП при четырехстаканном тесте Meares–Stamey. Проведенный нами анализ чувствительности коагулазо-негативных стафилококков к фторхинолонам III и IV поколений показал наиболее высокую чувствительность этих бактерий к моксифлоксацину — у 24 (96%) штаммов. К левофлоксацину оказались чувствительны 21 (84%), а к спарфлоксацину 20 (80%) штаммов коагулазо-негативных стафилококков. Пять резистентных к спарфлоксацину штаммов были выделены нами у больных после длительной антимикробной терапии этим препаратом. Был выделен также штамм гемолитического стафилококка, резистентный ко всем фторхинолонам III и IV поколений у больного, ранее принимавшего в течение 6 нед моксифлоксацин. Проведенное исследование продемонстрировало высокую чувствительность коагулазо-негативных стафилококков, выделенных от больных ХБП, к фторхинолонам III и IV поколений. Чувствительность исследованных бактерий к моксифлоксацину оказалась наиболее высокой, в то время как к левофлоксацину и спарфлоксацину была практически одинаково ниже. Таким образом, длительная антимикробная терапия моксифлоксацином может привести к селекции устойчивых штаммов и развитию перекрестной резистентности к фторхинолонам III и IV поколений.
На сегодняшний день проведено ограниченное количество клинических исследований применения фторхинолонов в лечении ХБП. Результаты таких исследований, с периодом наблюдения не менее 6 мес, представлены в таблице 3.
Как видно из данных, приведенных в таблице 3, несмотря на существенные различия в количестве больных, принимавших участие в исследованиях, бактериальная эрадикация при различной длительности терапии фторхинолонами, наблюдалась более чем у 60% пациентов. Проведение подобных исследований в будущем, с соблюдением стандартов микробиологической диагностики, позволит выработать единый подход к рациональной антимикробной терапии ХБП.
Согласно актуальным на сегодняшний день рекомендациям Европейской ассоциации урологов по лечению инфекций мочевыводящих путей и инфекций репродуктивной системы у мужчин, принятым в 2001 г., длительность антимикробной терапии ХБП фторхинолонами или триметопримом должна составлять 2 нед (после установления предварительного диагноза). После повторного обследования больного антимикробную терапию рекомендуют продолжать суммарно в течение 4–6 нед только при положительном результате микробиологического исследования секрета простаты, взятого до начала лечения, или в случае, если у больного улучшилось состояние после приема антимикробных препаратов [2].
Антимикробные препараты, используемые для лечения ХБП, а также способы их применения приведены в таблице 4.
| Таблица 4 Способы применения антимикробных препаратов для лечения хронического бактериального простатита | ||
| Группа препаратов | Препараты | Способ применения |
| Фторхинолоны | Ципрофлоксацин (сифлокс, ципролет, цифран) | По 500 мг 2 раза в сутки |
| Офлоксацин (джеофлокс, заноцин, офлоксин 200) | По 400 мг 2 раза в сутки | |
| Ломефлоксацин (ксенаквин, ломфлокс, максаквин) | По 400 мг 1 раз в сутки | |
| Левофлоксацин (таваник) | По 500 мг 1 раз в сутки | |
| Спарфлоксацин (спарфло) | Первый прием 400 мг, затем по 200 мг 1 раз в сутки | |
| Моксифлоксацин (авелокс) | По 400 мг 1 раз в сутки | |
| Триметоприм/ сульфаметоксазол | Ко-тримоксазол (бикотрим, бисептол) | По 960 мг 2 раза в сутки |
Следует отметить, что больные с ХБП должны принимать антибиотик фторхинолонового ряда в течение длительного периода (от 4 до 6 нед) для предотвращения рецидива инфекции нижних мочевых путей. Продолжительная терапия антибиотиками в низких профилактических дозах или супрессивная антимикробная терапия могут применяться в случаях рецидивирующего или невосприимчивого к лечению простатита.
Литература
С. В. Попов
А. К. Чепуров, доктор медицинских наук, профессор
В. И. Карабак, кандидат медицинских наук
РГМУ, Москва
