Если болит живот вздутие что делать
Как «сдуть» живот?
Хотя со вздутием живота и повышенным газообразованием сталкивался почти каждый, тема эта является весьма щекотливой и редко выносится на обсуждение.
Однако сегодня, когда в мире отмечают День здорового пищеварения, мы поговорим о том, что же делать, если метеоризм часто застает вас врасплох?
Основные причины вздутия живота:
Что делать?
Эти меры помогут вам быстро избавиться от неприятных симптомов.
2. Делайте специальные упражнения
Чтобы укрепить пресс и улучшить перистальтику кишечника, поочередно напрягайте и расслабляйте мышцы живота, задерживаясь на несколько секунд. Выполняйте 15-20 раз подряд.
А чтобы помочь естественному отхождению газов, лежа на спине, несколько раз медленно поднимите и опустите ноги.
3. Пейте теплую воду по утрам
Стакан воды за 20-30 минут до завтрака нормализует выделение желудочного сока и препятствует газообразованию в ЖКТ.
4. Пересмотрите свой рацион
Если вас часто беспокоит вздутие живота, то включите в меню отварной рис, гречневую кашу, запеченные овощи и фрукты, нежирную рыбу и птицу, яйца всмятку. Из молочных продуктов оставьте только кефир и ряженку.
5. Для симптоматического лечения используйте энтеросорбенты
“Полисорб”, “Энтерол”, “Энтеросгель” поглощают газы, подавляют брожение и выводят токсины. Однако на постоянной основе применять их не стоит, чтобы не навредить микрофлоре кишечника.
6. Заваривайте мяту
Натуральная измельченная мята эффективно снимает симптомы метеоризма.
7. Пропейте курс ферментов или пробиотиков
Если вздутие вызвано неправильным питанием и перееданием, на помощь придут такие препараты, как “Мезим”, “Панкреатин”, “Фестал”. А если причиной дискомфорта стал дисбактериоз или запор, то вам помогут полезные бактерии: “Линекс”, “Хилак Форте”.
У препаратов имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Боли и вздутие в кишечнике: что делать
Практически каждый человек сталкивался с таким физиологическим явлением, как вздутие и болезненность внутри живота. Кишечник всегда наполнен газами, но нормальный их объем не превышает 1500 мл. Часть этого объема образуется внутри ЖКТ в результате жизнедеятельности естественных микроорганизмов, небольшая доля попадает через носоглотку, когда человек разговаривает во время еды. Если газовый объем увеличивается до показателей 3000 мл и выше, данный процесс сопровождается возникновением сильного дискомфорта и болевого синдрома разной интенсивности.
Основные симптомы патологии кишечника
В большинстве случаев неприятные признаки распирания в ЖКТ выступают следствием неправильного сочетания продуктов, не сбалансированный диетический режим или врожденная непереносимость каких-либо веществ, входящих в состав продуктов. Но если ранее были диагностированы такие серьезные системные нарушения, как гепатит, некроз тканей печени, дисфункция поджелудочной железы (панкреатит), систематически возникающие боли и повышенное газообразование свидетельствуют о проявлении указанных аномалий.
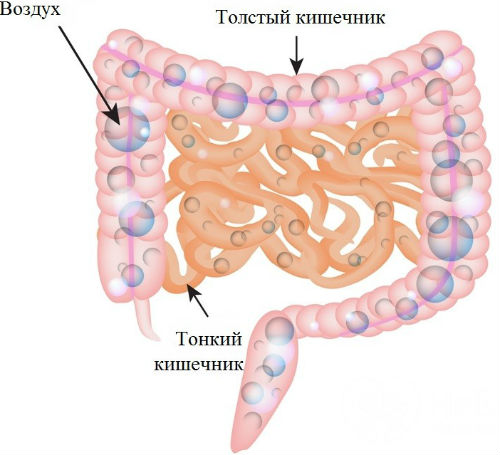
Одним из факторов, влияющих на состояние, в котором находится кишечник, выступает стресс. Любые незначительные эмоциональные переживания сказываются на его функциональности. Неприятные ощущения и невозможность контролировать внутренние процессы усугубляют ситуацию. Больной переживает еще больше, старается скрыться от социума, испытывает стеснение. Моральный дискомфорт еще больше способствует развитию метеоризма.
Причины болей и вздутия в кишечнике
Описанные проблемы могут появиться даже при обычной смене климата или часового пояса. Нередки нарушения функций ЖКТ при изменении пищевых привычек. Вспучивание живота, сопровождающееся болезненностью, может возникнуть по причинам, которые разделяются по происхождению на две группы:
Если вздутие выступает следствием реакции на какой-либо продукт, частичное или полное его исключение из дневного порциона избавит от неприятных ощущений в животе. В данном случае не потребуется специального лечения. Кишечник способен негативно реагировать на продукты, содержащие грубые биологические, неперевариваемые элементы (клетчатка), пищу, запускающую процесс гниения (мучное), глютенсодержащая еда, молоко и его производные. Чрезмерное потребление сладостей и газированных жидкостей также неблагоприятно сказывается на работе ЖК-системы.
Культура еды также влияет на склонность к вспучиванию кишечника. Быстрые перекусы на бегу, любовь к жирным и острым гастрономическим изыскам, калорийность которых превышает норму в несколько раз, вечерние и ночные переедания со временем приводят к развитию хронического вздутия живота. Любители активно общаться в процессе поглощения пищи также входят в группу риска. Воздух заглатывается при разговоре, табакокурении, присутствии стоматологических устройств во рту (протезы, брекет-системы), заболеваниях горла воспалительного характера.
Для снижения риска метеоризма рекомендуется следовать нескольким правилам:
Вторая группа причин метеоризма относится к имеющимся заболеваниям, которые поражают не только желудочно-кишечный тракт, но и мочеполовую систему, железистые органы. Самой опасной патологией выступает онкологический процесс, протекающий в колоректальной системе или в желтом теле яичника у женщин. Боли и вспучивание возникают из-за застоя желчи, сниженной выработке отдельных видов ферментов или кислот. Механические препятствия в ЖК-путях (спайки, перегибы, сужение, опухоли) также приводят к метеорической аномалии. Воспалительные процессы в слизистой или закупорка сосудистых каналов препятствует нормальному всасыванию газов из ЖКТ.
Не относящиеся к указанным группам причины патологии отстоят отдельно. Способствовать развитию временного вздутия способны гормональные сбои, например, в предменструальный период у женщин. Время вынашивания плода у беременных также сказывается на работе всех систем. Происходит механическое сдавливание кишечника, что затрудняет его перистальтику. При неудобной позе засыпания могут передавливаться петли каналов. После просыпания и начала активности метеоризм исчезает.
Диагностические меры
При появлении неприятной симптоматики необходимо обратиться к терапевту или гастроэнтерологу, которые проведут первичный сбор анамнеза, осмотр и опрос больного. При необходимости к обследованию будут привлечены другие узконаправленные специалисты: неврологи, онкологи, хирурги, гинекологи или инфекционисты. На первичном этапе проводится сбор и оценка данных лабораторных анализов. Выясняется наличие или отсутствие воспалительных процессов, паразитарных поражений, патогенной микрофлоры.
Далее назначаются аппаратные способы исследования, перечень которых заключается в следующем:
Что делать при вздутии кишечника?
Если после проведенного обследования выясняется, что источник систематических проблем с желудочно-кишечным трактом выступает неправильное питание, необходимо обратиться к диетологу, который поможет исключить вредные продукты в каждом персональном случае и подобрать корректный по составу порцион. При обнаружении сложных заболеваний необходимо воздействовать на их первопричину. Лечение корректируется, исходя из тяжести патологии, включает как медикаментозную, так и инструментальную терапию. При обнаружении опухолевых или спаечных процессов решается вопрос о хирургическом вмешательстве.
После проведенного лечения и реабилитационного периода необходимо пройти повторное исследование аппаратным способом. Ядерно-резонансный сканер не оказывает вредоносного влияния на клетки организма, иммунную и нервную системы, поэтому проходить диагностику можно столько раз, сколько требуется в клинических целях.
Где делают МРТ кишечника?
Найти и сравнить медцентры МРТ можно на сервисе «Единого центра записи» Санкт-Петербурга. В верхней части страницы размещен номер консультационной службы, операторы которой не только подробно ответят на имеющиеся вопросы, но и подскажут адреса удобно расположенных клиник, запишут на свободное время. Учреждения распределены по расположению, рейтингам, ценам на услуги и техническим показателям оборудования, что облегчает сравнение и выбор. Бронируйте процедуру через портал и получите специальную скидку от сервиса.
Как помочь организму, если боль и метеоризм не оставляют в покое?
Боли в кишечнике:
симптомы, причины и способы лечения
Успокоить нервы и кишечник:
метеоризм на нервной почве
Частые боли в животе в сочетании с другими симптомами могут указывать на раздраженный кишечник. Это функциональное нарушение работы желудочно-кишечного тракта (ЖКТ) чаще всего проявляется в возрасте после 20 лет и в основном беспокоит женщин1. Проблема может сопровождаться нарушением стула (диареей или запором). Из этой статьи вы узнаете:
Болевые ощущения – основной симптом раздраженного кишечника.
Особенности боли в животе при раздраженном кишечнике 2 :
В чем может быть причина раздраженного кишечника?
Раздраженный кишечник может проявляться на фоне хронического стресса или в результате перенесенной кишечной инфекции. Нарушения в работе кишечника могут быть отражением эмоционально-психологических проблем. Этому могут способствовать неблагоприятная психологическая обстановка и психологические травмы.
Как помочь организму, если его часто беспокоят симптомы раздраженного кишечника?
Помочь в этом может Дюспаталин® 135 мг – оригинальный препарат, который специально разработан для лечения всего комплекса симптомов раздраженного кишечника.
С Дюспаталин® ваш кишечник невозмутим.
УЗНАТЬ БОЛЬШЕ
ДЮСПАТАЛИН® 135 мг —
ВАШ КИШЕЧНИК
НЕВОЗМУТИМ!
КАК РАБОТАЕТ ДЮСПАТАЛИН® 135 мг?
Предлагаем ознакомиться с механизмом действия Дюспаталин® 135 мг.
ВОПРОС-ОТВЕТ: КАК ЛЕЧИТЬ МЕДВЕЖЬЮ БОЛЕЗНЬ
RUS2208250 (v1.0) Регистрационный номер: ЛП-001454.
Материал разработан при поддержке ООО «Эбботт Лэбораториз» в целях информирования пациентов о заболевании.
Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
© 2021 ООО «Эбботт Лэбораториз» 125171, Москва, Ленинградское шоссе, д.16А, строение 1, БЦ «Метрополис»
Телефон: +7 (495) 258 42 80, факс: +7 (495) 258 42 81
18+ Информация, представленная на сайте предназначена для просмотра только совершеннолетними лицами.
При использовании интернет-ресурса https://duspatalin.ru в порядке ст. 9 Федерального закона от 27.07.2006 N 152-ФЗ «О персональных данных» (далее – ФЗ «О персональных данных») пользователь сайта https://duspatalin.ru даёт согласие ООО «Эбботт» на автоматизированную обработку в т.ч., но, не ограничиваясь на передачу в сторонние сервисы анализа посетителей Yandex.Metrika; Yandex Webmaster; GoogleAnalytics; Google Tag Manager обработку данных о посетителе (а именно: cookies, IP-адрес, URL страницы, заголовок и реферер страницы, предполагаемое географическое положение, часовой пояс, возраст, пол, версия и язык браузера, разрешение дисплея, версия операционной системы и вспомогательного программного обеспечения, учет взаимодействия с сайтом, модель устройства, поисковые системы, глубину просмотра, список скачанных файлов, интересы посетителя, список посещённых страниц и проведённое время на сайте).
Как понять, что кишечник «раздражен»?
Ваш результат: 5/6
Неплохо! Вы явно посвятили немало времени изучению темы «раздраженного» кишечника.
Возможно, вам будет интересно узнать еще и об этом:
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Метеоризм, как признак «поджелудочных» проблем
С метеоризмом, без сомнений, знаком каждый. Но, если в одних случаях, симптом не несет ничего, кроме психологического дискомфорта. То, в других – сигнализирует о нарушениях пищеварения. Так как же отличить допустимое от патологического? И какая связь у метеоризма со «здоровьем» поджелудочной железы?
«Газовые» нормы
Подсчитать объем отделяемых кишечных газов в бытовых условиях – задача фактически невыполнимая. А ведь, в норме, эта цифра достигает 2,5 литров за сутки.
Все дело в том, что пищеварительная система напрямую контактирует с воздухом окружающей среды. И поэтому часть газа попадает в кишечник при глотании, при приеме пищи.
«Газа» добавляют и кишечные бактерии, образующие его в процессе своей жизнедеятельности.
При этом, преобладающая в норме, сахаролитическая микробиота (лакто-, бифидобактрии, стрептококки и другие) по большей части использует «для пропитания» не всосавшиеся в тонком кишечнике углеводы, а «отходами» в этом случае становятся молочная и уксусная кислоты, углекислый газ, вода и водород.
Углекислый газ в дальнейшем преобразуется другими бактериями, а водород – всасывается в кровь и выводится через легкие.
Однако, если количество непереваренных углеводов значительно возрастает (например, при избытке употребления сладкого, лактазной недостаточности или дефиците панкреатической амилазы), увеличивается и концентрация водорода, кислот и, соответственно, отделяемых газов, имеющих кислый запах.
Некоторые представители кишечной микробиоты в качестве питания используют не углеводы, а серосодержащие соединения, в частности белки. С образованием, при этом, сероводорода, аммиака и кадаверина.
«Газы» при этом, приобретают ярко выраженный гнилостный или тухлый запах. А причиной такой проблемы чаще служит недостаточность протеолитических (расщепляющих белки до аминокислот) ферментов поджелудочной железы.
Когда метеоризм уже не «безопасен»
Как уже было отмечено, образование и выделение кишечных газов – явление нормальное и неизбежное. Однако только в том случае, когда их объем и характеристики не причиняют ни психологического, ни физического дискомфорта.
Если же метеоризм беспокоит регулярно или присутствует «фоново», сопровождается болью в животе и/или изменением частоты (диарея или запоры) и характера (к примеру, «жирный» стул), а также общей слабостью и утомляемостью – следует исключить, как минимум, ферментативную недостаточность поджелудочной железы, как одну из самых частых причин метеоризма.
Стоит отметить и тот факт, что яркие клинические признаки панкреатической недостаточности появляются, когда дефицит ферментов достигает примерно 90% от нормы. А до этого уровня – симптомы чаще «легкие», непостоянные и связаны с характером питания.
Как проверить
О патологии могут говорить изменения в копрограмме:
Однако, они могут служить лишь косвенными признаками «поджелудочного» неблагополучия, поскольку сопровождают также ряд других пищеварительных нарушений.
Более «специализированным» исследованием функционального состояния железы является анализ кала на панкреатическую эластазу. Поскольку этот протеолитический фермент проходит весь пищеварительный тракт практически в неизменном виде.
А снижение эластазы в кале – самый достоверный признак пакреатической недостаточности. При чем не только в отношении самой эластазы, но и остальных ферментов железы, даже на самых ранних стадиях патологии.

