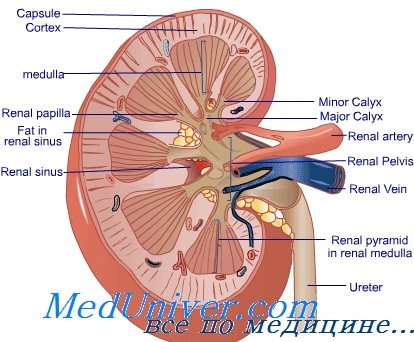
Если не помогает диализ что делать
Если не помогает диализ что делать
Показания к диализу при острой почечной недостаточности включают:
1) перегрузку объемом с артериальной гипертонией и/или отеком легких, не устраняемыми диуретиками;
2) сохраняющуюся гиперкалиемию;
3) тяжелый метаболический ацидоз, не устраняемый лекарственными средствами;
4) неврологические симптомы (нарушения психики, судороги);
5) уровень азота мочевины в крови выше 100-150 мг% (или ниже, если быстро возрастает);
6) нарушение кальций-фосфорного баланса с гипокальциемической тетанией.
Кроме того, диализ показан при невозможности обеспечить достаточное питание в условиях резкого ограничения жидкости. Длительность диализа при острой почечной недостаточности колеблется от нескольких дней до 12 нед. Многие больные нуждаются в нем на протяжении 1-3 нед. Периодический гемодиализ проводят у больных с относительно стабильной гемодинамикой. С помощью экстракорпорального замкнутого контура с насосом и катетеризации крупных вен за 3-4 сеанса удается выводить из организма большое количество жидкости и электролитов. Периодический гемодиализ проводят 3-7 раз в неделю, руководствуясь состоянием водно-электролитного обмена у больного.
Перитонеальный диализ используют в основам у новорожденных и грудных детей, хотя его можно проводить в любом возрасте. В брюшную полость через разрез или чрескожный катетер вводят гиперосмолярную жидкость, оставляют ее там на 45-60 мин, а затем удаляют мануально или с помощью насоса. С диализатом удаляются вода и электролиты. Такие циклы повторяют ежесуточно в течение 8-24 ч под контролем водно-электролитного баланса у больного.
Введения антикоагулянтов не требуется. При поражении органов брюшной полости перитонеальный диализ противопоказан. Хроническую почечную заместительную терапию проводят у больных с нестабильной гемодинамикой, сепсисом или множественным поражением внутренних органов в отделениях реанимации. При этом с помощью специальной помпы из крови удаляются жидкость, электролиты и другие растворенные вещества малого и среднего размера непрерывно на протяжении всех суток. Обычно катетер с двумя просветами помещают в подключичную, внутреннюю яремную или бедренную вену, подсоединяя его к экстракорпоральному контуру с высокопроницаемым фильтром, через который насос прогоняет кровь больного.
Хроническую почечную заместительную терапию можно проводить тремя разными способами. При непрерывной веновенозной гемофильтрации большое количество жидкости под давлением проходит через фильтр, оставляя на нем молекулы мочевины, креатинина, фосфора и мочевой кислоты. Объем крови восполняют внутривенным введением растворов нужного состава. Непрерывный веновенозный гемодиализ основан на принципе диффузии диализата через мембрану; ультрафильтрат возвращается в кровь. Восполнения жидкости при этом не требуется. Наиболее эффективным способы удаления растворенных веществ из крови является гемодиализ с одновременной плазмафильтрацией.
Прогноз при острой почечной недостаточности
Летальность детей с острой почечной недостаточностью зависит от природы основного патологического процесса, а не от самой почечной недостаточности. При постинфекционном гломерулонефрите она достаточно мала (
Осложнения на процедурах гемодиализа
Средняя продолжительность жизни больных, находящихся на программном гемодиализе составляет более 10−15 лет. Имеются случаи, когда пациенты проживали более 20-ти лет. В любом случае, проведение гемодиализа представляет собой серьезную процедуру и сопряжено с развитием ряда осложнений. Все они условно разделяются на ранние и поздние. Первые связанны с самой процедурой гемодиализа. Вторая группа осложнений является результатом течения хронической почечной недостаточности. Так же к последней категории можно отнести осложнения, возникающие после нескольких лет проведения процедур.
Снижение артериального давления или гипотензия. Возникает у каждого третьего пациента на первом году проведения процедур. Возникает в результате снижения объема циркулирующей крови по причине быстрого удаления жидкости из крови, что приводит к понижению АД.
Лихорадка и озноб. Могут возникать вследствии бактериальных инфекций у диализных больных, наблюдаются чаще, чем в общей популяции, прогрессируют быстрее, разрешаются медленнее.
Бактериальные инфекции могут быть связаны с сосудистым доступом. Источником бактериемии в 50-80% случаев являются инфекции временного сосудистого доступа (имеет значение время использования катетера). Могут быть инфекции постоянных сосудистых доступов (частота инфицирования AV-фистул ниже, чем AV-протеза).
Также лихорадка может быть обусловлена пирогенными реакциями.
Неврологические расстройства: нарушение равновесия, головокружения вплоть до тошноты и рвоты. Возникают как результат колебаний артериального давления.
Синдром водно-электролитных нарушений: слабость, головные боли, тошнота, судороги.
Аллергические реакции на диализирующий раствор и применяемые во время процедуры антикоагулянты.
Острый гемолиз и развитие анемии.
У больных на гемодиализе (ГД) имеется множество причин возникновения кожного зуда. Накопление в крови уремических токсинов, контакт с синтетическими материалами во время процедуры ГД, использование значительного количества медикаментов, кожные изменения, склонность к инфекциям, частые психические нарушения создают фон для появления уремического зуда.
Кожный зуд является частым осложнением течения хронической почечной недостаточности и диализной терапии. Существует множество возможных причин развития зуда. Вследствие этого зачастую невозможно определить, какой фактор или группа факторов являются пусковыми.
2.Реакция на диализатор
3.Уремическая (смешанная) полинейропатия
5.Аллергия на медикаменты(гепарин)
6.Хронический гепатит с холестатическим компонентом
Основой лечения кожного зуда является моделирование адекватной диализной программы, строгое соблюдение гипофосфатной диеты и рекомендаций по медикаментозной коррекции нарушений кальций-фосфорного обмена, исключение из терапии медикаментов, являющихся возможной причиной лекарственной аллергии. Кроме того, нельзя забывать о лечении сопутствующей соматической патологии и кожных заболеваний различной этиологии.
Патогенез развития связан с дисфункцией субкортикальных областей мозга, с нарушением обмена железа и дофамина. Также могут играть роль анемия,гиперфосфатемия и психологические факторы.
Все эпизоды синдрома «беспокойных ног» делятся на две группы, в зависимости от причины возникновения. Соответственно им выделяют:
первичный (идиопатический) синдром беспокойных ног;
вторичный (симптоматический) синдром беспокойных ног.
Вторичный синдром «беспокойных ног» является следствием ряда соматических и неврологических заболеваний, устранение которых ведет к исчезновению симптомов. Среди таких состояний чаще встречаются:хроническая почечная недостаточность (до 50% всех ее случаев сопровождаются синдромом беспокойных ног);анемия из-за дефицита железа в организме; сахарный диабет; недостаточность некоторых витаминов (В1, В12, фолиевой кислоты) и микроэлементов (магния); амилоидоз; ревматоидный артрит; криоглобулинемия; болезни щитовидной железы;алкоголизм;нарушение кровоснабжения нижних конечностей (как артериальные, так и венозные проблемы); радикулопатии; рассеянный склероз; опухоли и травмы спинного мозга.
Терапия вторичного СБН базируется на лечении причинного заболевания.
Инфекционные. Гепатиты и некоторые другие неспецифические инфекции.
Обменные нарушения. Среди них на первом месте стоит развитие амилоидоза почек.
Анемия. Как результат отсутствия в крови эритропоэтина, который в норме вырабатывается почками.
Развитие артериальной гипертензии. Артериальная гипертензия у диализных больных наблюдается очень часто: более чем у 80% перед началом терапии диализом, у 60% больных, длительно находящихся на гемодиализе, у 30% больных на перитонеальном диализе. Причины АГ при этом следующие:
задержка натрия и воды вследствие снижения почечной экскреции;
наличие артериовенозной фистулы у больных на гемодиализе и обусловленное этим состояние гиперциркуляции;
анемия и связанное с этим повышение сердечного выброса;
активация симпатоадреналовой системы;
повышение уровня эндогенных вазоконстрикторных факторов (эндотелина-1, адреномедуллина, ингибиторов Nа+K+-АТФазы) и снижение уровня вазодилататоров (NO, сосудорасширяющих простагландинов);
увеличение содержания внутриклеточного кальция вследствие избытка паратиреоидного гормона;
ночная гипоксемия, апноэ во сне.
Вместе с тем, это не означает, что все перечисленные осложнения должны в обязательном порядке быть у каждого пациента. Современные аппараты «искусственная почка», квалифицированный персонал позволяют проводить процедуры гемодиализа наиболее физиологично и с минимальными осложнениями.
Здоровое старение
Эта статья посвящена очень важному решению, останавливать ли почечный диализ при почечной недостаточности. Она поможет вам рассмотреть все возможные варианты и подготовит к сотрудничеству с вашим врачом.
Если вам поставили диагноз почечная недостаточность и вы уже делаете диализ почек, ваш шанс на трансплантацию почки и общее качество жизни во время диализа повлияют на ваш дальнейший выбор лечения. Важно поговорить с врачом о вероятности трансплантации почки, перед тем как принять решение остановить диализ.
Если трансплантация почки невозможна, и вам необходим регулярный диализ почки для поддержания жизни, несколько факторов могут повлиять на ваше решение остановить диализ:
Ваш врач поможет вам осознать риски и преимущества применения диализа, а также риски и преимущества его прекращения. Если вы делаете диализ в клинике гемодиализа, ваши врачи обсудят с вами и вашими родными все ваши пожелания.
Что необходимо знать об остановке почечного диализа?
Диализ – это механический процесс, который выполняет часть функций почек. Если вам поставили диагноз почечная недостаточность, ваш врач должен обсудить с вами, какой тип диализа наиболее вам подходит. Два типа диализа используются для лечения почечной недостаточности: гемодиализ и перитонеальный диализ.
В США 1 человек из 4 решает остановить диализ. В одном исследовании 85% людей, которые решили прекратить диализ, умерли спокойной смертью, по словам их близких и опекунов. У половины людей, принявших участие в исследовании, наблюдались некоторые боли в последние дни жизни. Но только 5% людей испытывали сильную боль.
Могут случиться и другие перемены, связанные с почечной недостаточностью. Поговорите с вашим врачом о том, чего вам стоит ожидать в последние дни жизни. Также вас всегда могут проконсультировать в центрах гемодиализа. Если вы проходите лечение в центре гемодиализа, поговорите с командой медсестер, социальных работников, духовных наставников о том, что вас ожидает, если вы остановите диализ.
Преимущества остановки почечного диализа
Если вы регулярно делаете диализ, и у вас нет шансов на трансплантацию почки, остановка диализа может освободить вас от ощущения, что весь ваш график жизни зависит от сеансов диализа. Вы можете посвятить больше времени вещам, которые приносят вам удовольствие, и уделить внимание родным и близким.
Некоторые людям, которые делают гемодиализ, трудно регулярно посещать центр гемодиализа. Если вы столкнулись с такой проблемой, остановка анализа станет для вас решением.
Несмотря на то, что лечение диализом покрывается большинством страховых программ, диализ может быть очень дорогим. Остановка диализа позволит вам меньше волноваться о финансовых проблемах.
Если вы боритесь с ограничениями в питании, предусмотренными диализом, при остановке диализа, вы сможете есть все, что захотите.
Диализ – это инвазивное лечение, при котором врачу необходим диализный доступ либо через сосуды, либо через живот. При остановке диализа вы можете избежать осложнений, связанных с диализным доступом, таких как инфекция или образование сгустков крови.
Если вы вовлечете близких людей в принятие данного решения, это может укрепить ваши отношения. Также вы сможете обсудить другие важные вопросы, например, ваши пожелания относительно последних дней жизни.
После того, как вы решили остановить диализ, врачи, специализирующиеся на паллиативном лечении, обеспечат вам комфорт в ваши последние дни и помогут вашим родственникам. Программа помощи безнадежно больным предоставит вам шанс определить личные цели, облегчить физические симптомы и удовлетворить эмоциональные и духовные потребности.
Риски остановки диализа почек
Большинство людей, остановивших диализ, умирают в течении нескольких недель. Остановка диализа почек может вызвать у вас тяжелые переживания, связанные с расставанием с родными, финансовыми вопросами или страхом перед смертью. Обговорите эти вопросы в кругу вашей семьи. Хотя обсуждение подобных вопросов может стать очень тяжелым.
Если вы решили остановить диализ, вам понадобится помощь команды медиков, осуществляющих уход за больными в конце жизни. Возможно, вам не захочется, чтобы за вами ухаживало много людей.
Независимо от того, будете ли вы продолжать диализ, важно четко сформулировать желания по поводу своего лечения в юридическом документе под названием предварительные медицинские указания. Такой документ дает гарантию, что вас будут лечить именно так, как вы сами этого хотите. Для более детальной информации смотрите раздел Написание предварительных медицинских указаний.
Риски почечного диализа
Несмотря на то, что диализ поддерживает жизнь, он не излечивает почечную недостаточность. Диализ влияет на:
Осложнения при перитонеальном диализе могут включать:
Осложнения при гемодиализе могут включать:
Диализ – это механический процесс, который частично выполняет работу здоровых почек. При гемодиализе используется искусственная мембрана (диализатор) для фильтрации продуктов жизнедеятельности, удаления лишней жидкости из крови, восстановления оптимального баланса химических веществ в крови и устранения лишней жидкости (водянки) из организма.
Перед тем, как начать лечение гемодиализом, доктору необходимо создать доступ для переливания крови. Обычно для этого трубку (катетер) вставляют в кровеносные сосуды на руке.
Гемодиализ делают в больнице или в центре гемодиализа. Процедура обычно длится от 3 до 5 часов, и ее необходимо делать 3 раза в неделю. Человек может читать или спать во время процедуры диализа.
Диализ – это метод лечения почечной недостаточности, который помогает фильтровать продукты жизнедеятельности из крови, когда почки не работают надлежащим образом. При перитонеальном диализе используется мембрана, которая вставляется в живот (перитонеальная мембрана), как естественный фильтр, устраняющий продукты жизнедеятельности и лишнюю жидкость и поддерживающий необходимый уровень химических веществ в организме.
Чтобы сделать перитонеальный диализ не нужно ехать в центр диализа. Процесс диализа (под названием обмен) можно провести дома, часто ночью во время сна, но его нужно делать регулярно. Первый этап перитонеального диализа называется Введение, при котором раствор для диализа вводится в перитонеальную полость. Второй этап называется Экспозиция, когда раствор (диализат) находится в перитонеальной полости, и лишняя жидкость и продукты жизнедеятельности выводятся из организма через перитонеальную мембрану в диализную жидкость. Последний этап называется Дренаж, когда диализный раствор через несколько часов эвакуируется из организма и заменяется новым раствором.
Существуют три вида перитонеального диализа:
Если у вас хроническое заболевание почек, которое еще не переросло в почечную недостаточность, поговорите с врачом о типе диализа, который подойдет вам больше всего. Вид диализа, который вы выберете, поможет вам определить вид необходимого диализного отверстия.
Перед тем, как начать гемодиализ, ваш доктор должен создать доступ для прохождения кровотока (сосудистый доступ). Этот доступ будет постоянным, то есть он может использоваться и при следующих процедурах диализа. Разные типы доступа для гемодиализа включают:
Перитонеальный диализный доступ
При перитонеальном диализе катетер вставляется в брюшину. Введение катетера обычно производится за 10-14 дней до начала диализа. Некоторые катетеры могут использоваться немедленно (катетеры экстренного использования). Но в связи с высоким риском длительного использования, такие катетеры используются только короткий период времени.
О чем следует задуматься
Многие люди не могут заранее планировать диализ из-за внезапных ситуаций, при которых требуется использование экстренного диализа. В таких случаях используется катер, пока на руке не сформируется фистула или в брюшную полость не будет введен перитонеальный диализный катетер.
Несмотря на то, что диализ поддерживает жизнь, он не излечивает почечную недостаточность. Для людей с почечной недостаточностью, диализ – единственный способ продлить жизнь, не считая пересадку почки.
При почечной недостаточности, вы можете:
Принимая решение об остановке или продолжении почечного диализа, руководствуйтесь своими личными ощущениями и медицинскими фактами.
Решение об остановке диализа почек
Причины остановить диализ
Причины продолжать диализ
Существуют ли другие причины, по которым вы хотите остановить диализ почек?
Существуют ли другие причины, по которым вы хотите продолжить диализ почек?
Эти личные истории помогут вам принять решение.
Личные истории о применении диализа почек
Эти истории основаны на информации, собранной врачами и пациентами. Они могут помочь вам принять решение.
Людмила, 81 год : Я регулярно делала гемодиализ на протяжении 5 лет. Когда я только начала его делать, я чувствовала себя хорошо и могла заниматься всеми своими любимыми делами. Два года назад мне поставили диагноз – сердечная недостаточность. С тех пор мое здоровье ухудшилось. Мы обсудили с врачом возможность пересадки почки, но так мое здоровье ухудшается, мы решили, что это неправильное решение. Я решила остановить диализ и получать помощь безнадежно больным. Я устала и плохо себя чувствую. Я хочу умереть спокойно.
Андрей, 45 лет : У меня есть родственники, которые страдали от почечной недостаточности и делали диализ. Моя тетя сказала, что я возненавижу диализ, потому что она видела, как плохо было моей бабушке, когда она делала диализ 30 лет назад. С тех пор процедура диализа очень изменилась. Я начал делать диализ 4 года назад и с тех пор чувствую себя хорошо. На самом деле мне даже лучше, чем раньше! Конечно, мне пришлось изменить рацион, и иногда график процедур не очень удобный. Но я считаю, что это маленькая цена за хорошее самочувствие. Я стою в очереди на трансплантацию почки. Хотя я жду дня, когда мне уже не надо будет делать диализ, сейчас я не собираюсь его останавливать.
Максим, 49 лет : У меня очень трудно контролируемый диабет. Мне пересадили почку 20 лет назад. Два года назад мои почки стали плохо функционировать, и я начал делать диализ. Даже с диализом я не стал чувствовать себя лучше. Даже если мне еще раз сделают пересадку почки, нет гарантии, мое самочувствие улучшится. У меня проблемы с задержкой жидкости в организме и плохой аппетит. Я обсудил остановку диализа с семьей и доктором, и они поддержали меня.
Жанна. 36 лет: Я начала делать диализ три года назад, когда мой хронический гломерулонефрит перерос в хроническую почечную недостаточность. Даже делая ежедневный перитонеальный анализ, я веду активную, полноценную жизнь. Я работаю полный рабочий день и много путешествую. Не смотря на то, что диализ требует организации, я не чувствую его негативное влияние на мою жизнь. Я почти всегда чувствую себя хорошо. На данный момент я не думаю о прекращении диализа.
Принятие мудрого решения
Используйте эту таблицу, чтобы помочь вашему врачу принять правильное решение. После заполнения таблицы, вам будет легче понять, что вы думаете по поводу диализа почек. Обсудите таблицу со своим врачом.
Подчеркните нужные ответы.
Я хочу делать диализ почек, который будет поддерживать мою жизнь.
Я спокойно отношусь к остановке диализа и хочу сосредоточиться на медицинском уходе, который мне понадобится до наступления естественной смерти.
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
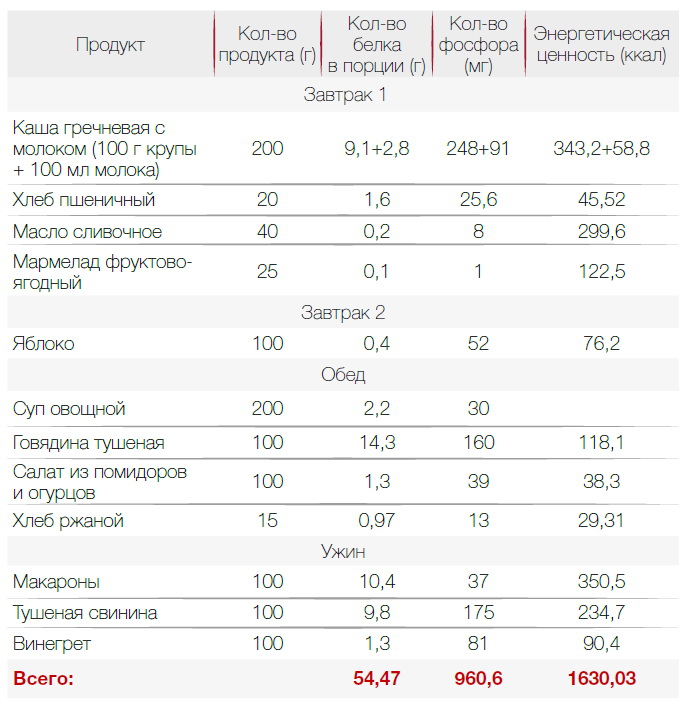
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
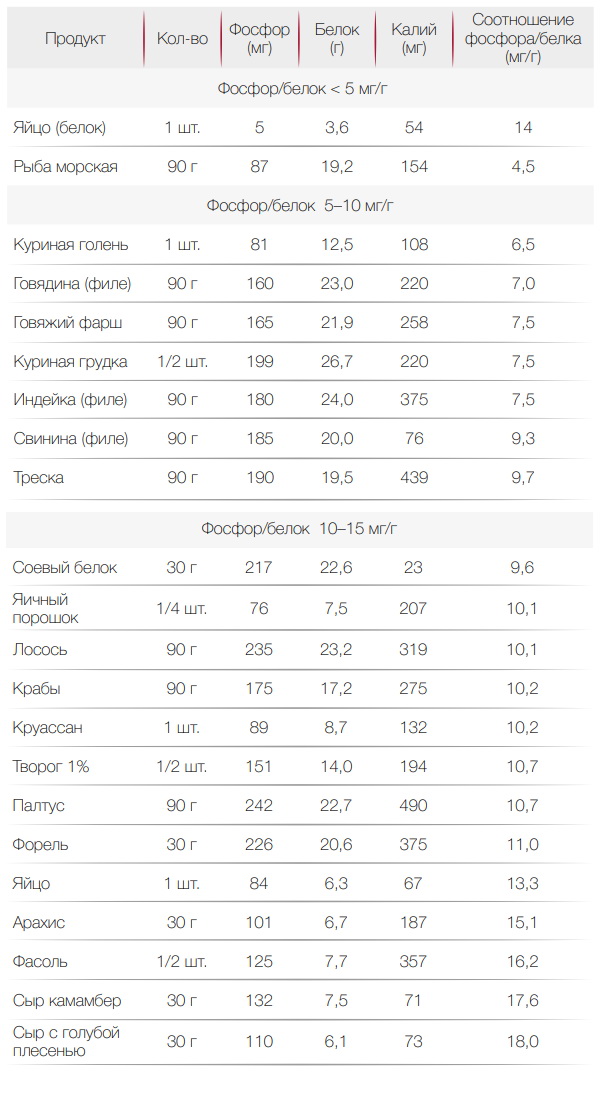
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.