Если пупок мокнет что делать чем лечить
Заболевания желудочно-кишечного тракта
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
Место локализации боли может свидетельствовать о следующих проблемах 2 :
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
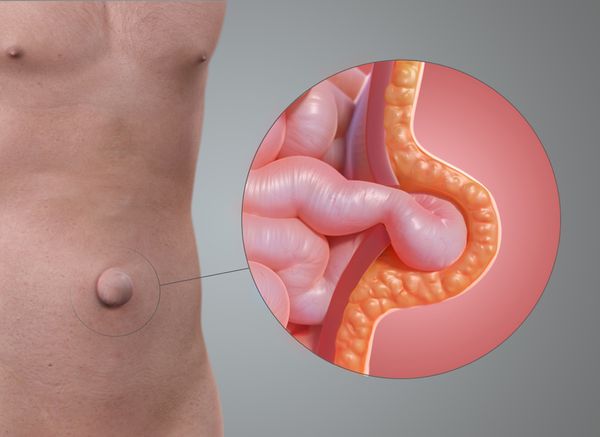
Что такое пупочная грыжа у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапов М. А., онколога со стажем в 16 лет.
Определение болезни. Причины заболевания
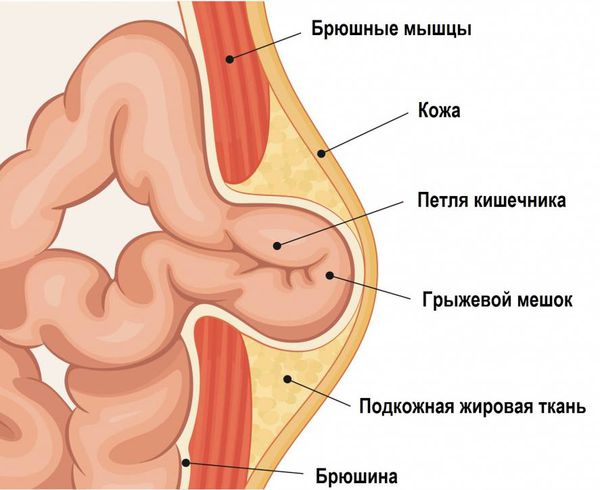
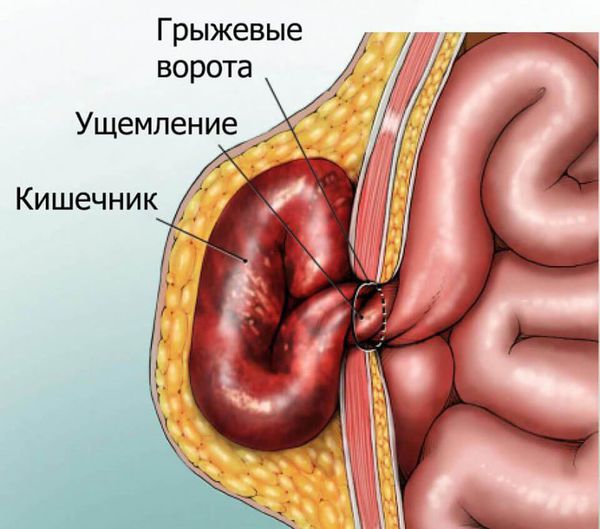
Грыжа включает в себя грыжевой мешок, грыжевой дефект (грыжевые ворота) и содержимое мешка.
Слово «грыжа» давно перешло из медицинской литературы в разговорный язык. Часто этим термином называют выпячивание внутренней камеры мяча или колеса велосипеда.
Распространённость пупочной грыжи
Причины развития пупочной грыжи
Указать какую-либо определённую причину развития пупочной грыжи невозможно. Однако выделяют две группы факторов риска: предрасполагающие и производящие.
Предрасполагающие факторы повышают риск возникновения грыжи. К ним относятся:
Производящие (провоцирующие) факторы непосредственно вызывают появление грыжи. Если у человека нет предрасполагающих факторов, грыжа может и не появиться. Чаще к производящим относят факторы, приводящие к стойкому либо резкому повышению внутрибрюшного давления:
Симптомы пупочной грыжи у взрослых
Если грыжа появляется постепенно и не вызывает боли, пациент всё равно может обнаружить её самостоятельно даже на ранних стадиях. Часто изменяется размер или форма пупка, появляется шаровидное выпячивание ниже или выше пупочного кольца. Небольшое выпячивание может появляться только в положении стоя, при натуживании или покашливании, а в расслабленном состоянии оно может «исчезать», особенно когда пациент ложится.
Если грыжа появилась давно, но внезапно в её области возникла резкая боль или грыжа перестала вправляться, необходимо сразу обратиться к врачу. Эти симптомы могут указывать на ущемление грыжи.
Патогенез пупочной грыжи у взрослых
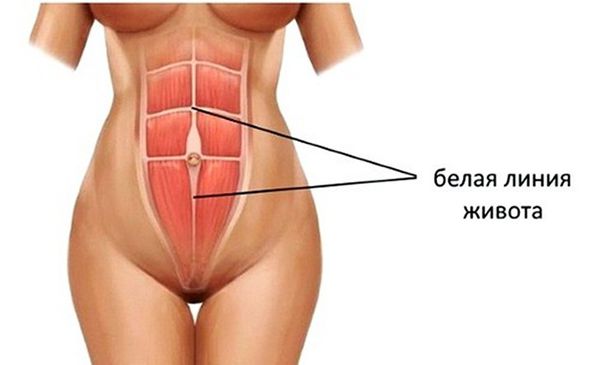
Пупок — это рубец, который образуется после перерезания пуповины. Особенность строения передней стенки живота в области пупка в том, что здесь нет такой прочной структуры, как в белой линии. В области пупка всего три слоя: кожа, рубец на месте выхода пуповины и брюшина. Это самое слабое место брюшной стенки, поэтому здесь может образоваться пупочная грыжа.
Когда повышается внутрибрюшное давление (при ожирении, беременности или подъёме тяжестей), рубцовые ткани в области пупка разрываются, и структуры брюшной полости начинают выходить под кожу через появившееся отверстие.
Грыжевые ворота под давлением внутренних органов постепенно расширяются. Если сначала в появившийся дефект может выходить только жировая ткань, лежащая позади мышечного каркаса (предбрюшинная клетчатка), то при увеличении грыжевых ворот выходят пряди большого сальника, петли тонкой и толстой кишки и даже стенка желудка. Стенка желудка может выпячиваться при сочетании двух факторов: больших грыжевых ворот (более 10 см) и больших размеров желудка (например, при ожирении).
Классификация и стадии развития пупочной грыжи у взрослых
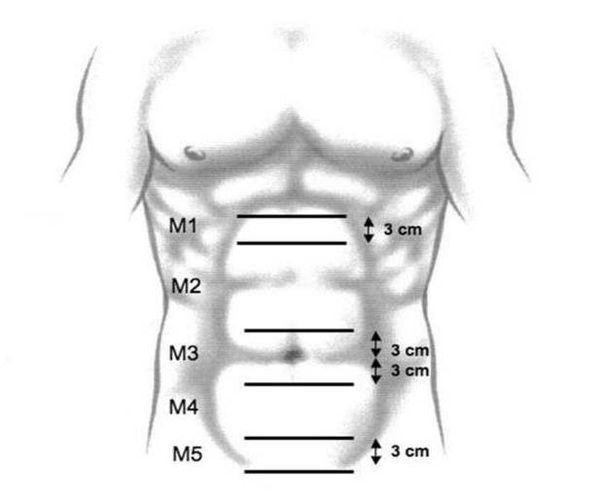
Классификация срединных грыж брюшной стенки Европейского герниологического общества (EHS):
Как видно из классификации, пупочные грыжи относятся к третьему типу.
В зависимости от происхождения пупочные грыжи могут быть врождёнными и приобретёнными. У взрослых впервые выявленная пупочная грыжа чаще всего является приобретённой.
По возможности вправить грыжу:
В зависимости от наличия осложнений:
Пупочная грыжа не имеет стадий заболевания, но если размеры грыжевых ворот более 10 см, можно рассматривать грыжу как гигантскую.
Осложнения пупочной грыжи у взрослых
Течение пупочных грыж может сопровождаться опасными для жизни осложнениями, среди которых:
Диагностика пупочной грыжи у взрослых
Обычно для диагностики пупочной грыжи врачу достаточно уточнить жалобы больного, собрать анамнез (историю болезни), а также тщательно осмотреть пациента.
Сбор жалоб и анамнеза
При опросе врач уточняет, когда появилось грыжевое выпячивание, увеличилось ли оно за последнее время, есть ли болевые ощущения в области грыжи. Уточняет наличие в анамнезе операций, особенно лапароскопических, потому что разрез для эндоскопа (камеры) делают именно в области пупка.
Если пациент жалуется, что впервые не смог вправить грыжу или у него внезапно появились боли в области выпячивания, врач должен обязательно узнать точное время появления жалоб. Необратимые изменения в стенке кишки после ущемления начинаются уже в первые три часа после нарушения кровоснабжения.
После опроса врач осматривает пациента «с головы до ног», а не только зону грыжевого выпячивания. Как правило, грыжу осматривают в последнюю очередь.
При осмотре грыжи хирург обращает внимание на такие параметры:
Врач обязательно осматривает другие возможные места выхода грыж — паховые области, белую линию и боковые отделы живота. В клинической практике иногда встречаются случаи, когда у одного пациента одновременно обнаруживаются пупочные и паховые грыжи, в том числе двусторонние, однако точных данных о распространённости такого состояния нет.
Попытки врача вправить содержимое грыжи должны быть аккуратными, без сильного давления. Если установлено ущемление, то вправлять грыжу не рекомендуется, это может привести к травме ущемлённого органа. В этом случае необходимо экстренно провести операцию.
Инструментальная диагностика
Инструментальные методы исследования относятся к вспомогательным. При плановом лечении пупочных грыж без ущемления они, как правило, не требуются.
Ультразвуковое исследование (УЗИ). Может применяться, чтобы уточнить содержимое грыжевого мешка или оценить кровоснабжение в случае ущемления. Также с помощью УЗИ можно определить точный размер грыжевых ворот. При ложном ущемлении УЗИ необходимо, чтобы установить точный диагноз и определить тактику лечения.
Колоноскопия и гастроскопия. Обязательно проводятся при обследовании пациентов старше 50 лет, чтобы исключить наиболее частые злокачественные образования ЖКТ: рак толстой кишки и желудка. Наличие рака никак не связано с развитием грыжи, но он может повлиять на тактику лечения.
Дифференциальная диагностика
Пупочную грыжу нужно отличать от других заболеваний:
Лечение пупочной грыжи у взрослых
Цели хирургического лечения:
Лапароскопическая операция считается малоинвазивным хирургическим вмешательством. Она выполняется с помощью видеокамеры и специальных инструментов. Хирург видит на мониторе операционное поле и контролирует все свои действия в процессе операции. При лапароскопии период пребывания в стационаре сокращается до 2–3 суток.
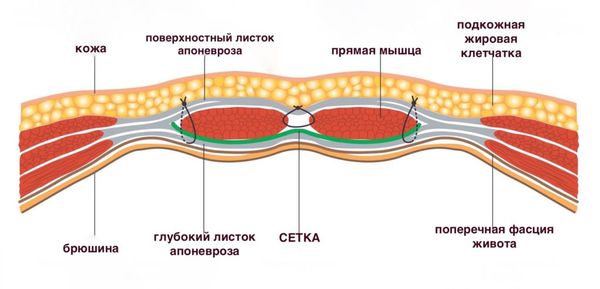
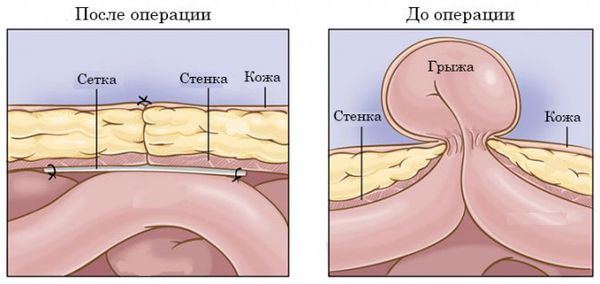
При грыже больших размеров чаще всего возможна только открытая операция под эндотрахеальным (общим) наркозом. Хирург делает протяжённый разрез живота, выделяет грыжевой мешок, помещает органы и ткани из грыжевого мешка в брюшную полость, удаляет избыточные стенки грыжевого мешка и после этого ушивает ткани. Если грыжевые ворота более 2 см, всегда устанавливается сетчатый протез. После такой операции пациент находится в отделении от 1 – 2 суток до недели.
При операции на ущемлённой грыже хирург сначала тщательно осматривает содержимое грыжевого мешка и определяет его жизнеспособность. Если содержимое ущемлённой грыжи вправилось в брюшную полость до того, как врач сделал разрез, то необходимо осмотреть содержимое живота, найти ущемлённые органы и оценить их состояние. При омертвении стенки кишки или её перфорации (разрыве) поражённая часть органа удаляется. После этого хирург ушивает грыжевые ворота. Сетчатый имплант не ставится из-за высокого риска нагноения раны и отторжения сетки. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
При нагноении содержимого грыжи (флегмоне грыжевого мешка) разрез на животе обычно выполняется не над грыжей, а немного дальше. После этого содержимое мешка изолируется: ущемлённая кишка иссекается, область грыжевых ворот ушивается со стороны брюшной стенки. На следующем этапе хирург удаляет грыжевой мешок с содержимым или вскрывает грыжу и отмывает полость от гноя и отмерших тканей. Сетчатый имплант при таком осложнении не устанавливается. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
Если ущемлённая грыжа самостоятельно вправилась до того, как пациента доставили в операционную, необходимо наблюдать за больным в течение суток, чтобы убедиться, что нет омертвения ущемлённых органов и перитонита. Если пациент чувствует себя хорошо и нет признаков перитонита, рекомендуется провести плановую операцию по удалению грыжи.
Реабилитация после удаления грыжи
Чтобы пациент восстановился после операции как можно быстрее, ему рекомендуется:
Возможные осложнения операций
Лечение пупочной грыжи у беременных
Общепринятых клинических рекомендаций по лечению грыж у беременных не существует, но можно выделить три ключевых положения:
Прогноз. Профилактика
Профилактика пупочной грыжи
Чтобы избежать образования пупочной грыжи, следует придерживаться некоторых правил:
Если пупок мокнет что делать чем лечить
Санкт-Петербург, Приморский район,
ул. Шаврова 13/1
Режим работы
Ближайшее метро
Комендантский проспект — Старая Деревня
Пионерская
Памятка по обработке пупочной ранки новорожденного
КАК ОБРАБАТЫВАТЬ ПУПОК НОВОРОЖДЕННОГО С ПРИЩЕПКОЙ
Для того чтобы процесс мумифицирования пуповинного остатка протекал без его инфицирования необходимо четко соблюдать следующие правила по уходу за ним:
Необходимо знать! Одежда новорожденного должна быть из качественных натуральных тканей, которые обеспечат доступ воздуха и не вызовут возникновения опрелости кожного покрова ребенка. Для того чтобы не травмировать область пупка желательно использовать ползунки со слабой резинкой. Родителям следует внимательно относиться к процессу заживления пупочного места.
При малейших изменениях в виде выделений, покраснений или отечности следует обратиться за консультацией к лечащему врачу-педиатру. После того как врач осмотрит ребенка и сделает необходимое назначение, необходимо его выполнить.
ПОШАГОВАЯ ИНСТРУКЦИЯ ПРОЦЕДУРЫ УХОДА ЗА ПУПОЧНОЙ РАНКОЙ
В результате отпадания остатка пуповины образуется ранка, которая может немного кровоточить. Далее, в ранке образуются корочки, имеющие желто-коричневый цвет. Для того, чтобы избежать возникновения бактериальной инфекции (а вышеуказанные корочки являются благоприятной средой для этого), необходимо обрабатывать область пупочной ранки один раз в день, после вечернего купания.
Алгоритм обработки пупочной ранки у новорожденного.
Выполняется она следующим образом:
Важно! Перед проведением процедуры необходимо тщательно вымыть руки и соблюдать стерильность.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ В ПЕРИОД ЗАЖИВЛЕНИЯ ПУПОЧНОЙ РАНКИ
Приблизительно, время заживления пупочной ранки составляет двадцать дней со дня рождения малыша. То есть, к этому сроку ранка затягивается. На протяжении процесса заживления из нее возможны незначительные выделения. Они могут быть кровянистыми или светлыми.
Тревожными симптомами являются:
Омфалит
Омфалит представляет собой воспаление пупочного кольца, кожи и подкожно-жировой клетчатки. Чаще всего развивается у детей на второй неделе жизни и зачастую легко поддается лечению. Однако при развитии осложнений может иметь угрожающие последствия для жизни и здоровья ребенка.
Причины омфалита
Если говорить о факторах развития, то чаще всего непосредственной причиной заболевания является несоблюдение гигиенических норм и правил по уходе за ребенком.
Чаще всего развивается у ослабленных, недоношенных детей, страдающих определенными заболеваниями. При этом зачастую он носит первичный характер и легко поддается лечению. В случае если омфалит развивается на фоне имеющейся структурной патологии (свищи мочевого пузыря, желчного пузыря и так далее), то говорят о вторичном характере заболевания.
Виды омфалита
Виды классифицируются в зависимости от выраженности и характера процесса:
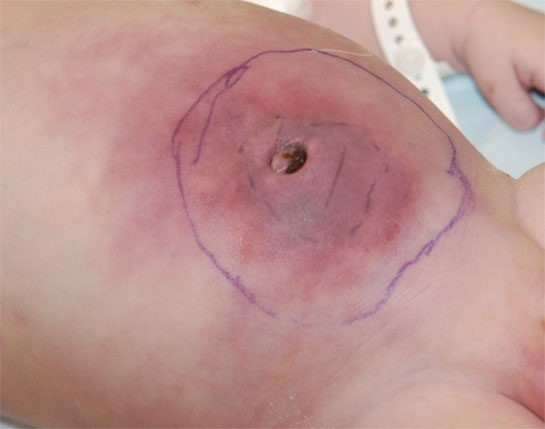
Гнойный омфалит
Гнойная форма омфалита развивается у новорожденного в том случае, если родители своевременно не занимаются лечением мокнущего пупка. Причина проста: влажность и наличие кожных складок создают отличные условия для размножения патогенной микрофлоры, которая потихоньку уничтожает окружающие ее ткани. Для такой формы омфалита характерны следующие особенности:
Омфалит с гнойными изменениями чаще всего вызывает беспокойство у родителей и вынуждает их обратиться за помощью к доктору.
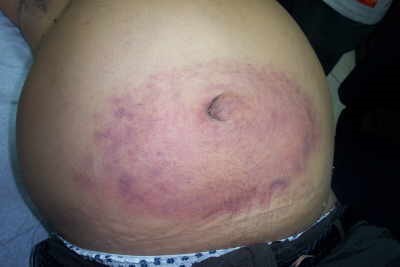
Флегмона пупка
Флегмона, в отличие от омфалита у новорожденных, характеризуется гнойным воспалением жировой ткани, которое не имеет четких границ. Ее симптомы связаны со способностью быстро вовлекать в патологический процесс новые участки, распространяться порой с ошеломительной скоростью, особенно если организм малыша ослаблен. У новорожденных заболевание проявляется следующими симптомами:
Флегмона в области пупка представляет собой у новорожденного запущенный, проигнорированный родителями омфалит. Чтобы не допустить ее развития, достаточно обратиться к врачу вовремя.
Гангрена пупка
Гангрена пупка – осложнение, в которое может перетечь омфалит в том случае, если новорожденному вовремя не будет оказана помощь. Патология характеризуется постепенным почернением тканей, вызывается присоединением инфекции анаэробного типа. Инфекционные агенты анаэробы характеризуются тем, что для нормальной жизнедеятельности и размножения им не обязательно наличие кислорода. Из-за этой особенности симптомы гангрены зачастую тяжелее симптомов омфалита. Среди них:
Гангрена пупка, в отличие от обычного омфалита, требует серьезного лечения, нахождения ребенка в условиях стационара. Заболевание представляет серьезную угрозу для его здоровья и жизни, чего нельзя сказать о случаях, когда формируется неосложненный омфалит.
Некротический омфалит
Омфалит некротического типа у новорожденного ребенка – редкость в современном мире с достаточно высоким уровнем развития медицины. Причины патологии разные, но врачи уверены, что немалую роль играет недостаточное питание. Развитие некротического омфалита сначала идет так, будто формируется флегмона, но процесс расходится не в стороны, а вглубь. Омфалит в этом случае характеризуется изменением оттенка кожи на синюшный или темный, постепенной отслойкой тканей, образованием обширных раневых поверхностей. Эта форма омфалита опасна тем, что может закончиться сепсисом, который даже при своевременной помощи переживают далеко не все дети.
Важно помнить о том, что омфалит у новорожденных способен затрагивать пупочные сосуды. В таком случае инфекция легко проникает в кровь, что приводит к развитию сепсиса.
Клинические проявления
Местные проявления являются единственным симптомом острого катарального омфалита, при присоединении бактериальной инфекции из раны начинает выделяться гнойное содержимое, при этом страдает и общее состояние ребенка: он отказывается от груди, возбужден, кричит, плохо спит, повышается температура тела, постепенно состояние ухудшается без должного лечения.
Заболевание омфалитом характерно для детей первого года жизни, но иногда оно может наблюдаться и у взрослых.
Осложнения
Среди самых грозных осложнений следует назвать распространение некротического процесса за пределы пупка: в подкожно-жировую клетчатку передней брюшной стенки с формированием флегмоны, а затем некроза мягких тканей (гангрены).
Выраженная интоксикация, подъем температуры, ухудшение общего состояния, появление покраснения и отечности кожи более разлитого характера – вот основные признаки флегмоны, при которой показано проведение мощной антибактериальной терапии, а также, при необходимости, вскрытие тканей с установкой дренажа для ликвидации острогнойного воспаления.
Диагностика омфалита
Диагностика не вызывает больших сложностей, диагноз может быть поставлен при наличии характерных симптомов даже без врача.
Дополнительную диагностику проводят для исключения осложнений и определения объема лечения. Для этого выполняют:
Главной же проблемой остается своевременное обращение родителей за медицинской помощью. Зачастую родители приносят своего ребенка к врачу только тогда, когда имеет место гнойный омфалит или флегмона. Лечение в таком случае оказывается длительным, дорогостоящим и не таким эффективным.
Это частое заболевание у новорожденных, которое легко поддается лечению, если начать его своевременно. Если же заболевание не поддается консервативной терапии, то, скорее всего, имеет место выраженная анатомическая аномалия, для устранения которой следует обратиться к детскому хирургу.
В любом случае не следует затягивать с обращением за медицинской помощью, поскольку это может обернуться непоправимыми последствиями для вашего ребенка. Омфалит проще лечить на начальной стадии, чем запускать!
Омфалит у детей и взрослых: почему воспалился пупок и как решить эту проблему?
Как правило, омфалит у взрослых встречается намного реже чем у новорожденных детей. Это заболевание имеет массу неприятных симптомов. А ещё после омфалита могут быть осложнения в виде сепсиса или гангрены кишечника. Как этого избежать? Читайте нашу статью, где наиболее подробно разобраны вопросы, связанные с омфалитом.
Содержание :
Омфалит — это заболевание, которое чаще всего встречается у новорожденных, однако порой болезнь бывает и у взрослых. Если вовремя начать лечение, то можно быстро и легко избежать осложнений.
Омфалит — что это значит?
Это воспаление пупка, когда окружающие ткани, кожа, а порой и подкожная ткань воспаляются. Начинается воспаление из-за попадания бактерий в ранку в том месте, где отпала пуповина, при этом болит пупок.
Чаще всего заболеванию подвержены новорожденные. После того, как произойдет отпадение пуповины, остается пупочная ранка. При недостаточном уходе и гигиене в незажившую рамку проникают болезнетворные бактерии. Они вызывают воспаление, которое без лечения может стать гнойным или даже некротическим.
Омфалит у детей встречается довольно часто, так как воспаление развивается после того, как отпадет пуповина. Начинается все с того, что у ребенка болит живот в области пупка и развивается воспаление. Лечение этого состояния нужно начинать незамедлительно.
Почему возникает омфалит у взрослых?
Омфалит у взрослых — это редкое явление. Обычно заболевание возникает тогда, когда происходит ранение в области пупка, царапины, проколы, и обязательно присутствует недостаточная гигиена. Бактерии проникают через поврежденную кожу, что и запускает патологический воспалительный процесс.
Воспаление пупка у взрослых чаще всего возникает тогда, когда человек делает пирсинг, но мастер, выполняющий прокол, недостаточно придерживается правил гигиены и дезинфекции, не обеззараживает руки и инструменты антисептиками, и таким образом заносит инфекцию в ткани.
Виды омфалита
Различают три вида омфалита: катаральный (простой), гнойный и некротический.
Катаральный
Это самая легкая, начальная и не запущенная форма заболевания. Бактерии проникают в ранку, пупок и кожа вокруг него воспаляется, краснеет, немного отекает. Пупочная ранка на дне становится красной, немного мокнет.
Для лечения используется местная дезинфекция. Осложнений обычно не возникает, если вы начнете вовремя действовать.
Гнойный
Также называется флегмонозный. Это следующая стадия развития болезни, которая сопровождается отделением гноя. Возникают боли в области пупка, сильное покраснение, воспаление, отек окружающих тканей, выделяется гной, температура тела повышается. В данном случае требуется уже комплексное лечение, чаще всего стационарное.
Некротический
Его еще называют гангренозным. Если не проводить лечение гнойной формы заболевания, то происходит необратимое изменение поврежденных клеток, что приводит к их отмиранию. Область вокруг пупка темнеет, становится синей, будто синяк.
В данном случае лечение только стационарное, хирургическое, когда удаляются поврежденные ткани, также назначается антибиотикотерапия.
Гнойный и некротический омфалит могут привести к таким осложнениям как пупочный сепсис, абсцесс печени, перитонит.
Осложнения омфалита
Раннее распознавание и лечение омфалита необходимы для предотвращения серьезных осложнений этого заболевания. Если вовремя не улучшить гигиену пупочной зоны и не прибегнуть к медикаментозной помощи, то могут возникнуть нижеперечисленные патологии.
Сепсис или заражение крови — наиболее частое осложнение, которое может прогрессировать до септического шока. Вначале в рану попадают вредоносные бактерии, грибки или вирусы, а затем данные патогены проникают в кровь. Они начинают размножаться и оказывать токсичное влияние на организм человека, то есть, отравлять его.
Перитонит (воспаление брюшины). Причина возникновения данного заболевания — это бактериальные инфекции различного характера. Как он может появиться на фоне омфалита? Например, в зараженное место может попасть стафилококк, кишечная палочка, пневмококк, синегнойная палочка, которые и провоцируют данное воспаление.
Гангрена кишечника. Она может возникнуть, если не лечить некротическую стадию омфалита. Для этой патологии характерно отмирание клеток и тканей из-за наличия серьезной бактериальной инфекции и отсутствия нормального кровотока.
Еще одним осложнением омфалита может стать абсцесс печени, который происходит вследствие внутрибрюшной инфекции, распространяющейся из портального кровотока. То есть, патогены попадают в пупочную рану, после чего начинают далее передвигаться в организме по кровеносной системе и в конце достигают печени.
При подозрении омфалита в запущенной форме необходима срочная хирургическая консультация для санации пупочных структур и пораженной брюшной стенки. Обратите внимание, что только профильный врач может назначить действенное лечение и провести такого рода консультацию.
Симптомы омфалита
Симптомы омфалита в самом начале заболевания:
Дети в таком состоянии становятся беспокойными, плохо спят, отказываются от еды, много плачут.
Если развивается гнойная форма, то краснота и отечность кожи распространяются, область воспаления увеличивается, вокруг пупка проступает венозная сетка. Если придавить немного на участок воспаления, то из ранки выделяется гной. Появляется неприятный гнойный запах. Повышается температура.
При некротической форме область вокруг пупка синеет и отмирает, возникает гнилостный запах, температура тела поднимается до очень высоких значений.