Если усохла одна почка что делать
Заболевания почек: все причины из-за которых вы потеряете почки
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/07/zabolevaniya-pochek.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/07/zabolevaniya-pochek.jpg?fit=808%2C538&ssl=1″ />
Заболеваниями почек в хронической форме страдает 10% населения планеты, причём среди причин смертности проблемы с почками занимают 4 место после инфаркта, инсульта и сахарного диабета. В странах СНГ половина больных умирает, не дождавшись пересадки почки, а из остальных 50% не имеют возможности получить гемодиализ.
| Первичный консультативный приём врача с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ почек в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ мочевого пузыря | 500 руб. |
| УЗИ малого таза с применением допплерографических методик | 1200 руб |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) | |
| *Клиника имеет лицензию на удаление новообразований |
Качественное лечение тяжёлых патологий продлевает жизнь пациента на 20-30 лет, но оно доступно только населению развитых стран с высоким уровнем дохода. Хронические заболевания почек имеют необратимый характер, больные нуждаются в лечении всю оставшуюся жизнь.
Какие встречаются врождённые патологии почек
Согласно статистике в 70% случаев серьёзные заболевания почек имеют врождённый или генетический характер. В оставшихся 30% к болезням почек приводят различные внешние и внутренние причины.
Врождённые патологии вызваны нарушением развития эмбриона на ранних стадиях (до 6 недели), когда идёт закладка внутренних органов. Под влиянием негативных факторов (приём лекарственных препаратов, ионизирующее облучение, токсическое отравление) нервная трубка развивается неправильно, в результате чего почки формируются с нарушениями функциональности. Врождённые патологии разделяются на 4 группы:
Анатомические аномалии
Они встречаются в разной форме у 2,5% младенцев. Чаще всего встречается агенезия (отсутствие одной или обеих почек) или аплазия (недоразвитость органа с полной потерей выполнения своих функций). Агенезия чаще выявляется у младенцев женского пола, в основном страдает правая почка.
Гораздо хуже, если отсутствует левосторонний орган, который более функционален, чем правый и больше приспособлен к компенсаторной функции. Также в 7-11% случаев диагностируется удвоение почки — полное или частичное разделение органа, которое никак не сказывается на функционирование органа, однако имеет свойство провоцировать другие заболевания мочеполовой сферы.
Изменение структуры тканей
В основном наблюдаются изменения чашечно-лоханочной системы, паренхимы, синусов, а также тела почки. Данные патологии редко выявляются сразу после рождения, потому что у новорождённого некоторое время увеличены почечные лоханки, которые выводят продукты метаболизма, накопленные в период внутриутробного развития. В основном изменения структуры тканей почки выявляются во время ультразвукового осмотра.
Почечная недостаточность
Это крайне опасное врождённое заболевание, при котором происходит гибель нефронов — структурных единиц почки, через которые осуществляется фильтрация. На месте погибших нефронов образуется происходит отмирание паренхимы — своеобразной губки, фильтрующей жидкость. В итоге почка отмирает и теряет способность выводить токсины.
У детей, как и у взрослых, острая почечная недостаточность приводит к резкому ухудшению самочувствия. Через некоторое время ребёнок впадает в уремическую кому. При отсутствии экстренной помощи наступает гибель организма. У взрослых недостаточность органа возникает на фоне поликистоза, острого гломерулонефрита (патологической активизации иммунной системы при попадании в почку инфекции), тромбоза артерии.
Патологические изменения, вызванные генетическими мутациями
Наследственная нефропатия — это заболевание почки, вызванное мутацией гена, которое является причиной 9% врождённых заболеваний органа. Так, при синдроме Альпорта поражается ген, отвечающий за строение коллагена мембраны почечных канальцев, внутреннего уха и глаза
В основном мутация встречается у мальчиков. Болезнь приводит к потере функциональности почек, органов зрения и слуха. Хромосомные нарушения сопровождаются множественными пороками развития.
Чаще всего патологии почек возникают при трисомии хромосомы 21, частичной утраты звена 18 хромосомы и др. К врождённым аномалиям органа относят подковообразную форму, смещение, гипоплазию или увеличение мочеточника, как и мультикистоз.
Откуда берутся приобретённые болезни почек
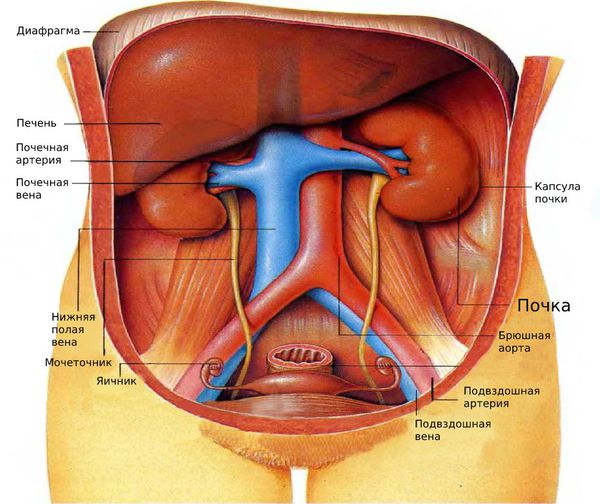
Почки несут колоссальную нагрузку. У взрослого человека они ежедневно пропускают около 120-200 литров жидкости. Орган обладает большим запасом прочности, устойчив к инфекциям и воспалениям, но иногда человек по незнанию сам наносит вред и нарушает работу почек.
Согласно статистике, только 40% людей с респираторно-вирусными заболеваниями обращаются в медицинские учреждения, и то в основном для того, чтобы оформить больничный лист. Остальные 60% занимаются самолечением исходя из советов друзей и интернет рекомендаций.
Однако ряд медикаментов провоцирует развитие почечных заболеваний у совершенно здорового человека. Причём это не какие-то особые препараты, а таблетки, которые имеются в домашней аптечке каждого человека.
Лекарства, убивающие почки
Компонент хорошо растворяется как в воде, так и в спирте, поэтому обезболивающие препараты выпускаются в виде шипучих таблеток, капсул, микстур, мазей и гелей.
Благодаря препаратам с кодеином расслабляется гладкая мускулатура, снижается перистальтика. Вместе с тем анальгетики и нестероидные противовоспалительные препараты крайне негативно влияют на почки. Паренхима сокращается, кальцинируется, вызывая нарушение структуры почечной ткани.
Длительное бесконтрольное лечение приводит к появлению большого очага поражения, вызванного воздействием активного вещества. По этой причине после лечения ОРВИ, бронхита, воспаления лёгких, а также частого приёма анальгетиков следует обязательно проверить почки. Изменения на начальной стадии можно предотвратить, сохранив функциональность почки.
2. Антибиотики (Метициллин, Ципрофлоксацин). Они помогают организму побороть болезнетворные бактерии, но у них есть существенное негативное свойство — нефротоксичность. Это способность некоторых веществ вступать во взаимодействие с паренхимой почек и менять её структуру.
Меняется гемодинамика (нарушается кровяное давление внутри почки), гемолиз (распад эритроцитов с выделением гемоглобина), кислотное равновесие внутри органа.
Препараты на основе пенициллина вызывают воспаление почечных клубочков. Антибиотики нарушают почечное кровообращение, вызывая ишемию органа.
Аминогликозиды (Гентамицин-К, Стрептомицин) имеют высокую эффективность в борьбе с грамотрицательными микроорганизмами (хламидии, гонококки, спирохеты), но в сочетании с диуретиками (мочегонными средствами) вызывают отказ почек и приводят к летальному исходу.
3. Противовирусные препараты (Ацикловир, Тенофовир). Они используются при лечении герпеса, ВПЧ, СПИДа, других вирусных заболеваний. Однако активные вещества крайне сложно выводятся из почек, поэтому приём противовирусных медикаментов должен сопровождаться употреблением большого количества воды.
Препараты, понижающие артериальное давление (Амлодипин, Торасемид, Каптоприл, Атенолол). Препараты от артериальной гипертензии приводят к расширению сосудов, а это в свою очередь к расширению эфферентных артериол — мелких артерий, расположенных в стенках гладкой мускулатуры. Это приводит к увеличению внутрипочечного давления.
Длительный приём большого количества препаратов от повышенного давления приводит к инфаркту почки и полному поражению органа.
4. Психотропные препараты. Они оказывают воздействие на головной мозг и ЦНС, и ситуацию усугубляет необходимость пожизненного приёма препаратов при психических расстройствах. Людям с данной проблемой нужно регулярно проверять почки, потому что психотропы провоцируют образование кист в почках.
Противосудорожные препараты также способны вызвать хроническую болезнь органов мочевыделения.
Пиелонефрит: кому он угрожает и кто в группе риска
Пиелонефрит — это воспаление паренхимы почек, вызванное деятельностью болезнетворных бактерий. Заболевание затрагивает всю чашечно-лоханочную область, оно имеет склонность к рецидивам и встречается в основном у молодых людей.
Пиелонефрит обнаруживается у 1% населения Земного шара, причём у представительниц прекрасной половины человечества он возникает в 6 раз чаще, чем у мужского пола. В острой форме болезнь диагностируется у 13% пациентов, у 35% наблюдается гнойная форма протекания.
У 83% людей, однажды переболевших пиелонефритом, случается повторный рецидив, а у 58% болезнь переходит в хроническую форму. В 80% случаев возбудителем инфекции, приводящей к воспалению чашечно-лоханочной системы, является кишечная палочка, а в остальных случаях — стафилококк.
У женщин в возрасте 15-40 лет пиелонефрит является осложнением цистита, в результате которого патогенная микрофлора переходит по урогинетальному тракту.
Кто и почему болеет пиелонефритом
Пиелонефрит имеет исключительно бактериальную природу, т.е. его возбудителем является патогенная микрофлора. Не обязательно, что она попала из вне. Чаще всего провокатором выступают собственные условно-патогенные микроорганизмы, которые обрели силы в связи с ослаблением иммунитета или другими факторами. Бактерии попадают в мочевой пузырь из кишечника или половых органов, а также через кровь и лимфу.
Заболеванию подвержены не только взрослые, но и дети в возрасте до 7 лет. К группе риска относятся малыши, склонные к частым простудам, ОРВИ, кишечным инфекциям и заболеваниям воспалительного характера.
Диагностика пиелонефрита: диагноз требует комплексного обследования
Сложностью является диагностика заболевания, потому что в 80% случаев оно даёт о себе знать только в острой форме, когда ткани почки подверглись изменениям.
Сходство симптомов начальной стадии пиелонефрита с циститом приводит к постановке в 30% случаев неправильного диагноза и назначения неверного лечения, в результате чего пиелонефрит обретает хроническую форму.
Болезнь развивается на фоне сахарного диабета, мочекаменной болезни у женщин и аденомы предстательной железы у мужчин. Первые симптомы пиелонефрита маскируются под ОРВИ и грипп. Температура, озноб, боли в спине, ломота в костях — всё это должно насторожить пациента.
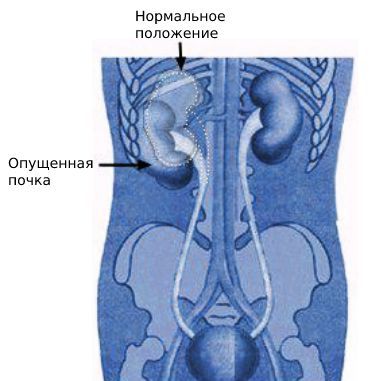
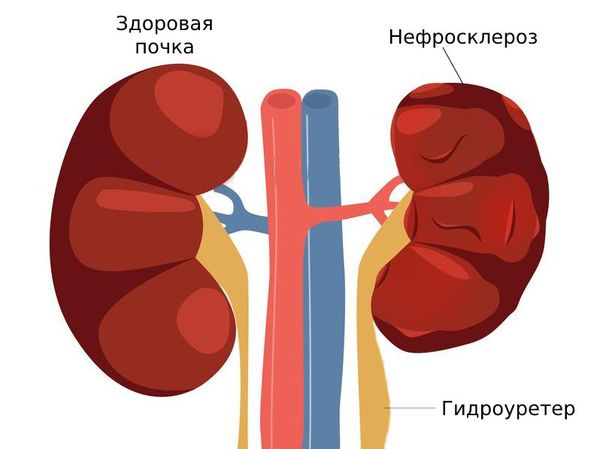
Нефроптоз или почему опускается почка
Опущение почки встречается у 1,5% женщин и 0,3% мужчин в возрастной категории 20-40 лет. Чаще наблюдается опущение правой почки, потому что левая изначально расположена выше правой и имеет более сильный связочный аппарат.
Орган меняет своё положение не только по вертикали, но отклоняется в сторону или перекручивается вокруг своей ножки. Это нарушает положение сосудов, ухудшает кровоток, увеличивает внутрипочечное давление. Также нефроптоз провоцирует развитие пиелонефрита, потому что неправильное положение почки способствует застою мочи и размножению болезнетворных бактерий.
Само по себе опущение органа никак не сказывается на самочувствии, но перегиб мочеточника при неправильном положении почки провоцирует застой мочи и образование камней. Сам по себе нефроптоз является причиной повышения артериального давления, увеличивая во много раз риск инфаркта или инсульта. Также опущение почки провоцирует самопроизвольный аборт у беременных.
Причины опущения почек
Развитию нефроптоза способствуют следующие факторы:
Если взрослый человек в силу возрастных особенностей метаболизма не сможет быстро потерять вес, то подростки способны скинуть в месяц до 10 кг, что самым худшим образом скажется на состоянии почек.
Орган размещён в жировой капсуле, которая защищает от холода и механических травм, а также позволяет почке фиксироваться в определённом положении. При резком снижении веса жировая прослойка истончается, что вызывает растяжение связок и опущение органа. В месяц не желательно терять более 3 кг, иначе это скажется не только на общем самочувствии, но и на состоянии внутренних органов.
Почему появляются камни в почках
Камни в почках — это минерально-солевые отложения, вызванные сбоем в обменных процессах. Они образуются в том случае, когда моча становится концентрированной и в ней кристаллизуются входящие в её состав вещества — кальций, оксалат и мочевая кислота.
Оксалат — это фермент, вырабатываемый печенью, а также содержащийся во фруктах, овощах и шоколаде. При метаболических нарушениях или неправильной диете количество оксалата в моче увеличивается, создавая предпосылки для камнеобразования.
Струвитные камни образуются при попадании в мочу инфекции. Уратные камни возникают при повышенной концентрации мочевой кислоты. Предпосылками к их образованию является обезвоживание, избыток белковой пищи и болезнь подагра. При избытке аминокислоты цистина образуются цистиновые камни.
В основном камнеобразование имеет наследственно-генетическую природу. Большую склонность к камнеобразованию имеют люди, проживающие в странах с жарким климатом, потому что обезвоживание способствует образованию камней. Также в группу риска входят люди с избыточной массой тела, любители солёной пищи.
Согласно статистике, мужчины больше подвержены камнеобразованию. Среди них заболеванию подвержено 13% мужского населения в возрасте 30-60 лет, в то время как женщин в 2 раза меньше.
Выводы
Чтобы избежать заболеваний почек, нужно внимательно следить за своим здоровьем: правильно питаться, не принимать лекарств без назначения врачом, не поднимать тяжести. Важнейшее значение имеет своевременная диагностика у уролога — экспертное УЗИ и анализы.
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
Что такое нефроптоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Васильевича, уролога со стажем в 27 лет.
Определение болезни. Причины заболевания
Нефроптоз (опущение почки, подвижная почка, гипермобильность почки) — избыточная патологичная подвижность, при которой почка может смещаться в живот и таз, а затем возвращаться на своё привычное место.
Различают нефроптоз с плотной фиксацией почки в изменённом местоположении и патологическую подвижность, когда орган легко перемещается в разных проекциях.
Причины развития нефроптоза:
Симптомы нефроптоза
Клинические симптомы нефроптоза зависят от степени нарушения уродинамики (процесса выделения мочи) и гемодинамики (движения крови по сосудам).
Симптомы нефроптоза:
Интенсивность боли при нефроптозе различна: от тупой постоянной до приступообразной, по типу почечной колики. Именно тупая боль — специфический признак подвижной почки. Все остальные проявления, такие как приступы боли по типу почечной колики, кровь в моче, артериальная гипертензия, а также появление в моче белка, лейкоцитов и бактерий (альбуминурия, лейкоцитурия, бактериурия) относятся к симптомам осложнений нефроптоза.
Патогенез нефроптоза
В основе патогенеза нефроптоза лежит нарушение нормального кровообращения и изменения соединительной ткани, приводящие к поражению связочного аппарата и тканей капсулы почки. Правая почка сильнее подвержена патологическому процессу, поскольку диафрагмальный свод слева гораздо более крутой и высокий, чем справа. Женщины страдают нефроптозом чаще, потому что почечное ложе у них более плоское, цилиндрическое и расширяется книзу.
При нарушениях питания и истощении уменьшается удельный вес жировой ткани, образующей почечную капсулу, — в результате почка смещается. При травме может происходить разрыв связок с образованием сгустков крови в почечных сегментах, что приводит к выходу почки из привычного ложа.
При развитии патологического процесса происходит ротация почки вокруг сосудистой ножки. Физиологическая подвижность почки составляет около 3,5 см, ротация — в пределах 15°. При нефроптозе почечные сосуды деформируются и растягиваются. При смещении или ротации почки возникает перегиб и натяжение кровеносных сосудов, в результате чего нарушается почечное кровообращение. За счёт перегиба почечной вены развивается артериальное полнокровие (увеличение притока артериальной крови к почке), которое приводит к растяжению капсулы и увеличению почки в объёме, что проявляется болевым синдромом.
Классификация и стадии развития нефроптоза
Согласно классификации Н. А. Лопаткина (1988), различают три стадии нефроптоза:
Осложнения нефроптоза
При вытеснении почки из своего физиологического пространства её кровеносные сосуды сжимаются и растягиваются, что вызывает нарушение циркуляции крови. Кроме того, смещение почки приводит к появлению изгиба мочеточника, что угрожает острой задержкой мочи в организме. Все эти аномалии создают предпосылки для развития серьёзного воспалительного заболевания почек — пиелонефрита.
Среди прочих осложнений нефроптоза:
Нефроптоз часто возникает у женщин во время беременности. Если заболевание было до беременности, но не проявлялось клинически, то после родов состояние пациентки может ухудшиться. Даже если нефроптоза ранее не было, то он может развиться после родов на фоне растяжения связочного аппарата почек и ослабления мышц брюшного пресса.
Опущение почек не угрожает жизни плода, но последствия смещения органов могут отрицательно повлиять на течение беременности в целом. По этой причине беременные женщины регулярно проходят ультразвуковое исследование органов малого таза и забрюшинного пространства и сдают анализ мочи и крови. Обследования позволяют выявить отклонения от нормы, а своевременное лечение — устранить риск осложнений, угрожающих здоровью женщины и плода.
Прогрессирование патологии мочевыделительной системы при беременности — показание для срочной госпитализации, поскольку развитие почечной недостаточности опасно для жизни.
Диагностика нефроптоза
Большинство людей с нефроптозом не испытывают никаких симптомов и не нуждаются в лечении.
Диагностика нефроптоза не представляет труда.
Сбор анамнеза
При сборе анамнеза врач обратит внимание:
Визуальный осмотр
При визуальном осмотре важны:
При осмотре кожных покровов у больных нефроптозом часто обнаруживается гиперэластичность кожи.
Ручное исследование почек
Важную роль в диагностике нефроптоза играет ручное исследование почек. Манипуляцию проводят двумя руками в трёх положениях пациента — стоя, лёжа на спине и на боку.
Инструментальные методы
Кроме общеклинических лабораторных методов и рентгенологического обследования, проводят ультразвуковые исследования в сочетании с допплерографией, радиоизотопную ренографию и нефросцинтиграфию, компьютерную томографию, артерио- и веноангиографию.
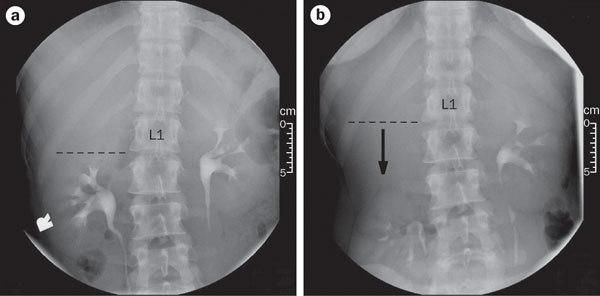
При диагностике нефроптоза важны рентгенологические и ультразвуковые исследования, а именно экскреторная контрастная урография, выполняемая в горизонтальном и вертикальном положениях пациента.
Лечение нефроптоза
Большинство людей с нефроптозом не нуждаются в лечении. Медицинская помощь требуется только пациентам с симптомами.
Консервативное лечение
Консервативная терапия включает:
Оперативное лечение
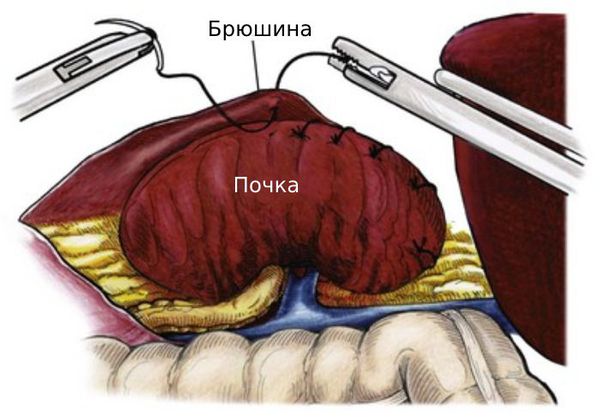
Хирургические методы для лечения нефроптоза применяются редко. При операции почка фиксируется к забрюшинным тканям с помощью открытого либо лапароскопического доступа.
Цель оперативного лечения — фиксация почки в нормальном положении (нефропексия). Применение миниинвазивной технологии при нефропексии снижает травматичность вмешательства и облегчает течение послеоперационного периода в сравнении с традиционным рассечением. Малотравматичными методами хирургического лечения нефроптоза являются перкутанная нефропексия и эндовидеохирургические методы нефропексий (ретроперитонеоскопические и лапароскопические).
Реабилитация после операции
В день после лапароскопической операции пациент уже может ужинать. В зависимости от состояния на следующий день или через сутки больному разрешают подняться с постели, а на третий-четвертый день — выписывают из стационара. В некоторых клиниках выписывают на вторые сутки.
Пациентам с симптоматическим нефроптозом, отказавшимся от оперативного лечения, рекомендуется:
Прогноз. Профилактика
Для профилактики опущения почек следует:
Для профилактики нефроптоза женщинам после беременности необходимо внимательно наблюдать за своим состоянием и при ухудшении обращаться к врачу, а также выполнять ежедневные лёгкие физические упражнения, направленные на развитие мышц брюшного пресса.
После полученных травм (удара в живот или поясничную область, ушиба, падения) следует быть внимательным к своему состоянию. При появлении тянущих болей в пояснице, особенно в положении стоя, следует незамедлительно обратиться к врачу.