Желтые белки глаза у человека что делать
Желтые белки глаз
Довольно часто люди, у которых пожелтели белки глаз, не утруждают себя поиском причины такого патологического изменения. Связано это безразличие с тем, что этот симптом не приносит болевых ощущений и не воспринимается пациентом как тревожный симптом. Однако такой подход неверен и опасен. Обязательно нужно установить причину изменения цвета склеральной оболочки, даже, если только некоторые области приобрели желтый оттенок. Такие трансформации могут возникать на фоне:
Только заключение врача
Для того, чтобы определить, является ли изменение цвета белков глаз патологическим, необходимо обратиться к врачу и провести полное обследование. После этого уже можно говорить о том, стоит ли паниковать или же нет никакой опасности в пожелтении склеральной оболочки. Интересно, что в ряде случаев такое изменение цвета является следствием врожденных особенностей.
Ниже представлены основные причины, по которых могут формироваться желтые оболочки глаза.
Вариант №1. Проблема связана с внутренней патологией организма
Обычно желтые белки глаз сообщают пациенту о том, что в его организме происходят какие-либо патологические изменения. Чаще других при этом диагностируют заболевания печени. В связи с тем, что на клетки этого органа ложится колоссальная нагрузка, печень очень важна для нормальной работы всего организма. Поэтому при малейших подозрениях на ее поражение следует посетить врача.
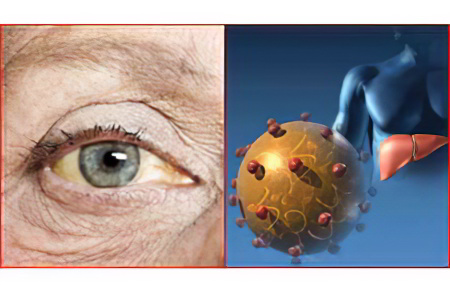
При гепатите любого типа характерным симптомом является желтуха. Это состояние также сопровождается не только изменением цвета кожного покрова, но и слизистой оболочки глаза. Чаще всего желтуха появляется при гепатите типа А, но может сопровождать острую стадию гепатита С или В.
Также желтуха и изменение цвета склер возникают при поражении печени различными червями и другими паразитами. При этом возникают заболевания эхинококкоз, описторхоз и некоторые другие.
Вариант №2: изменения цвета склер у новорожденного
У новорожденных детей пожелтение белков глаз встречается очень часто. Это связано с тем, что после рождения у ребенка начинает разлагаться внутриутробный гемоглобин, который имеет несколько иную структуру. В результате в кровь малыша выбрасывается большое количество билирубина. Именно этот пигмент придает желтый оттенок коже и глазам. Через пару недель все возвращается к норме и признаки физиологической желтухи у новорожденных бесследно исчезают. Склеральная оболочка глаз вновь становится белой.
Вариант №3: конъюнктивиты злокачественного типа
Иногда изменение цвета белков связано с развитием меланомы или других злокачественных новообразований. Встречается такое изменение довольно редко, его очень сложно вовремя выявить. Подобрать эффективное лечение при данном типе заболевания практически невозможно. Важно не затягивая идти к профильному доктору, так как в случае злокачественного новообразования время играет против пациента.
Вариант №4: прочие заболевания глаз
Иногда глаза становятся желтыми при патологии органов зрения. К ним относят птеригиум и пингвекулу. В первом случае необходимо как можно быстрее начинать терапию, так как при птеригиуме площадь поражения конъюнктивы очень большая. При распространении патологического процесса на зону зрачков, встает вопрос и полной слепоте. При пингвекуле имеет место нарушение липидного обмена, в связи с чем в зоне поражения возникают жировики, которые имеют желтую окраску.
Вариант №5: прочие патологии
Существует ряд общих заболеваний, симптомом которых помимо прочего является изменение цвета белков глаз. Некоторые считают, что при курении могут изменить цвет не только кончики пальцев, но и склеры глаз. Это заблуждение, курение само по себе никогда не сопровождается пожелтением глазных яблок. Чаще все причина кроется в нерациональном питании и неправильном образе жизни. При этом лучше хотя бы временно придерживаться нижеперечисленных рекомендаций:
Очень важно обогатить рацион продуктами с высоким содержанием витамином, в частности витамина С.
Вариант №6: недостаток отдыха
Повышенная нагрузка на глаза также иногда приводит к изменению цвета склеральной оболочки глаза. Такая картина наблюдается при хроническом недосыпании, продолжительном пребывании за компьютером каждый день, чтение в условиях недостаточного освещения или в неудобной позе (лежа).
В связи со всеми вышеперечисленными проблемами, следует дать совет больше времени проводить на свежем воздухе. За счет этого орган зрения отдыхает, а организм укрепляется. Это является очень хорошей профилактикой всех системных патологий. Можно также попробовать народные методы ухода за глазами, в том числе примочки и капли. При этом следует тщательно следить за своим здоровьем. При первых симптомах изменения цвета глаз следует незамедлительно записаться к специалисту и провести обследование.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Виды желтух и их лечение
Статья проверена 30.03.2021. Статью проверил специалист: Трандофилов Михаил Михайлович, профессор, д.м.н., хирург-онколог, специалист по онкологии печени и желчевыводящих путей.
Вы заметили, что ваша кожа в последнее время приобрела необычный желтоватый или красноватый оттенок? Белки глаз, еще совсем недавно сияющие белизной, стали тускло или ярко желтыми? Побаливает печень, да и вообще общее состояние вызывает тревогу? Бросайте все и срочно идите к врачу – вполне возможно, у вас желтуха.
Но что такое желтуха? Строго говоря, это не заболевание, это состояние, при котором в крови происходит излишнее накопление билирубина, откладывающегося в тканях и окрашивающего в желтый цвет слизистые оболочки, склеры глаз и кожу. Билирубин – это особый желчный пигмент, находящийся в красных кровяных тельцах (эритроцитах). Как правило, прожив определенное количество дней, эритроциты разрушаются, и желчный пигмент поступает в печень, где после обработки снова отправляется в кровь в виде новых кровяных телец.
Но иногда этот процесс нарушается и билирубин начинает накапливаться в больших количествах: из-за слишком быстрого разрушения эритроцитов или при каких-либо проблемах с печенью, когда она не в состоянии обработать то количество билирубина, который в нее поступает. В некоторых случаях развитие желтухи происходит из-за закупорки печеночных протоков, через которые билирубин должен покидать печень.
Поэтому, можно сказать, что желтуха у взрослых – это следствие патологических процессов, развивающихся в печени и желчных путях. И, в зависимости от причины возникновения такого процесса, можно выделить три вида желтух:
Дифференциальная диагностика желтух
Чтобы назначить правильное лечение, необходимо точно определить причину развития заболевания. Для этого проводится дифференциальная диагностика желтух, при которой, в первую очередь, происходит сбор анамнеза, учитывающего многие факторы: возможное наличие контактов с инфекционными больными, прием определенных лекарственных препаратов, возможность отравления гемолитическими ядами, проводимые парентеральные манипуляции (переливание крови, нанесение татуировки, прокалывание ушей), выяснение других причин, способных вызвать проблемы с разрушением или выводом билирубина.
После сбора анамнеза при дифференциальной диагностике желтух обязательно проводятся лабораторные и инструментальные исследования.
Надпеченочная желтуха
Надпеченочная желтуха развивается на фоне избыточного образования и быстрого распада билирубина. В результате такого усиленного разрушения печень не в состоянии вывести весь билирубин, что приводит к его обратному поступлению в кровь и, как следствие, к развитию заболевания.
Причины развития надпеченочной желтухи:
Также этот вид желтухи может являться симптомом других заболеваний: крупозной пневмонии, болезни Аддисона — Бирмера, малярии или проявляться при наличии злокачественных опухолей и при некоторых поражениях печени.
Основные симптомы надпеченочной желтухи: лимонно-желтый оттенок кожи, слизистой и склер глаз, кожные покровы из-за анемии бледные, незначительное увеличение печени.
Лечение надпеченочной желтухи
Выбор метода лечения надпеченочной желтухи зависит от причины избыточного образования желчного пигмента – заболевания, вызвавшего накопление билирубина в крови, и заключается, как правило, в проведении медикаментозной терапии, направленной на нормализацию работы печени.
Печеночная (паренхиматозная желтуха)
Печеночная (паренхиматозная желтуха) возникает на фоне массивного повреждения клеток печени (их структур, функций), что вызывает нарушение потребления билирубина печеночными клетками и проблемы с его выводом. Паренхиматозная желтуха является одним из самых распространенных заболеваний печени.
При дифференциальной диагностике паренхиматозной желтухи в первую очередь нужно исключить возможность инфекционного заболевания.
Причины развития паренхиматозной желтухи:
Основные симптомы паренхиматозной желтухи: красноватый, рубиновый оттенок кожи, увеличенная печень, боли в области печени, «печеночные ладони» (пятнистое покраснение), сосудистые звездочки, кожный зуд.
Лечение паренхиматозной желтухи:
Выбор методов лечения желтухи этого типа зависит от причины, из-за которой развилось заболевание. Но, в любом случае, можно выделить консервативное (медикаментозное) лечение, которое заключается в избавлении от основного заболевания, и радикальное хирургическое вмешательство при запущенных случаях желтухи (трансплантация печени).
Консервативное лечение включает в себя применение медикаментозных средств (антигистаминные препараты, стероиды и др.), плазмаферез, фототерапия и соблюдение диеты. Терапия направлена на излечение от вируса, подавление возможности заражения окружающих, предотвращение развития цирроза печени. При лечении хронических аутоиммунных гепатитов проводится терапия кортикостероидами.
К сожалению, методы терапевтического лечения не в состоянии полностью избавить человека от вируса, но постоянное, систематическое лечение уменьшает воспалительный процесс в организме.
В случае далеко зашедшего паталогического процесса, когда не удается достичь ремиссии и уже начинают развиваться различные осложнения, речь может идти о трансплантации печени.
Подпеченочная (механическая) желтуха
Подпеченочная (механическая) желтуха у взрослых развивается из-за нарушения свободного тока желчи в двенадцатиперстную кишку по причине сужения желчных протоков.
Сужение может развиться по разным причинам:
Доброкачественные сужения протоков и холангиокарцинома (злокачественная опухоль) могут также являться причиной поражения протоков при первичном склерозирующем холангите (хроническом прогрессирующем поражении желчных протоков).
Основные симптомы механической желтухи: окрашивание кожи, слизистой и склер глаз в желтый цвет с зеленоватым оттенком, повышение температуры, кожный зуд.
В последнее время отмечается прогрессивный рост доброкачественной и злокачественной патологии органов гепатопанкреатодуоденальной зоны (двенадцатиперстной кишки, печени с желчными протоками и желчным пузырем, поджелудочной железы). Это неизбежно приводит к увеличению числа пациентов с механической желтухой, среди которых преобладают люди пожилого и старческого возраста с выраженной сопутствующей патологией, которая прямо влияет на степень тяжести течения заболевания, приводя к довольно высокой летальности при механической желтухе.
Лечение механической желтухи
При механической желтухе, обусловленной доброкачественными процессами, основной проблемой является наличие камней в общем желчном протоке, которые мешают нормальному оттоку желчи. Камни могут периодически вызывать закупорку желчных путей, что проявляется желчными коликами, воспалением желчных протоков (холангитом), панкреатитом или механической желтухой.
Эндоскопическая папиллосфинктеротомия
Сегодня большое распространение в решении проблемы восстановления нормального движения желчи получила эндоскопическая папиллосфинктеротомия (ЭПСТ).
Для выполнения ЭПСТ необходимо иметь точное представление о характере препятствия (размеры, количество и расположение камней, протяженность сужения желчного протока). Немаловажную роль играет соотношение размеров камней и ширина желчных протоков ниже уровня закупорки, так как при больших размерах камней (выше диаметра нижележащего протока) необходимо выполнять их дробление (литотрипсию).
Эндоскопическая папиллосфинктеротомия позволяет удалить около 90% камней, расположенных в желчном протоке.
Не менее актуальна проблема лечения механической желтухи при злокачественных заболеваниях гепатобилиарного тракта и поджелудочной железы. Данное осложнение встречается практически у всех больных со злокачественными образованиями в этой зоне: из-за сдавливания или закупорки просвета желчевыводящих путей.
К сожалению, не многим пациентам со злокачественными образованиями гепатобилиарного тракта и поджелудочной железы можно выполнить радикальное лечение.
Как правило, больным с механической желтухой, вызванной нарушением оттока желчи злокачественными новообразованиями, выполняются паллиативные вмешательства, направленные на снижение уровня холестаза (недостаточность поступления желчи).
Выделяют следующие методы лечения механических желтух:
В настоящее время все больше внимания уделяется антеградным (чрезкатетерным) вмешательствам при заболеваниях желчевыводящих путей и поджелудочной железы.
Чрескожная чреспеченочная холангиостомия
Различают две методики лечения механических желтух:
Методика двухэтапной чрескожной чреспеченочной холангиостомии при помощи стилет-катетера Лундерквиста заключается в выполнении пункции печени из правого бокового доступа.
При помощи введенного рентгенконтрастного вещества и под контролем электроннооптического преобразователя выполняется пункция визуализированного желчного протока стилет-катетером Лундерквиста. После удаления стилета и убеждения в том, что из катетера оболочки поступает желчь, вводится специальный проводник, который проводится до места, где сужается проток. Производится формирование внутрипеченочного канала, устанавливается постоянный катетер и, после рентгенконтроля положения катетера, выполняется его фиксация к коже.
При методике одноэтапной чрескожной чреспеченочной холангиостомии осуществляется тонкоигольчатая пункция внутрипеченочного желчного протока иглой Чиба. Проводник Лундерквиста проводится через просвет иглы до места сужения протока. Игла удаляется, на проводник нанизывается обменный катетер с вставленной в него металлической трубкой, которая проводится до стенки пунктированного протока. Через катетер в просвет протока вводится проводник до места сужения и выполняется расширение внутрипеченочного канала. После установления постоянного катетера проводится рентгенографическое исследование с целью контроля его положения, и катетер фиксируется к коже.
Для улучшения качества жизни больного после купирования давления в протоках, выполняется восстановление просвета желчных протоков (реканализация).
Существуют следующие способы реканализации желчных протоков:
Катетерное внутреннее дренирование желчных протоков при механической желтухе
Одномоментное внутреннее дренирование желчных протоков проводится только в том случае, если при выполнении наружного дренирования удалось завести проводник за уровень сужения протока. В противном случае выполняется отсроченное внутреннее дренирование после купирования недостаточного поступления желчи и билиарной гипертензии путем наружного дренирования желчных протоков.
Отсроченное внутреннее дренирование выполняется, как правило, через 10 суток после адекватного наружного дренирования.
Эндопротезирование желчных протоков
Выполняется с целью восстановления естественного тока желчи в желудочно-кишечном тракте. Выполнение эндопротезирования возможно лишь при прогнозируемой продолжительности жизни больного не более 6 месяцев, ввиду неизбежной закупорке просвета эндопротеза после 6 месяцев с момента установки стента.
Чрескожная чреспеченочная микрохолецистостомия
Микрохолецистостомия по методу Сельдингера
На коже, под контролем ультразвукового сканирования, выбирают место для оптимальной пункции желчного пузыря, производят разрез кожи и иглой Чиба осуществляют пункцию желчного пузыря. Через просвет иглы в просвет пузыря вводится проводник, по которому производится расширение канала. После рентгенконтрастного контроля положения дренажа выполняется его фиксация к коже.
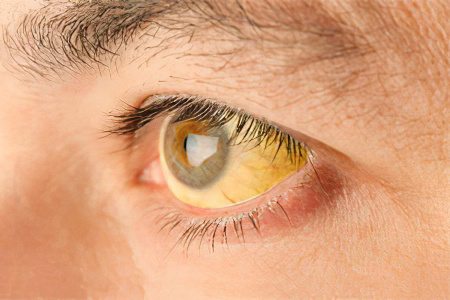
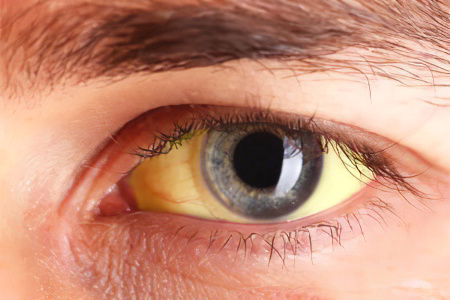
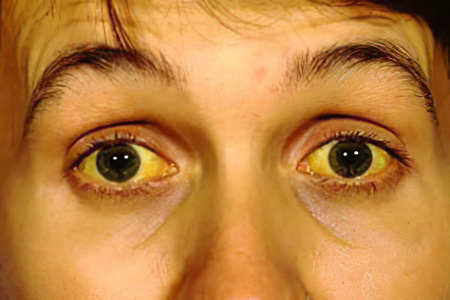
Желтые глаза: причины, что делать?
Желтые глаза указывают на то, что у человека развивается желтуха. Под этим термином понимают патологическое состояние, которое сопутствует заболеваниям печени, крови, поджелудочной железы, желчевыводящих протоков. Все эти нарушения приводят к закупорке желчевыводящих протоков и повышению в крови уровня билирубина.
При желтухе желтеют не только склеры глаз, у больного начинает зудеть кожа, повышается температура тела, возникают боли в правом подреберье, во рту появляется горьковатый привкус. Дополнительными симптомами желтухи являются: тошнота и рвота, бессонница, увеличение печени в размерах.
Что такое белок глаза?
Белок глаза является его склерой. Эта самая большая по площади часть органа зрения. Склера в норме должна быть белого цвета. Собственно по этой причине ее и называют белком. Склера состоит преимущественно из соединительной ткани, благодаря чему она имеет именно белый окрас.
Причины пожелтения глаз
Глаза желтеют из-за того, что в крови повышается уровень билирубина. Билирубин представляет собой желчный пигмент, который имеет желтый цвет. Он появляется в крови в результате процесса распада гемоглобина, миоглобина и цитохромов. Однако такой билирубин называется непрямым, так как он является токсичным для организма. Чем быстрее удается его обезвредить, тем меньший вред он нанесет здоровью.
Нейтрализуется непрямой билирубин в печени. Именно этот орган связывает его молекулы с глюкуроновой кислотой, благодаря чему они трансформируются в молекулы прямого билирубина. Он, по печеночным протокам, попадает в желчь и выводится из организма. Некоторая его часть может обратно всасываться в кровь. Поэтому уровень общего билирубина складывается из прямого и непрямого билирубина. Доля последнего не должна превышать 25%.
В норме, уровень общего билирубина в крови составляет 8,5-20,5 мкмоль/л. Если эти значения перешагивают за отметку в 30-35 мкмоль/л, то у больного развивается желтуха, при которой желтеют белки глаз и кожные покровы. Лишний билирубин проникает в их структуру и придает им соответствующий цвет.
Причины пожелтения склер глаз можно выделить следующие:
Заболевания желчевыводящих путей.
Нарушения обменных процессов в организме.
Панкреатит острого или хронического течения.
Каждая из этих причин должна быть рассмотрена подробнее.
Видео: Жить Здорово! Здоровье печени «тест на билирубин»:
Желтые глаза при болезнях печени
Именно печень нейтрализует непрямой билирубин. Если в силу того или иного заболевания она не справляется со своими обязанностями, то концентрация этого вещества в крови увеличивается. Визуально оценить это человек может по пожелтевшим склерам глаз.
Болезни печени, при которых желтеют глаза:
Гепатит. Он развивается при поражении клеток печени бактериями, вирусами, паразитами и токсинами. При этом орган перестает справляться со своими обязанностями в полной мере, что приводит к характерному изменению цвета глаз и кожи.
Синдром Циве. Это редкое нарушение, которое развивается у людей, страдающих алкоголизмом. Печень увеличивается в размерах, глаза и кожа окрашиваются в желтый цвет, в крови повышается концентрация липидов. В дальнейшем у больных развивается жировой гепатоз, который может привести к летальному исходу.
Цирроз печени. При циррозе печени ее нормальные ткани замещаются патологическими соединительнотканными клетками. Со временем погибает все большее количество гепатоцитов, что непременно сказывается на работе органа. Причины цирроза самые разнообразные: алкоголизм, вирусный гепатит, склерозирующий холангит, отравление лекарственными препаратами, либо их длительный прием, болезнь Вильсона-Коновалова.
Рак печени. Эта патология называется гепатоцеллюлярная карцинома. Опухоль формируется из патологических клеток печени. Спровоцировать ее возникновение могут профессиональные вредности, например, частый контакт человека с пестицидами, а также отравление организма солями тяжелых металлов. Опухоль быстро растет и развивается, вытесняя нормальные клетки печени. Как результат, у человека желтеют глазные склеры и кожа.
Эхинококкоз. При этом заболевании печень будет поражена паразитами. Эхинококки – это ленточные черви, которые попадают в организм человека при употреблении пищи или воды, обсемененной их яйцами. Возможно инфицирование при контакте с животными. Переносчиками инфекции являются собаки, лошади, свиньи, коровы и пр. В печени гельминт трансформируется в кисту, которая будет содержать множество зародышей эхинококка. Если не лечить эхинококкоз, то киста будет расти, сдавливая ткани органа. В какой-то момент она достигнет очень больших размеров, а печень потеряет способность связывать непрямой билирубин. Как итог, пожелтеет не только белок глаз, но и кожные покровы.
Саркоидоз. Это хроническая болезнь, при которой в органах, в том числе и в печени, формируются гранулемы. Гранулемы – это очаги с высокой концентрацией лимфоцитов, макрофагов и клеток эпителия. Спровоцировать саркоидоз могут перенесенные вирусные инфекции и интоксикации организма. Значение имеет генетическая предрасположенность к заболеванию. По мере роста гранулем и их увеличения в размерах, нарушается работа органов. У больного с саркоидозом печени в крови повышается уровень билирубина, глаза и кожа желтеют.
Амебиаз печени. При этом заболевании орган поражают мелкие паразиты – амебы. Сначала они вызывают воспаление тканей печени. Если иммунитет не реагирует должным образом и человек не получает лечения, то внутри органа возникают множественные абсцессы (участки, заполненные гноем). Нарушение работы печени приводит к повышению уровня билирубина в крови и пожелтению белка глаза.
Видео: Первые признаки заболевания печени:
Пожелтение глазной склеры при заболеваниях крови
В эритроцитах (клетках крови), содержится большое количество гемоглобина. Срок жизни эритроцита составляет 125 дней (средняя цифра). Когда клетка крови разрушается, гемоглобин выходит наружу. Она делится на белок и гем. В дальнейшем гем становится непрямым билирубином, который должен перерабатываться печенью.
Если у человека развивается та или иная болезнь крови, то эритроциты подвергаются массовому разрушению. Это приводит к тому, что в крови появляется большое количество непрямого билирубина. Он проникает в ткани, в том числе, в глазные склеры, что провоцирует их пожелтение.
Болезни крови, которые способны приводить к пожелтению глаз:
Малярия. Развивается заболевание при проникновении в кровь плазмодия малярии. Этот паразит попадает в кровяное русло после укуса человека малярийным комаром. В печени личинки созревают, после чего выходят из нее и внедряются в эритроциты. Красные кровяные тельца разрушаются, что приводит к появлению в крови большого количества билирубина и пожелтению глазных склер.
Эритроцитарные мембранопатии. Под этим термином объединены наследственные заболевания, при которых у людей имеются врожденные дефекты определенных генов. Такое нарушение приводит к тому, что у человека в костном мозге вырабатываются эритроциты неправильной формы. Они легко разрушаются, их гибель происходит раньше положенного срока и часто носит массивный характер. В этот период у больного желтеют глаза и кожа. Самой известной мембранопатией является болезнь Минковского-Шоффара.
Эритроцитарные энзимопатии. Это группа наследственных заболеваний, при которых у человека не вырабатываются ферменты эритроцитов, которые ответственны за контроль метаболизма. Как итог, красные кровяные тельца страдают от нехватки энергии и быстро погибают. В кровь поступает большое количество гемоглобина с развитием желтухи, так как печень не успевает быстро переработать билирубин.
Эритроцитарные гемоглобинопатии. Эта группа врожденных патологий сопровождается нарушением формирования гемоглобина в эритроцитах. Сюда относится бета-талассемия, серповидноклеточная анемия и пр. Эритроциты, обделенные гемоглобином, не имеют достаточной прочности, быстро распадаются. Как итог, у больного развивается гемолитическая анемия, желтуха и гипоксия.
Аутоиммунная гемолитическая анемия. В этом случае эритроциты подвергаются атакам собственных антител организма. Из разрушенных эритроцитов выходит гемоглобин, который в дальнейшем трансформируется в непрямой билирубин и откладывается в склерах глаз, а также в других тканях организма. Аутоиммунные гемолитические анемии могут быть обусловленные генными нарушениями. Иногда их развитие провоцируют перенесенные вирусные или бактериальные инфекции, интоксикации организма, воздействие на него радиации.
Бабезиоз. Заболевание развивается при заражении человека простейшими микроорганизмами рода бабезия. Проникают они в кровь во время укуса инфицированными клещами. Страдают от болезни люди, которые заражены ВИЧ, а также постоянно контактируют с домашними животными. Заражению может подвергнуться человек с нормальным иммунитетом, но симптомов бабезиоза у него не будет. Бабезия проникают в эритроциты, размножаются в них и разрушают красные кровяные тельца. В этот период у человека будут желтеть склеры глаз и кожные покровы, так как в крови увеличивается уровень непрямого билирубина.
Заболевания желчевыводящих путей
Желчь, которая вырабатывается в печени, выполняет в организме множество функций. Она выводит наружу лишний холестерин, прямой билирубин, стероиды, тяжелые металлы и прочие ненужные вещества. Прежде чем попасть в кишечник, желчь проходит по желчным путям. Если эти пути нездоровы, то желчь не в состоянии нормально продолжить свое движение. Давление в желчных путях повышается, может произойти разрыв их стенки. Часть желчи попадает в кровеносное русло, что приводит к повышению уровня прямого билирубина в крови и у человека развивается желтуха.
Болезни желчевыводящих путей, которые способны спровоцировать пожелтение глазных склер:
Первичный склерозирующий холангит. Причины патологии до настоящего времени не выяснены. При этом происходит воспаление желчевыводящих протоков с изменением их стенок и затруднением оттока желчи. Иногда протоки перекрываются полностью. Чем больше протоков окажутся перекрытыми, тем сильнее застой желчи в печени. Как итог, она вместе с прямым билирубином в значительных количествах начнет проникать в кровь и спровоцирует развитие желтухи.
Желчнокаменная болезнь. При этой патологии в желчном пузыре и в желчных путях оседают камни. Они становятся препятствием на пути оттока желчи, что приводит к развитию желтухи. Спровоцировать дебют желчнокаменной болезни могут нарушения обменных процессов в организме, аномалии развития желчного пузыря, дискинезия желчевыводящих путей, сахарный диабет, период вынашивания ребенка, заболевания печени, гемолитическая анемия и пр.
Опухолевые новообразования желчевыводящих протоков, желчного пузыря, двенадцатиперстной кишки или поджелудочной железы. Любая опухоль – это механическое препятствие на пути оттока желчи, что приводит к развитию желтухи.
Описторхоз. Это паразитарная болезнь. Личинки червей проникают в организм человека во время употребления в пищу рыбы, которая не прошла достаточную термическую обработку. Паразиты обитают в желчном пузыре и в желчных протоках. Там они размножаются, а также повреждают стенки органа. Со временем они становятся все уже, что нарушает отток желчи и приводит к пожелтению белков глаз и кожи.
Пожелтение глазных склер из-за метаболических нарушений
Пожелтение белков глаз может происходить при следующих заболеваниях:
Гемохроматоз представляет собой врожденное нарушение обмена железа в организме. Оно начинает в значительных количествах скапливаться в тканях и органах. Часто при этой патологии развивается цирроз печени. Орган перестает нормально функционировать, что приводит к развитию желтухи с характерным изменением цвета белков глаз.
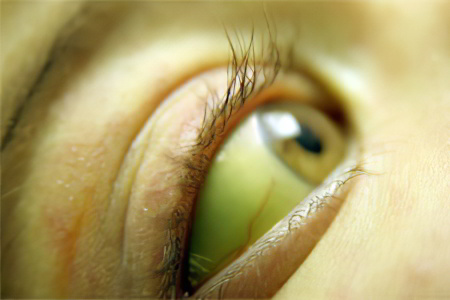
Болезнь Вильсона-Коновалова. Это заболевание имеет хроническое течение, передается оно по наследству, а проявляется в нарушении обмена меди в организме. В результате, медь накапливается в печени. Этот элемент является для органа токсичным, поэтому негативным образом сказывается на его функционировании. В результате чего у больного развивается цирроз с соответствующими симптомами. Кроме того, медь может откладываться в других органах, в том числе, в глазных склерах, что приводит к появлению на них желто-зеленых пятен, окружающих радужную оболочку.
Болезнь Жильбера. Это наследственное нарушение, которое приводит к тому, что клетки печени не в состоянии связывать непрямой билирубин и обезвреживать его. В результате он накапливается в организме, что проявляется пожелтением склер глаз и кожи.
Синдром Криглера-Найяра. Заболевание передается по наследству. При его развитии клетки печени не имеют фермента, который позволял бы им связывать непрямой билирубин. Он накапливается в крови и в тканях, в том числе, в белках.
Синдром Дабина-Джонсона. При этом заболевании билирубин не может выходить из клеток печени, скапливается в них, а затем проникает в кровь.
Амилоидоз. Это системное заболевание, при котором в тканях различных органов скапливается амилоид, что приводит к нарушению белкового обмена в организме. Сам по себе амилоид не токсичный, но его отложения во внутренних органах негативным образом сказываются на их функционировании. Чем больше белка в печени, тем интенсивнее симптомы печеночной недостаточности. Как итог, у больного в крови повышается уровень непрямого билирубина, что приводит к пожелтению глазных склер.
Панкреатит, как причина пожелтения глаз
При панкреатите воспаляется поджелудочная железа. Она отекает, увеличивается в размерах, давит на желчные протоки, что нарушает попадание желчи в двенадцатиперстную кишку. Желчь застаивается, проникает в кровь, а содержащийся в ней билирубин оседает в коже и в глазных склерах, что приводит к их пожелтению.
Спровоцировать панкреатит могут самые разнообразные причины, среди которых: прием лекарственных препаратов, злоупотребление спиртными напитками, опухоли, паразитарные инвазии, отравления организма и пр.
Диагностика причин, приводящих к пожелтению глаз
Диагностические мероприятия, направленные на установление причин пожелтения глазных склер будут зависеть от того, на какое именно заболевание имеется подозрение.
Для начала пациента опрашивают и осматривают. В дальнейшем ему назначают УЗИ и КТ брюшной полости.
Обязательно больному потребуется сдать общий и биохимический анализ крови, анализ мочи и кала и пр.
При заболеваниях печени у человека чаще всего возникают боли в правом подреберье, повышается температура тела, развивается общая слабость, появляются кожные высыпания.
При паразитарных инвазиях изменяется характер стула, в нем может появиться кровь. У больных с циррозом часто кровоточат десна, зудит кожа, ладони покрываются сыпью. Анализ крови у пациентов с печеночными заболеваниями имеет характерные изменения:
Уменьшается уровень тромбоцитов, лимфоцитов и лейкоцитов.
Увеличивается уровень эозинофилов.
Растут показатели АЛТ и АСТ.
Снижается уровень альбумина.
Для обнаружения вирусных гепатитов проводят исследование крови методом ПЦР. В тяжелых случаях выполняют биопсию печени. Это исследование проводят пациентам с подозрением на раковые новообразования.
Для обнаружения болезней крови пациенту назначают ее всестороннее обследование. Кровь забирают на общий и биохимический анализ, проводят ее иммунологическое исследование. Возможно проведение УЗИ печени и селезенки, забор пункции костного мозга.
Основным методом диагностики желчнокаменной болезни является холецистография и УЗИ желчного пузыря. КТ или МРТ назначают пациентам с подозрением на раковые новообразования внутренних органов.
Большинство болезней, связанных с нарушениями обменных процессов, являются наследственными. Поэтому их первые симптомы возникают еще в раннем детстве. В обязательном порядке у таких больных забирают кровь и проводят ее генетический анализ.
Для обнаружения панкреатита требуется взять кровь на общий и биохимический анализ, выполнить УЗИ поджелудочной железы.
Лечение заболеваний, приводящих к пожелтению глаз
Пожелтение глаз – это симптом, который развивается при серьезных проблемах со здоровьем. Лечение зависит от того, какая именно патология спровоцировала данное нарушение.
Лечение болезней печени
В зависимости от заболевания, пациенту может быть назначена следующая терапия:
Гепатит лечат противопаразитарными, противовирусными и антибактериальными препаратами. Если гепатит имеет аутоиммунную природу, то больному назначают цитостатики и иммуносупрессоры. Для снятия интоксикации с организма показаны гепатопротекторы и антидоты.
Синдром Циве требует отказа от употребления спиртных напитков. Параллельно пациенты должны получать гепатопротекторы.
При циррозе печени нужно прекратить потреблять алкоголь. Больным назначают Урсодезоксихолевую кислоту. В зависимости от причины цирроза, больному выписывают противовирусные препараты, иммуносупрессоры, антибиотики. Обязательно нужно придерживаться диеты.
Желчегонные кислоты необходимо принимать людям со склерозирующим холангитом.
Антикоагулянты и тромболитики показаны пациентам с синдромом Бадда-Киари.
Раковые новообразования печени требуют их удаления с дальнейшим проведением лучевой и химиотерапии.
При эхинококкозе печени больному назначают противопаразитарные препараты. В частности – Альбендазол. Если киста с личинками крупная, то ее удаляют хирургическим путем.
При саркоидозе печени пациент должен будет принимать цитостатики и иммуносупрессоры. Если орган не удается восстановить, то необходима его трансплантация.
При амебиазе больному прописывают Метронидазол, Эметин, Тинидазол, Орнидазол или другие амебоциты.
Лечение заболеваний крови
С болезнями крови, которые приводят к пожелтению глазных склер, чаще всего удается справиться консервативными методами:
Малярию лечат противомалярийными препаратами. Это может быть Хинин, Хлорохин, Мефлохин и пр. При развитии осложнений болезни, пациенту назначают противосудорожные препараты, антибиотики, переливание эритроцитарной массы, гемодиализ.
Эритроцитарная мембранопатия требует удаления селезенки, переливания эритроцитов, приема витаминов группы В. Иногда больному назначают стероидные препараты, противовоспалительные лекарственные средства и холекинетики.
При эритроцитарной энзимопатии больному переливают эритроцитарную массу, либо цельную кровь (если у пациента развивается гемолитический криз). При тяжелом течении патологии требуется пересадка костного мозга.
При эритроцитарной гемоглобинопатии пациенту назначают переливание крови, прием витаминов В9 и В12, прописывают железосодержащие препараты. Возможно удаление селезенки и пересадка костного мозга.
При аутоиммунных анемиях пациенту назначают иммуносупрессоры и цитостатики. Возможно переливание крови, выполнение плазмафереза, вливание альбумина. Чтобы уменьшить риск формирования тромбов, больному назначают антикоагулянты.
При бабезиозе больному показан прием Азитромицина и Хинина.
Для выведения из организма ядовитых веществ, пациенту назначают антидот, который позволяет нейтрализовать воздействие ядов. Обязательно проводят гемодиализ, прописывают дезинтоксикационные препараты, промывают желудок и кишечник. В целом, терапия зависит от вида яда, который попал в организм.
Лечение заболеваний желчевыводящих путей
Первоочередной целью при патологиях желчевыводящих путей является устранение имеющегося застоя желчи.
В зависимости от конкретного заболевания, могут быть предприняты следующие меры:
При первичном склерозирующем холангите назначают антихолестатики: Урсодезоксихолевую кислоту, Холестирамин и пр.
При желчнокаменной болезни пациенту необходимо придерживаться диеты с исключением жирной и жареной пищи. Параллельно назначают кислоты, которые способны рассасывать камни. Если случилась закупорка протока, то необходимо разрушить конкремент. Для этого больного направляют на прохождение ударно-волновой терапии. Если у пациента наблюдается воспаление желчного пузыря и развивается желтуха, то может быть проведена операция по удалению органа.
Опухолевые новообразования убирают хирургическим путем, а затем больному проводят химиотерапию и лучевую терапию.
При описторхозе показан прием Празиквантела. Чтобы улучшить отхождение желчи назначают желчегонные препараты.
Лечение нарушений обменных процессов
При нарушениях обменных процессов в организме пациентам показан прием препаратов, призванных выводить скопившиеся метаболиты. Дезинтоксикационная терапия назначается больным с гемохроматозом, с Болезнью Жильбера и Вильсона-Коновалова с симптомами Дабина-Джонсона и Криглера-Найяра.
Если у больного амилоидоз, то требуется прием иммуносупрессантов, цитостатиков и гепатопротекторов. Терапию подбирают в индивидуальном порядке.
При панкреатите
При остром панкреатите пациенту показан полный пищевой покой. Питание вводят парентеральным способом. Когда острый приступ будет купирован, больному назначают антациды, Ранитидин и другие препараты, направленные на уменьшение выработки желудочных соков.
Параллельно проводят еще одно направление лечения – прием ферментов. Это могут быть такие препараты, как обезболивающую терапию, назначают ингибиторы протеолиза. Фестал, Мезим, Креон, Панкреатин и пр.