Жировая трансформация лимфоузлов что
Липоматоз
Липоматоз – это появление в подкожной клетчатке многочисленных липом, обладающих соединительнотканной капсулой или переходящих в область нормальной жировой ткани без четкой границы.
Что провоцирует / Причины Липоматоза:
Причины липоматоза не выяснены.
Патогенез (что происходит?) во время Липоматоза:
Симптомы Липоматоза:
Синдром Деркума. Для синдрома Деркума характерно развитие липом, проявляющих спонтанную или компрессионную болезненность. Этот синдром описывают как наследственную (возможно, с аутосомно-доминантным типом передачи) болезненную, часто симметричную гипертрофию жировой ткани на теле и конечностях в сочетании с адинамией, астенией, депрессией, кожным зудом. Болевые ощущения в области жировых скоплений, появляющиеся при пальпации или даже легком прикосновении, отличают синдром Деркума от других видов ожирения. Иногда болезненность определяется в участках жировой ткани, не принимающих формы опухолей. Такого рода болезненность подкожной клетчатки следует дифференцировать с ее поражением воспалительного характера.
Синдром Грама. Синдром Грама является одним из вариантов синдрома Деркума. Его обнаруживают преимущественно у женщин пожилого возраста. Патология характеризуется прогрессирующим ожирением с преимущественным отложением жира в области коленных суставов, деформирующим артрозом коленных суставов, кератодермией, чаще в области конечностей. К частым проявлениям синдрома относится артериальная гипертензия. Тип наследования – предположительно аутосомно-доминантный.
Синдром Маделунга. Синдром Маделунга является разновидностью наследственного множественного липоматоза (диффузная липома шеи, доброкачественный симметричный липоматоз, жирная шея Маделунга, синдром Лонуа-Бансода). Жировые разрастания охватывают переднебоковые и задние поверхности шеи, далее распространяются на подбородок и грудную клетку. Иногда отмечаются множественные симметричные липоматозные узлы на туловище и конечностях. Течение обычно медленное, но иногда наблюдается быстрый рост опухолей. Боль возникает при значительном увеличении количества жировой ткани, когда сдавливаются периферические нервы. Нарушается венозный отток, могут сдавливаться гортань, глотка, что проявляется расстройством дыхания, дисфагией, дизартрией, стенокардией, псевдомиопатией, постепенным нарастанием слабости в мышцах конечностей. Болеют преимущественно мужчины в возрасте 35-40 лет. Лабораторные сдвиги не обнаруживаются. При гистологическом обследовании выявляют скопления жировой ткани нормальной структуры. Тип наследования – аутосомно-доминантный.
Липогранулематоз подкожный гипертонический. Это редкая и малоизученная форма, развивающаяся у тучных женщин, страдающих гипертонической болезнью. Характерно появление плотных, быстро увеличивающихся в размерах узлов на голенях и бедрах, которые могут подвергаться центральному размягчению и распаду.
Лечение Липоматоза:
К каким докторам следует обращаться если у Вас Липоматоз:
Жировая трансформация лимфоузлов что
Лимфатическую систему изучают по локализации или топографоана-томической принадлежности пораженных лимфатических узлов, их размерам, форме, структуре (однородная, неоднородная), расширению лимфатических стволов, сосудов.
Критерием поражения одного узла какой-либо одной группы считают увеличение его размеров до 15 мм и более. Визуализация одной группы узлов с размерами узлов 10-12 мм также расценивается как поражение. Пораженными считают также узлы диаметром 8-10 мм, выявленные в нескольких анатомических областях.
По форме поражения лимфатических узлов выделяют:
1) изолированную форму;
2) образование пакета узлов;
3) формирование конгломерата узлов;
4) лимфоидный инфильтрат.
Изолированной формой поражения являются одиночные увеличенные лимфатические узлы, не связанные между собой.
Группу изолированных лимфатических узлов, тесно соединяющихся между собой, расценивают как пакет. При этом между лимфатическими узлами всегда имеется ткань меньшей плотности.
Конгломератом лимфатических узлов считают объединенные в единое целое узлы с ровными или бугристыми контурами, имеющие, как правило, однородную плотность. Размеры конгломерата различны: от 50 мм до опухоли, охватывающей несколько анатомических групп.
При вовлечении в патологический процесс сальника, перикарда или плевры конгломерат может занимать большую часть брюшной или грудной полости. Главное отличие конгломерата — отсутствие границ между узлами.
Лимфоидный инфильтрат — патологическая ткань с нечеткими краями, расположенная по ходу лимфатических стволов и крупных лимфатических сосудов.
Выделение различных форм поражения лимфатических узлов имеет важное значение для оценки характера их изменений, контроля за динамикой патологического процесса в ходе лечения, поиска диагностических критериев изменения лимфатических узлов при некоторых заболеваниях. Структуру лимфатических узлов оценивают как однородную и неоднородную визуально и по их денситометрическим показателям.
Пакеты и конгломераты, как правило, имеют однородную плотность (35-48 HU). Неоднородная плотность констатируется при распаде узлов (конгломерата, инфильтрата) или при равномерном снижении плотности (24-32 HU). Экстранодальные поражения встречаются у 20% больных лимфомами. Наиболее часто вовлекаются легкие, кишечник, поджелудочная железа, мышцы, сальник, брюшина, надпочечники, перикард, головной и спинной мозг, орбиты.
Характерны нарушения анатомического состояния органов, их смещение лимфоидными образованиями, лимфоидная инфильтрация и увеличение лимфатических узлов окружающих тканей.
К КТ-признакам экстранодальных поражений при лимфомах относятся: очаговые образования, перибронхиальная инфильтрация, увеличение лимфатических узлов средостения, гидроторакс, поражение тканей грудной клетки.
Очаговые образования в легких выявляются в виде множественных субплевральных очагов лимфоидной ткани однородной плотности диаметром около 1 см. Очаги больших размеров неправильной формы встречаются редко.
Перибронхиальная и/или перивазальная инфильтрация наиболее выражена в периферических отделах легких и всегда имеет связь с плеврой. Она же обусловливает гиповентиляцию, иногда приводящую к ателектазам.
Поражения лимфатических узлов при лимфогранулематозе (ЛГМ) и неходжкинских лимфомах (НХЛ) различаются. При ЛГМ поражаются преимущественно ретростернальная, перикардиальная, трахеобронхиальная и бронхопульмональная группы; форма поражения — изолированная, пакет, реже инфильтрат. При НХЛ эти группы поражаются менее чем в 15% случаев; форма поражения изолированная, реже в виде пакета и конгломерата.
В плевральной полости на стороне поражения может определяться гидроторакс, обычно односторонний и незначительно выраженный.
Из субплевральных очагов и образований средостения лимфоидная ткань распространяется на ткани грудной стенки; иногда в процесс вовлекаются органы средостения, плевральная полость, легкие. Это более характерно для НХЛ.
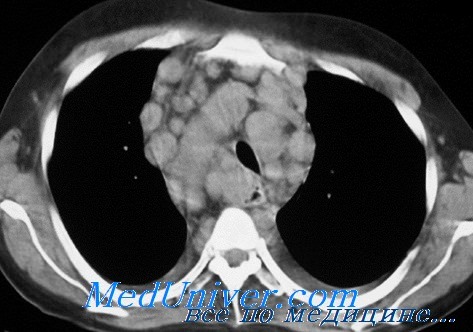
Поражение перикарда определяется в виде утолщения сердечной сумки до 5 мм и более, перикардиальный жир не прослеживается из-за перикардиальной лимфоидной инфильтрации, в полости перикарда имеется небольшое количество жидкости.
Поражение поджелудочной железы, надпочечников и почек может быть узловым и диффузным.
Узловая форма характеризуется увеличением органа, бугристыми краями за счет множественных узлов в ткани органа диаметром от 10 до 35 мм. Контуры при такой форме поражения четкие. Плотность узлов однородная (36-48 HU) и не всегда отличается от интактной ткани. В этом случае для лучшей визуализации применяется усиление. Очаги лимфоидного поражения имеют низкую плотность или незначительное повышение на фоне непораженной ткани.
Диффузное поражение проявляется увеличением органов в размере, нечеткостью контуров, снижением плотности, неоднородной структурой (29-45 HU). Окружающая клетчатка может уплотняться за счет лимфоидной инфильтрации.
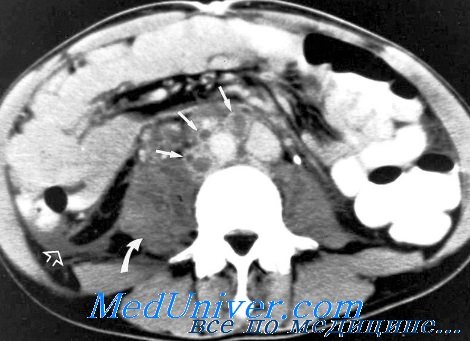
Поражение брюшины и сальника характеризуется утолщением брюшины за счет инфильтрации ее на значительном протяжении. При этом теряется четкость брюшины, не дифференцируются структуры стенки живота и жировой клетчатки.
Сальник имеет вид плотного (36-48 HU) ограниченного образования, прилежащего к брюшине. Границы его местами нечеткие. Лимфатические узлы брыжейки тонкой кишки, брюшной аорты увеличены, а форма их поражения представлена конгломератом, инфильтратом, реже пакетом.
Поражение кишечника чаще встречается в правой половине толстой кишки и характеризуется значительным утолщением стенок (до 5 мм и более) с концентрическим сужением просвета. Наружный контур кишки нечеток в связи с распространением опухолевой ткани за пределы органа, вовлечением окружающей клетчатки и брыжейки. Лимфатические узлы толстой кишки поражаются в форме одиночных узлов, реже в форме пакета.
Предварительная дифференциальная диагностика лимфогранулематоза (ЛГМ) и неходжкиновских лимфом (НХЛ)
| КТ-признаки | Лимфогранулематоз (ЛГМ) (Болезнь Ходжкина) | Неходжкинские лимфомы |
| Возраст | Чаще молодой | Чаще 40-70 лет |
| Стадия | Чаще локализованная | В 85% — генерализованная |
| Частота поражения лимфатических узлов средостения | Более 75% | Менее 25% |
| Частота поражения лимфатических узлов живота: — парааортальные: | Менее 40% | Более 75% |
| — брыжеечные: | Менее 3% | Около 70% |
| Количество групп пораженных лимфатических узлов | 1-2 группы | 3-4 и более |
| Форма поражения лимфатических узлов: — изолированная | Часто, от 6 мм и более | Часто, от 10 мм и более |
| — пакет узлов: | Часто | Часто |
| — конгломерат: | Редко, в средостении | Часто, у 1/3-1/2 |
| — лимфоидный инфильтрат: | Редко | Часто, у 1/3-1/2 |
| Структура лимфатических узлов | Часто однородная | У 1/2 неоднородная с распадом |
| Экстранодальные поражения: — ниже диафрагмы: | Редко | Часто |
| — множественность поражении: | Редко | Часто |
Лимфоидное поражение головного мозга и глазниц встречается крайне редко (1-2%), преимущественно у больных неходжкиновскими лимфомами (НХЛ). Лимфоидное образование головного мозга имеет характерные признаки: неправильную форму, расположение в передних отделах мозолистого тела или глубинных отделах височно-теменных областей. Вокруг опухоли наблюдается значительный отек вещества мозга, который вызывает сдавление рогов боковых желудочков, субарахноидального пространства и борозд.
После усиления лимфоидное образование приобретает более четкие очертания. В центре образования часто отмечается зона распада. В глазницах лимфоидная ткань расположена экстраорбитально, вовлекаются мышцы, слезная железа, иногда происходит разрушение прилежащих костных стенок.
Таким образом, КТ-признаки экстранодальных поражений при лимфогранулематозе (ЛГМ) и НХЛ весьма разнообразны и не имеют специфических черт. Вместе с тем, соблюдение оптимальной методики обследования, сочетание определенных КТ-признаков с учетом распространенности лимфаденопатии и гепатоспленомегалии позволяет проводить предварительную дифференциальную диагностику.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Увеличение подмышечных лимфоузлов
Увеличение подмышечных лимфоузлов (подмышечная лимфаденопатия) — это чрезмерное разрастание лимфоидных образований в области подмышек, при котором появляются пальпируемые узлы более 1 см в диаметре. Симптом наблюдается при воспалительных заболеваниях и раке груди, гемобластозах, инфекционных процессах. Для выявления первопричин подмышечной лимфаденопатии проводят ультразвуковые, рентгенологические, цитологические, лабораторные исследования. Назначение медикаментов показано только после установления заболевания, спровоцировавшего лимфоидную гиперплазию.
Причины увеличения подмышечных лимфоузлов
Обычно разрастание лимфоидной ткани обусловлено воспалительными патологиями или раком молочных желез у женщин. Симптом также проявляется при инфекциях, лимфопролиферативных процессах и гемобластозах, раке кожи с локализацией около подмышечной области. Реже причиной увеличения лимфоузлов являются частые простуды при синдроме хронической усталости, которые сопровождаются повышенной дифференцировкой лимфоцитов. Подмышечная лимфаденопатия может развиваться при болезни Микулича — аутоиммунном процессе с поражением лимфоидной ткани, слюнных и слезных желез.
Мастопатия
Основными симптомами доброкачественных фиброзно-кистозных изменений молочной железы являются боль и уплотнение, которые чаще возникают во второй половине цикла. Увеличение и болезненность подмышечных лимфатических узлов характерны для 10-15% женщин. Аденоз — одна из форм мастопатии, которая проявляется ограниченным разрастанием железистой ткани в молочной железе, выделениями из соска. Незначительное увеличение аксиллярных лимфоузлов возможно при диффузном варианте поражения.
Мастит
Воспаление молочной железы зачастую начинается у женщин после родов, что вызвано проникновением стафилококковой инфекции на фоне лактостаза. Увеличение лимфатических узлов при лактационном мастите одностороннее, они болезненны при пальпации, подвижны. Женщины жалуются на интенсивные боли в груди, отечность и покраснение кожи грудной железы. Для заболевания характерная высокая температура тела, симптомы интоксикации. Реже наблюдается нелактационный мастит, который возникает вследствие гематогенного заноса инфекции, травм кожи груди. Тяжелым осложнением мастита является абсцесс молочной железы, который протекает с нарушениями общего состояния женщины, сильными болями в пораженной груди, фебрильной лихорадкой.
Рак молочной железы
Первые метастазы при этом злокачественном новообразовании в 60-70% локализуются в подмышечных лимфоузлах, также могут поражаться подключичные и парастернальные лимфоидные образования. Лимфаденопатия обусловлена размножением опухолевых клеток. При пальпации образования плотные, малоболезненные, спаянные с кожей и окружающими тканями. Рак грудной железы может встречаться у мужчин и всегда сопровождается увеличением регионарных лимфатических узлов.
Злокачественная опухоль груди длительное время протекает бессимптомно, при прогрессировании неоплазии появляются жалобы на боли, серозные или кровянистые выделения из соска. Другие клинические симптомы зависят от варианта заболевания: при раке Педжета наблюдаются эрозии соска и ареолы, сопровождающиеся мокнутием, трижды негативный рак характеризуется быстрым развитием и метастазированием. При сочетании увеличенных лимфоузлов с другими настораживающими симптомами женщине следует как можно скорее обратиться к маммологу.
Специфические инфекции молочных желез
При таких инфекционных заболеваниях подмышечная лимфаденопатия бывает обусловлена как непосредственным размножением возбудителя в очагах лимфоидной ткани, так и повышенной стимуляцией иммунной системы антигенами микроорганизмов. Увеличенные лимфоузлы обычно имеют эластичную консистенцию, не спаяны с соседними анатомическими структурами. К разрастанию лимфоидной ткани приводят:
Болезни системы крови
При лимфопролиферативных состояниях увеличение узлов подмышечной области обусловлено патологическим повышением выработки и дифференцировки клеток белой крови под воздействием канцерогенных факторов. К категории гемобластозов относят две большие группы заболеваний — лимфомы, при которых первичный очаг расположен в периферических лимфоидных образованиях, и лейкозы, протекающие с поражением костного мозга. Патологии отличаются тяжелым течением с выраженным нарушением общего состояния. Признаками подмышечной лимфаденопатии проявляются:
Инфекционные болезни
Заболевания, сопровождающиеся внедрением чужеродных микроорганизмов, зачастую протекают с явлениями лимфаденопатии. Это обусловлено ускоренным делением и антигензависимой дифференцировкой лимфоцитов. Чаще увеличение подмышечных лимфоузлов наблюдается при инфицировании палочкой Коха и туберкулезной интоксикации, что связано с путем проникновения возбудителя и анатомическими особенностями лимфооттока от органов грудной клетки. Наиболее распространенные причины подмышечной лимфаденопатии:
Обследование
При жалобах на увеличение подмышечных лимфоузлов следует обратиться к врачу-гематологу, который назначит комплексное обследование. Диагностический поиск направлен на выяснение первопричины возникновения лимфаденопатии и оценку морфологической структуры пораженного лимфоидного образования. Наиболее информативными являются такие методы исследования, как:
Для подтверждения предварительного диагноза могут потребоваться дополнительные исследования и консультации других специалистов. При возможном туберкулезе рекомендованы рентгенография легких в двух проекциях, посев мокроты, туберкулиновые пробы. В сомнительных случаях для исключения гемобластозов выполняют биопсию костного мозга. Серологические исследования назначают для обнаружения антител к инфекционным агентам или тканям собственного организма (при аутоиммунных процессах).
Симптоматическая терапия
Тактика ведения пациентов с подмышечной лимфаденопатией предполагает назначение лечения только после постановки точного диагноза. Если увеличение лимфоузлов обусловлено воспалительными или инфекционными болезнями, оно самостоятельно исчезает после проведения этиотропной и патогенетической терапии. При злокачественных новообразованиях молочных желез и гемобластозах назначают комплексное лечение с комбинацией консервативных и хирургических методов.
Диагностика лимфаденопатий
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
Первый этап заключается в сборе жалоб, данных анамнеза жизни и анамнеза заболевания, эпидемиологического анамнеза и физикального исследования (рис.1) (II A).
Рисунок 1. Алгоритм первичной диагностики пациентов с ЛАП 
Жалобы и анамнез:
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий. 
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения. 

Таблица 5. Значение клинических признаков при лимфаденопатии. 

Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
3. Правила выбора лимфатического узла и выполнения его биопсии:

Алгоритм дифференциальной диагностики после проведения биопсии лимфатического узла представлен на рисунке 2 и основан на выявленных морфологических изменениях. В случаях с морфологической картиной опухолевого поражения (лимфома или нелимфоидная опухоль) проводиться ряд дополнительных исследований (иммуногистохимическое и/или молекулярно-генетическое исследование) для уточнения нозологической формы согласно ВОЗ классификации. При отсутствии опухолевого поражения, устанавливается гистологический вариант ЛАП согласно дифференциально-диагностическим группам (таблица 6), в зависимости от которого проводятся/непроводятся дополнительные исследования – повторный сбор жалоб, данных анамнеза жизни, заболевания, объективного осмотра, лабораторное и инструментальное исследования (рисунок 2).
Рисунок 2. Алгоритм постбиопсийной диагностики ЛАП 
Лечение
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует. Проводить консервативное лечение следует в случае доказанной неопухолевой природы ЛАП:
Уровень убедительности рекомендаций В (уровень достоверности доказательств – III).
Медицинская реабилитация
Профилактика
Информация
Источники и литература
Информация
Они предназначены для врачей-гематологов, онкологов, терапевтов, инфекционистов, хирургов, педиатров, работающих в амбулаторно-поликлинических условиях, организаторов здравоохранения.
Поспелова Татьяна Ивановна, д.м.н., профессор, заведующая кафедрой терапии, гематологии и трансфузиологии Федерального государственного бюджетного образовательного учреждения высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Ультразвуковое исследование лимфатических узлов
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Оценка состояния зон регионарного лимфооттока при обследовании онкологических больных имеет решающее значение в определении лечебной тактики и прогнозе течения заболевания. Знание путей лимфооттока позволяет вести целенаправленный поиск метастатически измененных лимфатических узлов у больных со злокачественными новообразованиями. Уточнение локализации и количества выявленных измененных лимфатических узлов дает возможность уточнить стадию опухолевого процесса.
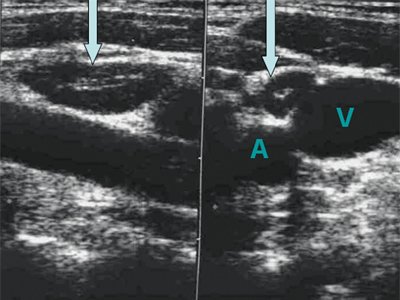
Выявление лимфатических узлов при физикальном осмотре не всегда возможно. Так, по данным R. Chandawarkar и S. Shinde [1], J. Verbanck и соавт. [2], чувствительность пальпации в выявлении лимфатических узлов колеблется от 50 до 88%. Глубоко залегающие лимфатические узлы, например, ретромаммарные, интрапекторальные и др., недоступны для клинической оценки при пальпации. Одним из ведущих методов обнаружения патологии лимфатических узлов является ультразвуковое исследование (УЗИ). Точность УЗИ в выявлении лимфатических узлов различна, она во многом зависит от локализации лимфатических узлов, качества аппаратуры, а также опыта исследователя. Специфичность УЗИ в выявлении и дифференциальной диагностике поражения лимфатических узлов составляет от 30 до 100% 5. Число работ, посвященных ультразвуковой диагностике метастатического поражения поверхностных лимфатических узлов, увеличивается [7, 8].
Периферические лимфатические узлы исследуют линейными датчиками с рабочей частотой 5-12 МГц, линейные и конвексные датчики с рабочей частотой 3-5 МГц можно использовать для осмотра больших периферических конгломератов.
Исследование регионарных чаще проводят на стороне поражения, иногда и на контралатеральной стороне, а при лимфогранулематозе, неходжкинских лимфомах, лейкозах и др. УЗИ необходимо проводить с учетом возможного поражения разных групп лимфатических узлов.
При проведении УЗИ следует определить локализацию лимфатических узлов, их число, форму, размер и структуру.
В норме лимфатические узлы представляют собой образования бобовидной, овальной или лентовидной формы и располагаются группами, чаще по несколько узлов.
Размеры лимфатических узлов зависят от возраста обследуемого, особенностей конституции и др. У клинически здоровых людей можно обнаружить лимфатические узлы, длина которых достигает 3,5 см. Существует разница в величине и форме лимфатических узлов разных регионарных групп и лимфатических узлов, расположенных в разных областях у одного и того же индивидуума.
Форма лимфатических узлов в значительной мере зависит от их топографоанатомических отношений с прилежащими органами, обычно она несколько продолговатая и сплюснутая, немного выпуклая с одной стороны и с небольшой впадиной с другой, напоминает фасоль. Иногда форма лимфатического узла может быть округлой. В пожилом и старческом возрасте нередко встречаются лентовидные формы лимфатических узлов, которые можно рассматривать как результат слияния более мелких узлов. На участках, ограниченных фасциями (например, в затылочной области), узлы более вытянуты в длину, чем те, которые располагаются в рыхлой клетчатке (например, подмышечные) (рис. 1, 2).
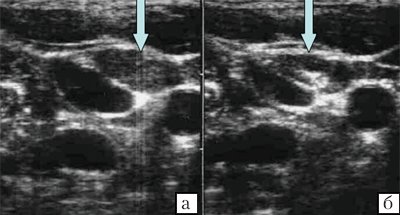
Эхогенность лимфатических узлов оценивают по отношению к окружающим тканям (чаще клетчатке) и описывают как высокую, среднюю и низкую (гипер- или гипоэхогенные, изо- или анэхогенные лимфатические узлы) (рис. 3, 4).
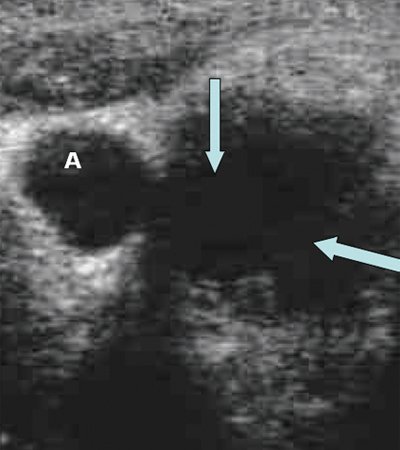
Рис. 3. Метастазы в лимфатические узлы (LN) шеи (Ln. Рretrachealis и Lnn. laterotracheales sinistri). Гипоэхогенные округлые гомогенные лимфатические узлы.
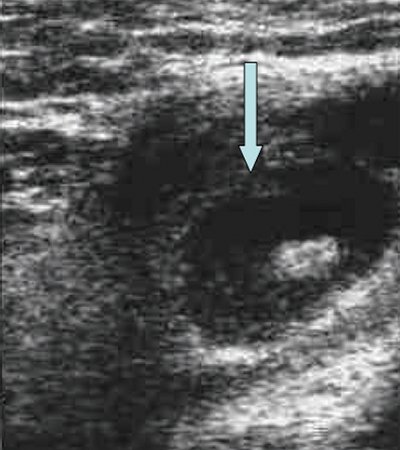
Рис. 4. Состояние после тиреоидэктомии. Изоэхогенный лимфатический узел претрахеальный (слева).
Паренхима лимфатического узла подразделяется на корковое вещество, расположенное ближе к капсуле, и медуллярную (мозговую) часть, занимающую центральные отделы узла, находящиеся ближе к воротам органа. Соотношение коркового и мозгового вещества варьирует в зависимости от локализации лимфатических узлов.
Структура лимфатических узлов изменяется в зависимости от этапности их расположения. Так, при оценке структуры лимфатических узлов шеи, расположенных рядом с органом, видно, что наиболее близко расположенные к органу лимфатические узлы (непостоянно присутствующие) имеют относительно небольшие размеры, округлую или веретенообразную форму, в них в меньшей степени выражено корковое вещество. В лимфатических узлах, расположенных дальше от органа, корковое вещество развито лучше.
Под взаимоотношением лимфатического узла с окружающими тканями понимается взаиморасположение узла и окружающих тканей: отсутствие связи или сохранение капсулы лимфатического узла и наличие прослойки клетчатки (или соединительной ткани) между лимфатическим узлом и другими структурами; соприкосновение или прилегание к органу (сосуду и др.) без нарушения его целости; вовлечение в опухолевый процесс.
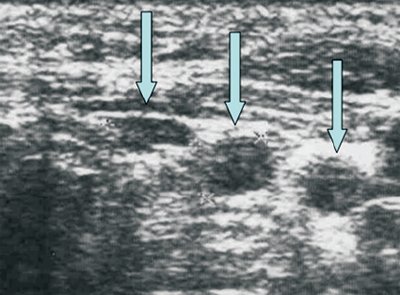
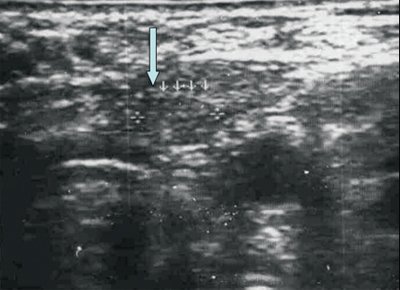
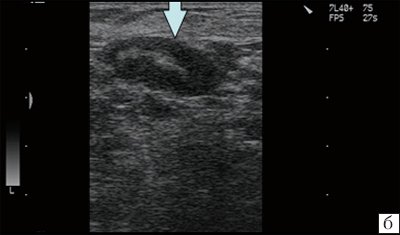
У лиц пожилого возраста выявляют редукцию и склерозирование лимфатических узлов, некоторые из них срастаются между собой (у пожилых чаще определяются крупные лимфатические узлы). При этом наблюдается замещение больших участков узла жировой тканью. Жировая инфильтрация в старческом возрасте разрушает капсулу узла. Проросшие жиром лимфатические узлы (чаще периферические) выглядят как округлые и овальные структуры с гиперэхогенной гетерогенной (иногда сетчатой) центральной частью и относительно тонким гипоэхогенным ободком. Капсула узла может быть видна фрагментарно.
Локализация лимфатического узла описывается по отношению к анатомической области, сосудисто- нервному пучку либо к органу, рядом с которым находится выявленный лимфатический узел (в средней трети шеи, кнаружи от сосудисто-нервного пучка).
Для удобства диагностики банальные (неспецифические) лимфадениты дифференцируют следующим образом:
Рис. 6. Острый лимфаденит (лимфатический узел в средней трети шеи слева кнаружи от сосудистого пучка у больного с тромбозом яремной вены). Капсула четко не дифференцируется.
Реактивные изменения, возникающие в ответ на различные патологические процессы в организме (воспалительный процесс, проведение вакцинации и др.), способствуют увеличению лимфатического узла, напряжению его капсулы, усилению сосудистого рисунка, расширению корковой и околокорковой зон, отеку и разволокнению капсулы, расширению синусов, в лимфатическом узле могут встречаться единичные анэхогенные «кистозные » структуры, в дальнейшем может происходить абсцедирование. Следует учитывать, что изменения в лимфатических узлах, расположенных рядом с опухолью, могут выражаться в неспецифической реакции воспалительного характера (рис. 8).
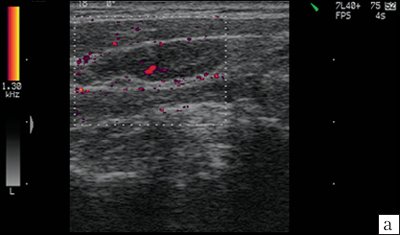
а, б) Увеличение лимфатического узла, утолщение гипоэхогенной периферической части, утолщение капсулы (показано стрелкой).
По мнению M. Choi и соавт. [9], сосуды в воспаленном расширены в сравнении с сосудами метастатически измененного лимфатического узла, которые, напротив, могут быть сдавлены клетками опухоли.
В нормальных и реактивно измененных при воспалении лимфатических узлов видимые сосуды чаще расположены в области ворот лимфатических узлов или не определяются вовсе. В крупном гиперплазированном лимфатическом узле сосудистый рисунок в периферических отделах упорядочен, сосуды (артерии) определяются вдоль капсулы и радиально от ворот к периферии.
При гиперплазии в случае положительного эффекта лечения лимфатических узлов становятся менее контрастными, размеры их уменьшаются. При хроническом лимфадените часто отмечается утолщение капсулы, спаяние ее с окружающими тканями.
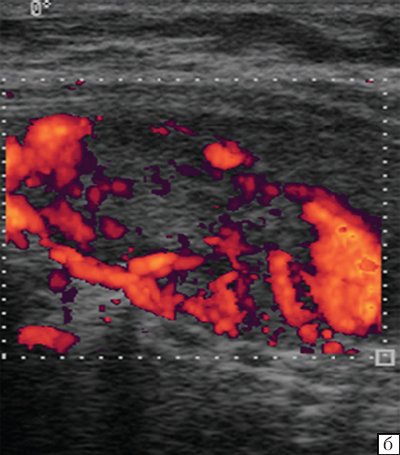
О метастатическом поражении при больших размерах узлов, их неправильной форме, неровных или нечетких контурах уверенно можно говорить при наличии анэхогенных участков в узлах, выявлении конгломератов лимфатических узлов (рис. 9, 10).
а) Метастаз в лимфатический узел.
б) Гиперплазированный лимфатический узел (сохраняется центральная гиперэхогенная структура).
Рис. 10. Сосудистый рисунок периферического гиперплазированного лимфатического узла (подострый лимфаденит).
При метастатическом поражении лимфатического узла происходит изменение его формы, размеров, эхогенности и структуры. Описанный феномен лежит в основе использования УЗИ для диагностики метастатического поражения лимфатических узлов.
P. Vassallo и соавт. (1993) показали, что опухолевая инфильтрация приводит к изменению формы лимфатического узла (отношение поперечного и продольного размеров или длинной и короткой осей лимфатического узла менее 1,5): он становится округлым, гипо- или анэхогенным, видно расширение кортикального слоя. Таким образом, чем ближе форма лимфатического узла к округлой, тем больше вероятность опухолевого поражения лимфатического узла. Капсула узла при инфильтрации и прорастании в окружающие ткани четко не определяется, контур становится размытым.
Известно, что при метастатическом поражении лимфатических узлов в них увеличивается содержание жидкости. При проведении УЗИ отмечают стирание рисунка лимфатического узла уже на начальном этапе (замещение клетками опухоли) 9. Капсула лимфатического узла дифференцируется, но при прорастании за пределы капсулы контур узла становится размытым. При инфильтрации капсулы, в дальнейшем (прорастании окружающих тканей) распространении за пределы лимфатического узла и срастании нескольких узлов отмечается образование конгломератов.
Таким образом, изображение структуры метастатически пораженных лимфатических узлов может быть: гипоэхогенной вплоть до анэхогенной, гиперэхогенной гетерогенной (полиморфной неоднородной) за счет чередования гипер- и гипоэхогенных участков и с наличием локальных гипоэхогенных участков на фоне неизмененной или гиперплазированной структуры лимфатических узлов.
При злокачественных процессах в лимфатических узлах наиболее часто отсутствует гиперэхогенная центральная часть или отмечается ее истончение, что соответствует диффузному или тотальному замещению центральных отделов опухолевой тканью. В некоторых случаях при метастатическом поражении только центральной части лимфатического узла он может выглядеть неизмененным, так как происходит имитация изображения ворот опухолевой тканью (чаще встречается при высокодифференцированном плоскоклеточном раке или других формах рака, которые сопровождаются коагуляционным некрозом, в случае ишемической дегенерации). Иногда можно наблюдать лимфатический узел в виде полностью гиперэхогенного образования. Хотя последнее более характерно для жировой инфильтрации, в этих случаях все же нельзя полностью исключать опухолевый генез изменений.
Структура лимфатического узла при замещении опухолевой тканью чаще гетерогенная или гипоэхогенная. Встречаются анэхогенные лимфатические узлы (например, при меланоме) или изо- и гиперэхогенные (при папиллярном раке). Иногда могут визуализироваться гиперэхогенные включения (кальцинаты) в метастатически измененном лимфатическом узле, может наблюдаться также внутриузловой некроз с характерной гетерогенной ультразвуковой картиной.
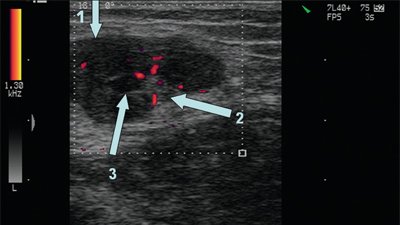
В метастатически измененных лимфатических узлах отмечается диффузное усиление васкуляризации с широким диапазоном скоростей и атипичным сосудистым рисунком (хаотично расположенные сосуды с наличием артериовенозных шунтов). По данным спектрального анализа, имеются низкие значения индекса резистентности при одновременной высокой диастолической составляющей.
Экстракапсулярный рост метастазов в лимфатических узлах часто приводит к объединению нескольких пораженных лимфатических узлах в бесформенный конгломерат и вовлечению в опухолевый процесс окружающих тканей. Признаком инфильтративного роста за пределы капсулы узла является нечеткость его контуров. Следует также определять вовлечение в опухолевый конгломерат прилежащих органов и структур, описывать характер этого вовлечения.
По данным T. Arita и соавт. (1993), УЗИ эффективно и при оценке изменений лимфатических узлов в динамике.
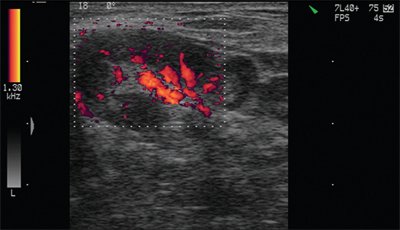
Оценивая состояние лимфатических узлов, следует помнить, что наличие измененного лимфатического узла может свидетельствовать как о гиперплазии узла, так и о метастатическом его поражении, однако при множественном опухолевом поражении метастазы могут принадлежать разным опухолям. Так, Н.И. Богданская (1978) описала случай одновременного поражения шейного лимфатического узла метастазами рака щитовидной железы и лимфосаркомы (рис. 11).
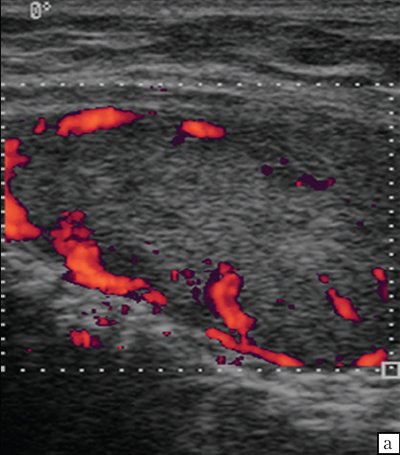
Рис. 11. ЛГМ. Кровоток в лимфатических узлах шеи.
Достаточно характерная ультразвуковая картина лимфатических узлов наблюдается при лимфогранулематозе. При этом в большинстве случаев видно несколько увеличенных лимфатических узлов (одна или несколько групп лимфатических узлов). Узел имеет овальную или округлую форму, четко видимую капсулу, гомогенную, чаще слабо гипоэхогенную структуру. Группа увеличенных лимфатических узлов («пачка») представлена четко отграниченными, не прорастающими капсулу и не сливающимися между собой лимфатические узлы (как при метастатическом поражении, в виде конгломерата) и может локализоваться в какой-либо одной области (например, надключично справа или слева) или в нескольких областях (увеличенные лимфатические узлы средостения, надключичные и в нижней трети шеи с одной или обеих сторон и др.).
Литература
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.