Деформация тейлора что это такое
Деформация тейлора
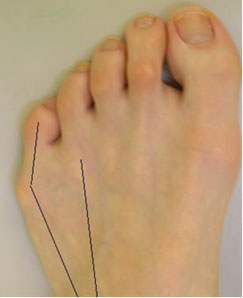
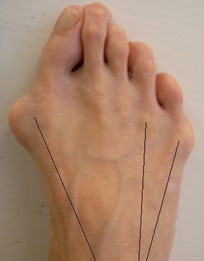
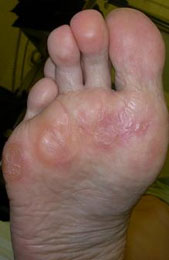
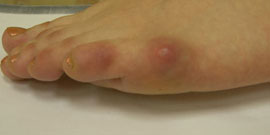
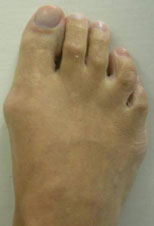
Варусная деформация 5-го пальца (деформация тейлора) – патологическое состояние, при котором V палец отклоняется внутрь, а плюсневая кость кнаружи, появляется шишка у основания V пальца.
Причины
Симптомы
Диагностика
Консервативное лечение
Консервативное лечение в первую очередь основывается на предупреждении, замедлении прогрессирования патологического процесса в стопе и на снижение симптоматики заболевания:
При неэффективности консервативного лечения, имеет смысл прибегнуть к хирургическому лечению.
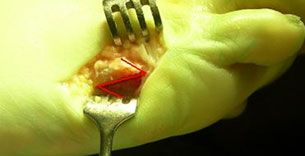
Оперативное лечение деформации тейлора (tailor’s bunion или bunionette)
Успех хирургической операции зависит от возможности восстановления анатомо – биомеханических взаимоотношений в переднем отделе стопы, вне зависимости от того, что пациента может волновать лишь косметическая сторона вопроса.
Для выбора хирургического метода лечения предложено несколько классификаций tailor’s bunion.
Для достижения хорошей коррекции tailor’s bunion необходимо устранить вальгусное отклонение пятой плюсневой кости, варусное отклонение V пальца, восстановить нормальную параболу длины плюсневых костей.
Ведущее место в хирургической коррекции tailor’s bunion занимают остеотомии. Оперативные вмешательства на V плюсневой кости можно разделить на три основные группы. В зависимости от степени деформации выполняют:
Из дистальных наиболее известны дистальная поперечная остеотомия пятой плюсневой кости по Hohmann, по Wilson, по Mitchel, по Helal и дистальная шевронная остеотомия.
дистальная шевронная остеотомия
В последние годы активно используется миниинвазивная перкутанная дистальная остеотомия V плюсневой кости.
Из диафизарных остеотомий наиболее известны: по Coughlin (начинается проксимально и дорсально, и заканчивается дистально и подошвенно) и остеотомия scarf.
Основными в ряду проксимальных остеотомий являются проксимальная клиновидная остеотомия с сохранением, или без сохранения латерального кортикала с открытием клина кнутри, проксимальная шевронная и клиновидная остеотомия Jouvara.
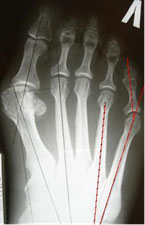
В случаях, когда tailor’s bunionсочетается с другими деформациями переднего отдела стопы, необходимо устранить и эти.
Внимание! Если у вас есть вышеперечисленные или другие деформации переднего отдела стопы, не теряйте время, звоните нам.
Мы поможем вам быстро избавиться от вашего недуга, ходить без боли и радоваться внешнему виду ваших стоп.
Видеоотзыв
Деформация пятого пальца стопы (деформация Тейлора)
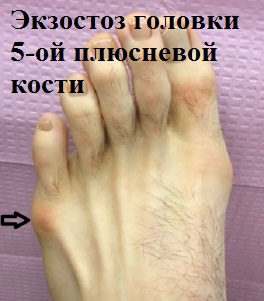
Деформация пятого пальца ноги (мизинца) зачастую сопровождается болезненным наростом – экстозом или, в просторечии – «шишечкой». При этом, окружающие данную область стопы мягкие ткани не редко воспаляются и вызывают серьезный дискомфорт, в том числе и при ношении даже обычной обуви.
Это патологическое отклонение впервые было отмечено в 19 веке у портных, работающих в неудобной позе. Подтверждением тому являются встречающиеся в английских учебниках по медицине многочисленные описания заболевания, именуемого «деформацией портных».
В данном материале вы узнаете об основных причинах появления экстоза, а также наиболее эффективных на сегодняшний день вариантах его лечения.
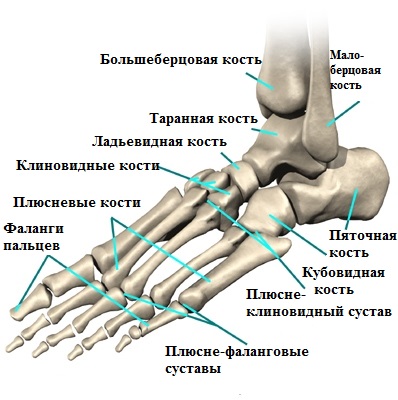
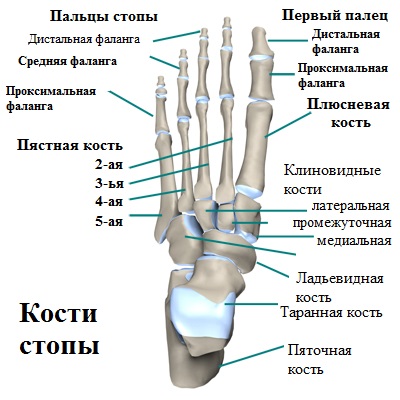
Анатомия стопы
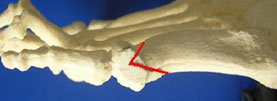
Головка 5-й плюсневой кости, наряду с основной фалангой 5-го пальца (мизинца), формируют плюсне-фаланговый сустав.
Именно на этом участке стопы и образуется данная болезненная патология, регулярно воспаляющаяся и доставляющая человеку массу дискомфортных и болезненных ощущений в повседневной жизни и профессиональной деятельности.
Причины образования экстоза
Основной причиной развития данного недуга специалисты называют наследственную слабость мышц и связок. Именно такая анатомическая особенность и провоцирует выдавливание 5-й плюсневой кости к фронтальной стороне стопы, что ведет к постепенному отклонению нормального положения 5-го пальца.
В свою очередь, в связи со значительным фронтальным вымещением, головка 5-й плюсневой кости начинает испытывать встречное давление обуви, что вызывает воспаление мягких тканей и провоцирует рост «шишечки».
При этом, деформация пятого пальца не редко сопровождается другими патологиями, требующими незамедлительного лечения.
Симптомы заболевания
Наиболее распространенными симптомами экстоза являются дискомфортные и, что нередко, сильные болевые ощущения возникающие, в первую очередь, при использовании модельной (не всегда удобной и узкой) обуви.
Постоянное воздействие трения на экстоз способствует образованию отечностей, покраснений и воспалений в районе головки 5-й плюсневой кости, вызывая, ко всему прочему косметический дефект.
В подавляющем большинстве случаев данное заболевание устраняется путем оперативного вмешательства (остеотомии).
Диагностика патологий
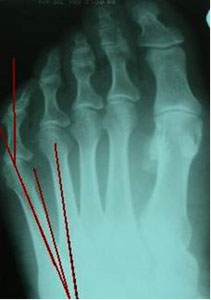
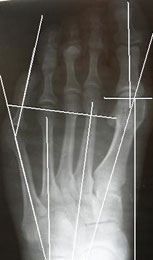
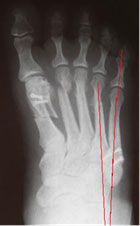
Как правило, диагностирование наличия и степени развития «шишечки» возможно уже на первом осмотре. При этом, рентгенограмма позволяет более точно определить сложность ситуации и определить оптимально подходящую тактику последующего лечения.
Варианты лечения деформации пятого пальца
Консервативное лечение
Данный вариант устранения экстоза, в первую очередь, подразумевает подбор специальной ортопедической обуви, а также силиконовых прокладок, способных приостановить прогрессирование заболевания.
Следующим этапом коррекции первых проявлений «шишечки» является использование ортопедических стелек, способствующих восстановлению рессорных функций стопы путем равномерного перераспределения нагрузки при ходьбе.
Хирургическое лечение
В случае, когда консервативные методики не приносят желаемого результата, лечащий врач назначает оперативное вмешательство, позволяющее нормализовать нужное положение костей стопы.
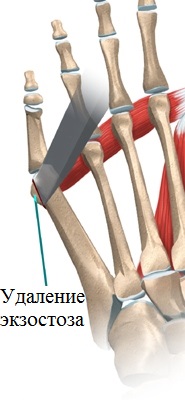
При наличии у пациента незначительных деформационных изменений операция, в большинстве случаев, ограничивается легкой резекцией «шишечки». Данная процедура проходит относительно быстро и характеризуется легкой и краткосрочной реабилитацией, а потому зачастую проводится амбулаторно.
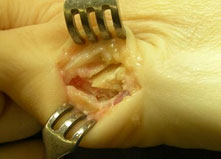
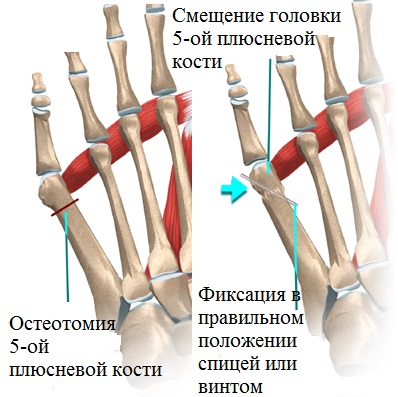
В этом случае пациенту назначается остеотомия (пересечение) на больном участке стопы, формирование костных фрагментов в требуемом положении, а также фиксация медицинскими стальными винтами.
Винты, находящиеся в стопе до полного восстановления костной ткани, позволяют устранить имеющиеся деформации и исключить проявление дискомфортных и болевых ощущений при движении.
После проведения остеотомии, пациентам показано ношение спецобуви, значительно облегчающей послеоперационное восстановление. Снятие швов происходит спустя 12-14 дней.
Стоимость услуг
Первичная консультация специалиста
Повторный осмотр и предоставление консультации
Деформация Тейлора
Общие сведения
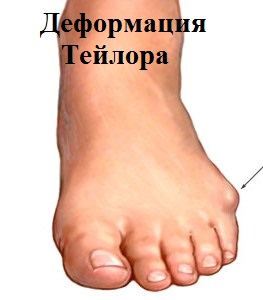
Деформация Тейлора – это патологическое состояние, при котором происходит отклонение мизинца стопы внутрь, в сторону остальных пальцев.
Из-за этого у его основания формируется костный нарост («косточка») которая является малоприятным эстетическим дефектом и вызывает дискомфорт при ходьбе.
Самые распространенные причины деформации Тейлора: избыточная масса тела, ношение узкой обуви и наследственный фактор.
Виды патологии
Общепринятой классификации деформации Тейлора не существует.
Хирурги оценивают степень патологии по углу отклонения мизинца от нормального положения.
Это позволяет определиться с тактикой лечения.
Симптомы
Патология Тейлора хорошо видна при обычном осмотре. Характерным симптомом является отклонение мизинца внутрь и образование костного выступа у его основания.
По мере прогрессирования состояния пациент может предъявлять жалобы на:
Диагностика
Диагностикой заболевания занимается врач ортопед. Обычного осмотра достаточно для выявления характерных признаков деформации Тейлора, однако для уточнения степени отклонения назначается рентген стопы.
Он же помогает оценить состояние сустава, исключить артроз и другие заболевания, которые могут привести к его деформации.
При наличии сопутствующего воспалительного процесса могут использоваться дополнительные методы диагностики: общий и биохимический анализ крови, УЗИ и т.п.
Операции при деформации Тейлора
Ортезы и лечебная гимнастика эффективны лишь на начальных этапах формирования патологии. В остальных случаях избавить пациента от дискомфорта и эстетического дефекта может только хирургическое вмешательство. При относительно небольшом отклонении проводится шлифовка головки плюсневой кости через небольшой прокол кожи.
Выраженная деформация является показанием к проведению остеотомии 5 плюсневой кости. Во время операции хирург делает небольшой разрез на боковой поверхности стопы, рассекает кость и фиксирует ее в правильном положении специальным винтом.
Деформация Тейлора
(tailor’s bunion или bunionet, варусное отклонение пятого пальца стопы, «косточка портного»)
Исторически «деформация тэйлора» происходит от английского слова «tailor», что обозначает «портной», в связи с широким распространением данной патологии у портных, которым приходилось работать продолжительное время, сидя на скамейках со скрещенными ногами. При данном положении бедра находятся в наружной ротации, при этом латеральные поверхности стоп лежали на твердой поверхности, которая оказывала давление на костный выступ в области пятого плюснефалангового сустава.
Этиология.
В современной литературе выделяют несколько причин развития данной деформации:
Клиническая картина.
Диагностика.
Диагностика основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного. Окончательный диагноз устанавливают на основе рентгенографии обеих стоп в прямой и боковой проекциях стоя в опоре.
Безусловно, в ряде случаев консервативное лечение эффективно. При отсутствии эффекта от консервативного лечения, сохранения болевого синдрома, присоединения деформации стопы, решением проблемы является хирургическое лечение, о чем подробную информацию можно получить на амбулаторном приеме у специалиста по с проблемам стопы и голеностопного сустава.
Деформация Тейлора или искривление 5 пальца стопы
Деформацией Тейлора или стопой портного называют ортопедическую патологию, при которой 5-я плюсневая кость отклоняется от нормального положения, что провоцирует искривление мизинца стопы. В результате он разворачивается в сторону подошвенной части стопы, т. е. приобретает вальгусное положение, а плюсневая кость соответственно варусное положение. Впоследствии наблюдается образование костного выпячивания в области плюснефалангового сустава, который не только затрудняет выбор обуви, но и является весьма болезненным. Подобная деформация, несмотря на ее второе название, отсылающее в прошлые столетия, сегодня встречается достаточно часто. При этом наиболее подвержены ей женщины и девушки, хотя стопа портного может встречаться и у мужчин разного возраста.
Деформация 5 пальца стопы: что это
Деформация 5-го пальца стопы не зря еще называется стопой портного, ведь ранее подобная патология была наиболее характерна для представителей этой профессии. Из-за длительного пребывания в вынужденном положении со скрещенными ногами и совершения однообразных движений на внешние поверхности стоп приходилась постоянная нагрузка. Это приводило к микротравмам костных структур и в конечном итоге деформации 5-й плюсневой кости. Следствием этого становилось искривление мизинца с формированием характерного выпячивания в области плюснефалангового сустава.
Второе название болезни, деформация Тейлора, произошло от английского «tailor», что переводится «портной».
Таким образом, при деформации Тейлора или мизинца стопы наблюдается:
Обычно одновременно деформация Тейлора наблюдается на обеих стопах, хотя может иметь разную степень выраженности. При этом она часто сочетается с вальгусной деформацией 1-го пальца стопы или Hallux Valgus. В результате с обеих сторон стопа аномально расширяется, а пальцы скучиваются. Это провоцирует искривление расположенных между ними пальцев и приобретение ими молоткообразной формы.
В любом случае подобные изменения анатомии приводят к возникновению существенных неудобств не только во время активных физических нагрузок, но и при спокойной ходьбе. А при наложении мизинца на 4-й палец резко увеличивается риск развития воспалительных процессов в синовиальных сумках межфаланговых и межплюсневых суставов. Это будет способствовать резкому усилению болей, покраснению и отечности мягких тканей в проекции пораженных суставов.
Выделяют 3 типа деформации пятого пальца стопы:
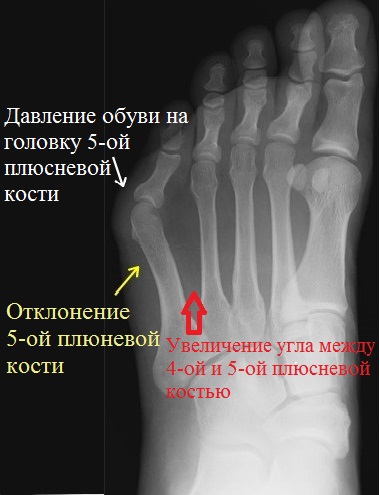
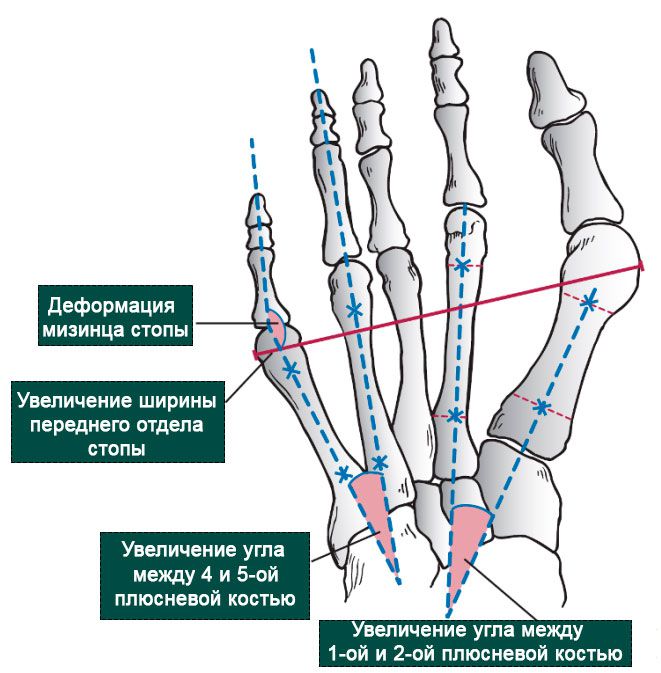
В норме 4—5 межплюсневый угол должен составлять 6—8°.
Нередко искривление мизинца усугубляется его молоткообразной деформацией. Этому особенно способствует неблагоприятное воздействие внешних факторов. Но, кроме этого, заболевание без своевременного лечения может привести к:
Причины
Существует достаточно длинный перечень факторов, которые могут послужить причиной формирования деформации Тейлора. К их числу относят:
Симптомы деформации 5-го пальца
Стопа портного способна доставлять больным существенный дискомфорт и вызывать значительные затруднения как в профессиональной деятельности, так и в быту. Для нее характерны:
Диагностика
При возникновении признаков стопы портного стоит обратиться к ортопеду. Врач проведет тщательный осмотр пациента, в первую очередь, обращая внимание на наличие выпячивания в области основания мизинца и состояние поперечного свода стопы, ее кожных покровов.
Обязательно для оценки степени деформации мизинца стопы проводится рентген обеих стоп при опоре на них в двух проекциях: прямой и боковой. По полученным снимкам измеряется величина 4—5 межплюсневого угла, а также 5-го плюснефалангового угла, величина головки 5-й плюсневой кости.
При обнаружении признаков плоскостопия проводится подометрия и плантография. Их результаты необходимы для определения степени выраженности проблемы и получения индивидуальных параметров, которые потребуются для изготовления ортопедических стелек.
Лечение деформации 5-го пальца стопы
На выбор тактики лечения деформации Тейлора непосредственное влияние оказывает степень выраженности изменений в строении стопы. На ранних стадиях пациентам могут быть предложены консервативные методы. Но при этом нужно учитывать, что они в основном помогают только остановить дальнейшее прогрессирование патологии и уменьшить выраженность ее симптомов.
При выраженных изменениях рекомендована операция. Она позволит не только радикально решить проблему и полностью устранить боли, дискомфорт, сложности при выборе обуви, но и обеспечит существенное улучшение внешнего вида стопы. В итоге она приобретет анатомически правильную, привлекательную форму. А поскольку послеоперационные швы скрываются в естественных кожных складках и очень тонкие, они не портят косметический эффект, что весьма важно для многих женщин.
Консервативное лечение
Если деформация пятого пальца стопы не запущена и только начала формироваться, пациентам назначается комплекс мер. Они помогут улучшить самочувствие, вернуться к более активному образу жизни и остановить дальнейшее развитие патологии. В этих целях больным рекомендуется:
Но если консервативная терапия после 3—4 месяцев проведения не дает ожидаемого результата, пациентам также рекомендовано хирургическое вмешательство.
Операция при деформации Тейлора
При выборе радикального способа решения проблемы пациентам проводится хирургическое вмешательство. Методика проведения операции выбирается на основании типа и степени деформации пятого пальца. При 1-м типе обычно показано удаление трети головки плюсневой кости.
В остальных и превалирующих по частоте встречаемости ситуациях используется более сложная тактика хирургического вмешательства. В рамках него хирург выполняет разрез мягких тканей на латеральной части стопы, оголяя 5-й плюснефаланговый сустав. После этого резецируется костно-хрящевая мозоль, благодаря чему восстанавливается нормальная величина сустава.
При увеличении 4—5 межплюсневого угла проводится остеотомия по методике SCARF или другой. Распиливание плюсневой кости определенным образом и ее сборка в правильном положении позволяет в большинстве случаев без применения спиц восстановить нормальное положение 5-й плюсневой кости и устранить предпосылки для повторной деформации мизинца. Кость фиксируют в нужном положении титановым винтом, который не требует в дальнейшем удаления.
Если деформация мизинца стопы сочетается с вальгусной деформацией большого пальца, одновременно проводится операция и по ее устранению аналогичным путем. В случаях, когда также наблюдается молоткообразная деформация пальцев, она также подлежит коррекции.
Современные операции в ортопедии позволяют уже на следующий день вставать на ноги, правда, в специальной обуви, и самостоятельно передвигаться. Но они все равно требуют проведения реабилитации, хотя она и не отличается сложностью. В рамках нее необходимо ежедневно заниматься ЛФК с постепенно увеличивающейся нагрузкой на стопы, но только по персонально составленной программе. Иногда рекомендуется пройти курс физиотерапевтических процедур, а в первое время показан прием лекарственных средств для снижения риска развития послеоперационных осложнений. Обычно полное восстановление происходит через 3 месяца.
После этого пациентам можно снова заниматься спортом без ограничений и ходить на каблуках. Но важно, уже зная о склонности к развитию стопы портного, не пренебрегать правилами профилактики, что позволит избежать рецидива.
Таким образом, деформация Тейлора является достаточно распространенным ортопедическим нарушением. Оно способно существенно снизить качество жизни, но хорошо поддается лечению консервативными и хирургическими способами. А современные операции позволяют не только восстановить анатомию стопы и избежать развития осложнений, но и дают хороший косметический эффект.