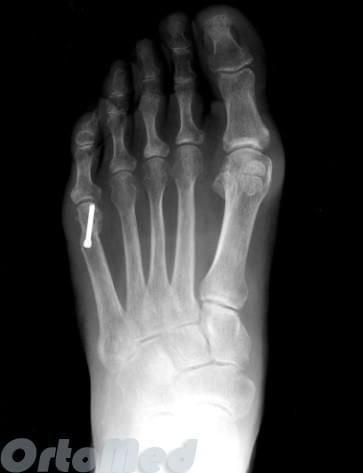
Деформация тейлора что это
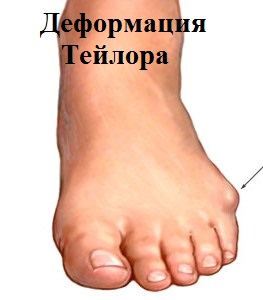
Деформация Тейлора
(tailor’s bunion или bunionet, варусное отклонение пятого пальца стопы, «косточка портного»)
Исторически «деформация тэйлора» происходит от английского слова «tailor», что обозначает «портной», в связи с широким распространением данной патологии у портных, которым приходилось работать продолжительное время, сидя на скамейках со скрещенными ногами. При данном положении бедра находятся в наружной ротации, при этом латеральные поверхности стоп лежали на твердой поверхности, которая оказывала давление на костный выступ в области пятого плюснефалангового сустава.
Этиология.
В современной литературе выделяют несколько причин развития данной деформации:
Клиническая картина.
Диагностика.
Диагностика основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного. Окончательный диагноз устанавливают на основе рентгенографии обеих стоп в прямой и боковой проекциях стоя в опоре.
Безусловно, в ряде случаев консервативное лечение эффективно. При отсутствии эффекта от консервативного лечения, сохранения болевого синдрома, присоединения деформации стопы, решением проблемы является хирургическое лечение, о чем подробную информацию можно получить на амбулаторном приеме у специалиста по с проблемам стопы и голеностопного сустава.
Деформация тейлора
Варусная деформация 5-го пальца (деформация тейлора) – патологическое состояние, при котором V палец отклоняется внутрь, а плюсневая кость кнаружи, появляется шишка у основания V пальца.
Причины
Симптомы
Диагностика
Консервативное лечение
Консервативное лечение в первую очередь основывается на предупреждении, замедлении прогрессирования патологического процесса в стопе и на снижение симптоматики заболевания:
При неэффективности консервативного лечения, имеет смысл прибегнуть к хирургическому лечению.
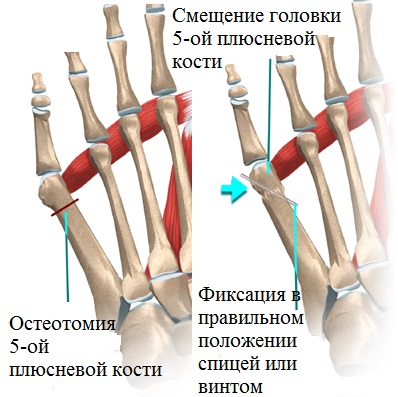
Оперативное лечение деформации тейлора (tailor’s bunion или bunionette)
Успех хирургической операции зависит от возможности восстановления анатомо – биомеханических взаимоотношений в переднем отделе стопы, вне зависимости от того, что пациента может волновать лишь косметическая сторона вопроса.
Для выбора хирургического метода лечения предложено несколько классификаций tailor’s bunion.
Для достижения хорошей коррекции tailor’s bunion необходимо устранить вальгусное отклонение пятой плюсневой кости, варусное отклонение V пальца, восстановить нормальную параболу длины плюсневых костей.
Ведущее место в хирургической коррекции tailor’s bunion занимают остеотомии. Оперативные вмешательства на V плюсневой кости можно разделить на три основные группы. В зависимости от степени деформации выполняют:
Из дистальных наиболее известны дистальная поперечная остеотомия пятой плюсневой кости по Hohmann, по Wilson, по Mitchel, по Helal и дистальная шевронная остеотомия.
дистальная шевронная остеотомия
В последние годы активно используется миниинвазивная перкутанная дистальная остеотомия V плюсневой кости.
Из диафизарных остеотомий наиболее известны: по Coughlin (начинается проксимально и дорсально, и заканчивается дистально и подошвенно) и остеотомия scarf.
Основными в ряду проксимальных остеотомий являются проксимальная клиновидная остеотомия с сохранением, или без сохранения латерального кортикала с открытием клина кнутри, проксимальная шевронная и клиновидная остеотомия Jouvara.
В случаях, когда tailor’s bunionсочетается с другими деформациями переднего отдела стопы, необходимо устранить и эти.
Внимание! Если у вас есть вышеперечисленные или другие деформации переднего отдела стопы, не теряйте время, звоните нам.
Мы поможем вам быстро избавиться от вашего недуга, ходить без боли и радоваться внешнему виду ваших стоп.
Видеоотзыв
Деформация пятого пальца стопы (деформация Тейлора)
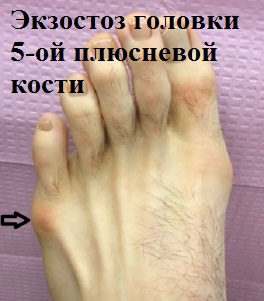
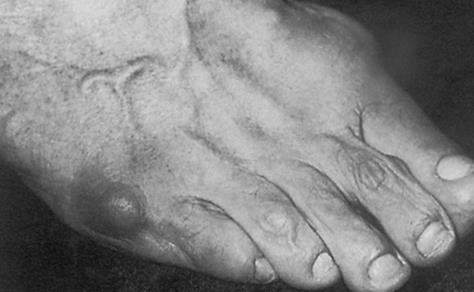
Деформация пятого пальца ноги (мизинца) зачастую сопровождается болезненным наростом – экстозом или, в просторечии – «шишечкой». При этом, окружающие данную область стопы мягкие ткани не редко воспаляются и вызывают серьезный дискомфорт, в том числе и при ношении даже обычной обуви.
Это патологическое отклонение впервые было отмечено в 19 веке у портных, работающих в неудобной позе. Подтверждением тому являются встречающиеся в английских учебниках по медицине многочисленные описания заболевания, именуемого «деформацией портных».
В данном материале вы узнаете об основных причинах появления экстоза, а также наиболее эффективных на сегодняшний день вариантах его лечения.
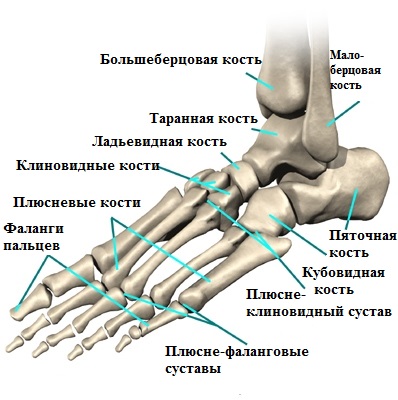
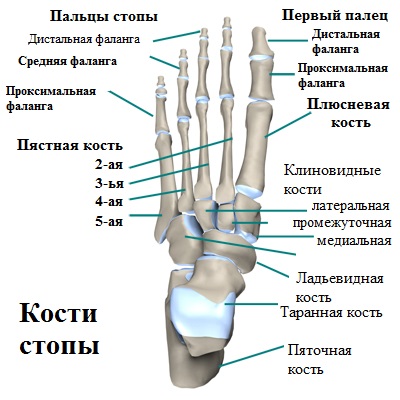
Анатомия стопы
Головка 5-й плюсневой кости, наряду с основной фалангой 5-го пальца (мизинца), формируют плюсне-фаланговый сустав.
Именно на этом участке стопы и образуется данная болезненная патология, регулярно воспаляющаяся и доставляющая человеку массу дискомфортных и болезненных ощущений в повседневной жизни и профессиональной деятельности.
Причины образования экстоза
Основной причиной развития данного недуга специалисты называют наследственную слабость мышц и связок. Именно такая анатомическая особенность и провоцирует выдавливание 5-й плюсневой кости к фронтальной стороне стопы, что ведет к постепенному отклонению нормального положения 5-го пальца.
В свою очередь, в связи со значительным фронтальным вымещением, головка 5-й плюсневой кости начинает испытывать встречное давление обуви, что вызывает воспаление мягких тканей и провоцирует рост «шишечки».
При этом, деформация пятого пальца не редко сопровождается другими патологиями, требующими незамедлительного лечения.
Симптомы заболевания
Наиболее распространенными симптомами экстоза являются дискомфортные и, что нередко, сильные болевые ощущения возникающие, в первую очередь, при использовании модельной (не всегда удобной и узкой) обуви.
Постоянное воздействие трения на экстоз способствует образованию отечностей, покраснений и воспалений в районе головки 5-й плюсневой кости, вызывая, ко всему прочему косметический дефект.
В подавляющем большинстве случаев данное заболевание устраняется путем оперативного вмешательства (остеотомии).
Диагностика патологий
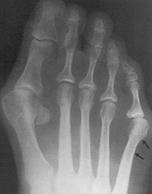
Как правило, диагностирование наличия и степени развития «шишечки» возможно уже на первом осмотре. При этом, рентгенограмма позволяет более точно определить сложность ситуации и определить оптимально подходящую тактику последующего лечения.
Варианты лечения деформации пятого пальца
Консервативное лечение
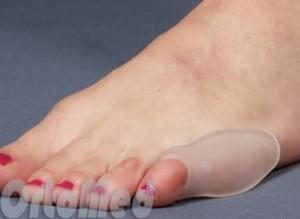
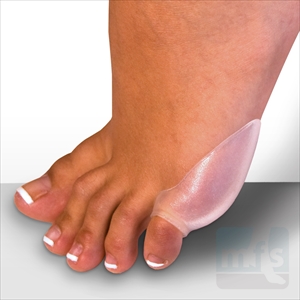
Данный вариант устранения экстоза, в первую очередь, подразумевает подбор специальной ортопедической обуви, а также силиконовых прокладок, способных приостановить прогрессирование заболевания.
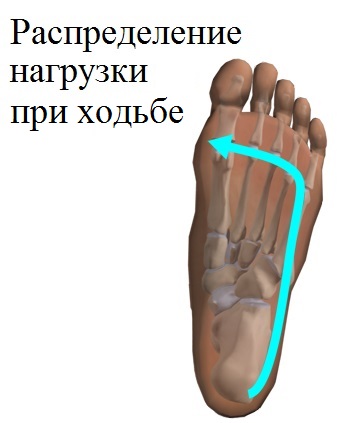
Следующим этапом коррекции первых проявлений «шишечки» является использование ортопедических стелек, способствующих восстановлению рессорных функций стопы путем равномерного перераспределения нагрузки при ходьбе.
Хирургическое лечение
В случае, когда консервативные методики не приносят желаемого результата, лечащий врач назначает оперативное вмешательство, позволяющее нормализовать нужное положение костей стопы.
При наличии у пациента незначительных деформационных изменений операция, в большинстве случаев, ограничивается легкой резекцией «шишечки». Данная процедура проходит относительно быстро и характеризуется легкой и краткосрочной реабилитацией, а потому зачастую проводится амбулаторно.
В этом случае пациенту назначается остеотомия (пересечение) на больном участке стопы, формирование костных фрагментов в требуемом положении, а также фиксация медицинскими стальными винтами.
Винты, находящиеся в стопе до полного восстановления костной ткани, позволяют устранить имеющиеся деформации и исключить проявление дискомфортных и болевых ощущений при движении.
После проведения остеотомии, пациентам показано ношение спецобуви, значительно облегчающей послеоперационное восстановление. Снятие швов происходит спустя 12-14 дней.
Стоимость услуг
Первичная консультация специалиста
Повторный осмотр и предоставление консультации
Стопа портного (косточка на мизинце)
Заболевания
Операции и манипуляции
Истории пациентов
Стопа портного (косточка на мизинце)
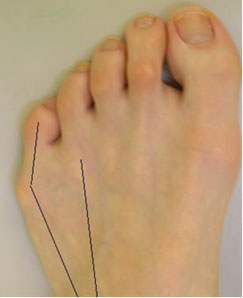
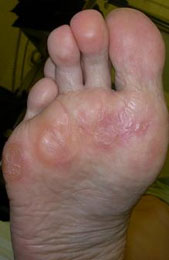
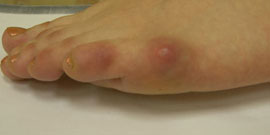
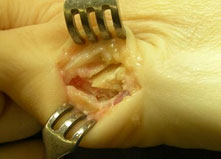
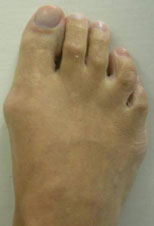
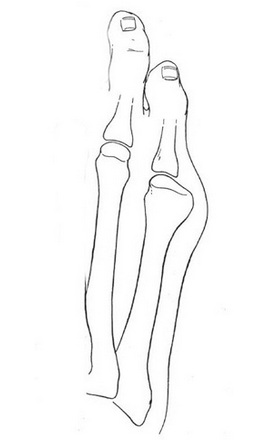
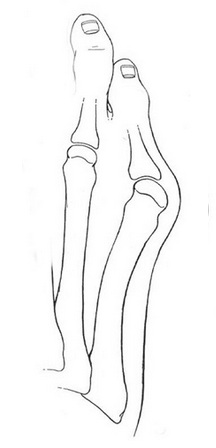
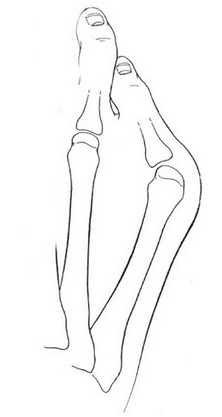
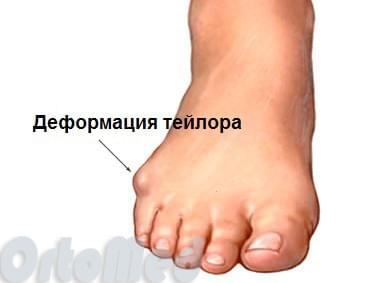
Стопа портного (деформация Тейлора, варусная деформация пятого пальца стопы, косточка на мизинце) – возвышение в области основания 5 пальца стопы, связанное с разрастанием головки пятой плюсневой кости и её отклонением кнаружи.
По своей природе стопа портного схожа с вальгусной деформацией первого пальца стопы, однако встречается значительно реже. Почему же она называется стопой портного? Это название появилось ещё во времена средневековья, когда портные и их подмастерья были вынуждены длительное время сидеть со скрещенными ногами.
Такое положение нижних конечностей приводило к постоянной травматизации наружной поверхности стоп, следствием чего часто становилось разрастание костной ткани в области головки пятой плюсневой кости, которое и получило название стопы портного.
Данная патология широко распространена как среди взрослого населения, так и среди подростков. В 2-4 раза чаще встречается у женщин, часто поражает сразу две стопы.
Патофизиология стопы портного.
Внешними причинами деформации может выступать неправильно подобранная обувь. Тесная, с узким мысом, жёсткая обувь, в том числе женские туфли на каблуке, приводит к сближению пальцев стопы и перераспределению осевой нагрузки, что может спровоцировать расхождение плюсневых костей в стороны по типу веера. Но не все женщины носящие туфли на каблуке страдают от варусной деформации пятых и вальгусной деформации первых пальцев стопы. Это связано со значительной прочностью нормально устроенного рессорного аппарата стопы. По этой причине стопа портного намного чаще встречается в случае плоской и вальгусной деформации стоп, врождённых укороченных плюсневых костей, системных заболеваний соединительной ткани, патологии коллагена.
Патоанатомия стопы портного.
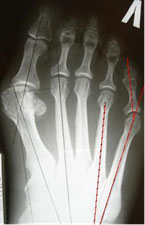
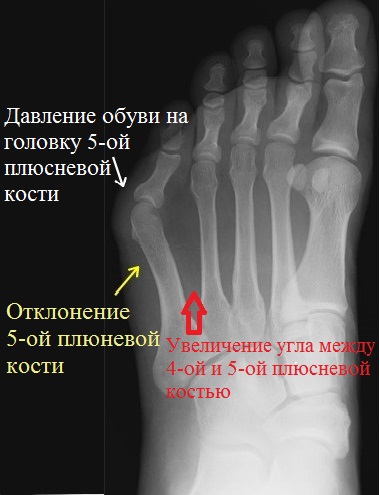
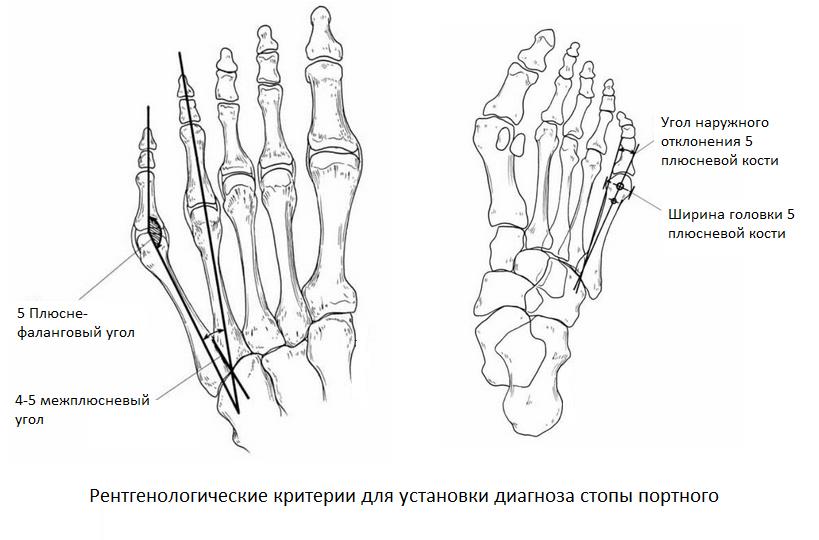
Основными критериями для установления диагноза стопы портного являются формирование костного возвышения по наружной поверхности головки пятой плюсневой кости, увеличение 4-5 межплюсневого угла (в норме 6-8°), увеличение угла наружного отклонения 5 плюсневой кости (в норме до 7°), увеличение ширины головки 5 плюсневой кости, формирование мозоли по наружной поверхности основания 5 пальца стопы.
К 1 типу относят увеличение ширины головки 5 плюсневой кости
Ко 2 типу относят врождённое искривление 5 плюсневой кости с нормальным межплюсневым углом.
К 3 типу (наиболее часто встречаемому) относится увеличение межплюсневого угла.
Диагностика стопы портного.
Симптомы стопы портного. В первую очередь обращает на себя внимание косметическая деформация 5 пальца, наличие «шишки» в области его основания, формирование мозоли. Пациенты часто жалуются на боли в данной области, особенно беспокоящие их при ношении обуви с узким мысом.
При осмотре необходимо оценить ширину переднего отдела ступни, наличие гиперкератоза по наружной поверхности. Амплитуда движений 5 плюсне-фалангового сустава при этом часто остаётся нормальной.
Для рентгенологической диагностики используются главным образом снимки в прямой проекции с нагрузкой. При этом оценивается 4-5 межплюсневый угол, 5 плюсне-фаланговый угол, ширина головки 5 плюсневой кости, угол наружного отклонения 5 плюсневой кости.
Лечение стопы портного.
Консервативное лечение складывается из ношения хорошо подобранной обуви, с мягким широким мысом, не стягивающим пальцы к центру, изготовлению ортопедических стелек, использованию мягких силиконовых вкладышей.
В абсолютном большинстве случаев этого оказывается достаточно для устранения болей, хотя на косметическую деформацию это не влияет.
При длительном не поддающемся консервативному лечению болевом синдроме показано хирургическое лечение.
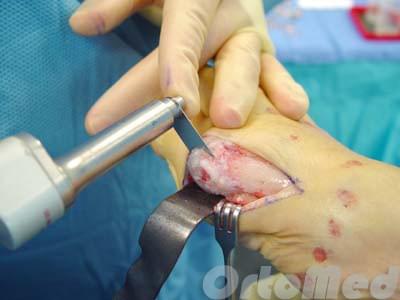
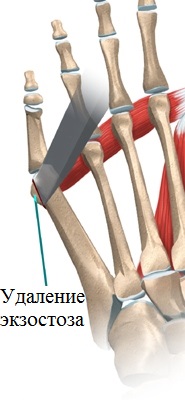
Используется при симптоматичных деформациях 1 типа. Суть процедуры сводится к удалению наружной 1\3 головки 5 плюсневой кости, одновременно с ушиванием капсулы 5 плюсне-фалангового сустава.
Дистальная плюсневая остеотомия.
Используется в случаях длительно существующей деформации 1 типа, деформациях 2 и 3 типа с межплюсневым углом менее 12 °. Используются различные модификации метода. Наиболее часто применяется медиализирующая остеотомия по типу шеврон. Менее популярны поперечная остеотомия, клиновидная остеотомия с использованием пластин, остеотомии типа scarf. Фиксация фрагментов выполняется при помощи спиц Киршнера или винтов, может быть скомбинирована с наружной кондилэктомией.
Косая диафизарная ротационная остеотомия.
Показана при деформациях 2 и 3 типа с межплюсневым углом более 12 °. Заключается в резекции подошвенной поверхности головки 5 плюсневой кости при наличии мозоли, косой остеотомии диафиза в нижней трети. Следует избегать проксимальных остеотомий в связи с плохим кровоснабжением. Фиксация выполняется при помощи 1-2 спиц или винтов.
Резекция головки 5 плюсневой кости.
Используется как последняя мера при неэффективности всех остальных видов лечения.
Осложнениями хирургического лечения могут быть рецидив деформации, укорочение 5 плюсневой кости. В случае резекции вероятно развитие метатарсалгии.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Деформация тейлора
Деформация тейлора или стопа портного
Эти термины применяются к расширению латерального отдела стопы. А именно вальгусное отклонение (кнаружи) пятой плюсневой кости и варусное отклонение (кнутри) мизинца (в сторону 4-го пальца). Часто сопровождается воспалением области 5-го плюснефалангового сустава.
Свое название деформация получила сотни лет назад, когда портные целыми днями сидели и работали со скрещенными ногами, опираясь на наружные края стоп. Постоянное давление на эти области приводило к появлению болезненного нароста в области головки пятой плюсневой кости. Tailor в переводе с английского – портной.
Симптомы деформации тейлора
К симптомам стопы портного относятся следующие проявления:
Эта деформация мизинца на ноге может быть приобретенная так и врожденная. При врожденной деформации Тейлора отмечается увеличенный угол отклонения 5-ой плюсневой кости или деформация самой кости в дистальном отделе по типу коромысла. Или сочетание этих двух факторов. Довольно часто деформация тейлора сочетается с деформацией Hallux valgus, что объясняется врожденной слабостью поперечных межплюсневых связок стопы.
Причины деформации портного
Деформация может быть разделена на:
Посттравматическая этиология:
В случае неправильно сросшегося перелома 5-ой плюсневой кости после травмы, естественно возникает деформация. Коррекция такой деформации только хирургическая. Выполняется повторный искусственный перелом (корригирующая остеотомия), задается правильное положение и фиксируется.
Структурная этиология:
Аномалия эмбрионального развития пятой плюсневой кости вызванна незавершенным и несовершенным развитием поперечных межплюсневых связок. Если связки слабые, они не способны удерживать кости в правильном положении. Поэтому отклоняется и первая и пятая плюсневые кости, что приводит к деформации и расширению переднего отдела стопы.
Все это усугубляется давлением на наружный боковой отдел головки пятой плюсневой кости, которое происходит в узкой обуви. Отмечается гиперемия, утолщению мягких тканей плюснефалангового сустава, боль, отек.
Функциональная этиология:
Функциональные причины складываются из четырех факторов:
Не относится к отклонению плюсневой кости – это функциональное увеличение головки пятой плюсневой кости в ответ на нагрузку.
Диагностика деформации тейлора
Клиническая оценка деформации должна включать внимательный осмотр всей ноги. Если имеются какие-то другие деформации, врач отмечает это. Так как они могут быть напрямую или косвенно связаны с деформацией тейлора.
Жалобы пациента зависят от степени деформации мизинца стопы но, как правило, боль или дискомфорт на боковой поверхности плюснефалангового сустава и невозможность носить привычную обувь является основной жалобой.
Врач должен определить какие, структурные или функциональные причины имеет деформация. От этого зависит тактика лечения и методика операции.
В большинстве случаев под кожей пальпируется утолщенная головка плюсневой кости и капсула сустава.
Область сустава может быть воспалена, отечна в результате трения в узкой обуви.
Врач так же оценивает амплитуду движений пятой плюсневой кости по отношению к центральным плюсневым костям.
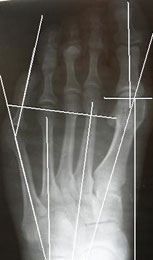
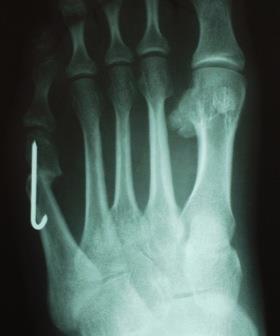
Рентгенографическое исследование
Для качественной диагностики деформации Тейлора обязательно выполнение рентгенографии стоп.
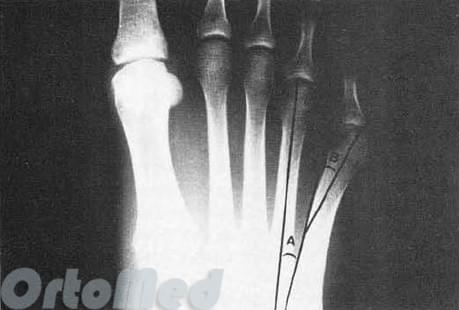
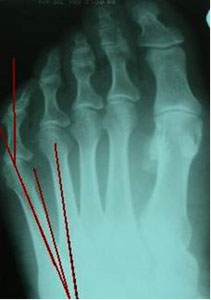
На рентгенограммах необходимо оценить:
Результаты исследований показали, что нормальный угол между вторым и пятым лучами примерно 16° ± 2°, а нормальный угол между четвертым и
пятый лучи примерно 8°± 1°. Если угол отклонения больше, это рассматривается как патология.
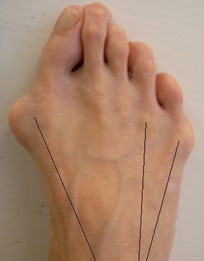
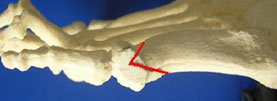
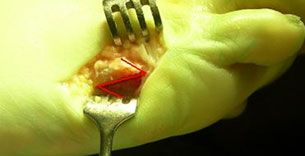
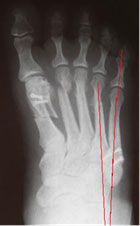
Угол отклонения измеряется по линиям, проведенным через середину головки и шейки пятой плюсневой кости, и по медиальному краю проксимального её отдела (рис. 3).
Нормальный угол отклонения головки пятой плюсневой кости примерно 2,5°, При деформации тейлора врачи отмечают угол отклонения 8° в среднем, что является показанием для коррекции.
Консервативное лечение и профилактика деформации тейлора
Обычно лечение «стопы портного» начинают с безоперационных методов. Все консервативные методы могут быть направлены только на купирование болевого синдрома и уменьшение воспаления, так как саму деформацию можно убрать только хирургическим путем.
Хирургическое лечение (Коррекция деформации тейлора)
В идеале, при рассмотрении и планировании операции по коррекции деформации пятой плюсневой важно определить уровень остеотомии и метод фиксации отломков. При деформации самой плюсневой кости по типу коромысла, остеотомию необходимо выполнять ближе к головке плюсневой кости. Если деформация за счет отклонения всего пятого луча, коррекцию необходимо проводить от средней трети диафиза.
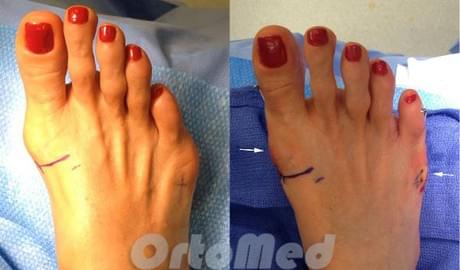
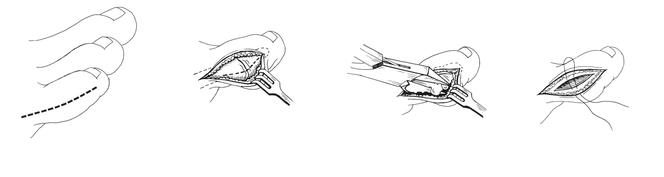
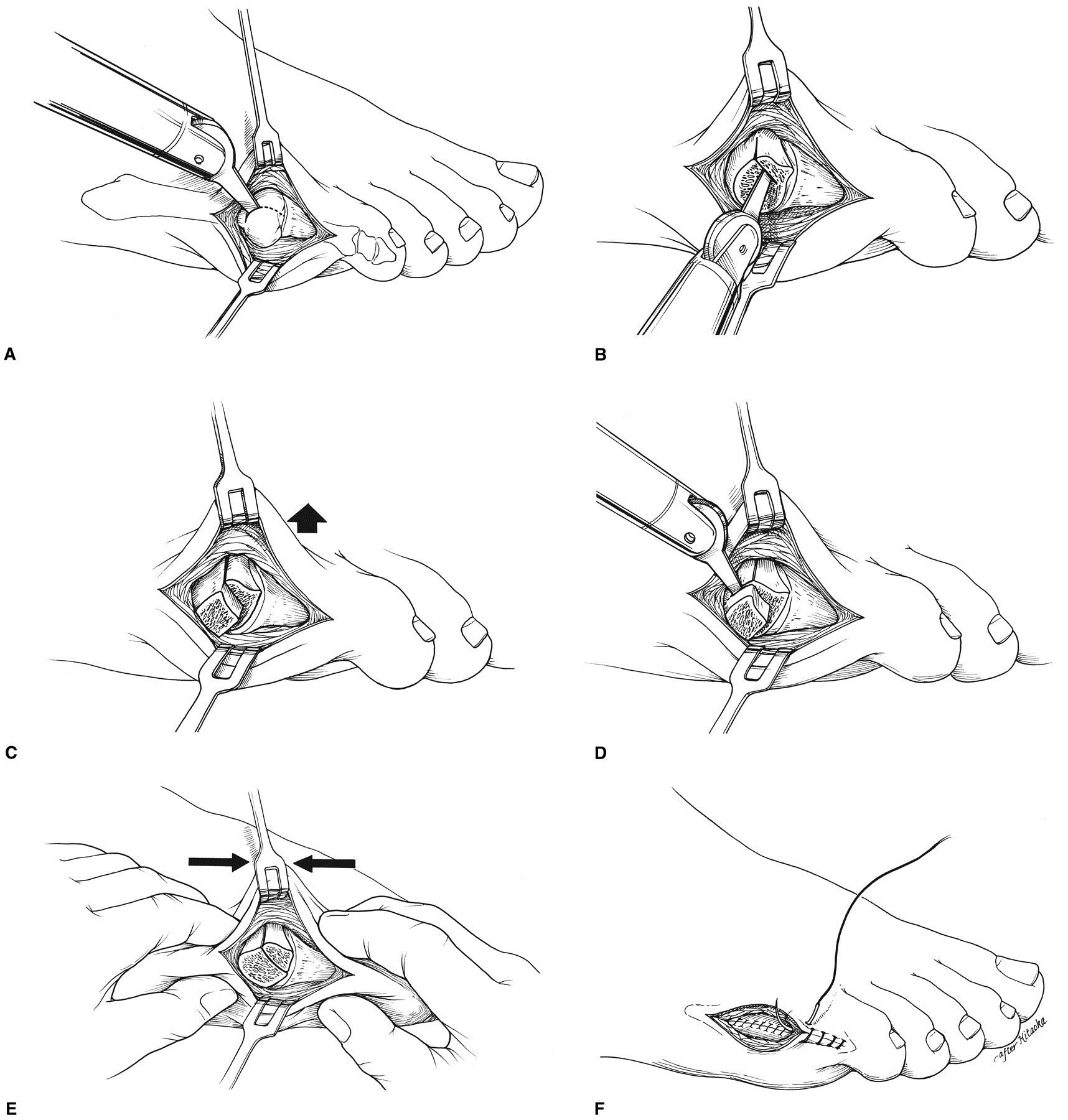
Операция по коррекции деформации Тейлора состоит из нескольких этапов:
После операции пациенты носят специальную послеоперационную обувь 4-6 недель. Для того чтобы фиксированные фрагменты срастались и не смещались под нагрузкой при ходьбе.
Разные уровни, формы и причины деформации требуют разного хирургического подхода.
Чем проксимальнее остеотомия, тем больший угол можно скорректировать.
Осложнения после операции (при нарушении техники или несоблюдении пациентом строгих рекомендаций)







_medium.jpg)