Дерматоскоп что это за прибор
Дерматоскоп

Зачем нужна дерматоскопия
Дерматоскопия – это неинвазивный (без использования хирургического инструментария) метод обследования цвета и микроструктуры разных слоев кожи (эпидермиса, дермо-эпидермального соединения, папиллярной дермы).
С ее помощью точность определения ранней стадии меланомы достигла 90%. И это очень хорошая новость для всех нас, ведь рак кожи является самым распространенным онкологическим заболеванием в мире.
Им болеют куда чаще, чем раком легких, молочных желез или простаты, а за последние три десятилетия количество случаев недуга существенно возросло.
Опасность меланомы в том, что заболеть ею можно независимо от возраста или цвета кожи. Бытует ошибочное мнение, что меланома бывает только у жителей тропических стран. Они, как впрочем, и любители соляриев, а также люди со светлой кожей на самом деле состоят в группе повышенного риска развития болезни. Но от рака кожи не застрахован никто, ведь одной из причин недуга служит ультрафиолет, а его влиянию в больше или меньшей степени подвержены все жители планеты.
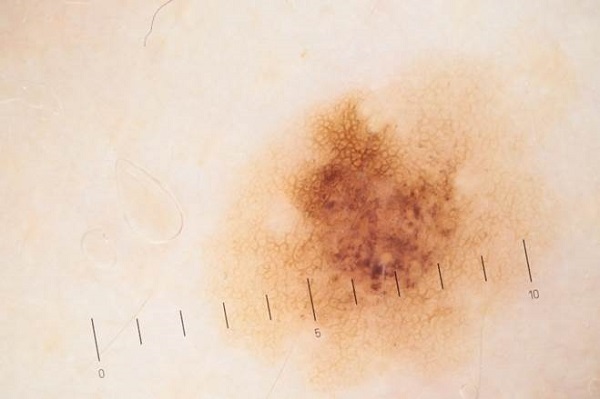
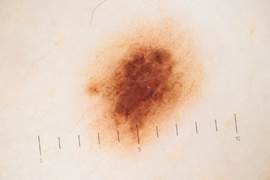
Родинки и родимые пятна есть у всех, но иногда они перерождаются и становятся настоящей угрозой для жизни человека. Прогноз развития недуга напрямую зависит от своевременности постановки диагноза. А для этого необходимо пройти дерматоскопию – безболезненное обследование с помощью дерматоскопа.
Изучение подозрительных участков кожи, как правило, проводят с помощью световой микроскопии. Иными словами, кожу просвечивают специальным прибором с увеличительным стеклом, что позволяет врачу рассмотреть изменения не только на внешней поверхности эпидермиса, но и на более глубоких участках. С помощью современного дерматоскопа можно увидеть структурные изменения размером от 0,2 мкм (для сравнения: пылинка – это примерно 1 мкм).
Что такое дерматоскоп

Применение дерматоскопа
Традиционное и самое частое применение дерматоскопа – дифференциальная диагностика новообразований кожи. Меж тем, прибор может быть использован и в других целях. Например, для определения базалиомы, цилиндромы, ангиомы, плоскоклеточного рака, дерматофибромы, себорейного кератоза и других новообразований.
Этот же прибор полезен для диагностирования:
Пользу дерматоскопа нельзя переоценить, когда необходимо определить тип заболевания, поразившего кожу под волосяным покровом. Например, он облегчает диагностирование врожденного неопухолевого невуса, очаговую алопецию, андрогенную алопецию у женщин, синдром Нетертона.
Трихологи используют этот прибор для изучения состояния волосяных фолликулов.
Дерматоскопия может быть очень полезной в терапии операбельных форм рака кожи. Например, при злокачественном лентиго, поверхностной базалиоме или болезни Боуэна контуры поврежденных участков кожи неровные и очень размытые. С точностью определить очертания раковой поверхности, а затем провести операцию на необходимом участке помогает лупа дерматоскопа.
Диагностика и определение способа лечения бородавок также зависит от дерматоскопа. Прибор позволяет врачу быстро и точно определить структуру нароста и дифференцировать его, предугадать риск возникновения новой бородавки. А с помощью современных цифровых дерматоскопов можно получать и сохранять изображения диагностированных участков, что очень полезно для прослеживания тенденций в кожном покрове.
Принцип работы

В современных моделях это чаще всего кольцо из светодиодов, равномерно освещающих исследованный участок. Если это ручной дерматоскоп, то от головки всегда идет рукоятка с батарейками внутри.
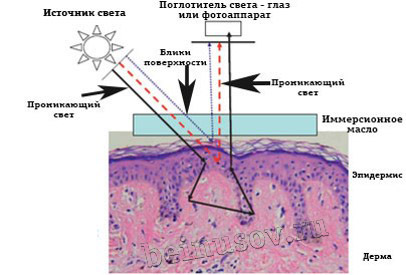
Для осмотра пигментации врач прикладывает головку дерматоскопа к участку кожи и смотрит в объектив с противоположной стороны (или рассматривает изображение на мониторе). В иммерсионных дерматоскопах между линзой и кожей всегда есть жидкий слой (масляный или спиртовой). Он предотвращает рассеивание света и бликование, улучшает видимость и четкость изображения в дерматоскопе.
Виды дерматоскопов
Дерматоскопия – далеко не новое направление в медицине. Правда, в былые времена для исследования состояния кожи специалисты использовали более примитивные приборы, чем сегодня.
«Праотец» современного дерматоскопа – обычное увеличительное стекло небольшой мощности. В последующие времена на основе лупы были разработаны специальные приборы, напоминающие микроскопы. Они давали многократное увеличение состояния слоев кожи. Сегодня дерматоскопы позволяют рассмотреть имеющиеся образования в 10-кратном увеличении и больше. Современные модели снабжены комплектами ахроматических линз и системой светодиодного освещения.
Классифицировать дерматоскопы можно по разным характеристикам: по размеру, принципу работы, необходимости использовать иммерсионную жидкость.
Цифровой, или электронный, прибор – это современная модель, снабженная экраном, на который выводится изображение состояния кожи. Такие приборы дают очень точную картинку, необходимую для постановки диагноза.
С изобретением электронных дерматоскопов появилась возможность проводить цифровую диагностику, фотографировать и записывать в видеофайлы исследуемые участки кожи для дальнейшего сохранения информации в базе данных и более тщательного изучения.
Материал, полученный таким способом диагностики, можно проанализировать с помощью специальных программ. Компьютер, «оценив» представленное изображение, автоматически определяет характер патологических изменений в клетках кожи. Свое «заключение» программа выдает в виде показателя на шкале, с обозначением уровня опасности (белый, желтый, красный).

По принципу функциональности дерматоскопы бывают иммерсионные и поляризационные. Первый вариант – это прибор, используемый для традиционной контактной иммерсионной дерматоскопии. Его особенность – применение в ходе диагностики иммерсионной жидкости.
В поляризационных устройствах используются источники освещения с однонаправленными электромагнитными волнами и специальные фильтры. Благодаря этому отпадает необходимость применять иммерсионную жидкость.
Во время диагностики с помощью такого прибора лучше видны изменения в глубинных слоях кожи. Кроме того, отзывы специалистов говорят о том, что такие дерматоскопы дают более отчетливое изображение и в итоге легче поставить точный диагноз.
Краткий обзор лучших дерматоскопов
Heine mini 3000 – это небольшой дерматоскоп карманного типа. Без замены батареек может работать на протяжении 10 часов. Источник освещения – светодиоды.
Особенность ручного прибора Heine Delta 20 в том, что он может работать как с иммерсионной жидкостью, так и без нее (по принципу поляризационного дерматоскопа). Кроме того, он снабжен контактной платой, позволяющей соединяться с фотоаппаратом. В приборе установлены линзы, дающие 10-кратное увеличение.
Карманный дерматоскоп KaWePiccolightD германского производства легкий, компактный, эргономичный. Он часто используется дерматологами и косметологами для ранней диагностики меланомы.
KaWe Eurolight D30 отличается довольно большим контактным стеклам (в диаметре – 5 мм), линзы дают 10-кратное увеличение. Созданное галогеновой лампой освещение можно регулировать. Еще одно преимущество этого прибора – шкала, позволяющая определять уровень опасности пигментации на коже.
Модель бренда Aramosg довольно дорогая, но и востребованная на рынке дерматологами, косметологами и трихологами. Помимо традиционных функций, прибор может измерять уровень влажности кожи, имеет специальные линзы для определения глубины морщин и встроенную ультрафиолетовую лампу для обеззараживания. Это дерматоскоп стационарного типа с возможностью подключения к компьютеру или экрану. Подсветка в приборе настраивается автоматически.
Аппарат Ri-derma в плане стоимости более доступный, чем предыдущая модель, но и более ограничен в функциональности. Это дерматоскоп ручного типа с линзами 10-кратного увеличения и галогеновой подсветкой. Может работать от батареек или аккумулятора.
Среди других популярных вариантов дерматоскопов называют DermLite Carbon и миниатюрный DermLite DL1, который можно подключать к iPhone.
Обследование с помощью дерматоскопа – безболезненный, быстрый, эффективный и недорогой метод отличить обычные родимые пятна и родинки от злокачественных новообразований. Главное, не затягивать с визитом к дерматологу при наличии на коже подозрительной пигментации.
Цифровая дерматоскопия и картирование родинок
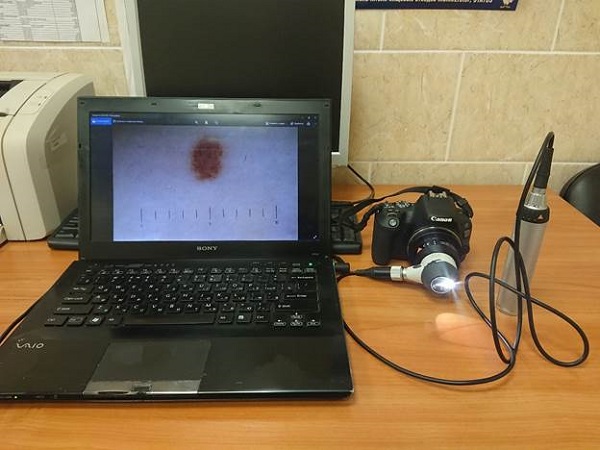
Я не удаляю новообразования кожи без дерматоскопии. За свою практику мне доводилось использовать разные дерматоскопы, в итоге я остановил свой выбор на Heine Delta 20T.
Однако сегодня речь пойдет не о конкретном дерматоскопе, а о важных аксессуарах к нему, использование которых значительно улучшает возможности динамического наблюдения для пациентов с большим количеством невусов на коже.
Как происходит осмотр всей кожи с помощью простого дерматоскопа?
Человек приходит на прием, показывает родинку, врач осматривает ее с помощью дерматоскопа, не находит признаков меланомы и делает заключение о том, что все хорошо. В следующем году тот же пациент показывает ту же родинку тому же врачу и опять признаков меланомы нет, значит, до встречи в следующем году.
В этой цепи событий выпадает важный момент: если дерматоскопические изображения родинки не сохраняются, то нет возможности отследить изменения, которые происходят с невусом. Не отслеживается один из важнейших параметров – E (evolving – изменения) из правила ABCDE. Можно сфотографировать родинку через дерматоскоп на телефон. Однако такие снимки, как правило, не обладают качеством, необходимым для точного отслеживания изменений.
Также не очень понятно – что делать, если родинок много. Например, 100, 200 или более. Каждую фотографировать на телефон? Это слишком трудоемко, да и опять же качество снимков не позволит заметить небольшие изменения.
Цифровая дерматоскопия
В чем отличие цифровой дерматоскопии от обычной? Разница такая же, как между цифровой флюорографией и традиционной. Отличий в процессе исследования никаких, но преимущество есть: при цифровой дерматоскопии результат сохраняется на электронном носителе и в любой момент может быть сопоставлен с предыдущими данными.
На фото тот самый дерматоскоп Heine Delta 20T, который через адаптер соединен с зеркальным фотоаппаратом. Именно эта конструкция позволяет выполнять вот такие снимки и в течение нескольких секунд переносить их на компьютер для последующего хранения.
Вопреки расхожему мнению, у цифровой дерматоскопии нет особенных диагностических преимуществ. Да, есть программы для анализа дерматоскопических изображений, которые помогают врачу в постановке диагноза. Есть и оптимистические исследования [2], которые прочат большое будущее нейронным сетям. Однако в настоящее время нет убедительных доказательств того, что эти программы помогают улучшить диагностику меланомы.
Кому рекомендована цифровая дерматоскопия
Это исследование поможет человеку, у которого много обычных и/или атипичных невусов, более тщательно следить за ними и своевременно (!) удалять те, в которых произошли изменения.
Что такое цифровое картирование невусов?
Эта процедура рекомендована Европейским обществом медицинской онкологии (ESMO) для «улучшения точности наблюдения за пациентом с множественными атипичными невусами».
Какое оборудование используется:
Как проводится процедура?
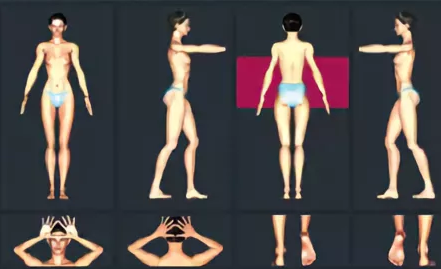
Первый этап. Врач фотографирует всю поверхность кожи пациента таким образом, чтобы все невусы были различимы на изображении.
Для этого делается около 16–20 фотографий в нескольких позах.
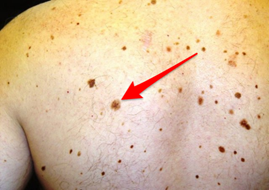
Второй этап. На снимках все невусы врач размечает стрелками, каждой родинке присваивается номер. Пронумерованную родинку фотографируют через дерматоскоп. Микро- и макроизображения сопоставляются, и получается вот такая (иногда очень длинная) табличка:
Результаты выдаются на руки пациенту и сохраняются в клинике. Через год или полгода, в зависимости от количества факторов риска, процедура повторяется. Длительность такого обследования может составлять до нескольких часов.
Насколько эффективно обследование?
Коллективом итальянских авторов было проведено исследование [3] с участием 600 человек из группы повышенного риска развития меланомы. Всем пациентам регулярно проводилось цифровое картировние. Средняя длительность наблюдения пациентов составила 23 месяца. В течение периода наблюдения 54 невуса были подвергнуты эксцизионной биопсии. Среди них выявлено 12 (!) меланом и 1 базальноклеточный рак. На мой взгляд, более чем убедительно.
Резюме, или Коротко о главном:
Цифровая дерматоскопия вообще и цифровое картирование невусов в частности помогают увеличить точность диагностики меланомы у пациентов с множественными невусами. До недавнего времени подобную процедур в России можно было пройти только в Москве и Екатеринбурге. Сейчас такая возможность появилась и у жителей Северной Столицы
P.S.: Записаться ко мне на цифровую дерматоскопию или картирование невусов (аналог Fotofinder Dermoscope Studio) в Санкт-Петербурге вы можете здесь.
Список использованной литературы:
1) Kittler H, Pehamberger H, Wolff K, Binder M. Diagnostic accuracy of dermoscopy.
2) Esteva A, Kuprel B, Novoa RA, Ko J, Swetter SM, Blau HM, Thrun S.Dermatologist-level classification of skin cancer with deep neural networks
3) Argenziano G1, Mordente I, Ferrara G, Sgambato A, Annese P, Zalaudek I. Dermoscopic monitoring of melanocytic skin lesions: clinical outcome and patient compliance vary according to follow-up protocols.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Эволюция дерматоскопии: на пути к искусственному интеллекту
Авторы статьи:
Е. Ильялова, врач-дерматовенеролог, косметолог, ведущий специалист компании Premium Aesthetics в области IPL и лазерных методик
И. Серегина, кандидат филологических наук, колумнист, специалист по связям с общественностью компании Premium Aesthetics Москва, Россия
Введение
Дерматоскопия (греч. derma – кожа + skopeo – рассматривать, исследовать) традиционно определяется как неинвазивный метод исследования кожи с помощью оптического прибора дерматоскопа, широко применяемый при диагностике новообразований кожи в дерматологии и онкодерматологии. Основанный на увеличении изображения, этот эффективный метод позволяет оценить морфологическую структуру, выявить признаки злокачественности новообразования и незаменим, в частности, при диагностике меланомы на ранней стадии ее формирования.
Как вид визуального исследования дерматоскопия усложнялась в ходе своего развития. Современная высокоточная дерматоскопия предполагает использование цифровых дерматоскопов с функцией автоматического тотального картирования тела, в ходе которого за несколько минут можно составить «паспорт кожи» пациента.
Благодаря развитию телемедицины, обеспечивающей возможность удаленной консультации с экспертом, а также применению в медицине обучаемых нейросетей искусственного интеллекта (CNN глубинного обучения), сегодня наступает новая эра в диагностике злокачественных новообразований кожи.
Из истории дерматоскопии
Одним из первых о дерматоскопии как методе упоминал в своих исследованиях кровеносных сосудов ногтевого ложа Johan Ch. Kolhaus в XVII веке [1].
С конца XIX века для увеличения плотности контакта линзы с кожей в микроскопии стали использовать иммерсионную жидкость в качестве среды, которая выравнивает коэффициент преломления света [2]. Благодаря этому исследователи могли легко идентифицировать все существенные структурные компоненты новообразования уже при 10-кратном увеличении. И хотя до начала ХХ века способ осмотра кожных покровов пациента с помощью обыкновенной лупы все еще применяли, первые попытки добавить к увеличительному стеклу дополнительный встроенный источник света, а затем и создавать приборы, похожие на микроскоп, кардинально изменили существовавший взгляд на дерматоскопию.
Первые монокулярные и бинокулярные микроскопы для капилляроскопии, которые стали изготавливать начиная с 1916 года по чертежам O. Muller [3], быстро получили признание у исследователей. Значимый вклад в становление дерматоскопии как метода микроскопии кожи внес J. Saphier. В 1920 году он опубликовал результаты научно- исследовательской работы по диагностическому применению бинокулярного микродерматоскопа со слабым боковым источником освещения у больных с патологией кожи [4].
В 1950-х годах Dr. Goldman (США) продолжил популяризировать дерматоскопию, применяя приборы собственной разработки для исследования дерматозов, опухолей кожи и меланоцитарных невусов [5]. Об эффективности метода при дифференциальной диагностике доброкачественных и злокачественных опухолей в 1971 году писал R. MacKie [6]. С тех пор и до настоящего времени было проведено большое количество исследований для установления дерматоскопическо-гистологических корреляций и поиска универсальных диагностических алгоритмов.
Портативный бинокулярный стереомикроскоп с 10–40-кратным оптическим увеличением был разработан в 1990 году Kreusch и Rassner [7], а вскоре благодаря группе ученых во главе с O. Braun-Falco появился первый ручной образец дерматоскопа [8].
Алгоритмы диагностики
Появление новых, более сложных устройств для поверхностной микроскопии кожи диктовало необходимость выработки общего алгоритма для дифференциальной диагностики меланоцитарных и немеланоцитарных пигментных новообразований.
Первый дифференциально-диагностический алгоритм (pattern analysis), представленный в 1987 году группой ученых во главе с H. Pehamberger, был основан на изучении дерматоскопических признаков доброкачественных и злокачественных пигментированных опухолей кожи [9].
Немногим позднее в Гамбурге на Первой рабочей встрече по проблемам дерматоскопии были приняты рекомендации, включавшие список дерматоскопических признаков меланомы кожи, к которым была отнесена, в частности, неравномерная пигментная ретикулярная сеть, проявляющаяся участками регрессии пигментного новообразования, неравномерностью пигментации, наличием бело- голубой «вуали» и атипичных сосудов [10].
Начиная с 1994 года в клинической онкодерматологии применяется правило ABCDЕ (R. Friedman):
– А (asymmetry) – меланома кожи имеет вид асимметричного пигментного пятна (или папулы);
– B (border) – границы меланомы кожи неровные, нечеткие, могут иметь «географические очертания»;
– С (color) – для меланомы кожи характерна полихромия – наличие нескольких цветов в одном образовании;
– D (diameter) – диаметр меланомы кожи чаще всего превышает 0,5 см;
– E (evolution, elevation – эволюция, возвышение) – для меланомы кожи всегда характерна какая-либо эволюция с течением времени.
В своей работе, опубликованной в 1998 году, G. Argenziano представил «правило 7 признаков» [11]. В основу этого диагностического алгоритма было положено рандомизированное исследование 342 меланоцитарных новообразований кожи (117 меланом и 225 клинически атипичных невусов). Дерматоскопические признаки меланомы делят на большие (с весовым коэффициентом 2 балла) и малые (с весовым коэффициентом 1 балл). Если сумма баллов составляет 3 условные единицы и более, меланома выявляется с чувствительностью 95 и специфичностью 75%.
Высокоточный диагностический инструмент
Дерматоскопия сегодня стала высокоточной благодаря цифровым дерматоскопам. Среди областей их применения можно выделить:
– дифференциальную диагностику новообразований кожи меланоцитарной и немеланоцитарной природы;
– раннюю диагностику меланомы;
– диагностику дерматозов, в т.ч. паразитарной и вирусной этиологии;
– диагностику состояния ногтей;
– диагностику волосистой части головы (трихоскопию);
– оценку эффективности терапии.
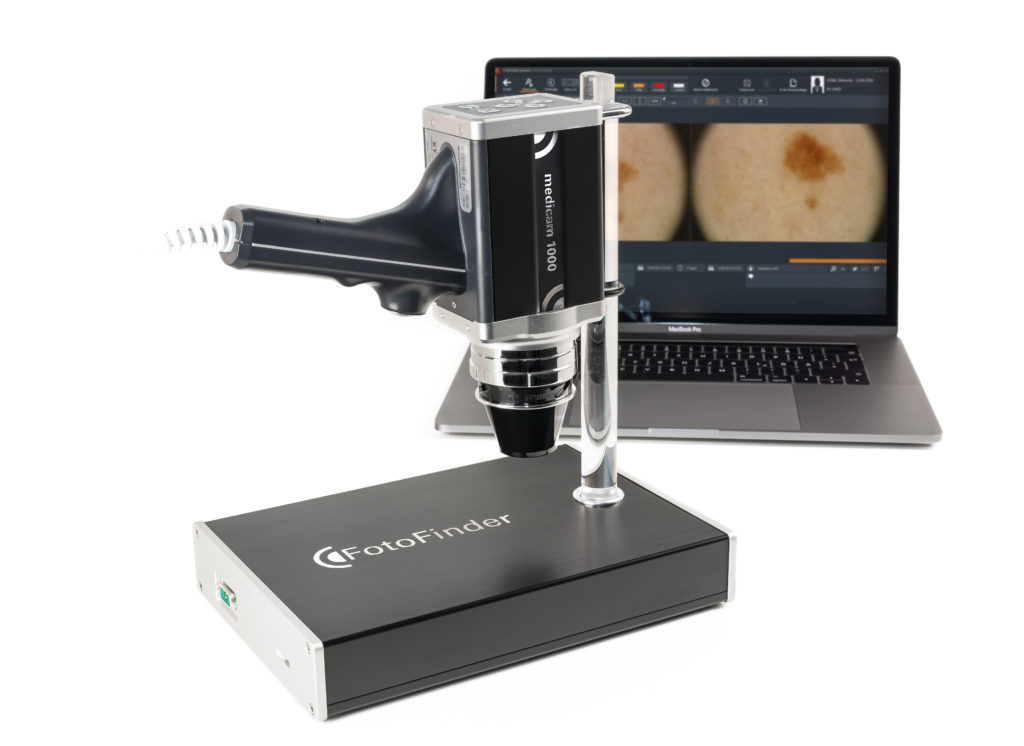
Современные дерматоскопы – уже не просто оптические устройства, но сложные программно- аппаратные комплексы, которые позволяют врачу изучать новообразования, делать цифровые фотографии и анализировать их с помощью специального программного обеспечения с использованием искусственного интеллекта.
Цифровая дерматоскопия существенно облегчает работу врача, незаменима для начинающего специалиста и помогает минимизировать случаи гипо- и гипердиагностики. Например, цифровой видеодерматоскоп последнего поколения оснащен автофокусом и оптическим зуммом до 140 крат, обеспечивает мгновенный захват изображений и подходит для любых видов дерматоскопических исследований и флуоресцентной диагностики (рис. 1).
Рис. 1. Цифровой дерматоскоп последнего поколения
Среди преимуществ цифровой дерматоскопии следует отметить короткое время осмотра одного новообразования и объективизацию динамического наблюдения за растущими образованиями. Такое оборудование и программное обеспечение удобно для проведения скрининговых осмотров.
Однако даже с появлением высоких технологий в дерматоскопии количество диагностических ошибок остается высоким. По имеющимся данным, частота ошибок клиницистов в распознавании меланомы варьируется от 18 до 81%, при этом даже гистологическое исследование дает до 20–30% ошибочных результатов. Это отражается на тактике лечения, что приводит как к гипердиагностике, так и к появлению запущенных случаев с неблагоприятным исходом. По-прежнему большое значение в диагностике меланомы имеют квалификация и опыт врача первичного звена [12].
Картирование тела и искусственный интеллект в дерматоскопии
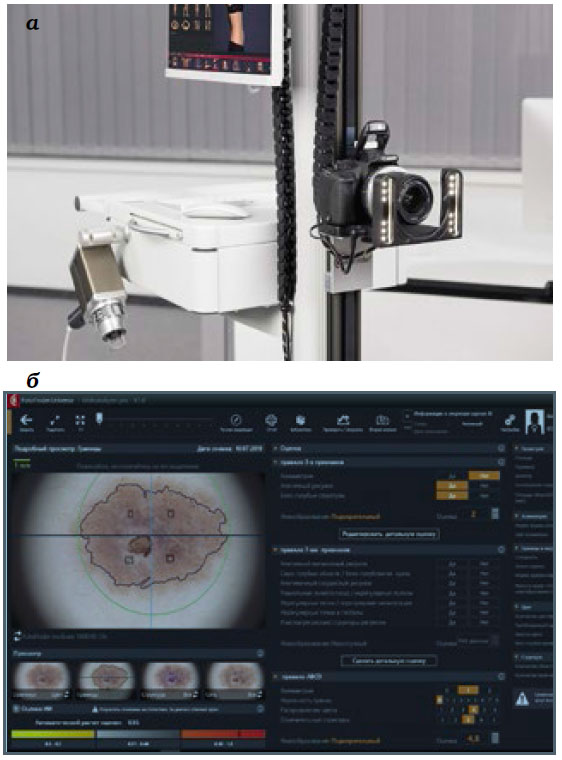
Учитывая существенный рост заболеваемости злокачественными новообразованиями кожи и меланомой в России в последние годы, проблема ранней и высокоточной диагностики чрезвычайно актуальна. По официальным данным Минздрава РФ, в 2017 году было диагностировано 617 200 новых случаев злокачественных новообразований, среди них 89 000 случаев онкологических заболеваний кожи (14,4% от всех видов рака), в т.ч. 11 200 случаев меланомы (12,5%), помимо меланомы – 78 000 случаев (87,5%). При этом высок уровень запущенности меланом, диагностированных впервые: 19,1% меланом, диагностированных в 2018 of the American Academy of Dermatology под названием Second primary melanomas in a cohort of 977 melanoma patients within the first 5 years of monitoring («Риск выявления вторичной меланомы у 977 пациентов экспериментальной группы с установленным диагнозом «меланома» в ходе 5-летнего мониторинга), подтверждена эффективность цифровой дерматоскопии и тотального картирования тела для диагностики и раннего обнаружения меланомы: из всех новых случаев заболевания меланомой 17,3% были диагностированы в ходе клинического и дерматологического осмотров, 48,1% – с помощью тотального фотокартирования тела и 34,6% – благодаря цифровой дерматоскопии.
Рис. 2. Современный диагностический
программно-аппаратный комплекс для
автоматического картирования тела (а);
изображение новообразования, получаемое с его
помощью (б)
Фотокартирование представляет собой процесс создания серий фотоснимков поверхности тела пациента в разные периоды времени с последующим их сравнением и анализом. Автоматическое тотальное картирование тела (Automated Total Body Mapping, ATBM), – наиболее удобный, точный и быстрый метод диагностики. Снимки всех новообразований на теле пациента можно сделать за несколько минут, составив «карту новообразований кожи», и в режиме реального времени выявить степень их злокачественности. Снимки можно сохранить и распечатать по желанию пациента. Эта процедура незаменима для диагностики у пациентов с множественными невусами, поскольку позволяет наблюдать эволюцию каждого новообразования.
Еще одно нововведение – создание первого в мире карманного устройства для цифровой дерматоскопии – handyscope, работающего совместно с iPhone и существенно расширяющего возможности диагностики в дерматологии, онкологии и трихологии.
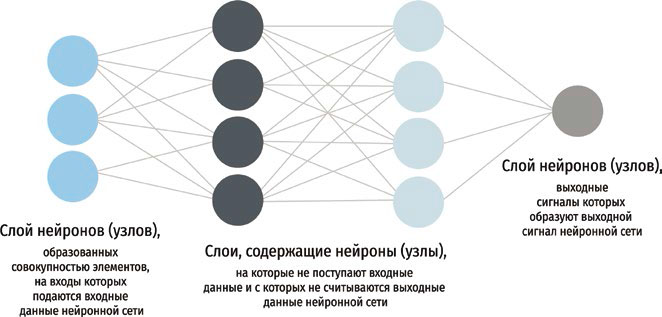
Среди последних достижений в области диагностики новообразований кожи необходимо упомянуть использование возможностей искусственного интеллекта (CNN глубинного обучения). Структура искусственной нейронной сети напоминает организацию нейронов в головном мозге. Искусственная нейросеть состоит из «виртуальных нейронов», каждый из которых представляет собой логический блок, получающий входную информацию, принимающий на ее основе решение и передающий информацию другим нейронам, получая по обратной связи их «вердикт» – верно ли принятое им решение или нет. Если решение верное, то данный «виртуальный нейрон» получает больший «вес» среди других нейронов сети и его последующие решения будут иметь большее значение. Если же решение оказалось неверным, «вес» «виртуального нейрона» в сети уменьшается. Нейроны искусственной сети организованы в слои (рис. 3). В каждом слое, т.е. на каждом уровне принятия решения в ходе «обучения», постепенно остаются нейроны, которые чаще находили верные решения, и исключаются те, чьи решения чаще оказывались неверными.
Рис. 3. Схема работы искусственной нейронной сети CNN
Искусственный интеллект на основе нейросетей активно используется в современной медицине для распознавания изображений. В дерматоонкологии с помощью сверхточных нейронных сетей глубинного обучения распознают изображения, полученные с помощью цифрового дерматоскопа или фотоаппарата [13, 14]. Так, в статье Man against machine: diagnostic performance of a deep learning convolutional neural network for dermoscopic melanoma recognition in comparison to 58 dermatologists («Человек против машины: сравнение результатов дерматоскопического распознавания меланомы, выполненного нейронной сетью глубинного обучения и 58 дерматологами») было показано, что эффективность распознавания меланомы сетью CNN превосходит возможности большинства дерматологов [15].
Наконец, крайне перспективным представляется использование опции видеозаписи макро- и микроизображений, доступной в обновленной версии программного обеспечения для цифрового дерматоскопа. Качество получаемого таким образом изображения не зависит от обстоятельств съемки (например, от того, насколько равномерно распределилась под стеклом иммерсионная жидкость, хорошо ли прижаты структуры на поверхности кожи и др.). Такие короткие видеоролики, созданные в формате Full HD, можно не только просматривать, но и сравнивать один с другим при наблюдении за новообразованием в динамике.
Заключение
Таким образом, можно отметить, что дерматоскопия как метод диагностики новообразований кожи с момента ее внедрения в клиническую практику претерпела значительные изменения. Сегодня область применения дерматоскопа обширна, а эффективность диагностики крайне высока. Совмещенный с искусственным интеллектом современный цифровой дерматоскоп – незаменимый инструмент в руках специалиста с любым опытом, позволяющий диагностировать злокачественные новообразования кожи, в т.ч. меланому, на самой ранней стадии.
1. Gilje O, O’Leary PA, Baldes EY. Capillary microscopic examination in skin disease. Arch Dermatol, 1958;68:136–145.
2. Diepgen P. Geschichte der Medizin. – Berlin: de Gruyter. 1965. P. 138–153.
3. Muller O. Die Kapillaren der menschlichen Korperoberflache in gesunden und kranken Tagen. – Stuttgart: Enke, 1922.
4. Saphier J. Die Dermatoskopie. I. Mitteilung. Arch Dermatol Syphiol, 1920;128:1–19.
5. Goldman L. Some investigative studies of pigmented nevi with cutaneous microscopy. J Invest Dermatol, 1951;16:407–427.
6. MacKie R. An aid to the preoperative assessment of pigmented lesions of the skin. Br J Dermatol, 1971;85:232–238.
7. Kreusch J, Rassner G. Strukturanalyse melanozytischer Pigmentmale druch Auflichtmikroskopie. Hautarzt, 1990;41:27–33.
8. Braun-Falco O, Stolz W, Bilek P, et al. Das Dermatoskop. Eine Vereinfachung der Auflichtmikroskopie von pigmentierten Hautveranderungen. Hautarzt, 1990;41:131–136.
9. Pehamberger H, Steiner A, Wolff K. In vivo epiluminescence microscopy of pigmented skin lesions. I. Pattern analysis of pigmented skin lesions. J Am Acad Dermatol, 1987;17:571–583.
10. Bahmer FA, Fritsch P, Kreusch J, et al. Terminology in surface microscopy. J Am Acad Dermatol, 1990;23:1159– 1162.
11. Argenziano G, Fabbrocini G, Carli P, et al. Epiluminescence microscopy for the diagnosis of doubtful melanocytic skin lesions. Comparison of the ABCD rule of dermatoscopy and a new seven-point checklist based on pattern analysis. Arch Dermatol, 1998;134:1563–1570.
12. Дерматоонкология (злокачественные новообразования кожи, первичные лимфомы кожи): Атлас. Под общ. ред. проф. Кунгурова НВ. – Екатеринбург: Макс-Инфо, 2016. С. 68–69.
13. Dormehl L. What is an artificial neural network? Here’s everything you need to know. Digital Trends 2018. – www.digitaltrends.com/cool-tech/what-is-an-artificialneural- network.
14. Краюшкин ПВ. Возможности искусственного интеллекта в диагностике онкологических заболеваний кожи. Косметика и медицина, 2018;(3):90–99.