Диагноз нам в гинекологии что это такое расшифровка
Лечение плацентарной недостаточности
Предсказание риска задержки внутриутробного развития и/или гипоксии плода либо их своевременное выявление чрезвычайно важны для предупреждения и коррекции этих осложнений. Для оценки состояния плаценты особенно широко используется определение в крови пептидных гормонов и специфических белков беременности.
Совместно с НИИ морфологии человека РАМН мы исследуем динамику плацентарных белков у женщин с герпесвирусными инфекциями.
При подготовке к беременности в сыворотке крови с 26 дня менструального цикла до 2 дня менструации и/или во время менструации в менструальной крови определяется концентрация АМГФ (альфа-2-микроглобулин фертильности, РР14).
Во время беременности в первом триместре определяются:
Во втором триместре определяются:
В третьем триместре определяются:
АМГФ (альфа-2-микроглобулин фертильности, РР14)
Определение содержания АМГФ в кровянистых выделениях матки после ранних самопроизвольных абортов показало, что при потере беременности концентрация АМГФ в 50-100 раз превышает уровень белка в нормальной менструальной крови. Поэтому тест на АМГФ может быть использован для дифференциальной диагностики маточных кровотечений и установления причины женского бесплодия. Резкое увеличение содержания АМГФ в сыворотке крови отмечается при тяжелом эндометриозе. При хроническом эндометрите отмечено уменьшение содержания АМГФ в эндометриальном секрете в среднем в 5 раз по сравнению с нормой. Это уменьшение было особенно выраженным при хроническом эндометрите с недостаточностью лютеиновой фазы (более чем в 20 раз по сравнению с нормой). При ановуляторном цикле АМГФ в секрете эндометрия не обнаружен.
При наступлении беременности содержание АМГФ в сыворотке быстро увеличивается, достигая максимума между 6 и 12 неделями. После 16 недель концентрация АМГФ уменьшается и выходит на плато начиная с 24 недель беременности. В первом триместре уровень АМГФ в сыворотке крови матери перестает нарастать или падает при угрозе невынашивания беременности еще до начала клинических проявлений. Так как уровень АМГФ чрезвычайно индивидуален, целесообразно его исследование в первом триместре в динамике 2-3 раза с интервалом в 2-3 недели.
ТБГ(трофобластический бета-1-гликопротеин)
ТБГ – специфический белок беременности и связанных с нею заболеваний (пузырный занос, хорионэпилиома), синтезируется клетками цито- и синцитиотрофобласта и секретируется в кровоток матери. ТБГ обнаруживается в сыворотке крови на протяжении всей беременности, начиная с самых ранних сроков. По мере развития физиологической беременности уровень ТБГ в сыворотке крови постоянно возрастает, достигая максимума к 35-38 неделям. Наблюдается отсутствие положительной динамики или снижение концентраций ТБГ в сыворотке крови беременных женщин по сравнению с нормой:
Уровень ТБГ в сыворотке крови матери резко возрастает при многоплодии, сахарном диабете, гемолитической болезни плода, перенашивании беременности.
В связи с широким диапазоном индивидуальных концентраций ТБГ, рекомендуется его исследование в динамике 2-3 раза с интервалом в 1-2 недели.
Плацентарный альфа-1-микроглобулин (ПАМГ)
Повышенный уровень ПАМГ-1 является:
Задержка внутриутробного роста плода при повышенном уровне ПАМГ-1 может быть обусловлена нарушениями развития и созревания плаценты. Ряд исследователей рассматривают ПАМГ-1 как естественный «материнский» регулятор инвазивности трофобласта. Вероятно, что в аномально высоких концентрациях ПАМГ препятствует нормальному внедрению цитотрофобласта в спонгиозный слой эндометрия и ограничивает рост трофобласта ворсинчатого хориона.
Концентрация ПАМГ-1 в материнской сыворотке в норме не превышает 40 нг/мл на протяжении всей беременности. Для выявления фетоплацентарных нарушений рекомендуется исследовать сыворотку крови матери, начиная с 16-17 недели беременности до 33-35 недель беременности.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам ведения беременности. Мы готовы оказать вам услуги ведения беременности после эко и ведения поздней беременности.
Острый сальпингит и оофорит (N70.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Острый сальпингит в англоязычной литературе часто используется как синоним воспалительного заболевания тазовых органов (PID).
В данную подрубрику включены:
Исключены:
-A54.2+ Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов
-N74.3* Гонококковые воспалительные болезни женских тазовых органов (A54.2+)
-N74.4* Воспалительные болезни женских тазовых органов, вызванные хламидиями (A56.1+)
-A56.1+ Хламидийные инфекции органов малого таза и других
-N74.1* Воспалительные болезни женских тазовых органов туберкулезной этиологии (A18.1+)
-N74.2* Воспалительные болезни женских тазовых органов, вызванные сифилисом (A51.4+, A52.7+)
Примечание. При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B97).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По локализации:
— односторонний;
— двусторонний.
В зависимости от возбудителя:
— специфический;
— неспецифический.
Этиология и патогенез
В маточной трубе очень быстро идёт спаечный процесс в ампулярном отделе за счёт утолщения фимбрий и экссудации. Спаечный процесс происходит и в устье трубы. Секрет накапливается в трубе с образованием гидросальпинкса (может длительно существовать как хроническая патология). Спаечный процесс возникает вследствие склеивания воспалительно изменённых маточных труб (особенно их фимбриального отдела) с брюшиной Дугласа, прилежащими петлями кишечника, аппендикулярным отростком (нередко возникает вторичный аппендицит).
Эпидемиология
Признак распространенности: Распространено
Женщины с ВЗОМТ (воспалительные заболевания органов малого таза) составляют 60–65% всех гинекологических больных, обратившихся в женские консультации, и 30% — всех, направленных на стационарное лечение.
Изолированное воспаление различных отделов малого таза встречается редко, так как анатомически и физиологически они тесно связаны. В связи с этим и точные статистические данные о распространении сальпингоофорита (также как о патологиях других отделов малого таза) получить сложно.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Первый симптом острого сальпингоофорита — сильные боли внизу живота. Боль может иррадиировать в крестец, усиливается при переохлаждении, до и во время менструации.
Повышение температуры до 38 °С (иногда с ознобом), сопровождающиеся ухудшением общего состояния, иногда дизурия и вздутие живота.
При пальпации выявляется болезненность и напряжение мышц в нижних отделах живота, могут наблюдаться перитонеальные симптомы. При больших размерах тубоовариального образования, его можно пропальпировать.
Также могут наблюдаться бели слизистого, серозного или гнойного характера; нарушения менструального цикла (полименорея, олигоменорея, альгодисменорея).
Диагностика
1. Данные анамнеза. Следует выяснить анамнез пациентки в отношении имеющихся факторов риска, наличия хронических воспалительных процессов половых путей, данных об инвазивных вмешательствах.
2. Физикальное исследование. При остром воспалении бимануальное исследование всегда болезненное (особенно область придатков), так как при этом в процесс вовлечена тазовая брюшина (иногда с симптомами раздражения). Гинекологическое исследование выявляет гнойные или сукровично-гнойные выделения из цервикального канала, утолщенные, отечные, болезненные придатки матки.
Лабораторная диагностика
Дифференциальный диагноз
Осложнения
— хронический сальпингоофорит;
— сактосальпинкс;
— гидросальпинкс;
— пельвиоперитонит;
— перитонит;
— абсцессы ректовагинального углубления;
— межкишечные абсцессы;
— внематочная беременность;
— бесплодие;
— нарушение менструального цикла
Лечение
Длительность терапии. Парентеральное введение применяется до клинического улучшения (температура тела ниже 37,5оC, число лейкоцитов в периферической крови ниже 10×109/л) и продолжается еще в течение 48 ч. Затем возможен переход на один из режимов перорального приема:
— амоксициллин/клавуланат в сочетании с доксициклином или макролидами (эритромицин, кларитромицин или спирамицин);
— ципрофлоксацин в сочетании с доксициклином или макролидами (эритромицин, кларитромицин или спирамицин) и метронидазолом или линкозамидами (линкомицин или клиндамицин);
— офлоксацин в сочетании с метронидазолом или линкозамидами (линкомицин или клиндамицин).
При тубоовариальном абсцессе предпочтение отдается амоксициллину/клавуланату или линкозамидам. Общая длительность антибактериальной терапии составляет 14 сут.
Пероральная АБТ:
Основные режимы:
— амоксициллин/клавуланат в сочетании с доксициклином или макролидами (азитромицин однократно, эритромицин, кларитромицин или спирамицин).
Альтернативные режимы:
— офлоксацин в сочетании с метронидазолом или линкозамидами (линкомицин или клиндамицин);
— ципрофлоксацин в сочетании с доксициклином или макролидами (азитромицин однократно, эритромицин, кларитромицин или спирамицин) и метронидазолом или линкозамидами (линкомицин или клиндамицин).
Продолжительность терапии. 14 сут.
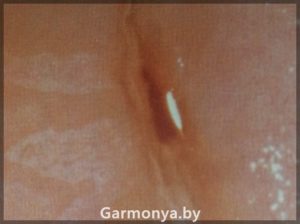
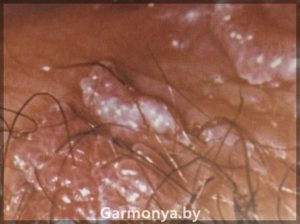
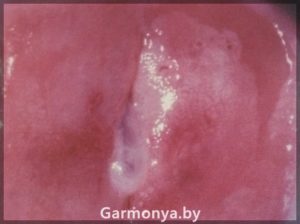
Папилломавирусная инфекция в гинекологии.
Проанализировав частые вопросы наших пациентов и актуальность проблемы роста заболеваемости ВПЧ ассоциированных заболеваний, предлагаем Вам, дорогие посетители нашего сайта, информацию о папилломавирусной инфекции (ПВИ).
ПАПИЛЛОМАВИРУСНАЯ ИНФЕКЦИЯ — БИЧ ХХI века.
Вирус папилломы человека (ВПЧ) не является нормальным представителем биотопа влагалища и относится к патогенным микроорганизмам. Установлено, что существует более 150 типов папилломавирусов, и около 40 типов могут инфицировать слизистую половых органов. На сегодняшний день заболевание вирусом папилломы — одна из самых распространенных проблем, как в гинекологии, так и в урологии.
Каждый тип ВПЧ воздействует на свою ткань, т.е. обладает типом и тканеспецифичностью. Именно от типа вируса зависит течение и симптомы заболевания.
Вирус папилломы человека провоцирует ряд гинекологических заболеваний: урогенитальные кондиломы, хронические цервициты, дисплазии вульвы, влагалища, шейки матки. К тому же, папилломавирусы могут вызвать рак шейки матки, рак вульвы и влагалища. Однако не всегда наличие вируса папилломы ведет к развитию этих опасных заболеваний, огромную роль играет общее состояние защитных механизмов организма, наличие различного рода гинекологических и соматических заболеваний, уровень вирусной нагрузки и тип папилломавируса.

В большинстве случаев ВПЧ передается половым путем. При этом, использование презервативов снижает, но полностью не исключает угрозу заражения данной инфекцией.
При профилактических гинекологических осмотрах не проводится специфического анализа на ВПЧ в государственных органах здравоохранения.
Врач может заподозрить наличие ВПЧ-инфекции по результатам онкоцитологического исследования. Тогда для выявления вируса папилломы рекомендуется проводить специальное обследование методом полимеразной цепной реакции (ПЦР). При данном исследовании определяется наличие папилломавирусов, устанавливается их тип.
Обследование на ВПЧ рекомендуется проходить всем женщинам, особенно при наличии эрозии шейки матки, цервицита, аногенитальных кондилом, папиллом, при изменении в онкоцитологическом мазке, при смене полового партнера, специфическом зуде наружных половых органов и исключении кандидоза и половых инфекций.
Нужно ли лечить партнера? Обследовать — да. При наличии ВПЧ лечение проводится совместно с половым партнером, несмотря на то, что для мужчин данная инфекция не представляет такого серьезного риска, как для женщин. Это уменьшает вероятность реинфекции, обуславливает успешность лечения.
Какие типы ВПЧ встречаются?
По данным масштабного скринингового исследования Lorincz I и соавт. установлены наиболее часто встречаемые типы ПВИ гениталий, которые распределены в группы низкого, среднего и высокого онкогенного риска:
-Низкого онкогенного риска: с 42 по 44, 6 и 11 типы;
-Среднего риска: 31 и 33, 51 и 35, 52 и 58 типы;
-Высокого риска: 16, 18, 31, 33, 35, 39, 45, 52, 56, 58, 59, 68, 73, 82 типы.
Период инкубации
Инкубационный период папилломовирусной инфекции может варьироваться от нескольких недель до нескольких лет.
ВПЧ может иметь латентный характер, т. е. протекать без видимых симптомов.
Большой процент заразившихся, особенно молодых женщин (от 60 до 90%), склонны к самоизлечению за 6-12 месяцев. У других заболевание может переходить в хроническую форму с вероятным развитием злокачественных процессов.
За всю свою жизнь человек инфицируется несколькими типами ВПЧ. Определенные факторы пробуждают активность ВПЧ, и тогда болезнь переходит в фазу клинических проявлений.
Период клинических проявлений: по ряду причин после латентного периода в геноме ДНК выполняется реализация закодированной информации, и клетки эпителия начинают делиться. В этот период пациентки могут предъявлять жалобы на усиление белей, зуд, визуализацию клинических признаков заболевания, например, появление кондилом и папиллом. Появляются и констатируются врачом гинекологом кольпоскопические и / или вульвоскопические признаки заболеваний. В помощь врачу является цитология из шейки матки и ПЦР исследования на ВПЧ и сопутствующие половые инфекции.
Пути заражения и передачи папилломавирусной инфекции
Наиболее возможным путем передачи ВПЧ является прямой контакт кожных покровов или слизистых оболочек. Вероятность заражения вирусом напрямую обусловлена количеством половых партнеров: при одном партнере у женщин возбудитель обнаруживается в 17-21% случаев, при 5 партнерах — в 70-80% случаев.
— Традиционный половой контакт — основной путь инфицирования, а папилломавирусная инфекция является инфекцией, передаваемой половым путем.
— Нетрадиционный половой контакт: заражение партнеров возможно также при нетрадиционных контактах (гомосексуальный, аногенитальный, оральный).
-Возможен контактный путь передачи (прикосновениях, генитальные ласки).
-Контактно — бытовой путь: через предметы личного пользования (полотенца, мочалки), в общественных местах (бани, бассейны, душевые).
-Вертикальный путь — возможно заражение во время родов через естественные родовые пути от матери ребенку (при наличии кондилломатоза половых путей у роженицы и активности вируса папилломы человека). В таких ситуациях у детей возможно развитие вестибулярного папилломатоза гортани. Согласно статистических данных риск заражения ребенка составляет менее 3%.
-Имеются случаи инфицирования врачей, медицинского персонала, производящего лазерное и радиоволновое лечение у больных с ВПЧ, с последующим развитием у них папилломатоза конъюнктивы и гортани.
По результатам IARC (2014 г.), в 98% случаев заболеваний рака шейки матки в мире обнаруживаются всего 13 типов ВПЧ. Наиболее опасными (67-93% случаев рака) являются вирусы типов 16 и 18.
Появление остроконечных кондилом и папиллом на слизистой ротоглотки, слизистой шейки матки, прямой кишки вызвано папилломовирусами 6 и 11, 16 и 13, 18, 33 и 31 типов, а также 35 типом.
Факторы риска заражения и развития заболевания
— ранняя половая активность;
— многочисленные половые партнеры;
— наличие сопутствующих скрытых половых инфекций;
— хронические воспалительные процессы органов малого таза;
— частые аборты, травматизация шейки матки;
— нарушение микробиоценоза влагалища;
Контингент женщин для обследования на ВПЧ
— женщины с большим количеством (более 5) половых партнеров и рано начавшие сексуальную активность;
— женщины с жалобами на бели, зуд в интимной зоне;
— женщины с любого рода образованиями шейки матки;
— женщины с кондиломами и папилломами на наружных половых органах;
— женщины, имеющие факторы риска ПВИ;
— женщины, имеющие половых партнеров с ВПЧ.
Формы заболевания
Разные формы вируса вызывают следующие клинические формы:
-генитальные кондиломы; 
-Дисплазия шейки матки, вульварная, цервикальная, влагалищная дисплазия;
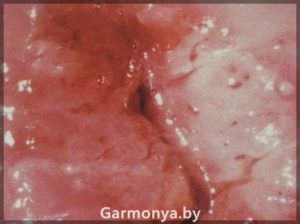
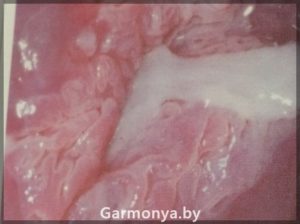
-рак шейки матки; 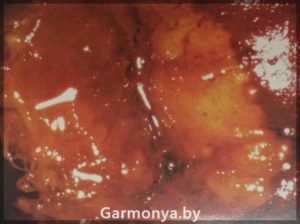
-опухоли влагалища и перианальной области (карцинома, вызванная 45 типом); 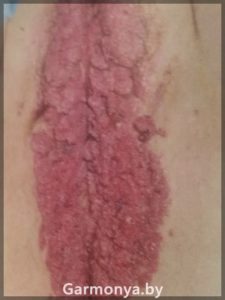
-образование остроконечных кондилом на коже и слизистых половых органов и мочевыводящих путей.
Диагностика
Диагностика заболевания, прежде всего, базируется на жалобах больного и выявленной патологии. При наличие подозрений на патологию шейки матки исключаются половые инфекции, выполняется вульво- и кольпоскопия шейки матки. Выполняется цитологическое исследование слизистой экто- и эндоцервикса шейки матки, бактериоскопическое исследование биологического материала.
При обнаружении дисплазии шейки матки спектр диагностических исследований расширяется. Требуются биопсия шейки матки, кюретаж цервикального канала и ряд дополнительных исследований, регламентирующихся протоколами Министерства здравоохранения.
Нужно обратить внимание на то, что все женщины с подозрением на ПВИ, как и мужчины, обязательно должны пройти обследование на сифилис, СПИД, гепатит В и С. В сомнительных случаях обследование крови на сифилис необходимо повторить.
Современный взгляд на проблему лечения ВПЧ
Папилломавирусная инфекция (ПВИ) так часто встречается и последствия ее настолько значительны, что, принимая во внимание расходы на её диагностику и лечения всех возможных патологий, например, в США ее относят к самой дорогостоящей инфекции после СПИДа. Стоимость капиталовложений на проведение исследований и лечение ВПЧ составляет в районе 1,6-6 млрд. долларов в год.
На сегодняшний день специфических препаратов для лечения папилломавирусной инфеккции не создано. Процессы создания и внедрения вакцин еще не завершились полным успехом. Открытие роли ВПЧ также привело в какой-то мере к всплеску гиперлечения. Однако развитие новых технологий позволяет сегодня подобрать уже более грамотную индивидуальную и щадящую методику лечения для каждой конкретной пациентки.
Вероятность самопроизвольного «очищения» от ВПЧ-носительства и возможность самостоятельного излечения склоняет ряд исследователей к наблюдению, особенно у подростков. Но в каждом конкретном случае патологии своя тактика.
Лечение папилломавирусной инфекции у женщин
Существует мнение, что ВПЧ инфекцию излечить нельзя и, соответственно, нет смысла проводить терапию. Это заблуждение. Полностью устранить из организма вирус мы можем на этапе вирусоносительства (до внедрения ВПЧ в клетки). Но даже если существует интегрированная форма ВПЧ (ВПЧ успел внедриться в клетки) лечение должно проводиться, так как это снизит вирусную нагрузку, уменьшит риск развития дисплазии и онкологических заболеваний шейки матки.
Современные возможности лечения папилломавирусной инфекции у женщин включают:
-деструкцию экзофитных образований (кондилом) и атипически измененного эпителия (эрозия, дисплазия шейки матки);
-цитотоксические препараты ( подофиллотоксин, блеомицин,5-фторурацил);
-иммунокорригирующие средства (интерфероны, синтетические иммуномодуляторы, иммуноглобулины и т.д.);
— фотодинамическую терапию (На поверхность патологических образований вносят фотосенсибилизирующее вещество. Под действием определенного спектра света в пораженной ткани происходит трансформация этого спектра и последующий выброс активных форм кислорода, которые разрушают нездоровые клетки);
— профилактическую вакцинацию до вступления в половую жизнь;
— неспецифические средства (антиоксиданты, индолы).
С помощью деструктивных методов можно избавиться от очага поражения.
Локальное лечение деструктивными методами включает в себя электролечение, криолечение, лазеротерапию, химиокоагуляцию и радиоволновое лечение.
В медицинском центре Гармония врачи гинекологи кроме медикаментозного лечения ВПЧ, используют радиоволновую терапию для лечения патологии шейки матки, в том числе и вирусной этиологии.
В настоящее время данный метод признан наиболее передовым. Выполняется лечение шейки матки безболезненно и бескровно. Радиоволновой метод терапии не оставляет стриктур и ожогов на шейке матки и слизистой половых губ при наличии кондилом. Радиоволновой метод терапии может быть рекомендован, в том числе нерожавшим женщинам, при наличии показаний. РВТ процедуры выполняются с помощью американского аппарата Сургитрон.
В заключение хотелось бы отметить, что чем раньше обнаруживается заболевание, тем более эффективны будут любые лечебные мероприятия.
Дорогие женщины берегите свое здоровье, будьте внимательны к себе!
Папилломавирусная инфекция у мужчин
За последние годы проблема заболевания раком половых органов и анальной области мужчин стала крайне актуальной. Связь с ВПЧ вышеупомянутых недугов научно доказана.
Вирус папилломы человека у мужчин определяется в 40-60% случаев, если их половыми партнерами являются женщины с ВПЧ. При этом выявляются те же штаммы вируса, что и у инфицированных пациенток или половых гомосексуальных партнеров, а в 75% на коже и слизистых проявляются характерные признаки инфекции. Болезнь провоцирует снижение иммунного статуса практически во всех случаях.
Необходимо отметить, что необследованный половой партнер – фактор риска возобновления заболевания или реинфекции.
Контингент мужчин для обследования на ВПЧ
— сексуально активные мужчины с большим количеством (более 5) половых партнерш или половых партнеров у гомосексуальных пар и рано начавшие половую жизнь;
— мужчины с жалобами на выделения из полового органа, анального канала, зуд;
— мужчины с любыми образованиями на половом члене и прямой кишке;
— мужчины с кондиломами и папилломами ;
— мужчины, имеющие факторы риска ПВИ;
— мужчины, имеющие инфицированных половых партнеров или партнерш.
В медицинском центре Гармония обследование на половые инфекции и ВПЧ можно выполнить без направления врача, без предварительной записи в кабинете № 1 в Жодино и кабинете № 4 в Борисове с 8.30-19.00.
Перед исследованием не мочиться 2-3 часа, не использовать антибактериальные средства 1 мес.
Время забора крови 8.30-12.30 в процедурном кабинете № 1 в Жодино и процедурном кабинете № 4 в Борисове.
Дополнительную информацию можно получить по нашим контактным телефонам у администраторов медицинского центра.