Дислипидемия что это такое симптомы и лечение у женщин
gormed.su
Дислипидемия (нарушение холестеринового гомеостаза и другие липидные нарушения)
Заказать звонок
Дислипидемия – это нарушение уровня липидов в крови, которое часто приводит к атеросклерозу. Патология возникает на фоне повышения холестерина в организме и диагностируется, в зависимости от страны, у каждого второго – каждого пятнадцатого человека. Обнаружить болезнь можно с помощью липидограммы.
Симптомы
При дислипидемии заметны такие внешние проявления:
Если заболевание прогрессирует и приводит к атеросклерозу, добавляются симптомы поражения органов.
Классификация дислипидемии
Заболевание бывает первичным и вторичным. В первом случае оно носит наследственный характер, во втором – возникает на фоне других болезней. Если дислипедимия возникла вследствие избыточного потребления в пищу животных жиров, ее называют алиментарной. В зависимости от того, липиды какого типа повышаются, патологию также классифицируют на пять типов.
Причины
Среди провоцирующих факторов – малоподвижный образ жизни, злоупотребление холестерином, прием алкоголя, курение, а также стрессовый тип характера. Чем раньше пациент из группы риска обратится к специалисту по липидологии, тем выше его шансы избежать осложнений.
Диагностика дислипидемии
На первичном приеме врач анализирует состояние пациента и его жалобы, выясняет анамнез личный и семейный, проводит физикальный осмотр на предмет наличия ксантом, ксантелазм и липоидной дуги роговицы. Для уточнения диагноза назначают:
Принципы лечения вторичной дислипидемии
Если заболевание развилось на фоне другой болезни, очень важно определить первоисточник и устранить его. Комплексная терапия включает немедикаментозные и медикаментозные методы.
Немедикаментозное лечение
Пациенту важно нормализовать массу тела. С этой целью ему назначают дозированные физические нагрузки и диету с ограничением животных жиров. Рацион необходимо обогатить витаминами и пищевыми волокнами, отдать предпочтение овощам и фруктам. Обязателен отказ от алкоголя и курения, иначе другие действия будут бессмысленны.
Медикаментозное лечение включает такие препараты:
Прогрессивные специалисты по липидологии практикуют и экстракорпоральные методы, показанные при тяжелых формах заболевания. Для пациентов с наследственной формой разработаны методы генной инженерии.
Профилактика
При отсутствии лечения дислипидемия приводит к атеросклерозу с хроническими и острыми осложнениями. В первом случае развивается хроническая ишемия в зоне кровоснабжения, где образовалась атеросклеротическая бляшка. Во втором – острая сосудистая недостаточность из-за закрытия просвета сосудов, а затем инфаркт различных органов.
Прогноз зависит от локализации атеросклероза, скорости развития изменений и провоцирующих факторов, на которые можно повлиять. Очень важно нормализовать массу тела и скорректировать диету, отказаться от вредных привычек и эмоциональных перегрузок, перейти на программу физической активности по индивидуальному графику.
Специалисты Клиники профессора Горбакова расскажут об этих и других профилактических методах, с помощью которых вы сможете сохранить здоровье и предупредить серьезные последствия.
Дислипидемия
Дислипидемия – нарушение липидного обмена в организме, закономерным следствием которого является развитие атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Высшие липиды, своеобразные «транспортные средства», которые доставляют холестерин в печень (полезные ЛПВП, липопротеины высокой плотности) и в кровеносные сосуды («вредные» липопротеины низкой плотности ЛПНП и очень низкой плотности ЛПОНП).
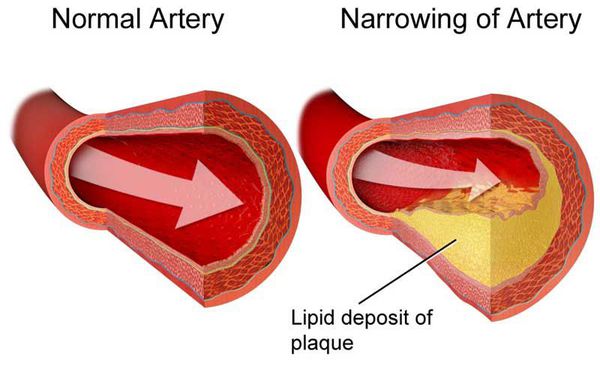
Если холестерина становится слишком много, он начинает откладываться в стенках артерий, образуя атеросклеротические бляшки, и приводит к развитию атеросклероза- хронического заболевания артерий, возникающего вследствие нарушения жирового обмена.
Своевременное выявление дислипидемии и ее дальнейшее лечение значительно улучшают качество жизни пациента.
Дислипидемия – нарушение липидного обмена в организме, закономерным следствием которого является развитие атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Высшие липиды, своеобразные «транспортные средства», которые доставляют холестерин в печень (полезные ЛПВП, липопротеины высокой плотности) и в кровеносные сосуды («вредные» липопротеины низкой плотности ЛПНП и очень низкой плотности ЛПОНП).
Если холестерина становится слишком много, он начинает откладываться в стенках артерий, образуя атеросклеротические бляшки, и приводит к развитию атеросклероза- хронического заболевания артерий, возникающего вследствие нарушения жирового обмена.
Своевременное выявление болезни и ее дальнейшее лечение значительно улучшают качество жизни пациента.
Обращайтесь в наши клиники, не откладывайте визит к врачу. Вас проконсультируют опытные врачи, вы пройдете экспертное обследование на высокотехнологичной диагностической аппаратуре. На основании полученных результатов кардиолог назначит компетентную терапию заболевания и порекомендует профилактические мероприятия.
Чтобы записаться на прием к кардиологу, позвоните по телефону или оформите заявку на сайте.
Почему мы?
Ведущие специалисты российских кардиоцентров
Диагностику и лечение заболевания проводят опытные кардиологи, врачи высшей и первой категорий. Большинство из них имеет научные степени и регулярно проходит стажировку в отечественных и зарубежных профильных центрах.
Собственная многопрофильная лаборатория
Возможность получения второго мнения
Услуга «Телемедицина» позволяет напрямую общаться с зарубежными ведущими профессорами и врачами. Вы можете получить «второе мнение» относительно точности установленного диагноза атерогенная дислипидемия, проконсультироваться о правильности назначенного лечения, получить рекомендации по профилактике и дальнейшей реабилитации.
Что такое дислипидемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышев А. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
Дислипидемия (ДЛ) — патологический синдром, связанный с нарушением обмена липидов и липопротеидов, т.е. изменением соотношения их концентрации в крови. [1] Он является одним из главных факторов риска атеросклероз зависимых заболеваний.
Липиды и липопротеиды — одни из источников энергии, необходимой организму человека. Они представляют собой жироподобные органические соединения. Липиды входят в состав липопротеидов.
Причины, приводящие к развитию дислипидемии, можно разделить на неизменяемые (эндогенные) и изменяемые (экзогенные).
К первым относится возраст, пол, гормональный фон и наследственная предрасположенность.
Группа изменяемых факторов риска ДЛ более многочисленна. К основным причинам относятся:
Также причинами ДЛ могут быть различные заболевания, патологические синдромы и приём некоторых медикаментов.
От внешних факторов больше зависит содержание в крови таких жировых субстанций, как хиломикроны и триглицериды. До 80% холестерина липопротеинов низкой плотности синтезируется в организме, главным образом, в печени и в меньшей степени зависит от внешних факторов. Семейно-генетический формы ДЛ полностью зависят от наследственных факторов. [1] [9]
Симптомы дислипидемии
Так как ДЛ является лабораторным синдромом, то её проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают:
Ишемическая болезнь сердца – наиболее распространённое и грозное атеросклероз зависимое заболевание. От него погибает больше людей, чем от всех видов рака. Чаще всего это заболевание проявляется в виде стенокардии или инфаркта миокарда.
Стенокардию раньше называли «грудной жабой», что точно характеризует симптомы заболевания — давящие или сжимающие ощущения за грудиной на высоте физической или эмоциональной нагрузки, продолжающиеся несколько минут и прекращающиеся после прерывания нагрузки или приёма нитроглицерина.
Инфаркт миокарда связан с разрывом атеросклеротической бляшки в сердечной артерии и формированием тромба на бляшке. Это приводит к быстрому перекрытию артерии, острой ишемии, повреждению и некрозу миокарда.
От хронической и острой ишемии может страдать головной мозг, что проявляется головокружением, потерей сознания, выпадением речевой и двигательной функции. Это не что иное, как мозговой инсульт или прединсультное состояние — транзиторная ишемическая атака. При облитерирующем атеросклерозе нижних конечностей происходит снижение кровоснабжение ног. Стоит отметить, что долгое время атеросклероз остаётся бессимптомным, клинические проявления начинаются при сужении артерии на 60-75%.
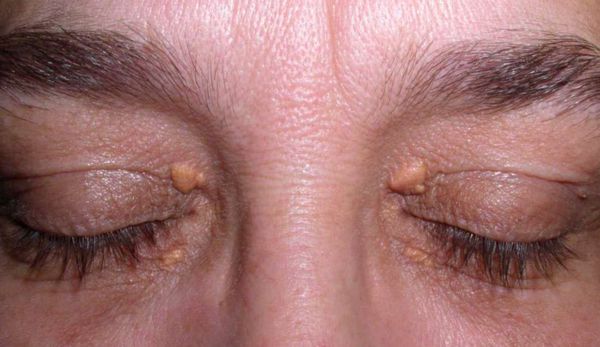
Семейно-генетические дислипидемии могут проявляться стигматами, такими как ксантомы кожи и ксантелазмы век.
Значительное повышение концентрации триглицеридов крови (более 8 ммоль/л) может приводить к острому панкреатиту, который сопровождается сильной болью в верхнем отделе живота, тошнотой, рвотой, учащённым сердцебиением и общей слабостью.
Патогенез дислипидемии
Основными липидами плазмы крови являются:
Жирные кислоты (ЖК) плазмы крови — источник энергии и структурный элемент ТГ и ФЛ. Они бывают насыщенными и ненасыщенными. Насыщенные ЖК входят в состав животных жиров. НенасыщенныеЖК составляют растительные жиры и делятся на моно- и полиненасыщенные жирные кислоты. Мононенасыщенные ЖК в большом количестве содержаться в оливковом масле, а полиненасыщенные — в рыбьем жире и других растительных маслах. Считается, что все эти жиры необходимы человеку, их сбалансированное количество должно составлять до 30% суточного каллоража пищи и распределяться примерно на три равные части между моно-, полиненасыщенными и насыщенными ЖК.
Соединение жиров с белками называют липопротеинами или липопротеидами.
Дислипидемия что это такое симптомы и лечение у женщин
Дислипидемия (ДЛП) – это нарушение нормального (физиологичного) соотношения липидов (жиров) крови. При длительном существовании приводит к развитию атеросклероза и заболеваниям сердечно-сосудистой системы, увеличивая риск развития таких серьёзных заболеваний, как инфаркт и инсульт.
«Плохой» холестерин, гиперхолестеринемия, плохой липидный профиль.
Синонимы английские
Dyslipidemia, «bad» cholesterol, hypercholesterolemia, abnormal lipid profile.
Дислипидемия длительное время никак себя не проявляет и может быть обнаружена случайно. Хотя она относится в большей степени к лабораторным терминам, у некоторых людей могут быть и внешние проявления, связанные с отложением холестерина на различных участках тела:
Чаще всего внешние признаки наблюдаются у лиц с наследственными нарушениями липидного обмена.
Также могут быть различные симптомы поражения органов, которые появляются при развитии атеросклероза вследствие ДЛП, например боли в области сердца, боли в ногах при ходьбе, нарушение памяти, головокружение. При наследственных дислипидемиях первыми проявлениями могут быть инсульт или инфаркт без каких-то хронических заболеваний.
Кто в группе риска?
Общая информация о заболевании
В ЛПНП содержится 65-75% всего ХС плазмы. ТГ входят в состав практически всех ЛП, но преобладают в ХМ и ЛПОНП. После приема жирной пищи их концентрация в крови быстро повышается, но в норме через 10-12 часов возвращается к исходному уровню.
Дислипидемия обычно означает, что уровни ЛПНП или ТГ слишком высоки. Также это может означать, что уровень ЛПВП слишком низок. ЛПНП считают «плохим» типом холестерина, так как они могут накапливаться и образовывать бляшки на стенках артерий, сужая таким образом их просвет. Данное состояние называется атеросклерозом. Атеросклероз, например, коронарных сосудов, может стать причиной ишемической болезни сердца (ИБС) и вызвать сердечный приступ.
Также известно, что очень высокий уровень триглицеридов значительно увеличивает риск развития панкреатита и гепатоспленомегалии.
ЛПВП – это «хороший» холестерин, потому что он помогает удалять ЛПНП из крови.
Триглицериды хранятся в жировых клетках – источники энергии про запас. Если человек употребляет больше калорий, чем расходует, то все излишки могут перейти в триглицериды.
Высокий уровень триглицеридов, как и ЛПНП, повышает риск развития сердечного приступа и/или инсульта. Низкий уровень ЛПВП также связан с более высоким риском «сосудистых катастроф».
Дислипидемия по механизму возникновения может быть первичной или вторичной. Первичная дислипидемия наследуется, а вторичная является приобретенным состоянием. При наследственном варианте заболевания определенные мутации гена могут вызывать перепроизводство или дефектное выведение триглицеридов, высокий уровень ЛПНП или недопроизводство/чрезмерное выведение ЛПВП.
Среди первичных дислипидемий выделяют следующие заболевания:
В зависимости от типа жиров, уровень которых повышен, выделяют чистую, или изолированную, гиперхолестеринемию (повышение в крови холестерина в составе липопротеидов), чистую гипертриглицеридемию (повышение только ТГ) и смешанную, или комбинированную, гиперлипидемию (повышение в крови и холестерина, и триглицеридов).
Также дислипидемии классифицируются по Фредриксону:
Кроме этого, существует ещё ХС ЛПВП (гипоальфалипопротеидемия). Этот тип чаще наблюдается у мужчин и сопровождается поражением коронарных и церебральных сосудов с риском развития инфаркта или инсульта.
Также отдельно выделяют алиментарную дислипидемию, которая развивается при избыточном употреблении в пищу животных жиров.
Принято считать, что самой частой причиной вторичной дислипидемии у мужчин является злоупотребление алкоголем (вторичная ДЛП V типа), а у женщин – гипотиреоз (чаще ДЛП IIа и IIб типов).
Очень часто термин гиперлипидемия используется взаимозаменяемо с дислипидемией. Но это не совсем точно. Гиперлипидемия характеризуется высоким уровнем общего холестерина за счет повышения ЛПНП или триглицеридов. А при дислипидемии уровень общего холестерина может быть нормальным, но уровни его фракций будут измененными.
Дислипидемия – это исключительно лабораторный показатель, выявляемый при специальном анализе крови – липидограмме:
В зависимости от того, есть ли симптомы, указывающие на другие расстройства, могут понадобиться другие анализы, например измерение уровня глюкозы натощак, определение инсулинорезистентности, ферментов печени, креатинина, тиреотропного гормона и белка в моче.
Всем, кто старше 20 лет и не имеет сердечно-сосудистых заболеваний (ССЗ), Американская кардиологическая ассоциация рекомендует проверять уровень ОХС и ТГ каждые четыре-шесть лет. Если же есть факторы риска развития сердечных заболеваний (например, ожирение, сахарный диабет, низкий уровень ЛПВП, высокое кровяное давление), то придется проходить тестирование чаще. Если ранее была диагностирована гиперхолестеринемия, то после нормализации уровня общего холестерина всё равно необходимо сделать липидограмму, чтобы отследить уровень отдельных фракций липидов.
Детям обычно не нужно проходить тестирование на уровень ЛПНП. Но тем из них, кто подвергается большему риску (например, страдает ожирением, сахарным диабетом, гипертонией), липидограмма должна быть проведена впервые в возрасте от 2 до 10 лет.
В настоящее время для коррекции ДЛП используют ингибиторы ГМГ-КоА-редуктазы (статины), производные фиброевой кислоты (фибраты), никотиновую кислоту и ее современные лекарственные формы, секвентранты желчных кислот или анионообменные смолы, полиненасыщенные жирные кислоты (рыбий жир, омакор), ингибитор абсорбции ХС в кишечнике (эзетимиб).
Чаще всего рекомендуются статины (например, аторвастатин, симвастатин, флувастатин, церивастатин, розувастатин). Они помогают снизить уровень ЛПНП, препятствуя производству холестерина в печени, улучшают функцию эндотелия. Во время терапии необходимо контролировать липидные параметры, печеночные и мышечные ферменты (АЛТ, ACT, КФК) 1 раз в 3 месяца в течение первого года терапии, а в последующем не реже одного раза в 6 месяцев. В некоторых случаях вместо них или в дополнение к ним назначают другие препараты, например фибраты, омега-3-жирные кислоты.
Лечение дислипидемии должно всегда включать коррекцию основных проблем со здоровьем, которые повышают риск развития серьезных заболеваний, например высокое кровяное давление, сахарный диабет.
При недостаточной эффективности гиполипидемической лекарственной терапии могут использоваться инвазивные способы коррекции нарушений липидного обмена: плазмоферез и ЛПНПаферез.
Необходимо вести здоровый образ жизни, отказаться по возможности от вредных привычек, поддерживать свой вес на оптимальном уровне, сбалансированно питаться и не забывать о регулярных физических нагрузках.
Состояние липидного обмена у женщин с ранней менопаузой и гипотиреозом
Опубликовано в журнале:
Лечащий врач »» Март 2010, № 3
Л. Д. Белоцерковцева, доктор медицинских наук, профессор
Л. В. Коваленко, доктор медицинских наук, профессор
Е. В. Корнеева, кандидат медицинских наук, доцент
ГОУ ВПО Сургутского государственного университета ХМАО-Югры, Сургут
Ключевые слова: метаболический синдром, дислипидемия, первичные дислипидемии, вторичные дислипидемии, гипотериоз, заместительная гормотерапия.
Распространенность метаболического синдрома (МС) приобретает эпидемические масштабы, что требует интеграции различных медицинских специальностей с целью своевременной диагностики, эффективного лечения и профилактики. Нарушение липидного обмена (дислипидемии) является одним из основных факторов развития МС. У больных с МС часто наблюдается сочетание «традиционных» маркеров риска развития ишемической болезни сердца (ИБС) (повышение содержания холестерина (ХС), липопротеидов низкой плотности (ЛПНП), снижение уровня липопротеидов высокой плотности (ЛПВП)) с нетрадиционными — повышение концентрации триглицеридов (ТГ), малых модифицированных частиц ЛПНП (липопротеидов очень низкой плотности (ЛПОНП)), низкий уровень ЛПВП. В настоящее время доказано, что увеличение уровня ТГ, ЛПОНП и снижение уровня ЛПВП являются независимыми факторами ИБС, а также отражают эффект гиполипидемической терапии.
Дислипидемии классифицируются в зависимости от того, уровень каких именно липидов и липопротеидов выходит за пределы нормы. Согласно классификации Фредриксона (1967) выделяют 5 фенотипов дислипидемий. Для I типа характерно повышение хиломикронов, ТГ, ХС, для IIа типа — повышение ЛПНП, ХС (может быть норма), для IIб типа — повышение ЛПНП, ЛПОНП, ТГ, ХС, для III типа — ЛПОНП, ТГ, ХС, хиломикроны, для IV типа — повышение ЛПОНП, ТГ, ХС (может быть норма), для V типа — повышение ЛПОНП, хиломикроны, ХС, ТГ. Риск развития атеросклероза резко повышается для коронарных и периферических сосудов, начиная со IIа типа.
Но данная классификация не разделяет первичные и вторичные дислипидемии, не учитывает уровень ЛПВП и генетические дефекты, лежащие в основе многих нарушений липидного обмена. Дислипидемии могут характеризоваться только повышением содержания холестерина (изолированная гиперхолестеринемия), триглицеридов (изолированная гипертриглицеридемия), триглицеридов и холестерина (смешанная гиперлипидемия).
Первичные дислипидемии детерминированы единичными или множественными мутациями соответствующих генов, в результате которых наблюдается гиперпродукция или нарушение утилизации триглицеридов и холестерина ЛПНП или гиперпродукция и нарушения клиренса ЛПВП. Первичные дислипидемии можно диагностировать у пациентов с клиническими симптомами этих нарушений, при раннем начале атеросклероза (до 60 лет), у лиц с семейным анамнезом атеросклероза или при повышении содержания холестерина сыворотки > 240 мг/дл (> 6,2 ммоль/л).
Вторичные дислипидемии возникают, как правило, у населения развитых стран в результате малоподвижного образа жизни, потребления пищи, содержащей большое количество холестерина, насыщенных жирных кислот. Другой причиной вторичных дислипидемий может быть развитие таких заболеваний, как гипотиреоз, дефицит эстрогенов, сахарный диабет и т. д.
До 45–50 лет женщины имеют значительно меньший риск развития атеросклероза по сравнению с мужчинами, что во многом обусловлено защитными свойствами эстрогенов, поддерживающих концентрацию липидов в пределах оптимальных значений. Однако с резким наступлением дефицита эстрогенов возрастают факторы развития метаболических нарушений [1, 2]. Защитное влияние эстрогенов на обмен липидов состоит в следующем: повышается продукция больших, богатых ТГ частиц ЛПОНП, что сопровождается повышением уровня общих ТГ в крови; снижается содержание ЛПНП путем увеличения числа печеночных рецепторов к ЛПНП, что в последующем ведет к усилению их катаболизма; эстрогены могут тормозить активность печеночной триглицерид-липазы, что ведет к повышению уровня ЛПВП из-за задержки их клиренса.
Второй особенностью дефицита выработки эстрогенов яичниками является изменение уровня продукции гонадотропинов гипофизом и, в частности, повышение уровня фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), тиреотропного гормона (ТТГ). Распространенность манифестного гипотиреоза в общей популяции составляет около 2%, и он в 10 раз чаще встречается среди женщин [4]. Субклинический гипотиреоз (СГ) или минимальная тиреоидная недостаточность — это состояние, при котором, по данным гормонального исследования, определяется нормальный уровень свободного тироксина (T4) и повышенный уровень ТТГ. Субклинический гипотиреоз встречается чаще манифестного — его распространенность варьирует от 8% до 10% среди женщин [5]. Интересно заметить, что среди женщин с менопаузой распространенность СГ увеличивается прямо пропорционально уровню ХС: от 4% у женщин с низким уровнем ХС — до 10% у женщин с максимально высоким уровнем ХС. Кроме того, было показано, что у женщин в постменопаузе повышение уровня ТТГ на 1 мЕд/л сопровождается повышением уровня ХС на 0,09 ммоль/л (3,5 мг/дл) [5].
Дислипидемия, которая наблюдается при гипотиреозе, характеризуется повышением в сыворотке уровня ЛПОНП и ЛПНП, что обусловлено дефицитом тиреоидных гормонов, который приводит к снижению содержания рецепторов ЛПНП в печени и, вследствие этого, к уменьшению печеночной экскреции холестерина и, далее, к повышению уровня ЛПНП и ЛПОНП, богатых апо-В-липопротеинами [6]. Экспрессия рецепторов ЛПНП негативно регулируется внутриклеточным содержанием холестерина опосредованно стерол-связывающим регуляторным белком-2 (ССРБ-2). При длительно существующем гипотиреозе происходит нарушение структуры ЛПВП и нарушение обратного транспорта ХС, который является основным антиатерогенным процессом в организме человека [7]. В исследованиях, оценивающих эффекты заместительной терапии препаратами тиреоидных гормонов на уровень липопротеинов у пациентов с удаленной щитовидной железой, не было обнаружено изменения соотношения аполипопротеин (апо-С3) (ЛПВП)/апо-С3 (ЛПНП), которое позволяет косвенно оценить активность липопротеиновой липазы (ЛПЛ), что свидетельствует о том, что при гипотиреозе активность этого фермента не нарушается [7]. Наиболее выраженными антиатерогенными свойствами обладают ЛПВП; их уровень регулируется другим ключевым ферментом — печеночной липазой (ПЛ) [8]. Обмен липидами между липопротеинами осуществляет холестерин-эфирный транспортный белок (ХЭТБ), который переносит эфиры холестерина с ЛПВП на ЛПОНП, а триглицериды обратно в ЛПВП. Тиреоидные гормоны стимулируют утилизацию жиров, мобилизацию триглицеридов из жировой ткани и активируют ПЛ и ХЭТБ [6, 8]. ХЭТБ — плазменный белок, который, как указывалось ранее, опосредует обмен эфиров холестерина между липопротеинами и является ключевым фактором метаболизма ЛПВП и путей обратного транспорта холестерина. Следовательно, снижение активности ХЭТБ может приводить к нарушению этих процессов. Печеночная липаза (ПЛ) — гликопротеин, продуцируемый печенью, который способствует ремоделированию различных липопротеинов. При длительно существующем гипотиреозе может происходить существенное снижение активности ХЭТБ и ПЛ, которые обеспечивают примерно 30% обратного транспорта холестерина [8]. Кроме того, снижение активности ХЭТБ и ПЛ при гипотиреозе может привести к нарушению конверсии ЛПНП в ЛПВП [9]. В результате происходит повышение в сыворотке уровня ЛПОНП, апо-В, ЛПНП и ЛПВП.
Диагностика
Для оценки состояния гипоталамо-гипофизарной функции яичников у женщин с ранним выключением функции яичников необходимо провести исследование уровня ФСГ ЛГ стероидных гормонов — эстрадиола, прогестерона, андрогенов в сыворотке крови.
Диагностика гипотиреоза весьма конкретна и доступна. Она подразумевает определение уровня ТТГ и T4, при этом обнаружение изолированного повышения ТТГ (4,0–10,0 мМЕД/л при норме 0,4–4,0 мЕД/л) свидетельствует о субклиническом гипотиреозе, а одновременное повышение уровня ТТГ и снижение уровня T4 — о явном или манифестном гипотиреозе. Согласно рекомендациям Американской тиреоидологической ассоциации 2000 г., необходимо проведение скринингового исследования уровня ТТГ у всех взрослых в возрасте старше 35 лет с интервалом в 5 лет. Целесообразность популяционного скрининга обусловлена значительной распространенностью различных нарушений функции щитовидной железы. Кроме того, субклинический гипотиреоз может быть ассоциирован с обратимой на фоне заместительной терапии гиперхолестеринемией, особенно в тех случаях, когда уровень ТТГ превышает 10 мМЕ/л. Определение уровня ТТГ является точным, широко доступным, надежным и относительно недорогим тестом для диагностики любых вариантов нарушения функции щитовидной железы [3].
Диагностика дислипидемий производится на основании определения показателей ХС, ТГ, ЛПВП, ЛПНП и ЛПНП (табл. 1).
| Тип дислипидемии | ХС | ТГ | |
| IIA | > 5,2 ммоль/л | 5,2 ммоль/л | >2,0 ммоль/л |
| IV | > 5,2 ммоль/л | >2,0 ммоль/л |
В течение суток даже у здоровых людей имеются колебания содержания ХС на 10%; параметров ТГ — на 25%. Содержание ЛПНП рассчитывается по формуле Фридевальда: ЛПНП = холестерин — (ЛПВП + триглицериды/5), исходя из того, что ЛПНП — это количество холестерина, за вычетом холестерина, содержащегося в ЛПОНП и в ЛПВП. Количество холестерина в ЛПОНП равно триглицериды/5, так как концентрация холестерина в ЛПОНП составляет примерно 1/5 от общего количество липидов (табл. 2).
| Концентрация в сыворотке крови | Желательный уровень | Пограничный уровень | Высокий уровень |
| Общий ХС, ммоль/л | Ниже 5,2 ± 0,1 | 5,8 ± 0,6 | Более 6,5 ± 0,1 |
| ХС ЛПНП, ммоль/л | Ниже 3,5 ± 0,1 | 3,7 ± 0,3 | Более 4,0 ± 0,1 |
| ХС ЛПВП, ммоль/л | 1,5 ± 0,6 | 1,2 ± 0,2 | Ниже 1,0 ± 0,05 |
| ТГ, ммоль/л | Ниже 2,2 ± 0,1 | 3,1± 0,6 | 3,9 ± 1,5 |
| КАТ | 2,5 ± 0,5 | 5,5 ± 2,5 | Более 8,0 ± 0,05 |
Измерение липидного профиля натощак производится у лиц в возрасте старше 20 лет каждые 5 лет. При этом необходимо выявлять другие факторы риска развития кардиоваскулярных заболеваний (сахарный диабет, курение, артериальную гипертензию, семейный анамнез развития ИБС у родственников 1-й линии родства). Для оценки соотношения атерогенных и антиатерогенных фракций ХС использовали предложенный А. М. Климовым (1977) холестериновый коэффициент атерогенности, рассчитанный по формуле: КАТ = (общий ХС (ОХС) — ХС ЛПВП)/ХС ЛПВП.
Лечение
Учитывая частое развитие дислипидемий на фоне сочетания дефицита эстрогенов и тиреоидных гормонов у женщин, своевременно рекомендованная заместительная гормонотерапия позволяет снизить риск смертности от сердечно-сосудистой патологии на 9–13%.
Препарат Эутирокс относится к фармакологической группе препаратов гормонов щитовидной железы, действующее вещество которого левотироксин натрия (L-тироксин, L-T4). Терапия L-T4 при гипотиреозе справедливо считается «золотым стандартом». Действие препарата Эутирокс идентично действию естественного тироксина. Препарат отличается высокой биодоступностью (при пероральном приеме — более 80%) и хорошей переносимостью, с длительным периодом полужизни в плазме (около 7 суток). При приеме Эутирокса побочные эффекты практически отсутствуют и могут иметь место только в случае передозировки. Суточный ритм секреции тиреоидных гормонов практически отсутствует (вариация ото дня ко дню менее 15%). В связи с этим ежедневный прием препарата Эутирокс в одной и той же дозе легко моделирует их эндогенную продукцию. Препарат следует принимать утром натощак за 30–40 минут до еды, один раз в день, в одно и то же время суток и как минимум с интервалом в 4 часа до или после приема других препаратов или витаминов. Дозировки: 25, 50, 75, 100, 125 и 150 мкг. Качество жизни пациентов с гипотиреозом, постоянно получающих заместительную терапию препаратом Эутирокс, практически незначительно отличается от такового для лиц без гипотиреоза.
При манифестном гипотиреозе показана заместительная терапия левотироксином в средней дозе 1,6–1,8 мкг/кг массы тела пациента. Критерием адекватности указанной терапии является стойкое поддержание нормального уровня ТТГ в крови.
При субклиническом гипотиреозе рекомендуется: повторное гормональное исследование через 3–6 месяцев с целью подтверждения стойкого характера нарушения функции щитовидной железы; заместительная терапия левотироксином показана при стойком субклиническом гипотиреозе (повышении уровня ТТГ в крови более 10 мЕд/л, а также в случае как минимум двукратного выявления уровня ТТГ между 5–10 мЕд/л).
Критерием адекватности заместительной терапии субклинического гипотиреоза является стойкое поддержание нормального уровня ТТГ в крови.
Для лечения гипофункции яичников, при отсутствии противопоказаний, назначается заместительная гормональная терапия (ЗГТ) (Фемостон). Фемостон — это комбинированный двухфазный препарат для гормональной заместительной терапии, содержащий в качестве эстрогенного компонента микронизированный 17-бета-эстрадиол (1 мг) и в качестве гестагенного составляющего дидрогестерон (10 мг). Оба компонента химически и биологически идентичны эндогенным половым гормонам женщины, вырабатываемым в яичниках (эстрадиолу и прогестерону).
Эстрадиол восполняет дефицит эстрогенов в женском организме после наступления менопаузы и обеспечивает эффективное купирование психоэмоциональных и вегетативных климактерических симптомов, таких как приливы, повышенное потоотделение, нарушения сна, повышенная нервная возбудимость, головокружение, головная боль, инволюция кожи и слизистых оболочек, особенно мочеполовой системы (сухость и раздражение слизистой влагалища, болезненность при половом сношении).
Прием препарата Фемостон ведет к изменению липидного профиля в сторону снижения уровня общего ХС и ЛПНП и повышения ЛПВП. Дидрогестерон представляет собой гестаген, эффективный при приеме внутрь, который полностью обеспечивает наступление фазы секреции в эндометрии, снижая тем самым риск развития гиперплазии эндометрия и (или) канцерогенеза (повышающийся на фоне применения эстрогенов). Дидрогестерон не обладает эстрогенной, андрогенной, анаболической или глюкокортикоидной активностью.
После приема препарата внутрь микронизированный эстрадиол легко абсорбируется, в последующем метаболизируется в печени с образованием эстрона и эстрона сульфата. Эстрон сульфат подвергается внутрипеченочному метаболизму. Глюкурониды эстрона и эстрадиола выводятся преимущественно с мочой.
В организме дидрогестерон быстро абсорбируется из желудочно-кишечного тракта, полностью метаболизируется. Основным метаболитом дидрогестерона является 20-дигидродидрогестерон, присутствующий в моче преимущественно в виде конъюгата глюкуроновой кислоты. Полное выведение дидрогестерона происходит через 72 ч.
Показаниями для назначения препарата Фемостон являются: заместительная гормональная терапия расстройств, обусловленных естественной менопаузой или менопаузой, наступившей в результате хирургического вмешательства; профилактика остеопороза в постменопаузе.
До настоящего времени вопрос о влиянии терапии половыми стероидными гормонами на тиреоидный статус остается недостаточно изученным, имеющиеся в литературе данные по этому вопросу несколько противоречивы. Достоверно установлена лишь невозможность непосредственного влияния эстрогенов на гормонпродуцирующую функцию щитовидной железы в связи с отсутствием в ее ткани рецепторов к эстрогенам и прогестерону. Колебания уровней тиреоидных гормонов носят приспособительный характер в период адаптации к ЗГТ. Этот период у пациенток с гипотиреозом занимает около 6 месяцев, в то время как у женщин без патологии щитовидной железы, по данным литературы, длится в течение 3 месяцев, что может быть связано со снижением метаболизма в печени при недостатке тиреоидных гормонов. Повышение уровня T4 на фоне ЗГТ у женщин с первичным гипотиреозом в менопаузе можно объяснить увеличением чувствительности тиреотрофов к ТТГ эстрогенам. В данной ситуации ликвидация эстрогенного дефицита может повышать функциональную активность щитовидной железы при отсутствии глубоких необратимых изменений в ее ткани (табл. 3).
| Общий риск 5 ммоль/л (190 мг/дл). Рекомендации по изменению образа жизни и немедикаментозная терапия. Цель — снизить ОХС 5% | ОХС > 5 ммоль/л (190 мг/дл). Измерить натощак: ОХС, ХС ЛПВП, ТГ. Рассчитать ХС ЛПНП. Дать рекомендации по изменению образа жизни, немедикаментозной терапии | Через 3 месяца повторное исследование липидов |
| Через 3 месяца ОХС 5 ммоль/л, медикаментозную терапию | Цель — снизить ХС | |
| Через 3 месяца ОХС > 5 ммоль/л (190 мг/дл) и ХС ЛПНП > 3 ммоль/л (115 мг/дл). Продолжить следовать данным рекомендациям и начать медикаментозную терапию |
Литература:
1. Азизова Д. Ш. Состояние липидного обмена у женщин с синдромом посто- вариэктомии в условиях хронического йододефицита // Педиатрия. Спец. выпуск. 2003. С. 183–189.
2. Серебренникова К. Г., Чумакова Н. В., Конев М. В. Влияние заместительной гормональной терапии на некоторые метаболические процессы у женщин с хирургической менопаузой. Материалы Первого Российского конгресса по менопаузе, Москва, 10–12 сентября 2001 г. Климактерий. 2001; 3: 67.
3. Фадеев В. В. Современные концепции диагностики и лечения гипотиреоза у взрослых // Пробл. Эндокринол. 2004. № 2. С. 47–53.
4. Vanderpump M. P., Tunbridge W. M. Epidemiology and prevention of clinical and subclinical hypothyroidism // Thyroid. 2002. Vol. 12. P. 839–847.
5. Bindels A. J., Westendorp R. G., Frolich M. et al. The prevalence of subclinical hypothyroidism at different total plasma cholesterol levels in middle aged men and women: a need for case finding // Clin Endocrinol. 1999. Vol. 50. P. 217–220.
6. Shin D. J., Osborne T. F. Thyroid hormone regulation and cholesterol metabolism are connected through Sterol Regulatory Element-Binding Protein (SREBP-2) // J Biol Chem. 2003. Vol. 278. P. 34114–34118.
7. Dredecjus M., Masson D., Gautier T. et al. Low cholesteryl ester transfer protein (CETP) concentration, normal CETP activity in serum from patients with shortterm hypothyroidism. Lack of relationship to lipoprotein abnormalities // Clin Endocrinol. 2003. Vol. 58. P. 581–588.
8. Franco M., Castro G., Romero L. et al. Decreased activity of lecithin: acyltransferase and hepatic lipase in chronic hypothyroid rats: implications for reverse cholesterol transport // Mol Cell Biochem. 2003. Vol. 246. P. 51–56.
9. Zambon A., Bertocco S., Vitturi N. et al. Relevance of hepatic lipase to the metabolism of triacylglycerol rich lipoproteins // Biochem Soc Trans. 2003. Vol. 31. P. 1070–1074.