Дренирование малого таза что это значит
Дренирование полости малого таза
Дренирование малого таза под контролем ультразвукового исследования давно традиционно применяется в акушерстве и гинекологии. Эта процедура была впервые выполнена путем введения через свод влагалища иглы или катетера под контролем трансабдоминальной эхографии [138, 139].
Как правило, под контролем трансвагинальной эхографии выполняется одна из двух методик аспирации содержимого малого таза: простая аспирация (рис. 45.8) или аспирация с последующей установкой катетера на несколько дней. Применение катетера обеспечивает постоянное дренирование и часто используется для лечения тазовых абсцессов. Абсцесс сначала пунктируется иглой диаметром 14G, затем по игле, находящейся в абсцессе, вводится тонкий проволочный проводник. После этого игла удаляется и по проводнику вводится гибкий пластиковый катетер с перфорационными отверстиями. После этого проволочный проводник извлекается, а катетер присоединяется к дренажному мешку, который фиксируется к бедру пациентки. Ультразвуковое исследование выполняется через 2 и 4 дня после процедуры, и катетер удаляется, когда по нему перестает поступать отделяемое, а при ультразвуковом исследовании не выявляется увеличения количества жидкости в позадиматочном пространстве.
Серозоцеле представляет собой общий термин, используемый в акушерстве и гинекологии, для обозначения скопления жидкости в полости малого таза, отграниченного спайками. Также могут использоваться такие термины, как перитонеальные псевдо- кисты, мезотелиальные инклюзионные кисты и воспалительные кисты тазовой брюшины. Хотя патологическая физиология процесса их образования не очень хорошо понятна, была предложена общая теория. Нормальная циркуляция жидкости в полости малого таза, продуцируемой активными яичниками во время овуляции, подразумевает последующее всасывание ее брюшиной. Когда мезотелий брюшины поврежден, его всасывающие свойства снижаются и жидкость накапливается между спайками. От 30 до 100% женщин с подтвержденными серозоцеле имели в анамнезе операции на органах брюшной полости или малого таза. Несмотря на хирургическое опорожнение серозоцеле, риск рецидива достигает 30-50% [140].
М. Povena et al. [141] описали ряд показаний и методик дренирования жидкости, локализующейся в полости малого таза, под контролем эхографии. Они рекомендовали применять данную технику лечения только при больших скоплениях жидкости (размером более 5 см), в случаях их персистирования или если у пациентки выявляются клинические признаки инфекции. Они предложили выполнять дренирование путем простой чрескожной пункции иглой или путем катетеризации с сохранением катетера на месте в течение нескольких дней.
Трансвагинальное дренирование под контролем эхографии считается эффективным при лечении послеоперационных скоплений жидкости, поэтому несколько групп исследователей попытались лечить женщин с серозоцеле аналогичным образом. R. Sohaey et al. [142] выполнили рассечение спаек с пункционной аспирацией серозоцеле у 1 из 7 пациенток, у которых ранее применялся тот или иной вид консервативного лечения. В 1991 г. Е. van Sonnenberg et al. [143] опубликовали результаты лечения группы из 14 женщин, у которых по поводу тазовых абсцессов или скоплений жидкости было выполнено трансвагинальное дренирование с помощью иглы или катетера под контролем эхографии. У 12 из 14 пациенток лечение оказалось эффективным и оперативное лечение не потребовалось; операция была выполнена у 2 больных с персистирующими гнойными тубо- овариальными образованиями. M.Y. Chang et al. [144] сообщили об их опыте выполнения пункционной аспирации из трансвагинального доступа под ультразвуковым контролем у 2 пациенток с рецидивирующим серозоцеле: после эвакуации жидкости для уменьшения риска рецидивирования серозоцеле они применили склерозирующую терапию путем введения крахмала.
Дренирование скоплений жидкости в полости малого таза любой этиологии является легким малоболезненным вмешательством и хорошо переносится больными. Если после пункции не оставляется катетер, то процедура может выполняться амбулаторно или в приемном покое.
Дренирование малого таза что это значит
© Ф.Ш. Ахметзянов, В.И. Егоров, Н.Т. Шайхутдинов, В.В. Стрункин, Д.М. Рувинский, Ф.Ф. Ахметзянова, 2015
1 ГБОУ ВПО «Казанский государственный медицинский университет» МЗ РФ, г. Казань
2 ГАУ3 «Республиканский клинический онкологический диспансер М3 РТ», г. Казань
Ахметзянов Фоат Шайхутдинович — доктор медицинских наук, профессор, заведующий кафедрой онкологии, лучевой диагностики и лучевой терапии
420012, г. Казань, ул. Бутлерова, д. 49, тел.: (843) 292-45-29, +7-917-254-50-86, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Реферат. Гнойно-септические осложнения (ГСО) и несостоятельность швов колоректального анастомоза (КРА) являются одними из распространенных и грозных осложнений после операций по поводу рака прямой кишки (РПК). Наиболее часто эти осложнения встречаются при низкорасположенных опухолях прямой кишки и низких внутрибрюшных резекций. Основополагающим в профилактике и лечении таких осложнений является способ послеоперационного дренирования малого таза. Для дренирования малого таза в большинстве случаев используют пассивные дренажи, установленные через проколы в области промежности. В данной работе отражены результаты применения разработанной авторами дренажей и способа дренирования полости малого таза. Приведены результаты консервативного лечения несостоятельности швов КРА.
Ключевые слова: рак прямой кишки, аспирационное дренирование, гнойно-септические осложнения, несостоятельность швов КРА, дренаж «труба в трубе».
В Российской Федерации заболеваемость РПК за период 1998-2012 гг. выросла с 12,2 до 16,7 на 100 тыс. населения, а по г. Казани — 1990-2013 гг. — более чем на 83% [9].
Хирургический метод лечения РПК является основным, определяющим результаты лечения РПК. Наиболее распространенными ближайшими послеоперационными осложнениями являются гнойно-септические, такие как абсцессы и флегмоны малого таза, нагноения послеоперационных ран и перитониты, встречающиеся до 25% случаев [2, 13, 17, 20]. Одним из грозных послеоперационных осложнений является несостоятельность швов колоректального анастомоза, частота которой, по данным разных авторов, может достигать до 40% [2, 13, 19, 21, 22]. При этом отмечается, что риск развития несостоятельности швов КРА особенно высок при расположении анастомоза на высоте ниже 6 см от анокутанной линии [21]. В связи с высокой частотой несостоятельности швов КРА, распространено использование превентивных кишечных стом с целью временно отключить зону сформированного анастомоза от пассажа каловых масс, частота таких стом достигает до 84% [1, 7, 8].
Большую роль в профилактике ГСО играет дренирование полости малого таза. Наиболее распространенным способом ее дренирования, ставшим общепринятым в РФ, является использование однопросветных дренажей и установка их через прокол кожи в области промежности [11, 12]. При этом в 16,4% случаев наблюдаются гнойно-воспалительные явления со стороны полости малого таза [12].
Предлагаются множество способов лечения несостоятельности швов КРА. Наиболее распространенный — формирование разгрузочной двуствольной или одноствольной колостомы после разъединения анастомоза. Однако способ требует проведения релапаротомии с тотальной ревизией брюшной полости и санацией всей брюшной полости, что является травматичным вмешательством и повышает риск осложнений и летальности [3].
Брюсов П.Г. с соавт. [6], после диагностики несостоятельности швов КРА, предлагают формировать трансверзостому через минилапаротомию с дальнейшим проведением промывания раствором антисептика отключенной кишки и брюшной полости через трубку, введенную в отводящий отдел трансверзостомы, при этом промывные воды, попадающие через дефект в анастомозе в брюшную полость, выводятся по дренажам, введенным через разрезы в подвздошных областях к зоне анастомоза, в полость таза и боковые каналы брюшной полости. Лаваж проводят ежедневно до исчезновения примеси гноя в промывных водах. В последующем, в основном через полгода после релапаротомии, производят закрытие трансверзостомы.
Яновой В.В. с соавт. [16] проводят консервативное лечение несостоятельности швов толстокишечного анастомоза методом кишечного лаважа, что осуществляется следующим образом: при появлении клинических признаков несостоятельности швов анастомоза, при частичном его дефекте без явлений перитонита, трансназально устанавливают зонд в двенадцатиперстную кишку, по которому вводят 9-12 л изотонического раствора со скоростью 2,5-3 л в час, после чего зонд удаляют. Лаваж проводят однократно или дважды с интервалом в 10 дней.
Мы предлагаем иной метод дренирования полости малого таза после внутрибрюшных резекций с низкорасположенным КРА [5]. В забрюшинную часть полости малого таза через прокол передней брюшной стенки устанавливается двухпросветный аспирационный дренаж «труба в трубе» [4], с помощью которого происходит постоянная аспирация содержимого из полости малого таза вакуумным насосом. Благодаря высокой аспирационной эффективности дренажей, обусловленной специальной системой отверстий и создаваемому турбулентному потоку и способу установки дренажей происходит постоянная аспирация отделяемого из полости малого таза.
Промывание полости малого таза в послеоперационном периоде не проводится. Схема дренирования представлена на рисунке 1.
Рис. 1. Схема дренирования после низкой внутрибрюшной резекции прямой кишки с забрюшинным расположением КРА. Вид полости малого таза после восстановления целостности брюшины: 1 — дренажная трубка «труба в трубе», проведенная в полость малого таза забрюшинно через прокол передней брюшной стенки; 2 — брюшная полость; 3 — наружные подвздошные сосуды; 4 — забрюшинная часть полости малого таза; 5 — колоректальный анастомоз
Предлагаемый нами метод лечения несостоятельности швов КРА основан на использовании аспирационных дренажей «труба в трубе», установленных еще при операции в забрюшинную часть полости малого таза [4, 5]. При констатации факта клинически значимой несостоятельности швов КРА (поступление по дренажу отделяемого толстокишечного характера) оценивали состояние пациента. При отсутствии симптомов интоксикации и клиники перитонита (100% среди наблюдаемых нами пациентов) проводили консервативное лечение. Сразу делали посев отделяемого из забрюшинного дренажа на микрофлору и чувствительность к антибиотикам. Профилактически, до получения результатов бактериологического исследования, пациенту назначали антибиотики широкого спектра действия. После диагностики несостоятельности швов КРА назначали голод не менее чем на 3 суток при позднем появлении несостоятельности швов анастомоза (на 8-10 сутки), не менее чем на 1 неделю — при раннем (на 4-5 сутки).
Проводился мониторинг лейкоцитарной формулы и динамический клинический осмотр. Назначали инфузионную терапию и комбинированную энтеральную и парентеральную нутритивную поддержку на время голода. В дальнейшем проводилась оценка дефекта анастомоза с помощью водорастворимого йода, вводимого по двухпросветной трубке, установленной в полость малого таза. Именно этот метод является, по нашему мнению, наиболее щадящим для КРА по сравнению с ФКС и проктографией, а способ установки дренажа позволяет выполнить данное обследование достаточно информативно. После оценки дефекта анастомоза, в случаях отсутствия затеков и хорошем самочувствии больного, разрешали пить воду, бульоны. Сроки удаления дренажей индивидуальны. После удаления дренажа обычно отделяемого по отверстию не наблюдается, а еще через день больного выписывают из стационара.
Целью данного исследования было изучение эффективности применения разработанных нами двухпросветных дренажей «труба в трубе», устанавливаемых по разработанной нами методике для консервативного лечения несостоятельности швов колоректального анастомоза.
Материалы и методы
Анализу подвергнуты данные о 124 пациентах, которым на базе №2 РКОД МЗ РТ в период с января 2011 по январь 2015 гг. выполнялись внутрибрюшные резекции прямой кишки с формированием забрюшинного КРА с установкой двухпросветных дренажей в забрюшинную часть полости малого таза через прокол на передней брюшной стенке. Непрерывность толстой кишки восстанавливалась формированием КРА ручным или аппаратным способом. Ни одному пациенту превентивная кишечная стома не накладывалась.
Демографические, нозологические данные, детали операции, данные о послеоперационных осложнениях и летальности, гистологические данные внесены в электронную архивную базу. Предоперационные обследования включали такие обязательные методы диагностики, как фиброколоноскопия, УЗИ органов брюшной полости, малого таза, почек, рентгенография органов грудной клетки, ирригография, а для оценки дефекта анастомоза, как уже сказано выше, контрастное исследование полости малого таза через забрюшинный дренаж. Оцениваемые параметры включали в себя пол, возраст, ИМТ, физическое состояние по ASA, TNM опухоли, высоту расположения опухоли от ануса, объем операции, высоту расположения анастомоза от ануса, сопутствующая патология, размеры дефекта анастомоза (табл. 1).
Дренирование малого таза что это значит
Дренирование клетчаточных пространств можно производить либо через влагалище, либо через переднюю брюшную стенку. Дренирование через влагалище чаще всего производится при нагноении клетчатки заднего отдела параметрия.
Подготовка больной к операции дренирования клетчаточных пространств такая же, как и при пункции брюшной полости через задний свод влагалища. Вследствие резкой болезненности любых влагалищных манипуляций при этом заболевании необходима хорошая анестезия (наркоз).
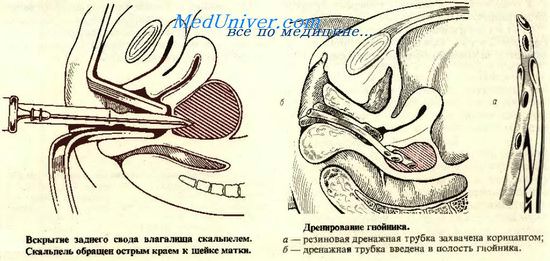
После производства пункции толстой иглой и получения гноя в ходе дренирования клетчаточных пространств, иглу не извлекают, а рядом и параллельно ей проводят в гнойник скальпель, обратив его режущую поверхность (во избежание ранения кишки) к шейке матки. Убедившись, что скальпель проник в полость гнойника, его вместе с иглой удаляют, а в образованное отверстие вводят изогнутый корнцанг, выпуклостью обращенный кзади. Бранши корнцанга раздвигают и тем самым расширяют кольпотомическую рану.
Не смыкая браншей корнцанга, в образованное отверстие на достаточную глубину вводят дренажную перфорированную резиновую трубку, захваченную другим корнцангом, как это показано на рисунке. Дренажная трубка оставляется в ране, а ее влагалищный конец рыхло обкладывается марлевыми йодоформными салфетками, что усиливает отсасывание; марлевые салфетки периодически меняются.
При распространении гнойного поражения околоматочной клетчатки кпереди и в стороны от матки или при поражении пристеночной клетчатки таза (пельвеоцеллюлит) с выходом гнойного инфильтрата кпереди над областью лона или выше пупартовой связки, производят дренирование гнойников через переднюю брюшную стенку.
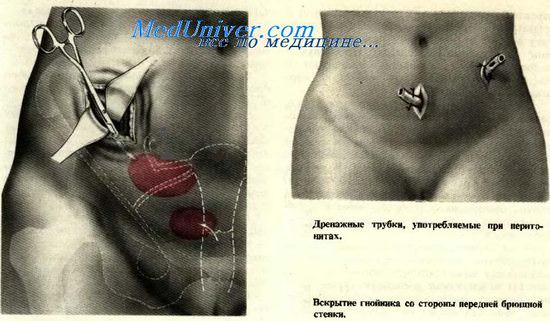
При расположении гнойника в области пупартовой связки разрез производится следующим образом: над выпуклостью инфильтрата, на 1,5—2 см выше и параллельно пупартовой связке на длину 6—8 см последовательно рассекают кожу, подкожную клетчатку, апоневроз наружной косой мышцы живота, частично внутреннюю косую и поперечную мышцу живота и поперечную фасцию. При этом обязательно пережимают, пересекают и перевязывают a. et v. epigastricae inferiores. Дальнейший путь к гнойнику прокладывают тупым путем (палец, корнцанг или желобоватый зонд). Проникнув в полость гнойника, отверстие расширяют и вводят окончатую резиновую трубку или марлевые выпускники.
При разлитом гнойном перитоните в ряде случаев приходится дренировать брюшную полость, для чего применяют срединную лапаротомию, дополнительно делают также еще по одному разрезу в боковых отделах живота несколько выше пупартовой связки. В нижние углы всех трех ран вводят марлевые выпускники. Полезным оказывается введение в эти же раны тонких (ниппельных) трубочек, через которые в брюшную полость можно вводить антибиотики.
В тех случаях, когда это возможно, весьма целесообразно дополнить дренирование брюшной полости через влагалище, проведя через малый таз во влагалище дренажную трубку. Производится это вмешательство следующим образом: помощник вводит во влагалище корнцанг и выпячивает в сторону открытой брюшной полости задний свод влагалища; хирург рассекает над корнцангом выпяченную брюшину прямокишечно-маточного углубления и ткани влагалищного свода и вводит в рану тампон или трубку.
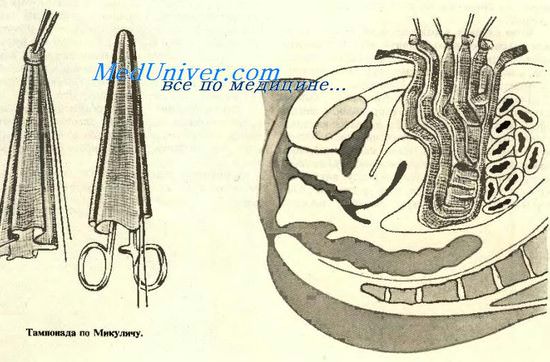
В тех случаях, в которых невозможно по тем или иным причинам удалить источник перитонита (обширное гнойное расплавление придатков, массивный инфильтрат), нередко приходится использовать тампон Микулича.
Техника приготовления и введения тампона следующая. Из марли со сторонами, равными 50 см, выкраивается квадрат. В центре квадрата марля прошивается крепкой шелковой нитью, и в этом месте тампон захватывается длинным зажимом, который поднимается вертикально: получается мешок, открытый книзу, внутри которого лежат шелковая нить и зажим. Края мешка, обернутые вокруг зажима, захватываются рукой, и в таком виде слепой конец мешка вводится в самый глубокий отдел малого таза (если была произведена задняя кольпотомия или удалялась во время операции матка — тампон подводится к влагалищной ране).
Открытые концы мешка раскладываются по боковым поверхностям таза, и тем самым изолируется малый таз от кишечника.
При дренировании клетчаточных пространств через открытый конец в мешок вкладывают 5—10 марлевых тампонов, каждый из которых имеет длину 1 м и ширину 4—5 см; верхние концы тампонов прошиваются шелковыми нитями, при этом с тем, чтобы их в последующем не перепутать, на нитях делают соответствующее номеру тампона число узелков (1, 2, 3, 4, 5 и т. д.).
По окончании введения тампонов из мешка удаляется зажим, и на поверхности оказываются толстая шелковая нить (наложенная ранее в центре марлевого квадрата), а также 5—10 нитей от внутренних тампонов и концы этих тампонов, лежащих внутри мешка.
Брюшная стенка после дренирования клетчаточных пространств зашивается узловатыми кетгутовыми (брюшина и мышцы) и шелковыми (апоневроз и кожа) нитями таким образом, чтобы отверстие с тампоном Микулича было шириной в 2—3 пальца. На рану брюшной стенки накладывается повязка.
В последующем, начиная с конца вторых суток после дренирования клетчаточных пространств, производят постепенное подтягивание тампонов, а с 3—4-х суток их удаляют по одному ежедневно, чтобы к 10-му дню были извлечены все еще оставшиеся внутренние тампоны, а на 10—12-е сутки удаляется основной мешок, для потягивания которого используется наложенная в центре его шелковая лигатура.
Для облегчения отделения основного мешка установленного в ходе дренирования клетчаточных пространств после удаления внутренних тампонов полость мешка промывается перекисью водорода, раствором фурацилина, стерильным вазелиновым маслом.
Заживление раны брюшной стенки из-за дренирования клетчаточных пространств после удаления тампона происходит вторичным натяжением.
Публикации в СМИ
Абсцесс малого таза
Абсцесс малого таза — абсцесс, локализующийся в наиболее низком отделе полости брюшины (у мужчин в прямокишечно-пузырном, у женщин в прямокишечно-маточном [дугласово пространство] углублениях) и возникающий как осложнение острых воспалительных заболеваний, травм или операций на органах брюшной полости.
Клиническая картина • Постоянные боли в нижних отделах живота • Тенезмы • Жидкий стул со слизью • Частое и болезненное мочеиспускание • Температурная кривая носит гектический характер • Симптомы раздражения брюшины, как правило, не выражены.
Диагностика • Пальцевое исследование через прямую кишку или влагалище (нависание сводов, резкая болезненность и уплотнение тканей [инфильтрат], иногда с размягчением в центре) • УЗИ органов малого таза • Пункция передней стенки прямой кишки или заднего свода влагалища в месте наибольшей флюктуации.
Лечение — вскрытие и дренирование полости абсцесса через переднюю стенку прямой кишки или задний свод влагалища, дезинтоксикационная и антибактериальная терапия.
Прогноз при одиночном абсцессе малого таза обычно благоприятный.
МКБ-10:• N73.5 Тазовый перитонит у женщин неуточнённый • K65.0 Острый перитонит
Код вставки на сайт
Абсцесс малого таза
Абсцесс малого таза — абсцесс, локализующийся в наиболее низком отделе полости брюшины (у мужчин в прямокишечно-пузырном, у женщин в прямокишечно-маточном [дугласово пространство] углублениях) и возникающий как осложнение острых воспалительных заболеваний, травм или операций на органах брюшной полости.
Клиническая картина • Постоянные боли в нижних отделах живота • Тенезмы • Жидкий стул со слизью • Частое и болезненное мочеиспускание • Температурная кривая носит гектический характер • Симптомы раздражения брюшины, как правило, не выражены.
Диагностика • Пальцевое исследование через прямую кишку или влагалище (нависание сводов, резкая болезненность и уплотнение тканей [инфильтрат], иногда с размягчением в центре) • УЗИ органов малого таза • Пункция передней стенки прямой кишки или заднего свода влагалища в месте наибольшей флюктуации.
Лечение — вскрытие и дренирование полости абсцесса через переднюю стенку прямой кишки или задний свод влагалища, дезинтоксикационная и антибактериальная терапия.
Прогноз при одиночном абсцессе малого таза обычно благоприятный.
МКБ-10:• N73.5 Тазовый перитонит у женщин неуточнённый • K65.0 Острый перитонит