Если отказали легкие что будет
Ателектаз легкого
Патологическое состояние, характеризующееся частичным или полным снижением объёма воздуха в лёгких, развивающееся в следствии полного или частичного спасения альвеол, называется ателектазом лёгких. Ателектаз легкого классифицируют в зависимости от этиологии, локализации поражения и происхождению. Происхождение патологии может быть врождённым или приобретенным. Исходя из участков поражения заболевание может классифицироваться как ациозное, дольковое, сегментарное, тотальное. Согласно причинам и сопутствующих развитию патологии факторам, выделяют обтурационный, компрессионный, контракционный и ацинарный ателектаз.
Патология может поражать как одно лёгкое, так и оба. Обтурационный, или обструктивный ателектаз представляет собой форму заболевания, характеризующуюся нарушением проходимости бронхиального дерева механической природы. Компрессионный ателектаз, или коллапс легкого диагностируется в случае сдавливания лёгочных тканей накопившимися в плевральной полости экссудатом, воздухом или гноем. Контракционная форма патологии наблюдается как следствие давления фиброзной ткани на альвеолы в субплевральных лёгочных отделах. Ацинарный ателектаз представляет собой патологию в следствии дефицита сурфактанта и диагностируется при респираторном дистресс-синдроме.
Кроме вышеперечисленных классификаций патологии, зачастую в пульмонологии можно встретить разделение ателектаза на послеоперационный и рефлекторный. Характер развития заболевания может определяться как острый и постепенный.
Как протекает ателектаз легкого?
Сам процесс развития заболевания разделяют на три основные этапа: начальный этап сопровождается спасением альвеол и бронхиол; далее наступает этап транссудации и локальной лёгочной отёчности; заключительным этапом патологического процесса является замещение функциональной ткани соединительной, начинает активно развиваться пневмосклероз. Природа развития ателектаза может быть довольно разнообразной, но основным фактором возникновения патологии является нарушение поступления кислорода в альвеолы, являющиеся основными отделами, отвечающими за газообмен в организме. Первичные или врождённые формы заболевания характерны для недошенных детей и зачастую возникают как следствие аспирации мекония. Вторичные или приобретённые формы патологии возникают по причине аллергических реакций, рефлекторных процессов, закупорке бронхов компрессионному внешнему давлению на лёгкое. Закупорка бронхиальных путей, в свою очередь, может стать следствием попадания в бронхи инородного тела, чрезмерному количеству секреторных выделений, эндобронхиального роста опухоли. Распространёнными причинами образования компрессионной формы патологии являются увеличенные лимфоузлы, плевральные опухоли, аневризма аорты и новообразования на средостении, гемоторакс и экссудативный плеврит. Выраженность симптоматики развития ателектаза легкого напрямую зависит от участка нефункционирующей лёгочной ткани. Ярко выраженной симптоматикой сопровождается острая форма развития тотального типа ателектаза, то есть когда патология поражает лёгкое полностью. Это сопровождается внезапной болью, соответствующей пораженному лёгкому части грудной клетки, непродуктивным кашлем, цианозом, снижением артериального давления, тахикардией. В случае нарастания дыхательной недостаточности увеличивается вероятность летального исхода.
Диагностика ателектаза легкого в Премиум клиник
Эффективность лечения любого заболевания зависит от своевременного его выявления и проведения точной диагностики. Наиболее информативным методом диагностики ателектаза легкого является рентгенологическое исследование. Результаты данного исследования позволяют врачу-пульмонологу точно определить объём поражённого участка лёгкого. В отдельных случаях рентгенологическое исследование может дополняться компьютерной томографией. Важную роль в определении метода терапии играет уровень снижения кислородного давления, который определяется при помощи исследования крови на газовый состав.
В качестве дополнительных к вышеуказанным методам исследования может проводиться ангиопульмонография, бронхография и рентгеноконтрастное исследование. Данные методы диагностики несут своей целью дифференцировать ателектаз от ряда схожих по симптоматике патологий, например, гипоплазии лёгкого. Консервативная терапия заболевания всегда включает использование противовоспалительных препаратов. Выбор препарата и его дозировку определяет лечащий врач. В случаях неэффективности медикаментозной терапии прибегают к хирургическим методам лечения, среди которых наиболее применяемым является резекция доли легкого, а в исключительных случаях и целиком всего органа.
Основная причина смерти при COVID-19 — острый респираторный дистресс-синдром. Объясняем, что это такое и почему он так опасен
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, альвеолы схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
Еще о кислороде в крови
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
В норме сама иммунная система со временем подавляет это воспаление, и человек выздоравливает. Но при инфицировании коронавирусом чаще, чем во многих других случаях, бывает, что тормозящие механизмы иммунной системы не срабатывают как надо. В худшем варианте развития событий это приводит к состоянию под названием «цитокиновый шторм». Тогда захватывается весь организм, и могут поражаться даже почки и сердце. И, конечно, кроме прочего, развивается ОРДС. Другими словами, в масштабных повреждениях может принимать участие уже не вирус, который запустил агрессивный ответ, а непосредственно иммунная система человека, которая вышла из-под контроля.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для нейромышечной блокады и — редко — оксид азота. Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.
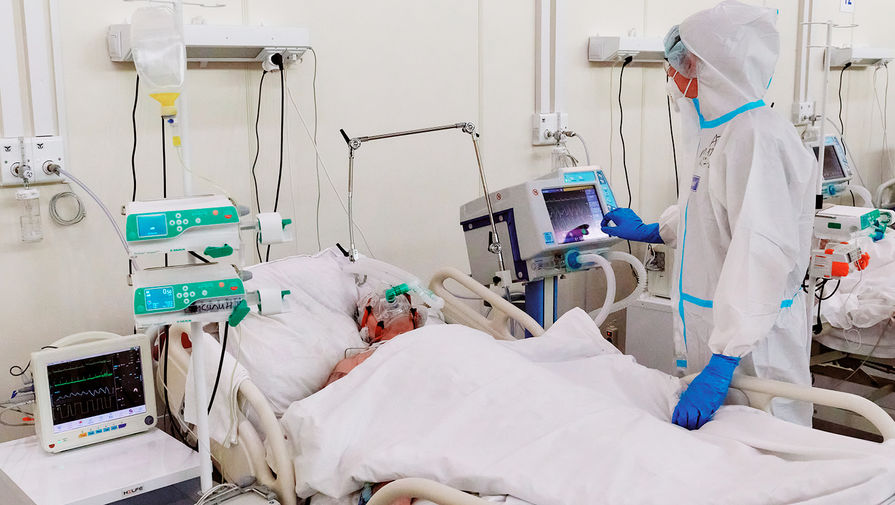
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.
Врачи оценили шансы на выживание у пациентов с полным поражением легких
«Держись, моя девочка»
В Иркутске врачам удалось вылечить беременную пациентку, болевшую коронавирусом со стопроцентным поражением легких. Девушка поступила в перинатальный центр на 32-й неделе беременности с высокой температурой и обширным очагом поражения органов дыхания. Чтобы спасти ребенка, медики решили сделать кесарево сечение – девочка родилась здоровой, в то время как ее мать отправилась в реанимацию. Там роженица провела около 50 дней, большую часть из которых ей приходилось дышать при помощи ИВЛ.
«Все время мы ее поддерживали. Рассказывали, что и зачем делаем. Говорили: «Держись, моя девочка». И она держалась. Она поразила своей стойкостью и стремлением выжить. Некоторые сдаются и говорят: «Будь что будет». А она не сдалась», — рассказывала РИА «Новости» заведующая отделением анестезиологии и реанимации №2 Иркутского городского перинатального центра Галина Шкандрий.
Сейчас девушка уже дома – 11 января ее выписали из больницы, так как вирус удалось победить. При этом, как отмечают медики, счастливый случай иркутской роженицы скорее исключение, чем правило.
«Согласно данным ВОЗ, беременные женщины подвержены более высокому риску развития тяжелых форм COVID-19 по сравнению с небеременными репродуктивного возраста. В случае тяжелого течения болезни беременные чаще нуждаются в переводе в отделение интенсивной терапии», — объяснила «Газете.Ru» акушер-гинеколог, эксперт команды приложения «Справочник врача» Мария Филатова.
Сама по себе коронавирусная инфекция не является показанием для кесарева сечения, однако ее тяжелое течение может не оставить врачам выбора. По словам врача-гинеколога Владимира Сурсякова, при стопроцентном поражении легких родить ребенка естественным путем очень трудно.
«В таком случае это будет последнее, что женщина сделает в своей жизни. Кесарево сечение – это единственный способ спасения в данном случае как для мамы, так и для малыша. Тут можно только поаплодировать врачам, которым удалось спасти две жизни в такой сложной ситуации», — заявил медик «Газете.Ru».
В целом развитие COVID-19 на поздних сроках беременности значительно ухудшает прогноз для матери и плода. Как объяснила акушер-гинеколог, генетик, кандидат медицинских наук Наталия Андронова, в таких условиях спонтанная родовая деятельность может резко усилить респираторный дистресс (воспалительное поражение легких — «Газета.Ru») у женщины с поврежденными легкими и привести к смерти.
В качестве примера врач привела случай смерти роженицы в Университетской клинике Нью-Джерси, США, описанный в журнале «The American journal of case reports». Тогда женщину на 37-й неделе беременности с подтвержденным COVID-19 госпитализировали только спустя пять дней после первых признаков родовой деятельности. В результате врачам пришлось провести кесарево сечение, однако спасти женщину не удалось – спустя 15 дней после операции она умерла.
«На основании представленного наблюдения авторы предлагают внести в клинические рекомендации по ведению беременных с COVID-19 плановое кесарево сечение в качестве оптимального метода родоразрешения», — сообщила Наталия Андронова «Газете.Ru».
Есть ли шансы выжить у пациентов со 100%-м поражением легких
Как показывает медицинская практика, случаи стопроцентного поражения легких при коронавирусе – не редкость. Так, к декабрю 2020 года только из Городской больницы Святого Георгия в Санкт-Петербурге выписали больше 60 таких пациентов. Самому старшему из выздоровевших после тяжелой болезни — 93 года.
Некоторым не помешали победить коронавирус даже сопутствующие заболевания. На сайте больницы врачи рассказали случай 72-летней пациентки с сахарным диабетом и сердечно-сосудистой патологией. Она поступила в стационар на шестой день после начала болезни, когда почувствовала нехватку воздуха при ходьбе по квартире.
«При первичной КТ при поступлении отмечалось поражение 60% легочной ткани. Контрольная КТ показала объем поражения легких уже 100%. Ее сумели «вытащить», не прибегая к ИВЛ с интубацией трахеи», — уточнили медики.
В том же декабре вылечиться удалось мужчине из Пензы, у которого из-за коронавируса и пневмонии было поражено 100% легких. На стационарном лечении он находился 1,5 месяца, еще несколько дней провел в реанимации. Теперь ему предстоит пройти длительную реабилитацию.
«Я очень благодарен врачам, всем медсестрам и медбратьям, санитарам — они меня спасли. Вы бы видели, как им самим тяжело работать. Пожалуйста, берегите себя, относитесь серьезно к тому, что нам говорят врачи о масках, дистанции и изоляции. Пережить такое, что пережил я, не пожелаю никому», — цитировал слова пациента местный минздрав.
В ноябре победить коронавирус, поразивший ее легкие полностью, смогла и 60-летняя жительница Уфы с лишним весом и диабетом. По словам врачей, во многом выжить ей помог позитивный настрой.
«Она поступила к нам со стопроцентным поражением легких, то есть у нее было тотальное поражение легких. Женщину сразу же перевели на аппарат ИВЛ, на котором она провела месяц. Если анализировать ее случай с холодным разумом, у нее практически не было шанса выжить, абсолютно никакого.
Но пациентка была настолько позитивно настроенной, настолько веселой, что она прямо зубами вцепилась в жизнь. Мы замечаем, что позитивные люди выходят с минимальными потерями из реанимации», — рассказывал «Башинформ» завотделением реанимации и интенсивной терапии больницы скорой медицинской помощи №22 Рустем Габидуллин.
Поможет только ИВЛ. Или нет?
Как отмечают врачи-пульмонологи, пережить стопроцентное поражение легких крайне тяжело. В таких случаях иммунная система «сильно» реагирует на болезнь — это состояние врачи обычно называют цитокиновым штормом.
«Оно проявляется лихорадкой, болью в голове и в поясничной области, затрудненным дыханием, иногда — тошнотой, рвотой, диареей, изнуряющим сухим кашлем», — рассказала «Газете.Ru» врач-пульмонолог ФНКЦ ФМБА России Анна Сотникова.
При этом думать, что при поражении легких на 100% человек совсем перестает дышать не стоит, подчеркнула терапевт-пульмонолог Марина Казакова:
«Процент поражения легких, который показывает КТ, не говорит о том, что эти участки легкого не участвуют в газообмене. Кроме того, полное поражение легких все же довольно редко встречается на фоне потока случаев заражения».
Основным фактором, влияющим на степень тяжести болезни, являются генетические маркеры. По словам Анны Сотниковой, сейчас выявлена только одна часть генома человека, которая увеличивает риск попасть в реанимацию при коронавирусе примерно на 60%. Это фрагмент третьей хромосомы длиной около 50 тыс. пар.
«Помимо этого, тяжелую переносимость болезни могут обеспечить сопутствующие заболевания у пациента — сердечно-сосудистые и онкологические заболевания, хроническая почечная недостаточность, обструктивная болезнь легких, инсульт, застойная сердечная недостаточность, астма, хронические заболевания печени, а также высокая вирусная нагрузка, которой не избежать при продолжительном тесном контакте с зараженным или носителем вируса», — пояснила медик.
Наиболее распространенным способом лечения таких пациентов является подключение к аппарату искусственной вентиляции легких.
«В таких случаях пациентов вводят в медицинскую кому, чтобы они спокойно умирали. Или выживали. В целом помочь тут может только ИВЛ», — заявил «Газете.Ru» ЛОР-врач, пульмонолог высшей категории Сергей Пурясев.
В особенно тяжелых случаях применяется также плазма переболевших пациентов с антителами, прошедшая патогеноредукцию, то есть обработку свободными радикалами, отметила Анна Сотникова. «Помимо этого, назначается множество препаратов и другие виды комплексной терапии, так что универсального средства от COVID-19 пока нет», — сказала она.
Терапевт-пульмонолог Марина Казакова, в свою очередь, также выделила метод ЭКМО — экстракорпоральной мембранной оксигенации. Его воздействие заключается в том, что при помощи специального оборудования врачи создают искусственную циркуляцию крови, которую насыщают кислородом и очищают от углекислого газа. По своей сути, аппарат выполняет функцию легких, пока врачи пытаются помочь пораженным органам.
По словам врачей, в 56–70% случаев ЭКМО помогает даже тем, кого не может спасти ИВЛ. Однако, согласно справке Минздрава, по всей России аппаратов ЭКМО всего 137, поэтому чаще всего в больницах прибегают к помощи ИВЛ.
«ЭКМО начинает применяться у пациентов, у которых газообмен с помощью ИВЛ уже невозможно исправить. В порядке эскалации терапии этот метод находится на вершине пирамиды: когда никакие другие способы не помогают, приходит его очередь», – рассказывал порталу «Медвестник» главный анестезиолог-реаниматолог МЧС России Даниил Щелухин.