Если в легких жидкость что делать и какие последствия
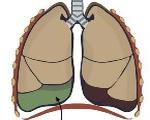
Гидроторакс
Гидроторакс – это синдром плеврального выпота, обусловленный накоплением жидкости невоспалительного происхождения (транссудата). Сопровождается тяжестью в груди, одышкой, цианотичным оттенком кожи, снижением толерантности к нагрузкам. Возможно сочетание с гидроперикардом, асцитом. Гидроторакс диагностируется по данным эхографии плевральных полостей, рентгеноскопии легких, диагностической пункции. Лечение подразумевает эвакуацию плеврального выпота на фоне диеты, медикаментозной патогенетической терапии или хирургического лечения основного заболевания.
МКБ-10
Общие сведения
Термин «гидроторакс» состоит из двух греческих корней: «hydor» – вода, «thorax» ‒ грудная клетка и в переводе буквально означает «грудная водянка». В отличие от плеврита, при котором выпот имеет воспалительное происхождение (экссудат), при гидротораксе в полости плевры скапливается невоспалительная жидкость (транссудат). Плевральные выпоты различного генеза диагностируются у 5-10% пациентов терапевтических стационаров. Около 30-40% из них приходится на кардиогенный гидроторакс.
Причины гидроторакса
Образование плеврального транссудата всегда вторично по отношению к основному заболеванию. В большинстве случаев гидроторакс сопутствует декомпенсированной сердечно-сосудистой патологии, реже – болезням печени, почек, эндокринной системы, средостения. В числе основных этиофакторов выступают:
Патогенез
Механизмы накопления плеврального транссудата могут быть различными. Застойные выпоты образуются в результате повышение гидростатического давления в системном круге кровообращения. Данный механизм реализуется при неэффективной сердечной деятельности ‒ правожелудочковой или бивентрикулярной недостаточности. Венозный застой создает условия для увеличения продукции и снижения резорбции транссудата. Более чем у 80% пациентов с ХСН выпот имеет двустороннюю локализацию. Транссудат чаще серозный, реже – серозно-геморрагический.
Диспротеинемический гидроторакс формируется при почечной, печеночной, белково-энергетической недостаточности. Вследствие гипоальбуминемии снижается онкотическое давление плазмы, происходит транссудация жидкости из сосудистого русла в полости тела и межтканевые пространства. При нефротическом синдроме выпот чаще двусторонний.
Гидроторакс при перитонеальном диализе, цирротическом асците развивается как следствие прямого движения жидкости из брюшной полости через щелевые пространства диафрагмы в грудную полость. Этому способствует ряд факторов: повышение внутрибрюшного давления, градиент давления между брюшной и плевральной полостями, снижение онкотического давления. Печеночный гидроторакс в 85% случаев имеет правостороннюю локализацию, в 13% ‒ левостороннюю, у 2% больных – билатеральную. Гидроторакс при неоплазиях средостения связан с сосудистой компрессией, вызывающей локальное нарушение лимфо- и кровооттока.
Транссудат представляет собой прозрачную бесцветную или слегка желтоватую жидкость. Для него характерен удельный вес Автор: Холмогоров М.М., терапевт
Отек легких
Отек легких – это патологическое, очень серьезное состояние, которое характеризуется выходом транссудата в легочную ткань. В результате нарушается газообмен, что приводит к серьезнейшим последствиям вплоть до летального исхода.
Неотложная помощь при отеке легких – единственное, что может повысить риски пациента на выживание и восстановление здоровья. Человеку в такой ситуации требуется немедленное участие врачей.
Сам по себе отек легких чаще всего является уже осложнением, которое сопутствует серьезным проблемам органов и систем организма, например, сердечно-сосудистой системы, ЖКТ и т.д.
Причины
На самом деле причин отека легких очень много – для разных заболеваний они свои. Назовем для примера несколько общих предпосылок:
Эти и многие другие причины не являются непосредственными факторами, способствующими развитию отека легких. Но на фоне подобных состояний он может развиваться, что обязательно учитывается при госпитализации со всем вышеперечисленным.
Разновидности
Есть разные варианты отека легких:
Очевидно, что для каждого варианта требуются свои действия. Если пациента еще можно спасти, скорость реагирования тут будет ключевым фактором.
Симптомы
Описывать симптомы отека легких можно только общими моментами, поскольку отдельные виды патологии протекают со смазанными характеристиками. К признакам относятся такие моменты:
Диагностика
Если симптомы отека легких не выражены, параллельно с неотложной помощью требуются дополнительные исследования:
Во многих случаях диагностика отека легких возможна сразу же – только по тем признакам, которые проявляются у больного визуально и без дополнительного обследования.
Лечение
Также дополнительно вводятся разные препараты: анальгетики, диуретики, средства, снижающие давление в малом круге кровообращения, препараты для сердца, антибактериальные средства и многое другое. Далее лечение отека легких, если приступ снят, сводится к тому, чтобы лечить основное заболевание, вызвавшее эту патологию.
Вопросы-ответы
Из-за чего происходит отек легких?
Факторов, которые способствуют развитию этой патологии, десятки. Они связаны с другими заболеваниями разных систем организма. Клинические рекомендации при отеке легких во многом обуславливаются ситуацией.
Может ли отек легких привести к смерти?
Да, риск летального исхода в случае такой патологии очень высок, а для молниеносной формы он является единственным возможным исходом событий. Это крайне опасное состояние, требующее немедленной профессиональной помощи.
Как лечить отек легких?
Это делают исключительно в медицинских учреждениях, чаще всего в реанимации. Все, что нужно знать про симптомы и лечение отека легких у взрослых либо детей, знают только врачи – патологию невозможно устранить без специальных знаний и навыков.
В чем особенности отека легких у детей?
В отличие от взрослых, у детей эта патология возникает намного реже по причине других болезней. Обычно в основе лежит аллергия или контакт с токсинами. Либо же причиной могут стать врожденные аномалии разных систем организма.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Результативность медицинской помощи при наличии жидкости в плевральной полости: оценка пациентом выполненного лечебно-диагностического пособия
Жидкость в плевральной полости скапливается либо вследствие поражения выстилающей ее плевры, либо в связи с общими нарушениями водно-электролитного обмена в организме. Первое возникает при воспалениях плевры, вызванных возбудителями инфекционных болезней
Жидкость в плевральной полости скапливается либо вследствие поражения выстилающей ее плевры, либо в связи с общими нарушениями водно-электролитного обмена в организме. Первое возникает при воспалениях плевры, вызванных возбудителями инфекционных болезней, при поражении ее неопластическими процессами, инфильтрации лимфоидной или миелоидной тканью. Второе нередко наблюдается при травме, цинге, при болезнях, осложняющихся сердечной недостаточностью, нефротическим синдромом и при некоторых других.
Дифференциальный диагноз скопившейся жидкости в плевральной полости может быть подразделен на два этапа. Вначале производится идентификация синдрома, т. е. определяется его отличие от других синдромов со сходными клиническими признаками, после чего выясняется причина нарушения.
Физические признаки скопления жидкости в плевральной полости общеизвестны. При выраженном ее скоплении перкуссия по задней поверхности грудной клетки выявляет по акустическим свойствам три зоны. Над верхушкой легкого определяется ясный легочный звук, а над его основанием — тупой. Между ними определяется зона тимпанического перкуторного звука. Тимпанит обусловлен частичным ателектазом легкого, потерявшего в значительной мере свое напряжение.
Голосовое дрожание над зоной тупого перкуторного звука ослаблено или не определяется. Над зоной абсолютной тупости дыхательные шумы также не определяются или ослаблены. Над зоной тимпанического перкуторного звука выслушивается, как правило, ослабленное бронхиальное дыхание. Везикулярное дыхание определяется над зоной ясного легочного звука.
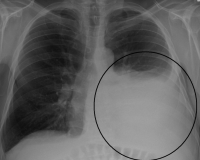
Несмотря на значительное число опознавательных признаков, диагноз «синдром жидкости в плевральной полости» нередко вызывает сомнения, большая часть которых исчезает после рентгенологического исследования. Диагностическую пункцию плевральной полости лучше производить после рентгенологического исследования. Она позволяет подтвердить наличие жидкости в плевральной полости и определить ее характер. Особенно часто дополнительные исследования приходится проводить для отличия синдрома жидкости в плевральной полости от пневмонии, опухоли легких и некоторых других болезней и синдромов.
Скопление жидкости в плевральной полости развивается вследствие повышенной проницаемости сосудов или механического нарушения их целостности. Повышенная проницаемость сосудов приводит к образованию транссудата. Воспалительное поражение плевры протекает с образованием экссудата. В зависимости от содержания форменных элементов крови экссудаты делятся на серозные, геморрагические и гнойные.
Причины скопления жидкости в плевральной полости:
Дифференциальный диагноз проводится с пневмонией, плевральными швартами, опухолью легкого или средостения, фибротораксом, эхинококковой кистой легкого, высоким стоянием диафрагмы.
Плевральная пункция относится к инвазивным методам диагностики и лечения. Процедура пункции достаточно болезненна и проводится под местной анестезией. К тому же данная манипуляция требует определенных практических навыков от медицинского персонала. Данный вид диагностики и лечения всегда вызывает эмоциональные переживания у пациента, его родственников и у медицинского персонала.
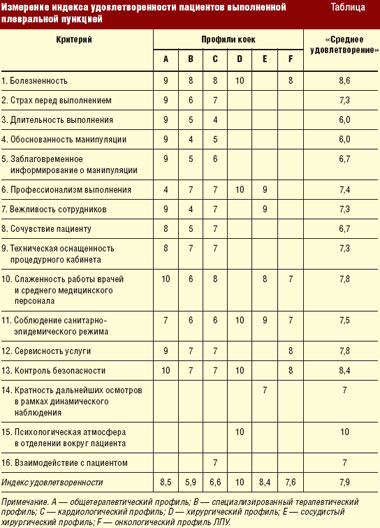
Нами выделены 16 показателей, связанных с оценкой больными деятельности медицинского персонала при проведении лечебно-дигностической плевральной пункции (табл.).
В процессе работы с больными нами разработан индекс удовлетворенности пациентов. Данный индекс отражает показатели, которые связаны с предлагаемыми медицинскими услугами и с взаимоотношениями между персоналом отделений и служб ЛПУ и пациентом.
Каждый пациент выбирает из предложенных показателей те, которые, по его мнению, являются наиболее важными. Эти показатели должны быть «взвешены», для того чтобы отразить относительные приоритеты и важность для определенных категорий пациентов. Затем, как показано в таблице, ежемесячно осуществляется процесс о6ратной связи в отношении удовлетворенности пациентов. Подразделения ЛПУ получают очки (от 1 до 10) по каждому из выбранных показателей; на основании полученных очков и подсчитывается степень удовлетворенности пациентов.
Пациенты хирургического, сосудистого хирургического и онкологического профилей оценивают преимущественно профессионализм выполнения манипуляции, слаженность работы врачей и среднего медицинского персонала, соблюдение санитарно-эпидемического режима и контроль безопасности инвазивного вмешательства.
Пациенты терапевтического, специализированного терапевтического и кардиологического профилей придают значение практически всем 16 предложенным для оценки критериям.
Самый высокий индекс удовлетворенности — 10,0 — имеют больные хирургических отделений.
Максимальное количество баллов выставляют пациенты по критериям «болезненность» и «контроль безопасности манипуляции» (среднее значение критериев соответственно 8,6 и 8,4), а так называемым лидером таблицы индекса удовлетворенности пациента стал критерий «психологическая атмосфера в отделении вокруг пациента» — 10,0.
Итак, следует отметить, что пациенты отделений различных профилей по-разному реагируют на те или иные аспекты выполнения пункции и по-разному их оценивают.
Больница же в целом постепенно «настраивается» на специфические показатели, которым придает значение пациент в процессе получения медицинской помощи.
Литература
А. Л. Верткин, доктор медицинских наук, профессор
И. В. Духанина, кандидат медицинских наук
МГМСУ, Москва
Жидкость в легких при онкологии
Жидкость в легких при онкологии может образовываться и при раке других органов, но для рака легких этот симптом патогенетически обусловлен целым рядом факторов. Метастазы в грудные лимфатические узлы препятствуют оттоку лимфы – вот почему в легких скапливается жидкость при онкологии других органов, или же вследствие потери белка и снижению онкотического давления тоже может возникать плеврит.
Жидкость в легких при раке может накапливаться как в ткани органа, так и в полости между плевральными листами. В любом случае, что отек легких, что плеврит, требует неотложной медицинской помощи.
Симптомы скопления жидкости при раке легких:
Юсуповская больница оказывает круглосуточную медицинскую помощь и высококвалифицированные специалисты, используя современную аппаратуру в любое время дня и ночи помогают больным раком легким. Опыт ведения таких пациентов позволяет высококачественно оказывать услуги как ухода, так и лечения, и реабилитации. Медицинский персонал оказывает все виды помощи, а палаты оборудованы для наиболее комфортного времяпровождения. При возникновении необходимости в диагностике, лечении, реабилитации нужно записаться на консультацию по телефону.
Почему в легких скапливается жидкость при онкологии
Проблема скопления жидкости состоит в том, что легкие не могут выполнять свои функции, а пациент чувствует острую нехватку воздуха. Причиною этого может быть:
Жидкость в легких при онкологии может накапливаться постепенно, а может накопиться и в течении нескольких часов. В любом случае это причина, чтобы начать диагностику и лечение.
Прогноз для жизни в случае скопления жидкости в легких
Прогноз для жизни в случае скопления жидкости в легких при онкологии будет зависеть от многих факторов. В каждом случае необходимо пройти обследование и начать лечение.
Диагностика данной патологии обычно не вызывает вопросов. Уже во время приема врач может проперкутировать и заподозрить отек или плеврит. Дополнительные методы, такие как рентгенография, ультразвуковое исследование и компьютерная томография помогу установить причину процесса.
Лечение может быть, как хирургическое, так и медикаментозное. В случае злокачественного плеврита методом выбора является плевроцентез, который обеспечивает отток путем прокола плевральной полости. Данная процедура оказывает быстрый эффект, но является симптоматической, так как просто улучшает состояние пациента. Но спустя какое-то время жидкость будет скапливаться снова и возникает необходимость повторного плевроцентеза. Но более современная операция плевродез обеспечивает долгосрочным эффектом, так как добивается склерозирования путем введения препаратов.
Медикаментозное лечение сердечными гликозидами, петлевыми диуретиками, нитратами и др. тоже дает хороший результат. При низком онкотическом давлении применяют инфузии белковых препаратов.
В случае правильного лечения прогноз для жизни в случае скопления жидкости в легких улучшается, как и качество жизни. В противном же случае при отсутствии правильно оказанной помощи счет идет на часы.
Точно сказать о продолжительности жизни пациента при скоплении жидкости в легких невозможно, но если это вследствие метастазирования, то речь идет не более чем о годе. Прогностически неблагоприятным считается развитие злокачественного плеврита.
В случае ранней диагностики и начала лечения известны случаи, когда даже при третьей стадии пациенты проживали десятки лет.
Диагностика, лечение и реабилитация в стенах Юсуповской больницы пройдут на высшем уровне и в окружении лучшего персонала. Врачи, несмотря на долгое время практики, продолжают познавать новшества, ищут решения, а все для того, чтоб помощь как можно больше пациентам. Оборудование современное, лучшие специалисты и вера в положительный результат – залог успешного лечения.
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов: