Дерматит на лице чем мазать
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.
В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.
Определение болезни. Причины заболевания
Причины себорейного дерматита:
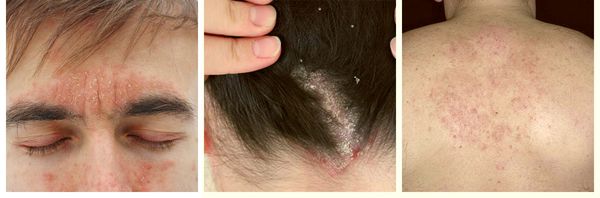
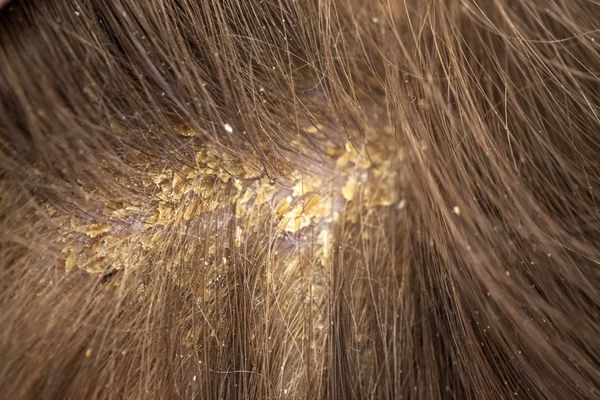
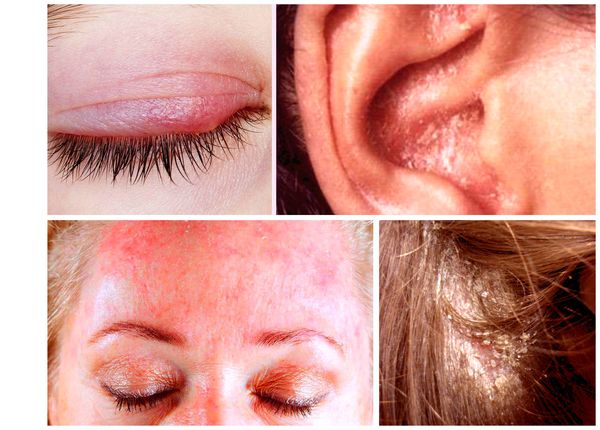
Симптомы cебореи
Симптомы себорейного дерматита:
Патогенез cебореи
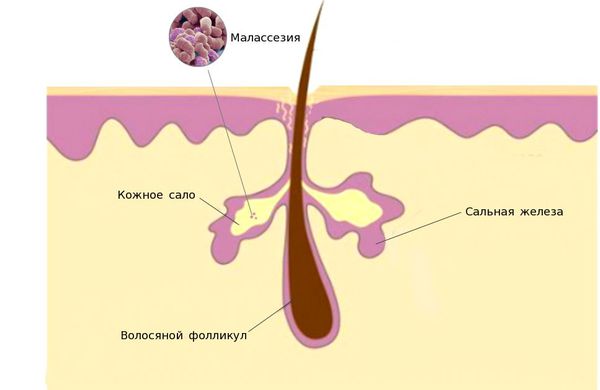
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
По локализации:
Стадии развития заболевания:
Выделяют такие клинические варианты данного заболевания:
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.
Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
К таким наружным средствам относятся «Пимафукорт», «Тридерм», «Тетрадерм». Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав «Циновита» — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь «Себипрокс» с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь «Сульсена» подходит для частого регулярного применения. Пасту «Сульсена» (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту «Сульсену» (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.
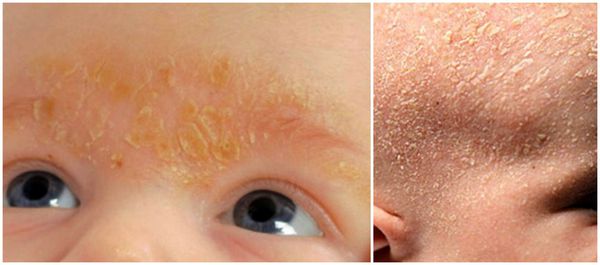
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют «Mustela» — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от «молочных корок».
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном «Неотанин» цинковой мазью, цинковой болтушкой.
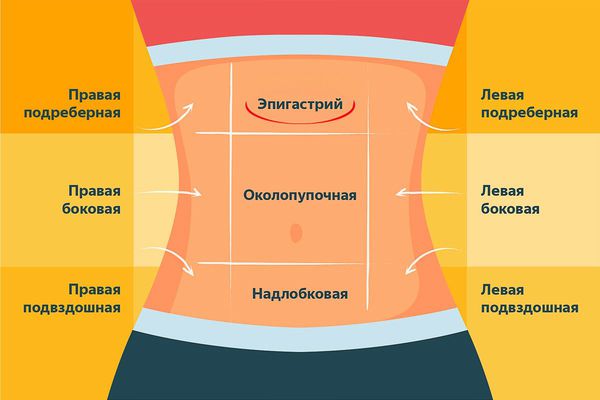
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, «Мезим», «Креон»).
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Дерматит: какой крем выбрать?
Эта проблема вызывает дискомфорт, а в некоторых случаях страх и растерянность. Симптомы дерматита могут влиять не только на здоровье, но и на работу и личную жизнь. Особенную настороженность он вызывает у молодых родителей, как и любая болезнь малыша.
Дерматитом принято называть любого рода проявления на коже отличающиеся от ее нормального состояния: покраснения, шелушение, зуд и так далее.
При появлении любых изменений необходима консультация специалиста. Стоит отметить, что 10% всех посещений дерматолога связанно именно с проявлениями дерматита. Чаще обращаются женщины в силу большего контакта с бытовой химией.
Типы дерматита
Выделяют две основных группы дерматита: контактный и аллергический.
По проявлениям контактный дерматит бывает:
Хронический-развивается постепенно при постоянном контакте с раздражителем в течении нескольких дней или даже лет. В данном случае причиной будут являть слабые раздражители такие как: бытовая химия, мыльные растворы, сухой воздух, пыль.
Аллергический дерматит это проявление сбоя в работе иммунной системы организма на один или несколько раздражителей проявляющееся воспалением.
Самые частые места проявлений:
Проявления острого контактного и аллергического дерматитов очень схожи это: покраснение, отек и высыпания в виде пузырьков и волдырей и «прыщиков». Так же будет ощущаться зуд, жжение, болезненность кожи. При аллергическом дерматите проявления не будут ограничиваться местом контакта кожи с раздражителем, реакция выходит далеко за ее пределы. Как следствие необходима обязательная консультация специалиста, для подтверждения верного диагноза и лечения.
При хроническом дерматите очаги выглядят не так ярко как при остром, но также имеют отек к которым могут присоединиться: трещины, гиперпигментация и повреждения целостности кожи, желание ее чесать и щипать. Даже после устранения воздействия раздражителя процесс может продолжаться до нескольких месяцев.
Для точного установления диагноза врачу будет необходимо подробно рассказать, как, когда и после чего возникло поражение кожи. Также будут проведены кожные пробы.

Лечение
Главной целью лечения является вернуть человеку прежний комфорт и состояние кожного покрова. Приоритет в лечении контактного дерматита это выявление раздражающего фактора и устранение его. При невозможности устранить контакт, к примеру при профессиональной необходимости, должна быть подобрана адекватная и надежная защита кожи (спецодежда, перчатки, защитные крема и мази). При простом контактном дерматите эффективность гормональных мазей и кремов недостаточно. Эффективность применения селективных ингибиторов альциневрина такролимуса и пимекролимуса при указанных в статье видах дерматита не доказана в ходе контролируемых исследований.
Бывает так, что к течению основного дерматита может присоединиться бактериальная инфекция. В этом случает стоит подключить дополнительную местную антибактериальную терапию:
При отсутствии результата при лечении аллергического дерматита возможно применение иммуносупрессивных препаратов циклоспорина, азатиоприна. Применение UV-B или PUVA-терапии.
Профилактикой дерматита является понимание того, что эта реакция пожизненная и даже кратковременного контакта нужно избегать.
Памятка по уходу за кожей рук при профессиональном контактном дерматите:
Занимаясь самолечением, можно нанести непоправимый вред своему здоровью, обязательно обратитесь к врачу и следуйте его рекомендациям.
Обзор лекарственных средств при атопическом дерматите
Снова, предлагаю, погрузиться, на мой взгляд, в важнейшую и актуальнейшую тему атопического дерматита. Постараюсь ответить на вопросы, что же такое атопический дерматит, каковы его причины развития, есть ли профилактические мероприятия и конечно, разберемся в группах и лекарственных средствах, используемые при данном заболевании.
По традиции, начинаем с физиологии. Что такое кожа и каковы ее основные функции?
Кожа покрывает тело человека, переходит в слизистую оболочку и в области естественных отверстий. Примерно вся кожа составляет 1,5-2 м2, а ее толщина (без подкожной жировой клетчатки) 0,5-5 мм.
Строение кожи
Кожа представлена тремя слоями:
-эпидермис;
-дерма (собственно кожа);
-подкожная жировая клетчатка
Эпидермис характеризует наружный слой кожи. Он подразделяется на пять слоев:
3. Зернистый слой представлен из 1-3 рядов клеток, содержащих зерна кератогиалина-белкового вещества, являющимися провеществом для кератина-рогового вещества;
4. Блестящий имеет 3-4 слоя клеток, которые содержат элеидин- промежуточное звено до образования кератина;
5. Роговой слой образован ороговевшими клетками. Это внешний слой кожи, он стойкий к воздействию окружающей среды, возбудителям инфекций. Верхний роговой слой постепенно отшелушивается.
Дерма (собственно кожа) представлена плотной волокнистой соединительной тканью и основным веществом. В этом слое много кровеносных сосудов, нервов, потовых и сальных желез, в нем располагаются корни волос и ногтей. Потовые железы очень значимы, с их помощью потом выделяется кроме воды, продукты обмена, мочевина, мочевая кислота и т.д. За счет деятельности потовых желез осуществляется терморегуляция.
Сальные железы выделяют кожное сало, которое состоит из эфиров холестерина, жирных кислот, белковых продуктов, гормонов и т.д. Таким образом образуется пленка для эластичности, уменьшения трения соприкасающихся поверхностей, ограничивая испарение воды с поверхности кожи. Еще за счет кожного сала кожа сама справляется со стрептококками и стафилококками. Питание кожи обеспечивается за счет развитой сети кровеносных и лимфатических сосудов. Нервные волокна отвечают за чувствительность кожи к болевым, холодовым, тепловым, химическим раздражениям.
Подкожная жировая клетчатка состоит из рыхлой соединительной ткани, петли которой заполнены жировыми дольками. В ней также имеются кровеносные сосуды и нервы.
Цвет кожи определяется пигментом- меланин, кровеносными сосудами и толщиной эпидермиса.
Функции кожи
-защита от вредных воздействий окружающей среды (механических, температурных и т.д.);
— препятствует попаданию в организм микробов. Обладает свойством –самоочищения, благодаря физиологическому шелушению и кислой реакции на поверхности;
-участие в водном, солевом, углеводном, белковом, жировом, витаминном обмене веществ;
— участие в газообмене, поглощая кислород и выделяя углекислый газ;
-защита от переохлаждения и перегревания (выделение через пот тепла и испарение его с поверхности кожи).
Возрастные изменения кожи
Давайте, представим новорожденного, его кожа словно бархатная, она тонкая и легко ранимая. Эпидермис в 2-3 раза тоньше в сравнении с взрослым, роговой слой развит слабо. А, что касается подкожной жировой клетчатки, то она в несколько раз толще, чем у взрослого. Кровеносная сеть развита хорошо, процессы терморегуляции несовершенны, именно поэтому маленькие дети легко перегреваются. В возрасте 6-8 лет детская кожа близка по строению к взрослой.
При старении происходит увядание, кровью снабжается хуже, ослабевают функции сальных и потовых желез, частично они атрофируются. В процессе старения, кожа теряет свою эластичность. Жировая клетчатка исчезает и может местами полностью исчезать. Возможно появление ороговевших участков, которые покрыты мелкими морщинами. В целом кожа становится более раздражительной, травмируемой, а процессы регенерации занимают продолжительное время.
Факторы, предрасполагающие к развитию кожных заболеваний:
-нарушение белкового, углеводного и жирового обмена;
-недостаток некоторых витаминов;
-нарушения функций нервной системы (нейродерматиты);
-нарушения функций эндокринной системы (себорея, угри);
-поражения сосудов и т.д.
В сумме воздействия внутренних, внешних факторов и способствующих факторов развиваются патологические процессы в коже: воспаления, кровоизлияние, нарушение пигментации, ороговения, гибель отдельных образований (сальных и потовых желез, волосяных луковиц), нарушение питание кожи.
Таким образом, появляются высыпания: пигментированные или воспалительные пятна разнообразных размеров и форм, узелки и узлы разных оттенков: от красного до коричневого. Возможно появление пузырьков с содержимым: кровянистым, серозным, гнойным и др. Высыпания часто покрыты корками, чешуйками, впоследствии на их месте могут оставаться рубцы. Площадь их разнообразна. Иногда высыпания сопровождаются зудом, жжением. Высыпания могут проявляться некоторые инфекционные заболевания (брюшной тиф, скарлатина и т.д.
Важно, что по характеру высыпаний только врач может определить и поставить правильный диагноз. Если игнорировать и не прибегать к лечению кожных болезней, то процессы могут осложняться и приводить к опасным последствиям.
В этой статье подробно остановимся на такой кожной болезни, как атопический дерматит.
Атопический дерматит (эндогенная экзема) — это кожное заболевание, которое характеризуется хроническим воспалительным процессом, сопровождается сильным зудом и появлением экзематозных высыпаний.
Про атопический дерматит можно сказать, что оно иммунозависимое заболевание и передается по наследству от родителей к детям, от матери чаще, чем от отца. В кодирующем гене, ответственному за поддержание кожного барьера, происходит мутация. Сама по себе такая генетическая мутация не является причиной заболевания.
Атопический дерматит развивается при наличии провоцирующих факторов:
2. продукты питания (сладкие десерты, копчёности, острые блюда, спиртные напитки);
3. медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона);
4. переохлаждение организма;
5. стрессовые потрясения.
Есть факторы, которые способны усугубить и обострить течение атопического дерматита:
1 Внешние факторы:
-климатические факторы (болезнь чаще возникает в скандинавских странах, в весенне-осенний период);
— при нарушении гигиены быта (дым, плесень);
— испарения растворителей (ацетон, скипидар);
— вредные условия труда (частое соприкосновение кожи с твёрдыми масляными частицами, агрессивными растворителями и моющими средствами).
2 Внутренние факторы:
-вирусные инфекции (СПИД, инфекционные гепатиты);
-заболевания желудочно-кишечного тракта (панкреатиты, инфекционные гастриты);
-заболевания эндокринной системы ( тиреотоксикоз, дисменорея, менопауза).
Симптомы атопического дерматита
Симптомы и их проявления зависят от возраста больного, его психического и физического состояния, уже имеющихся заболеваний. Также, атопический дерматит отличается фазами острого течения и периодами ремиссий. Обычно, болезнь развивается в раннем детстве, к школьным годам наступает период ремиссии, во время полового созревания снова, может наступить обострение.
Период обострения заболевания
В области высыпаний появляется шелушение, папулы, внешне напоминают красный плоский лишай, а в очагах наблюдается увеличением складок. Эти области увеличиваются, высыпания локализуются на коже сгибов локтевых и коленных суставов, лица, шеи и кистей рук. Хроническая экзема локализуется на тыльной стороне кистей, и не видоизменяется.
Далее может развиваться психосоматика и характеризоваться повышенной утомляемостью, раздражительностью, тревожностью.
Период ремиссии
Обычно после обострений наступают периоды ремиссии, у всех на разный период времени, кожа все равно сухая, шелушащаяся, бледная. Сама экзема более выражена и характеризуется «гусиной» кожей, шелушением кожи, складчатостью ладоней.
При отсутствии лечения и прогрессировании раздражающих факторов кроме свежих высыпаний могут присоединяться и вегетативные реакции кожи: усиление потоотделения на здоровых участках кожи; при механических воздействиях кожа приобретает беловатый оттенок.
Появляются такие симптомы, как:
-периорбитальные изменения (складки под нижними веками, тени);
-полиаденит (воспаление множества лимфоузлов) — возникает при тяжёлом течении заболевания.
Развитие атопического дерматита происходит при воздействии окружающей среды на кожу, при этом функции кожи нарушены и имеется нестабильность иммунной системы. Кожа становится проницаема для аллергенов, это происходит при дефекте генов, регулирующих строение рогового слоя эпидермиса.
Другими причинами нарушения кожного барьера являются:
-снижение уровня керамидов — липидов, которые ответственны за защиту кожи от агрессивного воздействия окружающей среды;
— увеличение протеолитических ферментов, которые способствуют скорому ответу клетки на раздражители;
— усиление электрокинетической активности клеток эпителия;
— при увеличенном выделении через эпидермис влаги.
Защитный барьер кожи страдает при воздействии клещей домашней пыли и золотистого стафилококка. При его нарушении, кожа- более проницаема для аллергенов, токсинов и раздражающих веществ. Если они проникают, то возникает патологический иммунный ответ, с участием Т-хелперов второго типа (Th2) — клеток, усиливающих адаптивную иммунную реакцию. Вследствие, продукция интерлейкинов усиливается и активируются В-лимфоциты, которые продуцируют иммуноглобулин Е (IgE). Так запускается аллергическая реакция. В картине крови мы может отмечать увеличенное содержание эозинофилов — лейкоцитов, способных защищать организм от аллергенов.
Расчёсывания на фоне иммунного ответа повреждают кожу и способствуют выработку провоспалительных цитокинов, что приводит к хроническому воспалению.
Нарушения эпидермиса являются причиной повышенного впитывания аллергенов, микробной колонизации кожи, еще происходит снижение порога чувствительности к холодовым и тактильным раздражителям.
Классификация атопического дерматита
Классификация основана на интенсивности поражений и зуда, выраженности развития заболевания:
Лёгкая степень
-проявляется у больных с высоким уровнем антител IgE к пищевым и пылевым атопенам.
-острая форма возникает в весенне-осеннее время, до 4 раз в год.
-характеризуется высыпаниями в виде очаговой экземы;
-локализуются прежде всего на коже шеи, лица и сгибах крупных суставов;
-кожа белого цвета в областях поражения;
-лечится топическими кортикостероидами и ингибиторами кальциневрина.
-профилактика: санаторно-курортное лечение.
Тяжелая степень
-проявляется у больных с сопутствующими заболеваниями при нормальном уровне антител IgE. Более подвержены женщины.
-может проявляться более 4 раз в год.
-характеризуется экзематозными высыпаниями
-локализуется на коже конечностей, туловища, лица и шеи. Подмышечные и бедренные лимфоузлы увеличиваются до размера лесного ореха и становятся плотными и малоболезненными. Щетинковые волосы бровей обламываются.
-лечение системная терапия иммуносупрессантами, кортикостероидами и селективной УФА.
Формы атопического дерматита
В зависимости от площади локализации различают:
-Ограниченная. Характеризуется пораженной кожей на шеи, локтевых и подколенных сгибов, тыльной стороне кистей и стоп, в области лучезапястных и голеностопных суставов, остальная поверхность кожи здорова. Зуд приступообразный.
-Распространённая. Характеризуется высыпаниями на коже предплечий, плеч, голеней, бёдер и туловище. Участки лихеноидных папул с расчёсами и корками, при этом границы поражения размытые. Зуд приводит к бессоннице.
-Универсальная (эритродермия). Характеризуется высыпаниями на обширной площади кожи (более 50 %), кроме ладоней и носогубного треугольника. Кожа ярко красного цвета, напряженная, уплотнённая, покрыта многочисленными трещинами, особенно в складках. Больных мучает нестерпимый зуд, приводящий к расчесам и травме. Щетинковые волосы обломаны в области бровей и усов. Часто такое течение, сопровождается повышением температуры до 38,2 °C, ознобом.
Методы диагностики атопического дерматита
Атопический дерматит не характеризуется глобальными изменениями в картине крови,поэтому диагноз выставляется по в симптомам с учётом критериев Rajka и оценки степени тяжести по шкале SCORAD.
Критерии Rajka; постановка диагноза- атопический дерматит осуществляется если у больного обнаружены три или более критерия:
-зуд;
-экземы;
-хроническое течение;
-наличие атопического дерматита у родственников.
-начало заболевания в детском возрасте;
-повышение IgE в сыворотке крови;
-сухость кожи и т.д.
Определение степени тяжести по шкале SCORAD осуществляется по сопоставлению таких критериев как зуд, и его интенсивность, выраженность (днем и / или ночью), бессонница.
Максимальный возможный балл — 103, означает наивысшую степень болезни (тяжелую).
Стадия заболевания характеризуется изменениями:
-сосудистые реакции на механическое раздражение;
-влажность кожи в очагах поражения (при обострении цвет кожи белый, кожа сухая, при ремиссии-смешанного цвета, с шелушениями, более увлажненная, при стадии выздоровления-влажность кожи умеренная).
Лечение атопического дерматита
Схемы лечения устанавливает врач с учетом тяжести и длительности заболевания. При легких формах обычно лечение проводят амбулаторно, при тяжелых- госпитализируют.
Основными задачами при лечении являются:
1 необходимо избавиться от зуда. Используют противовоспалительные, противозудные препараты, местные гормональные – топические кортикостероиды или ингибиторы кальциневрина;
2 коррекция сухости кожи, сосудистых и обменных нарушений. Это достигается путем устранения провоцирующих факторов: профилактика запоров и диареи. Использование антигистаминных, седативных и иммунокорригирующих средств. Также показана рефлексотерапия, облучение кожи ультрафиолетом, селективная фототерапия и фотохимиотерапия.
Важное значение имеет диетотерапия, которая проводится в 3 этапа:
Первый этап — диагностическая диета. Исключают те продукты, на которые предположительно развивается аллергия. При улучшении состояния больного данная диета назначается длительно. При ухудшении- переходят ко второму этапу.
Второй этап — лечебная диета. Исключаются провоцирующие факторы.
Третий этап — расширение рациона во время ремиссии.
Если атопический дерматит проявляется в младенческой форме заболевания, то при введении прикормов необходимо исключить: молоко, глютен, сахар, соль, бульон, консерванты, искусственные красители и ароматизаторы. Благотворно использование в пищу безмолочные каши промышленного производства, такие, как гречневая, рисовая и кукурузная; из овощей преимущество отдают: кабачкам, патиссонам, капусте. Белковая часть рациона включает пюре из мяса кролика, индейки, конины и ягнёнка. Фруктовый прикорм состоит из зелёных и белых яблок. Соки рекомендуется давать только к концу первого года жизни.
Обзор лекарственных средств при атопическом дерматите
Различают общую, патогенетическую и местную терапию
Общее (традиционное) лечение проводится при легком течении и ограниченной форме атопического дерматита. При начальной фазе лечения применяют стандартную схему лечения, о которой говорилось ранее.
1 антигистаминные препараты (Тавегил, Фенистил, Ксизал, Кларитин и др.);
2 ферментные препараты (Фестал, Хилак-форте, Мезим-форте), биостимуляторы, иммуномодуляторы (по показаниям);
3 антиоксиданты;
4 мембраностабилизирующие средства (Кромогликат натрия);
5 лекарственная терапия сопутствующих заболеваний (по показаниям);
6 антидепрессанты (Депрес, Санапакс, Хлорпротексен и др.).
7 глюкокортикостероиды в форме таблеток, мазей, кремов, гелей используются в случаях тяжёлых обострений.
Патогенетическое лечение
Этот вид лечения назначают, когда нет эффекта от общей терапии и при осложнениях заболевания. К патогенетическим методам терапии относятся фототерапия (селективная фототерапия, ПУВА-терапия), циклоспорин А (сандиммун неорал) и глюкокортикостероиды. Невозможно представить лечение атонического дерматита без применения наружных средств, а в ряде случаев (легкое течение или ограниченная форма) они приобретают первостепенное значение.
Местная терапия
Зачастую местная терапия является основным видом лечения атопического дерматита.
Она заключается в использовании противовоспалительных, антипролиферативных и иммунодепрессивных средств.
При отсутствии положительной динамики в лечении активно применяют топически активные нестероидные иммуномодуляторы, таких как Пимекролимус (Элидел) и Такролимус.
Прогрессом в лечении атопического дерматита можно считать появление кортикостероидов нового поколения, таких как негалогенизированные эфиры (Предникарбат, Метилпреднизолона ацепонат, Мометазона фумарат). Они оказывают значительный противовоспалительный эффект с минимальными побочными действиями.
Примером нестероидных иммуномодуляторов является препарат Элидел в виде 1% крема. Он может применяться у детей с 3-месячного возраста. Показан при средней и легкой степени атопического дерматита. Необходимым условием эффективного лечения кремом «Элидел» является его сочетанное применение с увлажняющими и смягчающими средствами. Крем назначают на все пораженные участки кожи. Также эффективен Такролимус (мазь «Протопик»).
В качестве макролидного иммуносупрессанта рекомендуется Циклоспорин, который отличается наибольшей активностью при системном применении.
Эфирные масла ментола (листья мяты перечной) и камфары назначают в качестве противозудных средств, охлаждающих средств. Противопоказаниями является детский возраст из-за возможного токсического и раздражающего действия.
Системная терапия
При осложнении заболевания, системная терапия является наиболее подходящей.
При тяжелых формах назначается Циклоспорин (сандиммун неорал). При положительной динамике лечения возможен возврат к местной терапии. Первичные побочные эффекты: нефротоксичность и гипертензия, поэтому обязательно наблюдение врача и корректировка или отмена данного препарата.
Системный препарат Такролимус в форме таблеток эффективен при псориазе, но его применение при атопическом дерматите формально недостаточно исследовано.
Азатиоприн часто применяют при тяжелых дерматологических заболеваниях в качестве иммуносупрессивного средства. Он хорошо переносится, редко в качестве побочных явлений возникает тошнота и рвота.
Лечение атопического дерматита у детей
В качестве основного лечения применяют наружную терапию с использованием различных лекарственных средств. Главными задачами являются:
— устранение зуда;
— устранение воспалительных изменений;
— восстановление водно-липидного слоя кожи.
Используют следующие группы лекарственных средств:
1 Местные глюкокортикостероиды (Целестодерм, Элоком, Локоид, Дермовейт, Кутивейт)
Являются наиболее эффективными препаратами в начальных стадиях заболевания. Длительность использования данных препаратов не должна превышать двух недель. В противном случае опасны такие осложнения как: образование стрий-полос на коже белого или розового цвета; появление «сосудистых звездочек» на коже; атрофии кожи- потеря эластичности;
3 Эмоленты (линейка Атодерм, Локобейз, А-Дерма, Программа Авен, Средства Мюстела, Программа Липикар, Фридерм, Эмолиум)
Это средства лечебной косметики, которые ухаживают за кожей и предотвращают сухость кожи. Устраняют сухость кожи, снижая зуд. Используются при острых формах и при периодах ремиссии. Эмоленты выпускаются в виде лосьонов, термальной воды, кремов и мазей. Использование той или иной лекарственной формы зависит от стадии болезни. При остром процессе, если есть мокнутие, используют подсушивающие средства (термальная вода, лосьоны). Если нет мокнутия, то возможно использование масел для ванны. После купания нужно нанести крем-эмолент. При выздоровлении необходимо продолжать использовать эмоленты на кожу после купания. Если перестать следить за кожей, то заболевание может обостриться снова.
Хочется закончить на оптимистичной ноте, так как, атопический дерматит- это заболевание, откликающиеся на лечение. И при четком следовании назначений врача и поддерживающей диеты, возможна практически полная ремиссия.