Дппг что это такое
Дппг что это такое
В первую очередь необходимо информировать пациента о механизме возникновения доброкачественного пароксизмального позиционного головокружения (ДППГ) и благоприятном прогнозе. Это уменьшит ненужные страхи и подготовит пациента к лечению. Существуют два консервативных подхода к лечению, которые направлены на перемещение подвижных отолитов из заднего полукружного канала назад в эллиптический мешочек,— маневры Эпли (Epley) и Семонта (Semont).
Оба метода весьма эффективны для временного прекращения приступов доброкачественного пароксизмального позиционного головокружения (ДППГ) заднего канала, но не влияют на частоту рецидивов в последующем (у большинства пациентов рецидив заболевания возникает через несколько месяцев или чаще через несколько лет).
• Эпли предложил процедуру репозиции отолитов, во время которой задний полукружный канал вращается кзади в плоскости его ориентации. Маневр состоит из серии последовательных изменений положения головы, во время каждой из которых она смещается приблизительно на 90°. Для наблюдения за нистагмом пациент должен держать глаза открытыми.
(1) Пациента усаживают на кушетку, его голова должна быть повернутой в пораженную сторону на 45°.
(2) Быстро укладывают пациента, причем его голова должна свешиваться с кушетки, как при пробе Дикса-Холлпайка.
(3) Поворачивают голову пациента на 90° в противоположную сторону, голова по-прежнему должна свисать с кушетки.
(4) Одновременно поворачивают голову и туловище пациента на 90° (его лицо должно находиться под углом 45° относительно плоскости пола).
(5) Усаживают пациента
Позиционный нистагм появляется во второй и третьей позициях и направлен в сторону перемещения головы, что свидетельствует о последовательном перемещении частиц по направлению к эллиптическому мешочку и эффективности процедуры. Частая причина неэффективности процедуры — недостаточно быстрое перемещение головы при переходе от одной позиции со свисающей головой к другой, что позволяет частицам смещаться кзади по направлению к купулярному концу полукружного канала.
Ранее рекомендовали вибрационное воздействие на сосцевидный отросток во время маневра, а также сохранять вертикальное положение в течение 48 ч после успешной процедуры, однако в настоящее время выяснилось, что эти дополнения не улучшает исхода.
• Маневр Семонта заключается в быстром перемещении головы на 180° в плоскости заднего полукружного канала. Врач стоит перед сидящим на кушетке пациентом, голова которого должна быть повернута на 45° в противоположную пораженному лабиринту сторону. Затем пациента быстро переводят в положение на боку в сторону пораженного лабиринта. В этом положении обычно появляется головокружение с ротаторным нистагмом, направленным к пораженному (нижнему) уху.
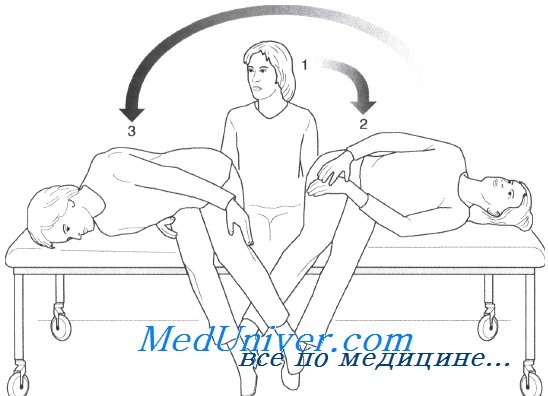
Все движения необходимо выполнять быстро. В течение всей процедуры голова пациента должна быть повернута на 45° в здоровую сторону. (1) Усаживают пациента на кушетку, его голова должна быть повернута на 45° в здоровую сторону.
(2) Укладывают пациента на пораженную сторону, продолжая удерживать голову повернутой на 45°; выжидают 1 мин.
(3) Быстро перемещают пациента на другой бок, по-прежнему удерживая его голову повернутой на 45°, и выжидают 2 мин, а затем усаживают его.
После удержания пациента в этом положении в течение 1 мин его быстро перемещают на другой бок, все так же удерживая голову повернутой на 45° в противоположную поражению сторону. Маневр эффективен, если при этом вновь появляются головокружение и нистагм в сторону пораженного (теперь верхнего) уха. Неэффективность лечения может быть обусловлена недостаточным поворотом головы в сторону и слишком медленным перемещением пациента с одного бока на другой.
При правильном выполнении маневры Эпли и Семонта очень эффективны. После первой же процедуры полное излечение достигается в 50—70%. Если позиционное головокружение и нистагм все еще сохраняются, маневры следует немедленно повторить, что увеличивает эффективность лечения до 80—90%. Эффективность позиционных маневров подтверждена в контролируемых исследованиях. При неэффективности маневра Эпли можно выполнить маневр Семонта и наоборот.
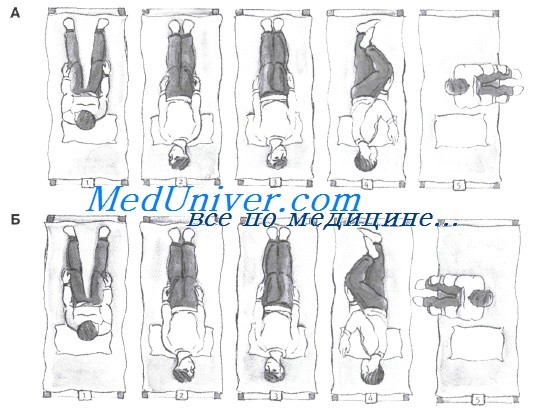
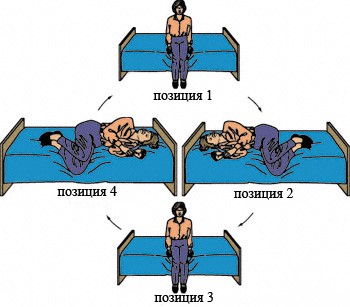
А. (1) Исходное положение: сидя в кровати с головой, повернутой на 45° влево. Поместите подушку таким образом, чтобы в положении лежа на спине она оказалась у вас под плечами.
(2) Откиньтесь быстро назад так, чтобы плечи оказались на подушке, шея была разогнута, а голова свисала (опиралась) на кровать. В этом положении пораженное (левое) ухо находится внизу. Подождите около 30 с.
(3) Поверните голову на 90° вправо, не поднимая ее, и подождите еще 30 с.
(4) Повернитесь на правый бок (то есть на 90°), поворачивая одновременно и голову, и подождите еще 30 с.
(5) Сядьте на правый край кровати. Этот маневр следует выполнять 3 раза в день. Повторяйте процедуру ежедневно до исчезновения позиционного головокружения на 24 ч.
Б. (1) Исходное положение: сидя в кровати с головой, повернутой на 45° вправо. Поместите подушку таким образом, чтобы в положении лежа на спине она оказалась у вас под плечами. (2) Откиньтесь быстро назад так, чтобы плечи оказались на подушке, шея была разогнута, а голова свисала (опиралась) на кровать. В этом положении пораженное (правое) ухо находится внизу. Подождите около 30 с. (3) Поверните голову на 90° влево, не поднимая ее, и подождите еще 30 с. (4) Повернитесь на левый бок (то есть на 90°), поворачивая одновременно и голову, подождите еще 30 с. (5) Сядьте на левый край кровати. Этот маневр следует выполнять 3 раза в день. Повторяйте процедуру ежедневно до исчезновения позиционного головокружения на 24 ч
Если во время диагностической позиционной пробы у пациента возникает тошнота, перед проведением лечебного маневра ему следует назначить вестибулолитический препарат. Иногда при удалении отолитов из пораженного заднего полукружного канала они случайно попадают в другой канал, что приводит к появлению соответствующего варианта ДППГ. Поэтому нужно быть готовым к проведению маневра по элиминации отолитов из соответствующего полукружного канала.
При недостаточной эффективности маневров Эпли и Семонта либо при частых рецидивах можно использовать модифицированную процедуру Эпли для самолечения в домашних условиях. При адекватном выполнении у большинства пациентов симптомы исчезают в течение нескольких дней. Этот маневр можно использовать с диагностическими целями у пациентов с подозрением на ДППГ, но отрицательными результатами пробы Холлпайка.
Пациенты могут идентифицировать пораженный лабиринт во время выполнения первого этапа процедуры, который фактически аналогичен позиционной пробе Холлпайка. Возникновение головокружения при переходе из положения сидя в положение лежа на правом боку свидетельствует о поражении правого лабиринта. При частых рецидивах пациентам рекомендуют избегать положений, при которых голова опускается ниже горизонтальной плоскости, так как это может способствовать повторному попаданию отоконий в задний полукружный канал.
Хирургическое вмешательство на заднем полукружном канале показано только при стойком ДППГ и неэффективности повторных позиционных маневров (что наблюдают крайне редко). Эффективно как тампонирование заднего полукружного канала (трансмастоидальный доступ), так и рассечение заднего ампулярного нерва (доступ через среднее ухо), позволяющее полностью избавить пациента от ДППГ заднего канала.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дппг что это такое
Как работает вестибулярный аппарат
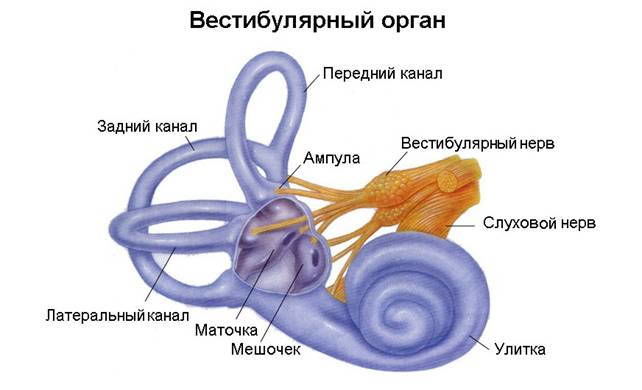
Главным органом, отвечающим за равновесие и направление движения тела, является вестибулярный аппарат. Он состоит из полукружных каналов, а также жидкости, которая называется эндолимфой. Она заполняет их внутреннее пространство. Кроме того, присутствует комплекс реснитчатых клеток, воспринимающих колебания жидкости, а также образующих сигналы в ЦНС.
Орган равновесия располагается внутри височной кости, контактирует с внутренним ухом. При перемещении головы начинает смещаться эндолимфа. Ее колебания задевают, активируют чувствительные клетки (рецепторы). Они генерируют нервные импульсы, которые по вестибулярному нерву поступают в центральную нервную систему, формируют сигнал о положении тела.
Причины ДППГ
Головокружение – это потеря равновесия, ощущение неуверенности в определении своего тела в пространстве. При ДППГ в одном из каналов скапливаются отложения карбоната кальция (отолиты). При вращении или поворотах головы совершается их смещение, а также раздражение чувствительных клеток, что провоцирует характерные симптомы.
Существуют другие причины развития головокружения:
Классификация
Выделяют вестибулярное и невестибулярное головокружение. В зависимости от локализации вестибулярное ДППГ бывает центральное или периферическое. Последнее протекает со слуховыми нарушениями или без них. Причинами невестибулярного головокружения являются:
По степени тяжести выделяют 3 вида:
Симптомы ДППГ
Диагностика ДППГ
При первичном обращении врач проводит сбор жалоб, анамнеза заболевания. Типичная клиническая картина, провоцирующие факторы помогают установить правильный диагноз.
Неврологический осмотр включает оценку центральной и периферической нервной системы, движение глаз, контроль рефлексов, чувствительности. Доктор проведет несколько проб для проверки равновесия, координации движений.
Например, специфичной для ДППГ является проба Дикса-Холлпайка. Доктор поворачивает голову больного на пораженное ухо и укладывает его на спину, откидывая голову под углом 45°. Результат оценивают по возникновению характерных: головокружения и нистагма. Врач определяет длительность, выраженность, характер угасания симптомов.
Из лабораторных методов обязательно назначают общий анализ крови, биохимический анализ крови. При затруднительном диагнозе или необходимости дообследования назначают МРТ головного мозга (с целью исключения других причин, вызывающих схожую симптоматику), КТ шейного отдела позвоночника, электронистагмографию. Возможна консультация терапевта, офтальмолога, эндокринолога.
Лечение ДППГ
Возможно повторение упражнений около 2-3 раз. Любой этап сопровождается головокружением. Каждый пациент индивидуален, поэтому в одном случае достаточно однократного выполнения маневра неврологом, а в другом – курс лечения. Из лекарственных препаратов могут применять противорвотные средства и гистаминомиметики (бетагистин).
В редких случаях при устойчивом к консервативной терапии заболевании может применяться хирургическое лечение, которое основано на преграждении полукружного канала. Это крайняя мера, так как любое вмешательство – это риск.
Доброкачественное позиционное головокружение или отолитиаз
Доброкачественное пароксизмальное позиционное головокружение очень распространенное заболевание, которое хорошо лечится специальными упражнениями в домашних условиях или с помощью одной врачебной манипуляции. Но многие пациенты о ДППГ от меня слышат впервые, ведь их в течение длительного времени безуспешно лечили от шейного остеохондроза или «плохих сосудов».
Причины доброкачественного позиционного головокружения.
С греческого языка термин отолитиаз дословно переводится «камни в ухе». Все знают о камнях в желчном пузыре, почках и даже слюнной железе. И мало кто слышал о камнях в ухе.
Во внутреннем ухе человека есть лабиринт, отвечающий за равновесие. По неизвестным причинам внутри лабиринта образуются камушки из кальция, которые свободно перемещаются внутри пораженного уха, раздражают вестибулярные рецепторы и посылают неправильные сигналы в головной мозг. А мозг в ответ отвечает головокружениями и вегетативными реакциями.
Как проявляется доброкачественное позиционное головокружение или отолитиаз?
• Внезапные сильные приступы системного головокружения возникают в определенном положении головы (при запрокидывании головы назад или наклоне вперед, при повороте в постели на какой-то один бок и др.). Больной старается избегать резких провоцирующих движений;
• Длительность приступов кратковременная, до нескольких минут;
• Частота от нескольких приступов в день до 1 раза в неделю;
• Максимальная выраженность по утрам, в течение дня обычно уменьшается;
• Сопровождается нистагмом, тошнотой и рвотой.
• Периоды обострения сменяются спонтанной ремиссией от нескольких месяцев до нескольких лет;
• Нет снижения слуха, шума в ушах и голове, повышения температуры, головной боли.
Диагностика ДППГ основывается на характерных жалобах пациента.
Для подтверждения диагноза используется провокационная проба Дикса-Холлпайка:
Пациент ровно сидит на кушетке с поворотом головы на 45° вправо. Затем резко укладываем его на спину, при этом голова свисает с кушетки, сохраняя разворот на 45° в правую сторону. Наблюдаем 30 секунд. Затем резко возвращаем в исходное положение сидя, сохраняя поворот головы на 45° в правую сторону.
Спустя 1-2 мин голову больного поворачиваем на 45° влево и повторяем то же самое, но противоположном направлении.
При выполнении пробы в направлении «больного» уха возникают нистагм, головокружение с тошнотой и рвотой.
Лечебные манипуляции при доброкачественном позиционном головокружении.
Специальные упражнения Брандта–Дароффа выполняются самостоятельно. При правильном выполнении возникают тошнота, рвота и жуткое головокружение.
Утром, после сна, сесть в центре кровати, выпрямив спину, свесив ноги с кровати.
Повернуть голову на 45° влево, лечь на правый бок с повернутой кверху головой на 45°, ноги положить на кровать. Задержаться в таком положении на 30 секунд или пока головокружение не исчезнет. Вернуться в исходное положение (сидя на кровати с опущенными вниз ногами и головой, повернутой на 45° влево), повернуть голову прямо.
Затем повернуть голову вправо на 45 градусов и лечь на левый бок с повернутой кверху головой на 45°, ноги на кровать.
Задержаться в таком положении на 30 секунд или до прекращения головокружения.
Вернуться в исходное положение (сидя на кровати, опустив ноги вниз и повернув голову на 45° градусов вправо) и повернуть голову прямо.
Повторить описанное упражнение 5 раз
Если во время упражнения головокружение не возникнет, то его повторить следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.
Можно завершить упражнения, если головокружение при их выполнении не возникает в течение 2-3 дней. Эффективность упражнений около 60 %.
При выполнении процедур возможно значительное головокружение с рвотой. Поэтому за 1 час до процедуры предварительно лучше принять 24 мг бетагистина. Если во время маневра возникают головокружение и рвота, то процедура выполняется правильно.
Как правило, 2-4 маневров за сеанс лечения достаточно, чтобы полностью купировать ДППГ.
После маневров рекомендуется спать с приподнятым изголовьем на 45-60 градусов.
Единственным эффективным препаратом является бетасерк по 24 мг 2 раза в день курсом 1-1,5 месяца. Другие препараты бесполезны.
Дифференциальный диагноз.
• Чаще всего головокружения списывают на шейный остеохондроз или на вертебробазилярную недостаточность. На рентгенограмме шейного отдела позвоночника после 30 летнего возраста у всех есть «отложение солей», поэтому диагноз остеохондроз можно поставить любому человеку, но это неправильно.
• Головокружения при ортостатической гипотензии возникают при резком вставании, что связано с падением артериального давления при резком вставании.
• Болезнь Меньера. Системные головокружения связаны со снижением слуха, шумом, заложенностью одного уха. При проблемах с ухом необходима консультация ЛОР врача или сурдолога.
• Невринома слухового нерва в дебюте заболевания проявляется только головокружениями. Для исключения опухоли слухового нерва необходимо сделать МРТ головного мозга.
• Инсульт, как правило, сопровождается очаговой неврологической симптоматикой. В первый день рекомендуется КТ головного мозга для исключения кровоизлияния, а через 2-3 дня МРТ головного мозга для подтверждения ишемического инсульта.
• Неврозы. Психогенные головокружения в практике встречаются достаточно часто, длятся они месяцами и годами. Но помочь таким пациентам бывает трудно. Они лечатся от «плохих сосудов», а депрессию категорически отрицают. Много также паникеров с гипервентиляционным синдромом. Таким пациентам необходима помощь психотерапевта.
Клинический пример: Молодая женщина предъявляла жалобы на приступы системного головокружения по утрам с тошнотой и рвотой. «Меня несет, не могу встать с постели, кидает при малейшем движении головы. Все вокруг несется в сумасшедшем вихре. «Вертолет в голове». Все это длиться недолго, но очень мучительно».
Врачи скорой помощи при первом приступе 1 года назад поставили диагноз «инсульт». Но лечение в больнице от инсульта не помогло. Все обследования головного мозга, шеи, сосудов патологии не выявили. Лечение сосудистыми средствами облегчения не приносили. Вполне здоровая женщина без парализации начала себя чувствовать смертельно больной.
Обратилась ко мне для проведения иглоукалывания. Но при обследовании была выявлена положительная проба Дикса-Холлпайка справа.
Всего один маневр и специальная гимнастика избавили пациентку от мучительных проявлений ДППГ на длительное время.
Если у вас похожие симптомы, то найдите грамотного врача, который избавит вас от болезни всего за несколько минут.
Доброкачественное пароксизмальное позиционное головокружение
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) представляет собой клинический синдром, характеризующийся возникновением повторяющихся приступов головокружения в ответ на изменение положения головы в пространстве (например, при поворотах в постели).
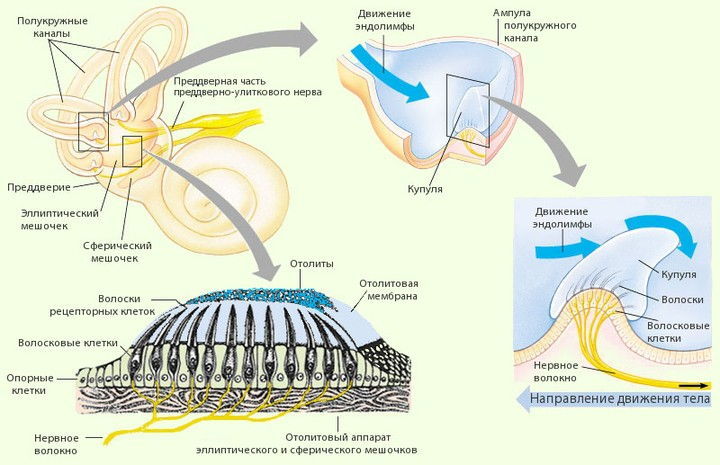
В основе заболевания лежит формирование в вестибулярном аппарате свободно перемещающихся частиц (отолитов), состоящих из кристаллов карбоната кальция, которые раздражают при своем движении волоски чувствительных клеток в каком-либо из полукружных канальцев, провоцируя возникновение выраженного головокружения.
Возникновение таких частиц связывают с повреждением лабиринта вследствие черепно-мозговых травм, инфекций или же возрастных дегенеративных процессов. Считается, что отолиты с течением времени естественным образом растворяются.
Типичная клиническая картина ДППГ включает головокружение (с иллюзорным горизонтальным и/или вертикальным движением предметов) и нистагм (непроизвольные движения глазных яблок), возникающие с некоторым латентным периодом (5-20 секунд) при движении головой в пространстве.
Чаще всего головокружение появляется утром после сна или ночью в момент переворота в постели, характеризуется нарастающей интенсивностью, длится не более 1 мин. Приступы ДППГ подчас возникают при запрокидывании головы назад («симптом верхней книжной полки») или ее наклоне вниз. Отличительной особенностью ДППГ является отсутствие нарушения слуха, а также другой выраженной неврологической симптоматики (параличи, нарушение речи и пр.). Первый, а подчас и следующие приступы ДППГ всегда сопровождаются вегетативными проявлениями – тошнота, рвота, лабильность артериального давления и пульса. Непонимание причины симптомов заболевания вызывают у больных тревогу и страх смерти. Они зажмуривают глаза и хватаются руками за кровать.
Практически во всех случаях первый приступ ДППГ заканчивается неотложным обращением в лечебное учреждение. При этом незнание врачами этой патологии, а также целый ряд других обстоятельств (самопроизвольное излечение, неправильная техника проведения диагностических тестов; отказ больного от проведения диагностических тестов в виду выраженности вегетативных проявлений; высокое артериальное давление вследствие тревожного синдрома и вегетативного дисбаланса; желание врачей “перестраховаться” и “не пропустить” тяжелую патологию) ведут к постановке неправильного диагноза:
Неуверенность врача в поставленном диагнозе или, наоборот, убеждение им пациента в перенесенном инсульте с хорошим восстановлением служат одной из причин развития у больных в последующем стойкого астено-невротического и тревожного синдромов.Более чем у половины пациентов заболевание имеет рецидивирующий характер, при этом часто наблюдается спонтанное выздоровление.
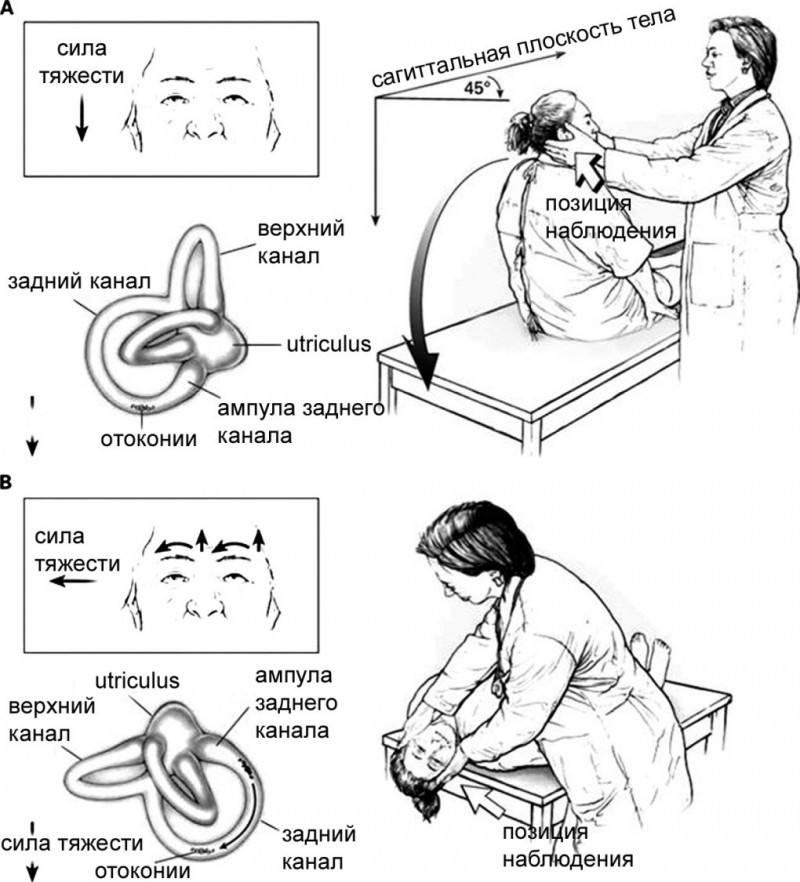
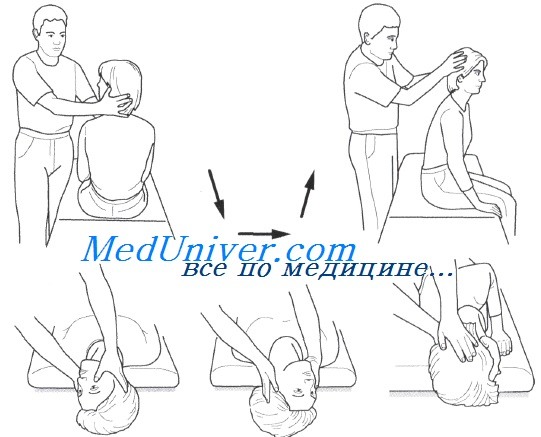
(А.) Врач становится справа от пациента и поворачивает его голову на 45° вправо так, чтобы совместить плоскость заднего правого полукружного канала с сагиттальной плоскостью тела.
(В.) Пациента, у которого глаза остаются открытыми, укладывают на спину правым ухом вниз и слегка разгибает его голову. Отмечают время появления головокружения и нистагма, а также их характеристики.
Проба считается положительной при возникновении у пациента в одном из положений (соответственно, при запрокидывании головы вправо или влево) характерного вертикально-ротаторного нистагма и соответствующих субъективных ощущений (системное головокружение, тошнота, вегетативные реакции).
Основу лечения ДППГ составляет применение техники репозиции канала (ТРК), в процессе которой добиваются миграции отолитов из полукружных канальцев в преддверие. Для лечения ДППГ при поражении заднего полукружного канала в нашей клинике наиболее часто используются маневр Эпли.
Медикаментозное лечение ДППГ включает назначение бетагистина дигидрохлорида в дозировке 24 мг 2 раза в день 1-2 месяца. По показаниям используют противорвотные средства (метоклопрамид), транквилизаторы (ноофен). После купирования приступа пациентам с ДППГ рекомендуется в домашних условиях проводить комплекс тренировочных упражнений, чаще всего по методике Брандта-Дароффа.
В случае если во время упражнения головокружение не возникнет, то его целесообразно выполнить только следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.
По нашим данным такая терапия эффективна для профилактики обострений заболевания у 90% больных.
Доброкачественное позиционное пароксизмальное головокружение (ДППГ)
Головокружение является одной из наиболее распространенных жалоб на приеме у невролога. В больших популяционных исследованиях (The epidemiology of dizziness and vertigo 2016) было показано, что частота встречаемости головокружения составляет от 15 % до 20 % среди взрослого населения. Его распространенность повышается с возрастом, у женщин встречается в два-три раза чаще, чем у мужчин.
Чувство позы и равновесия обеспечивается слаженной работой центрального и периферического отделов вестибулярного анализатора. Поражение структур обоих отделов может вызывать головокружение. Соответственно, выделяют системное головокружение, характерное для поражения периферического отдела, и несистемное — при поражении центрального отдела вестибулярного анализатора. В первом случае головокружение имеет направление (вращательное или линейное), пациенты жалуются на вращение комнаты, предметов, на «опрокидывание» стен. Во втором случае пациенты описывают свое состояние как дурноту, ощущение «ватности», неустойчивость, ощущение потери равновесия.
Наиболее частым заболеванием, сопровождающимся периферическим вестибулярным синдромом, является ДППГ (доброкачественное позиционное пароксизмальное головокружение). ДППГ — заболевание лабиринта, сопровождающееся системным головокружением без нарушения слуха.
Заболевание обусловлено появлением в полукружных каналах свободно перемещающихся или (реже) фиксированных на купуле ампулярного рецептора отолитовых частиц. Отолитовые частицы, предположительно, образуются в результате спонтанной или вызванной травмой дегенерации отолитовой мембраны эллиптического мешочка. Под действием гравитации эти частицы вызывают движение купулы полукружного канала, что и является причиной головокружения.
При ДППГ головокружение носит преходящий характер, длится 10–15 секунд, до минуты. Также отмечается горизонтальный или горизонтально-ротаторный нистагм, направление которого зависит от того, какой из полукружных каналов поражён. Снижения слуха не наблюдается. Критерий длительности приступа головокружения в данном случае является одним из решающих при постановке диагноза.
Для верификации диагноза применяется проба Дикса-Холпайка. Для этого пациент садится на диагностический стол, вытянув ноги. Взгляд направлен прямо перед собой. Врач поворачивает голову пациента в сторону на 30–45 градусов, затем помогает быстро лечь на спину таким образом, чтобы голова свисала с кровати. Далее врач оценивает появление головокружения и нистагма. Затем врач повторяет ту же пробу с поворотом головы в противоположную сторону. Данная проба позволяет выявить самую частую форму ДППГ, связанную с поражением заднего полукружного канала. При поражении заднего полукружного канала нистагм носит преимущественно ротаторный характер, направлен в сторону поражённого уха.
Дифференциальный диагноз необходимо проводить между другими заболеваниями, сопровождающимися периферическим вестибулярным синдромом, в т. ч. с болезнью Меньера (продолжительность приступа до 24 часов, характерно снижение слуха, шум в ушах), вестибулярным нейронитом, лабиринтитом (продолжительность приступа более суток, характерно снижение слуха, шум в ушах). При проведении дифференциальной диагностики следует обращать внимание на провоцирующие факторы, сопутствующую симптоматику. Так, головокружение на фоне скачков АД, аритмии может быть следствием ТИА или инфаркта головного мозга. Головокружение на фоне головной боли, фото- и фонофобии может говорить о мигрени. Нельзя забывать о т. н. фобическом головокружении, когда данная жалоба начинает беспокоить в строго определённых ситуациях (выход из дома, поход на работу и др).
Для лечения ДППГ разработан ряд манёвров, отдельно для каждого из полукружных каналов. Цель манёвра — вернуть отолиты из полукружного канала в преддверие лабиринта.
Наиболее популярный — маневр Эпли: Из исходного положения, сидя с выпрямленной спиной, больной поворачивает голову на 45° в сторону «больного» уха. После этого следует резко лечь на спину так, чтобы голова свесилась за край подложенной под шею подушки. Пребывать в таком положении необходимо не менее 2–3 минут.
Затем надо достаточно резко повернуть в противоположную сторону к «здоровому» уху. На следующем этапе дополнительный поворот головы в ту же сторону на 90° сопровождается и поворотом туловища на 90° — в результате больной лежит на боку, а лицо повернуто к полу. Зафиксировать такую позу надо также на 2–3 минуты. Далее больной принимает исходное положение сидя. Эффективность данных мероприятий достигает 95 %. При неэффективности реабилитационных манёвров возможно проведение хирургического вмешательства.
Медикаментозное лечение в подавляющем большинстве случаев не показано. Однако существует ряд препаратов, оказывающих влияние на вестибулярную активность. Наиболее популярным является препарат бетагистина дигидрохлорид. Он относится к группе аналогов гистамина. Передача импульсов от вестибулярных рецепторов и вестибулярных ядер обеспечивается гистаминергическими нейронами. Бетагистин уменьшает амплитуду и интенсивность импульсации нейронов латерального вестибулярного ядра. Также применяются антигистаминные средства (Н1-блокаторы). Головокружение уменьшают только те Н1-блокаторы, которые обладают антихолинергическим эффектом. Причем, скорее всего, именно это и обуславливает вестибулолитический эффект, т. к. блокада Н1-рецепторов на данный процесс никак не влияет. Среди данных препаратов прометазин, дименгидринат, меклозин, дифенгидрамин. Из побочных эффектов данных препаратов выделяют снотворный и седативный, наиболее выраженный у дименгидрината и дифенгидрамина. Исходя из этого, предпочтение следует отдавать меклозину. Применяются антихолинергические препараты (скополамин, атропин), производные фенотиазина, транквилизаторы.